Инфильтративный туберкулез легких клинические рекомендации
Во многих странах получила распространение классификация туберкулеза, согласно которой туберкулез делится на легочный и внелегочный, а легочный с указанием наличия или отсутствия бактериовыделения, а иногда, деструктивный и без деструкции легочной ткани.
В основу классификации, используемой в Российской Федерации, положены несколько принципов, характеризующих клинико-рентгенологические и патоморфологические особенности туберкулезного процесса (клинические формы, локализация), его течение (т.е. фазы) и наличие бактериовыделения.
Современная отечественная классификация туберкулеза принята на VII Российском съезде фтизиатров и закреплена приказом Минздрава России от 20 марта 2003 г. N 109: "О совершенствовании противотуберкулезных мероприятий в Российской Федерации". Классификация состоит из четырех основных разделов: клинические формы туберкулеза, характеристика туберкулезного процесса, осложнения туберкулеза, остаточные изменения после излеченного туберкулеза .
Приказ Минздрава России от N 109 от 21.03.2003 "О совершенствовании противотуберкулезных мероприятий в Российской Федерации", приложение N 2 "Инструкция по применению клинической классификации туберкулеза".
Выделяют следующие клинические формы туберкулеза органов дыхания:
- Первичный туберкулезный комплекс (форма первичного туберкулеза, характеризующаяся развитием воспалительных изменений в легочной ткани, поражением регионарных внутригрудных лимфатических узлов и лимфангитом);
- Туберкулез внутригрудных лимфатических узлов (поражение различных групп лимфатических узлов в результате первичного заражения туберкулезом; различают "малую", инфильтративную и опухолевидную формы);
- Диссеминированный туберкулез легких (различные процессы, развивающиеся в результате распространения микобактерий туберкулеза гематогенным, лимфогенным и смешанными путями; протекает как острый, подострый и хронический);
- Очаговый туберкулез легких (характеризуется наличием фокусных образований до 1,0 см диаметром продуктивного, экссудативного и казеозного-некротического генеза, локализующихся в одном или обоих легких и занимающих 1 - 2 сегмента);
- Инфильтративный туберкулез легких (характеризуется наличием в легких воспалительных фокусов более 1,0 см в диаметре, преимущественно экссудативного характера с казеозным некрозом и наличием или отсутствием деструкции легочной ткани и бронхогенного обсеменения);
- Казеозная пневмония (развитие специфического процесса с преобладанием казеозно-некротического воспаления, локализующегося я в пределах доли и более, для которого характерны тяжелое состояние пациента, выраженная интоксикация, обильное бактериовыделение);
- Туберкулема легких (фокус казеозного некроза более 1,0 см в диаметре, окруженный фиброзной капсулой, различают три патоморфологические варианта: солитарная - казеома, слоистая и конгломератная);
- Кавернозный туберкулез легких (характеризуется наличием сформированной каверны при отсутствии выраженных фиброзных изменений в окружающей каверну легочной ткани);
- Фиброзно-кавернозный туберкулез легких (характеризуется наличием фиброзной каверны, развитием фиброзных изменений и других морфологических изменений в легких (пневмосклероз, эмфизема, бронхоэктазы) и наличием очагов бронхогенного отсева различной давности; течение часто сопровождается осложнениями);
- Цирротический туберкулез легких (форма туберкулеза, в которой доминирует разрастание грубой соединительной ткани в легких и плевре при сохранении в толще цирротических изменений фиброзной каверны);
- Туберкулезный плеврит (в том числе эмпиема) (диагноз устанавливают на основании наличия выпота серозного, серозно-фибринозного, гнойного, реже - геморрагического характера по совокупности клинических и рентгенологических признаков, а характер плеврита - по результатам исследования материала, полученного при пункции плевральной полости или биопсии плевры. Туберкулез плевры представляет собой особую форму экссудативного плеврита - эмпиему, которая развивается при распространенном казеозном поражении плевры, а также в результате перфорации каверны или субплеврально расположенных очагов);
- Туберкулез бронхов, трахеи, верхних дыхательных путей (различают три основные формы туберкулеза бронхов и трахеи: инфильтративную, язвенную и свищевую (лимфобронхиальные, бронхоплевральные свищи); Из их осложнений следует отметить стенозы разной степени, грануляции, бронхолиты);
- Туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких (кониотуберкулез) (все формы туберкулеза легких при одновременном наличии пылевых профессиональных заболеваний: силикоза, асбестоза и др.).
Характеристика туберкулезного процесса включает данные по локализации и фазе процесса, а также наличию или отсутствию МБТ в диагностическом материале, полученном от больного.
Локализация и распространенность: в легких по долям, сегментам, а в других органах по локализации поражения.
а) инфильтрации, распада, обсеменения;
б) рассасывания, уплотнения, рубцевания, обызвествления.
а) с выделением микобактерий туберкулеза (МБТ+);
б) без выделения микобактерий туберкулеза (МБТ-).
Осложнения туберкулеза: кровохарканье и легочное кровотечение, спонтанный пневмоторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, свищи и др.
Остаточные изменения после излеченного туберкулеза органов дыхания: фиброзные, фиброзно-очаговые, буллезно-дистрофические, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз.
В последние годы, особенно в связи с появлением ВИЧ-ассоциированного туберкулеза часто диагностируют туберкулез с множественным поражением органов и систем. Он может быть классифицирован как:
- генерализованный туберкулез - диссеминированное поражение легких, печени, селезенки, почек, кишечника, мозговых оболочек и других органов и систем. Клиническая картина характеризуется тяжелым состоянием пациента, выраженными симптомами интоксикации, МБТ в мокроте часто отсутствуют, поэтому необходимо тщательное исследование различных сред и тканей микробиологическими и молекулярно-генетическими методами. Важное значение придается гистологической верификации диагноза. Туберкулезный процесс имеет тенденцию к неблагоприятному течению.
- милиарный туберкулез, как разновидность генерализованного процесса, характеризуется острым течением с быстрой диссеминацией (генерализацией) преимущественно продуктивного характера с поражением различных органов и систем. При рентгенологическом исследовании легких определяется двухсторонняя мелкоочаговая диссеминация по всем полям.
- полиорганный туберкулез - одновременная локализация активного и неактивного процесса в двух и более органах (исключая туберкулезный менингит, который при множественных поражениях является проявлением генерализованного процесса). Клинические проявления зависят от локализаций и распространенности процесса, прогноз в большинстве случаев благоприятный.

Инфильтративный туберкулез легких – клинические формы

Перельман М. И., Корякин В. А.
Инфильтративный туберкулез легких объединяет процессы, представленные одним или несколькими казеозными очагами с перифокальным воспалением и распространяющиеся на несколько долек или на доли легкого, склонные к острому и прогрессирующему течению.
Среди впервые выявленных больных туберкулезом органов дыхания инфильтративным туберкулезом страдают 55—65 %, у состоящих на учете в противотуберкулезных диспансерах — 30— 40 %.
Заболевают инфильтративным туберкулезом в основном взрослые, чаще лица молодого возраста, но заболевание может наблюдаться у лиц пожилого и старческого возраста.
В последние годы происходит относительное увеличение доли больных инфильтративным туберкулезом среди всех больных туберкулезом органов дыхания.
Инфильтративный туберкулез в структуре смертности от туберкулеза составляет менее 1 %. Летальный исход заболевания наблюдается в основном при осложнениях (легочное кровотечение и др.).
Различают следующие клинические формы:
- бронхолобулярный инфильтрат;
- округлый инфильтрат;
- облаковидный сегментарный и полисегментарный инфильтрат;
- лобит
- перисциссурит.
Патогенез и патологическая анатомия. Патогенетически инфильтративный туберкулез связан с прогрессирующим очаговым туберкулезом, в патоморфологической картине которого преобладает перифокальное воспаление.
Инфильтрат у большинства больных развивается в результате обострения заживших капсулированных казеозных очагов. Реже он возникает при прогрессировании свежего очагового туберкулеза, когда наряду с новыми очагами появляется перифокальное воспаление, объединяющее очаги в единый фокус.
Развитие инфильтрата, т. е. возникновение перифокального воспаления, является следствием гиперергической реакции легочной ткани на большое количество быстро размножающихся высоковирулентных МБТ.
При размножении и гибели МБТ высвобождаются различные токсические продукты. Одни токсины индуцируют чувствительность замедленного типа, которая в свою очередь индуцирует экссудативный компонент воспаления, другие (как корд фактор микобактерии) провоцируют остроту воспалительного процесса.
При этом в развитии перифокального воспаления существенное значение имеют такие факторы, снижающие резистентность организма, как массивная суперинфекция, наличие различных заболеваний (сахарный диабет, язвенная болезнь желудка и двенадцатиперстной кишки, алкоголизм и наркомания и др.), психические травмы и т. д.
В зависимости от иммунологической реактивности организма патогенное воздействие МБТ на легочную ткань проявляется различной по характеру воспалительной реакцией.
При большом количестве активно размножающихся МБТ в условиях ПЧЗТ и сохранении местного и общего иммунитета перифокальное воспаление представлено преимущественно экссудатом с примесью альвеолярных макрофагов, лимфоцитов, моноцитов и гистиоцитов.
При малой популяции МБТ в условиях ПЧЗТ и эффективном фагоцитозе процесс приобретает продуктивную реакцию. В этих случаях перифокальное воспаление вокруг очага казеоза образовано преимущественно клеточной реакцией; альвеолы содержат макрофаги, эпителиоидные плазматические клетки и небольшое количество экссудата.
Если бурное развитие МБТ сопровождается угнетением ПЧЗТ и функции Т-хелперов на фоне повышения активности Т-супрессоров, в инфильтрате начинает превалировать казеозный некроз.
При дальнейшем прогрессировании казеозные массы постепенно расплавляются и выделяются в бронх. Образовавшаяся в инфильтрате полость является источником бронхолимфогенного распространения МБТ и формирования новых очагов и инфильтратов.
По характеру перифокального воспаления инфильтраты дифференцируются только в период формирования. При регрессировании и прогрессировании происходит смена тканевой воспалительной реакции, а следовательно, теряются и характерные для различных инфильтратов клинические особенности.
При регрессировании инфильтрата его динамика зависит от распространения поражения, объема казеозного некроза, характера перифокального воспаления. Инфильтраты с серозным и катаральным экссудатами, возникающие остро, обычно регрессируют с восстановлением нормальной структуры ткани легкого.
Серозно-фибринозный и катарально-фибринозный экссудаты, а также экссудат геморрагического характера не подвергаются полному рассасыванию и при регрессировании оставляют после себя соединительнотканное уплотнение.
Свежий (ранний) бронхолобулярный инфильтрат нередко регрессирует с полным рассасыванием или с формированием небольшого склероза. Однако чаще перифокальное воспаление в инфильтрате рассасывается, а очаги казеоза отграничиваются соединительнотканной капсулой.
Склероз образуется и вокруг инфильтрата в перибронхиальной, периваскулярной ткани, в плевральных листках, где имелось воспаление лимфатических сосудов. Капсулированные очаги в зависимости от казеозного ядра инфильтрата имеют различную величину: при образовании очагов менее 1 см говорят о формировании очагового туберкулеза, более 1—1,5 см — туберкулемы.
По объему поражения выделяют инфильтраты, занимающие одну или несколько долек (бронхолобулярный инфильтрат), субсегмент, сегмент (чаще I, II, VI), всю долю (лобит) или только край доли (перисциссурит).
Симптоматика. Больные инфильтративным туберкулезом легких в большинстве случаев выявляются при обследовании в связи с различными жалобами — от нерезко выраженных симптомов поражения органов дыхания и симптомов интоксикации до остро возникшего лихорадочного состояния.
Клиническая картина заболевания определяется главным образом величиной инфильтрата и характером перифокального воспаления. Общее состояние больных остается относительно удовлетворительным, даже при наличии высокой температуры тела.
Больных с бронхолобулярным инфильтратом могут беспокоить небольшая слабость, снижение аппетита, эпизодические повышения температуры тела после физической нагрузки. Однако чаще заболевание протекает бессимптомно.
Больные с округлым инфильтратом, распространением процесса на один сегмент (не более) жалуются на незначительно выраженную общую слабость, недомогание, повышенную утомляемость, субфебрильную температуру тела.
Иногда наблюдаются более острое развитие и тяжелое течение заболевания, напоминающие клиническую картину острого воспаления легких или гриппа. Однако нередко круглый туберкулезный инфильтрат обнаруживают у больных случайно при профилактической флюорографии.
Инфильтрат облаковидный, перисциссурит и лобит характеризуются острым началом с высокой температурой тела и выраженными симптомами интоксикации. Больные жалуются на кашель с выделением мокроты, иногда с примесью крови.
Прогрессирование инфильтрата, его казеозный некроз сопровождаются резким ухудшением состояния больного, повышением температуры тела, появлением кашля с мокротой, слабости, потливости.
С образованием в инфильтрате полости симптомы интоксикации несколько уменьшаются, но спустя некоторое время с появлением новых бронхогенных очагов вновь усиливаются.
В связи с тем, что туберкулезный инфильтрат обычно локализуется в периферических отделах легких, в воспалительный процесс вовлекается плевра. С появлением локального плеврита больных беспокоит боль в боку, обнаруживаются напряжение дыхательных мышц, отставание пораженной стороны грудной клетки при дыхании.
У больных с бронхолобулярным и округлым инфильтратами с помощью перкуссии и аускультации изменений в легких выявить обычно не удается.
При облаковидном инфильтрате, лобите, перисциссурите, для которых характерна распространенная экссудативная воспалительная реакция, соответственно области уплотнения обнаруживаются укороченный перкуторный легочный звук, усиление голосового дрожания, везикобронхиальное дыхание.
Могут выслушиваться немногочисленные влажные мелкопузырчатые хрипы, свидетельствующие о наличии экссудативного компонента воспаления, а при появлении свежей полости (острой каверны) — и среднепузырчатые хрипы.
Хрипы непостоянны, выслушиваются после покашливания на вдохе и исчезают через 2—3 нед эффективного лечения.
Рентгеносемиотика. Инфильтративный туберкулез легких рентгенологически представлен тенями от 1 см до размера доли легкого и более.
Бронхолобулярный инфильтрат диаметром 1,5—2 см, округлой или полигональной формы, имеет вид однородного затенения или конгломерата из нескольких очагов, объединенных менее интенсивным перифокальным воспалением. В тени иногда можно видеть просвет бифуркации мелкого бронха, вокруг которого сформировался инфильтрат.
Округлый инфильтрат образует фокусную тень более 2 см в диаметре, неправильной округлой или овальной формы, малой или средней интенсивности. Фокус неоднороден, в его тени обычно выявляются плотные и кальцинированные очаги — важный признак туберкулезной этиологии поражения.
Инфильтрат, образованный из многих слившихся лобулярных фокусов, — облаковидный инфильтрат — представлен тенью неправильной формы с нечеткими, постепенно исчезающими в здоровой легочной ткани контурами. Он занимает 1—2 сегмента.
Инфильтрат склонен к распаду, тогда в его наиболее плотных участках, соответствующих казеозу, обнаруживаются просветления. При появлении в полости грануляционного слоя ее контур отграничивается более плотной кольцевидной тенью (формирующаяся каверна).
Краевой инфильтрат — перисциссурит — чаще располагается в верхней доле, на границе с малой междолевой бороздой. На прямой рентгенограмме видна тень треугольной формы с основанием на грудной клетке и вершиной у корня легкого. Нижняя граница тени четкая, верхняя — расплывчатая, постепенно переходящая в здоровую легочную ткань. Перисциссурит реже, чем облаковидный инфильтрат, подвергается распаду.
Рентгенологическая картина лобита зависит от его локализации. Форма лобита соответствует форме несколько спавшейся пораженной доли. Лобит в одних случаях визуализируется в виде сплошного почти однородного затенения, в других — разноплотностной тени.
Границы лобита подчеркнуты уплотненной междолевой плеврой. Лобит в фазе рассасывания и уплотнения в результате разрастания соединительной ткани представлен интенсивной тенью резко уменьшенной пораженной доли.
Туберкулинодиагностика. Реакция на туберкулин у больных с ограниченными инфильтратами и без выраженных симптомов интоксикации умеренно положительная. Она более выраженная и иногда гиперергическая при инфильтратах преимущественно экссудативного характера.
При рассасывании перифокального воспаления чувствительность к туберкулину снижается, отражая меньшее напряжение противотуберкулезного иммунитета.
Лабораторные исследования. Обнаружение у больного МБТ имеет важное, часто решающее значение в диагностике инфильтративного туберкулеза легких.
У больных инфильтративным туберкулезом в фазе распада в мокроте или в содержимом бронхов МБТ обнаруживаются постоянно. У таких больных в мокроте можно определить также обызвествленные эластические волокна, кристаллы холестерина, отложения солей кальция, свидетельствующие о реактивации и расплавлении в полости инфильтрата давно заживших обызвествленных туберкулезных очагов.
Изменения показателей гемограммы и СОЭ зависят от величины инфильтрата и характера воспалительной реакции. При распространенных инфильтратах экссудативного характера количество лейкоцитов увеличивается до (16—18)-10/л, отмечаются увеличение числа палочкоядерных нейтрофилов, лимфопения, моноцитоз, увеличение СОЭ до 20—23 мм/ч.
При бронхолобулярном и округлом инфильтратах продуктивного характера обнаруживаются увеличение СОЭ и нормальные показатели гемограммы.
Для острой фазы инфильтративного туберкулеза характерно повышение в крови содержания свободного кортикостерона и в меньшей степени — гидрокортизона, при преобладании в инфильтрате казеоза отмечается уменьшение содержания гормонов.
Соответственно выраженности интоксикации в крови снижается содержание альбуминов и повышается содержание альфа- и гамма-глобулинов. При выраженной вспышке в моче появляются белок, гиалиновые цилиндры (токсическая почка).
Бронхоскопическое исследование. Бронхоскопию проводят в основном больным инфильтративным туберкулезом легких в фазе распада, у которых возможны туберкулез бронха и дренажный неспецифический эндобронхит.
Туберкулез бронхов выявляется у 4—5 % больных. При инфильтративном фокусе, когда отсутствуют достаточные данные для установления диагноза туберкулеза, проводят бронхоскопию с биопсией бронха или легкого.
Исследование функций дыхания и кровообращения. При ограниченных инфильтратах не выявляются нарушения функций дыхания, в зоне поражения можно обнаружить изменения вентиляции при регионарной сцинтиграфии.
При распространенных формах, сопровождающихся интоксикацией, функции дыхания и кровообращения обычно значительно ухудшаются.
Диагностика. При постановке диагноза инфильтративного туберкулеза следует учитывать, что он развивается на фоне свежих очагов или остаточных посттуберкулезных очаговых или рубцовых изменений. Он часто протекает под маской других заболеваний.
Для этой формы характерно несоответствие удовлетворительного состояния больного, скудости физикально выявляемых изменений в легких и большого распространения поражения легочной ткани.
Основная роль в обосновании диагноза инфильтративного туберкулеза принадлежит рентгенологическому исследованию, при котором в легких обнаруживают фокусы от 1,5—2 см в диаметре до поражений одной или нескольких долей легкого, с наличием вокруг разной плотности очагов, а также кальцинированных лимфатических узлов в корнях легких.
Диагноз подтверждается обнаружением в мокроте МБТ. Реакция на туберкулин имеет относительное диагностическое значение: если гиперергическая чувствительность указывает на туберкулез, то при анергии не исключается туберкулезная этиология воспаления в легких.
При постановке диагноза инфильтративного туберкулеза нередко приходится учитывать безуспешность терапии антибиотиками широкого спектра действия, так как многим больным вначале ставят диагноз пневмонии.
Лечение. При инфильтративном туберкулезе лечение должно быть комплексным и длительным. Назначают 3 (а при лобитах 4) противотуберкулезных препарата.
При экссудативном типе инфильтрата к специфической химиотерапии в зависимости от состояния функции коры надпочечников присоединяют лечение кортикостероидными гормонами и антиоксидантами.
Если происходит формирование каверны, то используют внутрикавернозное введение противотуберкулезных препаратов, искусственный пневмоторакс, пневмоперитонеум или хирургическое вмешательство — резекцию пораженного сегмента, его части или доли легкого.
Глава 11, глава 12:1 - 3; 2 - 4; 3 - 2; 4 - 2; 5 - 2; 6 - 3; 7 - 5;
8 - 4; 9 - 4; 10 - 2; 11 - 4; 12 - 3; 13 - 4; 14 - 2; 15 - 4; 16 - 4;
17 - 3; 18 - 4; 19 - 1; 20 - 4; 21 - 3; 22 - 2; 23 - 3; 24 - 5; 25 - 4; 26 - 2; 27 - 4; 28 - 3.
1. При инфильтративном туберкулезе в зоне поражения:
1) преобладает казеозно-некротическая тканевая реакция;
2) специфические изменения инкапсулируются;
3) доминирует экссудативная тканевая реакция;
4) преобладает продуктивная тканевая реакция;
5) отторгаются казеозные массы и образуются множественные острые каверны.
2. Удельный вес инфильтративного туберкулеза в структуре впервые выявленных больных:
3. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
4. Одним из клинико-рентгенологических вариантов туберкулезного инфильтрата является:
5. Одним из клинико-морфологических вариантов туберкулезного инфильтрата является:
4) хронически текущий;
6. Инфильтративному туберкулезу легких непосредственно предшествует:
1) туберкулез внутригрудных лимфатических узлов;
2) первичный туберкулезный комплекс;
3) очаговый туберкулез;
5) кавернозный туберкулез.
7. Поражение туберкулезным воспалением расположенных рядом 2-3 долек отмечают при сформированном:
1) сегментарном инфильтрате;
2) облаковидном инфильтрате;
5) бронхолобулярном инфильтрате.
8. Поражение туберкулезным воспалением доли легкого соответствует:
1) округлому инфильтрату;
2) облаковидному инфильтрату;
5) бронхолобулярному инфильтрату.
9. При инфильтративном туберкулезе выраженность клинических признаков определяется:
1) наличием внелегочных очагов;
2) локализацией поражения;
3) наличием МБТ в мокроте;
4) клинико-рентгенологическим вариантом инфильтрата;
5) социальным статусом больного.
10. У больных инфильтративным туберкулезом легких кашель с мокротой обычно появляется в случае:
1) поражения плевры над инфильтратом;
2) распада легочной ткани в зоне поражения;
3) формирования бронхонодулярного свища;
4) развития лимфогематогенной диссеминации;
5) поражения регионального внутригрудного лимфатического узла.
11. Выделение умеренного количества слизисто-гнойной мокроты с МБТ более характерно для больных:
1) туберкулезным плевритом;
2) очаговым туберкулезом легких в фазе инфильтрации;
3) туберкулезом внутригрудных лимфатических узлов;
4) инфильтративным туберкулезом легких в фазе распада;
5) милиарным туберкулезом в фазе инфильтрации.
12. Притупление перкуторного звука у нижнего угла лопатки справа определяют при формировании:
1) полости распада во II сегменте правого легкого;
2) туберкулемы в I сегменте правого легкого;
3) округлого инфильтрата в VI сегменте правого легкого;
4) свежего туберкулезного очага в VI сегменте правого легкого;
5) фиброзной каверны в I сегменте правого легкого.
13. Единичные влажные хрипы на фоне ослабленного везикулярного дыхания чаще определяют над зоной поражения у больного с впервые выявленным:
1) туберкулезом плевры;
2) милиарным туберкулезом;
3) туберкулезом внутригрудных лимфатических узлов;
4) облаковидным инфильтратом;
5) туберкулезом трахеи.
14. Массивное выделение МБТ обнаруживают при развитии в легком:
1) округлого инфильтрата;
3) бронхолобулярного инфильтрата;
4) сегментарного инфильтрата;
5) свежих очагов.
15. Лейкоцитоз, лимфопению, палочкоядерный сдвиг, повышение СОЭ чаще определяют при наличии:
1) лобита в фазе рассасывания;
2) округлого инфильтрата в фазе распада;
3) бронхолобулярного инфильтрата в фазе уплотнения;
4) лобита в фазе распада;
5) облаковидного инфильтрата в фазе уплотнения.
16. На рентгенограмме больного с бронхолобулярным инфильтратом обычно обнаруживают:
1) кольцевидную тень размером не менее 3 χ 4 см;
2) группу очаговых теней высокой интенсивности;
3) патологию тени корня легкого;
4) ограниченное затемнение;
5) распространенное затемнение.
17. При округлом инфильтрате обнаруживают:
1) патологию корня легкого;
2) очаговую тень;
3) ограниченное затемнение;
4) распространенное затемнение;
5) кольцевидную тень.
18. Распространенное затемнение на рентгенограмме соответствует:
1) кавернозному туберкулезу;
2) очаговому туберкулезу;
3) милиарному туберкулезу;
5) бронхолобулярному инфильтрату.
19. Результатом эффективного лечения облаковидного инфильтрата более часто являются:
1) фиброз и фиброзные очаги;
2) осумкованные фокусы;
3) санированная каверна с перикавитарным фиброзом;
4) фиброателектаз с инкапсулированными очагами;
5) участки обызвествления.
20. Неблагоприятным исходом инфильтративного туберкулеза легких является:
1) милиарный туберкулез;
2) подострый диссеминированнный туберкулез;
3) хронический диссеминированный туберкулез;
4) фиброзно-кавернозный туберкулез;
5) хронически текущий первичный туберкулез.
21. Морфологическая основа казеозной пневмонии:
1) обширные инфильтративные изменения в зоне поражения;
2) множественные казеозные очаги в пределах доли легкого;
3) казеозный некроз более чем одного сегмента легкого;
4) осумкованный участок казеозного некроза более 12 мм;
5) полость распада с широкой 3-слойной стенкой.
22. Особенностью казеозной пневмонии является:
1) преобладание параспецифических тканевых реакций;
2) выраженный казеозно-некротический компонент воспаления;
3) резко выраженный экссудативный компонент воспаления;
4) преобладание продуктивного компонента воспаления;
5) раннее формирование фиброзных изменений.
23. Удельный вес казеозной пневмонии в структуре впервые выявленных больных туберкулезом в РФ:
24. Летальность при казеозной пневмонии достигает:
25. Ведущий патогенетический фактор развития казеозной пневмонии:
1) снижение количества Т-лимфоцитов;
2) повышение количества В-лимфоцитов;
3) снижение количества макрофагов;
4) избыточный апоптоз иммунокомпетентных клеток;
5) снижение функциональной активности Т-лимфоцитов.
26. Характер туберкулиновой чувствительности у больных казеозной пневмонией:
1) положительная анергия;
2) отрицательная анергия;
3) слабоположительная реакция;
4) гиперергическая реакция;
5) нормерическая реакция.
27. Клиническая картина казеозной пневмонии обычно характеризуется:
1) волнообразным течением;
2) рецидивирующим течением;
3) умеренно-выраженными клиническими признаками;
4) тяжелым, остро прогрессирующим течением;
5) подострым течением.
28. Благоприятным исходом казеозной пневмонии считают формирование:
1) очагового туберкулеза;
2) инфильтративного туберкулеза;
3) цирротического туберкулеза;
4) диссеминированного туберкулеза;
5) множественных туберкулем.
Не нашли то, что искали? Воспользуйтесь поиском:
Инфильтративный туберкулез легких можно определить по наличию в них нового образования, которое может занимать как небольшой участок ткани, так и целые доли. Увидеть это можно по результатам рентгенологического или клинического исследования. Причем окончательный диагноз невозможно поставить только по итогам одного диагностического метода. Более того, окончательная этиология заболевания иногда так и остается не до конца выясненной.
Характеристика инфильтративного туберкулеза
Инфильтративный туберкулез верхней доли левого легкого является продолжением очагового туберкулеза легких. При этом возможно как восстановление активности старых очагов, так и появление новых. В обоих случаях вокруг них начинается воспаление тканей легкого.
Очень часто инфильтративный туберкулез легких приводит к перифокальному плевриту или к возникновению бронхиального поражения. При этом появившийся инфильтрат может без следа рассосаться или оставлять за собой различные патологии на поверхности легкого, делая неизбежным деструктивный распад тканей. Следует пояснить: в таком случае заболевание в стадии распада переходит в форму кавернозного туберкулеза.
Рассмотрим причины. Источником распространения микозных бактерий становятся патологически измененные грудные лимфоузлы, и в этой ситуации поражаются в основном средние и нижние отделы легких.
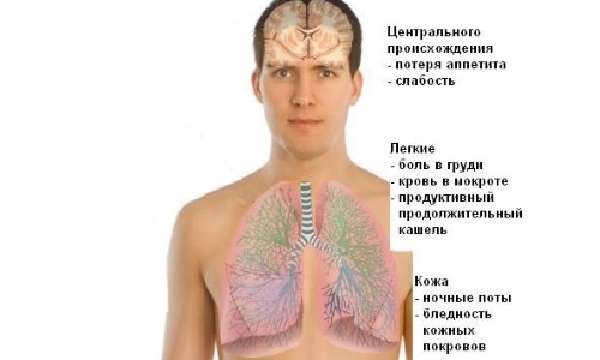
Казеозная пневмония, причиной которой стали инфильтративные изменения легких, признана Международной классификацией отдельным клиническим видом туберкулеза.
Однако есть свои нюансы. Заразен ли этот вид туберкулеза? Когда больной кашляет, из его легких вылетает мокрота, на самом деле являющаяся инфильтратом, концентрация микобактерий в которой превышает во много раз все допустимые нормы. Даже когда она попадает на землю, то продолжает заражать всех проходящих мимо. Степень опасности этого заболевания недооценивать не стоит.
Кашель больного туберкулезом сопровождается выделением мокроты, содержащей множество вирусных микроорганизмов, которые очень заразны. Если больной инфильтративным туберкулезом отхаркивает отделяемое на улице, он подвергает большой опасности даже находящихся поблизости прохожих.
Способов заразиться множество:
- воздушно-капельным путем;
- во время непосредственного контакта с больным;
- при пользовании зараженными предметами гигиены и т. д.
Сведений о том, что сильный иммунитет может предохранить от заражения, на сегодняшний день нет.
Как и остальные виды, инфильтративный туберкулез легких наиболее распространен среди малообеспеченных слоев населения. Причин для этого много:
- Отсутствие заботы о собственном здоровье.
- Иммунитет, ослабленный злоупотреблением алкоголем или наркотиками.
- Непризнание правил личной гигиены.
- Отсутствие медицинского обслуживания детей.
- Неблагоприятная обстановка для становления иммунитета ребенка.
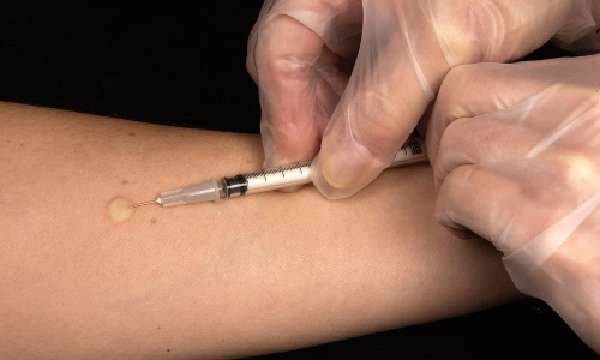
Проба на реакцию манту, обязательная для всех учащихся учебных заведений, помогает определить наличие этого заболевания и предотвратить эскалацию этой фазы туберкулеза в более опасную. Но к сожалению, не все дети из этих слоев населения охвачены этими пробами.
Этиология заболевания
Микобактерии, как правило, попадают в человеческий организм воздушно-капельным путем. На новом месте микроорганизмы ведут себя очень тихо, поэтому иммунная система никак на их присутствие не реагирует. Изменения в легких при этом не происходят. Однако сами ткани сохраняют свою структуру.
Затишье продолжается недолго, и микобактерии, попав в лимфатический поток, стремительно разносятся по организму. При этом они активно размножаются, благо иммунитет еще не сформировал своего к ним отношения.
Лимфатический поток бактерии покидают в самых разных местах организма:
- легких;
- трубчатых костях;
- лимфоузлах и т. д.
Туберкулез в стадии распада представляет собой опасность. Излюбленными местами для колоний микроорганизмов становятся ткани, содержащие большое количество влаги. Спустя некоторое время на месте них образуется инфильтрат.
В фазе распада ткани центр такой колонии подвергается некротическому разложению, и образуется полость в легочной ткани. Таким образом, появляется очаг поражения, содержимое которого с течением времени размягчается и деструктурируется. Рассасывание инфильтрата — явление достаточно редкое, обычно он уплотняется, и очаги в любой момент способны активизироваться. Причины распада очевидны.
Туберкулез — ровесник человечества. Об опасности, которую несет людям туберкулез, знали еще в древности и старались сделать все возможное, чтобы не допустить распространение этого опасного недуга. К сожалению, это ни к чему не привело, и мы по-прежнему периодически сталкиваемся с этим заболеванием.

Наблюдающееся у населения ослабление иммунитета уже приобрело характер эпидемии, что очень тревожит медиков всего мира.
Каковы факторы риска? Статистика утверждает, что из каждых 100 человек, контактирующих с зараженным, заболевают только 5. И все эти люди обладают факторами ослабления иммунной системы:
- синдромом приобретенного иммунодефицита;
- сахарным диабетом;
- наркоманией и алкоголизмом;
- беременностью;
- постоянным недоеданием;
- проходят курс лечения гормонами или иммунодепрессантами;
- постоянно испытывают состояние стресса.
Клиническая картина
Как и у любого другого заболевания, фазы туберкулеза легких характеризуются своими индивидуальными особенностями.
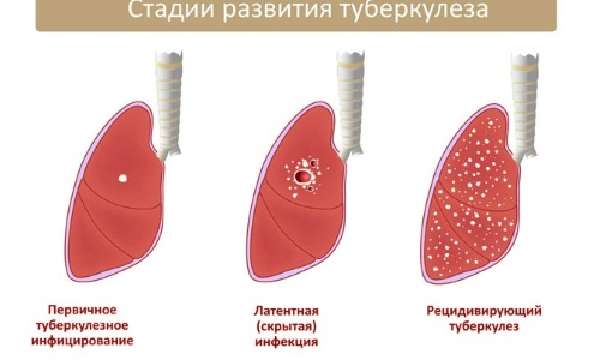
- Первичная стадия развития туберкулеза проходит на фоне бездействия иммунной системы, поэтому никаких симптомов нет. Более того, очень часто туберкулез этой фазой и ограничивается. Заболевание заканчивается самоизлечением, с образованием небольшого шрама на поверхности легких. В этой фазе туберкулез может сопровождаться незначительным повышением температуры и кашлем. Усиливается общая утомляемость. Примерно через 2 месяца иммунитет начинает осознанно сопротивляться микобактериям, и распространение болезни приостанавливается, но в очагах инфильтрата вирус сохраняется.
- Если ему удается вырваться за пределы очага и попасть в один из сосудов, то появляется множество новых участков изменений в легких, как правило, вдоль вен. Проявляется это образованием специфических очагов небольшого размера. Чаще всего при этом поражается одна часть легких. Как правило, начинается туберкулез правого легкого. Механика его образования описана ранее. Инфильтративный туберкулез верхней доли правого легкого через поражение бронхов делает возможным и появление аналогичного типа. Возникает заболевание соседней ткани — инфильтративный туберкулез верхней доли левого легкого.
- Дальнейшие изменения ведут к тяжелейшей фазе туберкулеза — казеозной пневмонии. Это такое состояние, когда некроз очагов приводит к образованию сквозных полостей в тканях легких. Эта фаза туберкулеза поддается лечению очень трудно. При неблагоприятном стечении обстоятельств не исключен цирроз легких.
Диагностические мероприятия
В современном медицинском арсенале самым эффективным способом определения инфильтративного туберкулеза давно стала туберкулиновая проба, она же проба манту. Определяет наличие иммунитета к микобактериям. Вводимая под кожу микроскопическая доза вытяжки микобактерий однозначно показывает, насколько эта инфекция знакома организму и его иммунной системе. Оценивается величина уплотнения кожи и наличие ее инфильтрации.
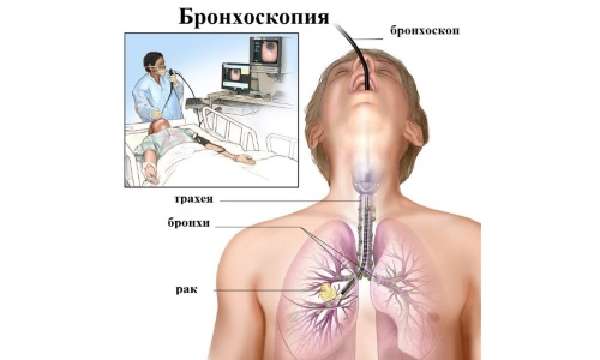
Обнаружение положительной реакции на микобактерии означает необходимость дальнейшего обследования, а именно:
- бронхоскопию;
- томографию легких;
- рентгеноскопию органа в 3 проекциях;
- общий анализ крови для определения лейкоцитоза, снижения гемоглобина и уровня СОЭ.
Лечение туберкулезной инфекции
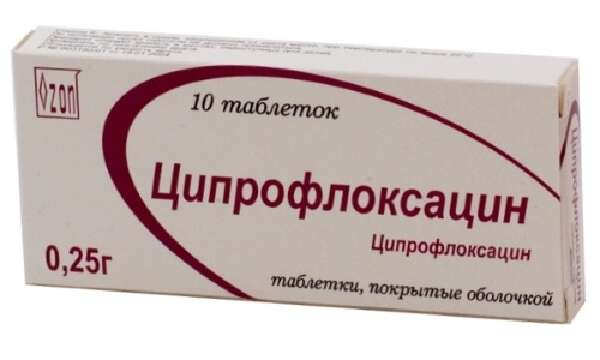
Обыкновенно длительность лечения, в зависимости от фазы заболевания, может продолжаться до 1 года. Врач-фтизиатр назначит медикаментозные препараты противотуберкулезной направленности:
- Изониазид;
- Офлоксацин;
- Рифампицин;
- Ципрофлоксацин;
- Этамбутол.
Сложные формы туберкулеза зачастую требуют использования целых многоступенчатых комплексов лечения, требующих применения сразу нескольких препаратов.
Когда некроз поражает обширные участки легких, для спасения жизни больного применяется прямое хирургическое вмешательство по вскрытию и очистке очагов туберкулеза. Подобное вмешательство продолжается до полного рассасывания инфильтратов. Даже после этого следует еще некоторое время проходить противорецидивное лечение и регулярно показываться фтизиатру.
Профилактические меры
Чтобы избежать такого тяжелого заболевания, следует предпринимать многоступенчатые меры. Эти шаги в медицине принято разделять на первичные и вторичные.
В состав первичных мер профилактики входят следующие:
- Регулярное полноценное питание.
- Достаточное количество витаминов и минералов в рационе.
- Отказ от вредных привычек.
- Строгое соблюдение канонов здорового образа жизни.
- Регулярное занятие спортом.
- Закаливание.
- Систематические обследования у врача.
- Исключение всякой возможности контактов с туберкулезными больными.
- Соблюдение правил гигиены.
Лечение инфильтративного туберкулеза легких: небольшие по размеру очаги с инфильтратами имеют в целом благоприятный прогноз. Если уже сформированы рубцы, фиброзы, туберкуломы и прочие изменения в легких, он становится лишь относительно благополучным. Наличие каверн делает прогноз лечения скорее неблагоприятным. Остановить переход заболевания в фиброзно-кавернозную стадию будет очень сложно.
В любом случае лечение должно завершаться курсом санаторно-курортных мероприятий, включающих лечебную гимнастику, дыхательные упражнения и диетотерапию.
Туберкулез легких — заболевание очень тяжелое, с которым человечество не может справиться уже несколько тысячелетий, и испытывать на себе его симптомы не стоит. Гораздо проще выполнять те несложные профилактические меры, которые помогут его избежать. Обнаружив у себя хотя бы малейший признак болезни, как минимум обратитесь к терапевту, который назначит дальнейшее обследование.
Читайте также:


