Инструментальный метод применяемый для диагностики туберкулезного менингита
1. Возбудителем туберкулеза являются:
г) патогенные грибы.
2. Возбудитель туберкулеза погибает под воздействием:
3. Источниками туберкулезной инфекции являются:
в) продукты питания;
г) больные туберкулезом люди и животные.
4. В плане заражения туберкулезом для человека наиболее опасны:
5. Продукт животноводства, с которым человек чаще всего может получить возбудителя туберкулеза:
6. Основной путь проникновения туберкулезной инфекции в организм человека:
7. Заболевание, при котором человек становится наиболее уязвимым к туберкулезной инфекции:
а) острый бронхит;
г) сахарный диабет.
8. Среди вторичных форм туберкулеза наиболее часто встречается:
9. У детей чаще встречается:
а) туберкулезная интоксикация;
б) туберкулез внутригрудных лимфатических узлов;
в) первичный туберкулезный комплекс;
г) все выше перечисленное.
10. Фаза туберкулезного воспаления, указывающая на активность процесса:
11. Фаза туберкулезного процесса, характерная для неактивного туберкулеза:
12. В активном лечении туберкулеза нуждаются пациенты:
13. К противотуберкулезным препаратам относят:
а) преднизолон, димедрол;
б) лазикс, гипотиазид;
в) этамбутол, пиразинамид;
г) аспаркам, панангин.
14. Препарат, применяемый при туберкулезе с патогенетической целью:
15. С диагностической целью применяют:
16. С диагностической целью туберкулин необходимо вводить:
17. Результат р. Манту читается через:
18. Р. Манту расценивается как отрицательная при размере папулы:
19. Р. Манту расценивается как положительная при размере папулы:
20. Результат р. Манту, при котором ребенку необходима консультация врача-фтизиатра:
21. Метод исследования при туберкулезе, позволяющий получить результат в самое короткое время:
а) окраска мазка;
б) посев на питательную среду;
в) заражение животного;
г) все выше перечисленное.
22. Для ранней диагностики туберкулеза у детей проводят:
а) анализ крови, анализ мочи;
23. Для своевременной диагностики туберкулеза легких у взрослых применяют:
в) анализ крови, анализ мочи;
г) реакцию Манту.
24. Инструментальный метод, применяемый для диагностики туберкулезного менингита:
а) стернальная пункция;
б) плевральная пункция;
в) спинномозговая пункция;
г) все выше перечисленное.
25. Для диагностики туберкулеза почек применяют:
а) анализ мочи, анализ крови;
б) бак. посев мочи;
в) внутривенную пиелографию, УЗИ почек;
г) все выше перечисленное.
26. Туберкулез половых органов у женщин чаще поражает:
в) маточные трубы;
г) наружные половые органы.
27. При туберкулезе легких чаще поражается доля:
г) нет закономерности.
28. В консультации врача-фтизиатра нуждаются пациенты:
а) злоупотребляющие алкоголем;
б) страдающие хроническим бронхитом;
в) страдающие сахарным диабетом;
г) с пневмонией верхнедолевой локализации.
29. Для специфической профилактики туберкулеза применяют:
г) этионамид, пропионамид.
30. Для химиопрофилактики туберкулеза применяют:
а) рифампицин, стрептомицин;
б) ПАСК, пирозинамид;
в) этамбутол, этионамид;
г) фтивазид, изониазид.
31. Витамин, рекомендуемый при проведении химиопрофилактики:
32. Оптимальная продолжительность для проведения химиопрофилактики:
33. Вакцинация от туберкулеза проводится на:
а) 1-2 день жизни;
б) 3-4 день жизни;
в) 4-7 день жизни;
г) 8-10 день жизни.
34. Вакцинацию от туберкулеза проводит:
г) медицинская сестра.
35. Первую ревакцинацию от туберкулеза необходимо проводить в:
36. Перед ревакцинацией детям не проводят:
б) измерение температуры;
г) оценку состояния здоровья.
37. Метод введения вакцины БЦЖ:
38. Прививочная доза БЦЖ в миллиграммах;
39. Прививочная доза БЦЖ в миллилитрах:
40. Для отбора на ревакцинацию необходимо провести:
в) р. Манту с 2 ТЕ;
г). р. Манту с 5 ТЕ.
41. Вакцинация от туберкулеза проводится:
42. Поствакцинный кожный знак, свидетельствующий о качестве проведенной вакцинации:
43. Возможные осложнения на введение БЦЖ:
а) келоидный рубец;
б) холодный абсцесс;
г) все выше перечисленное.
44. Осложнение, возникающие при подкожном введении вакцины:
а) холодный абсцесс:
б) келоидный рубец;
45. Осложнение на введение БЦЖ, которое нельзя лечить оперативным путем:
а) холодный абсцесс:
б) келоидный рубец;
46. Наиболее информативный для диагностики туберкулеза легких вид лабораторного исследования:
в) анализ мокроты;
47. В консультации врача-фтизиатра нуждаются:
б) дети с гиперергической реакцией Манту;
в) контактные по туберкулезу;
г) все выше перечисленное.
48. Туберкулезный очаг медсестра должна посещать:
б) 1 раз в 3 месяца;
в) 1 раз в 6 месяцев;
г) 1 раз в 12 месяцев.
49. Для дезинфекции мокроты применяют:
б) 2,5% активированный хлорамин;
г) все выше перечисленное.
50. При подозрении на туберкулез необходима консультация:
Актуальность. Проблему диагностики и лечения туберкулёзного менингита (ТМ) в наши дни нельзя считать решенной и при значительно возросшем арсенале диагностических и лечебных возможностей. Данное заболевание относится к остропрогрессирующим формам туберкулёза, летальность при котором составляет от 15 до 32,3%[1], что определяет соци-альную значимость заболевания. В последние годы туберкулезный менингит встречается в 7—9%[6] случаев от общего числа больных туберкулезом. Он может быть единственной ло-кализацией туберкулезного процесса, но чаще (70—80% случаев) [6] развивается при самых различных формах легочного и внелегочного туберкулеза в разные фазы его развития и мо-жет протекать независимо от основного процесса в других органах. Проблема туберкулёзного менингита - это проблема поздней диагностики и, как следствие, несвоевременно назначенной терапии, что приводит к неблагоприятным исходам в виде инвалидизации или смерти больных.
Цель исследования: анализировать по данным научных статей, монографий, учебных пособий особенности клиники, современные методы диагностики и лечения туберкулёзного менингита.
Результаты. Туберкулез центральной нервной системы и оболочек мозга – инфекционное заболевание, вызываемое Mycobacterium tuberculosis, которое возникает первично или вторично с образованием специфического воспаления в пораженных участках и изменениями цереброспинальной жидкости (ЦСЖ) серозного характера. В 70% случаев встречается ту-беркулезный менингоэнцефалит (ТМЭ), в 26% случаев – туберкулезный менингит (ТМ); 4% составляют редко встречающиеся формы: менингоэнцефаломиелит, туберкулома головного мозга, а также атипичные формы менингоэнцефалита[3]. По данным Научно-исследо-вательского института фтизиатрии Первого МГМУ им. И.М. Сеченова, общая заболевае-мость ТМ в России составила 0,05-0,02 на 100 000 населения[3]. Диагноз туберкулезного поражения оболочек мозга и центральной нервной системы часто представляется неочевид-ным на начальном этапе заболевания и определяется только на этапе манифестации клини-ческих проявлений.
Туберкулёзный менингит обычно проявляет себя тремя группами клинических признаков:
1. Менингеальный синдром включает головную боль и контрактуры, повышение тонуса мышц затылка, туловища, живота (ригидность затылочных мышц, втянутый живот, описто-тонус, с-м Кернига. с-м Брудзинского). Менингеальный синдром может сопровождаться: рвотой, повышением температуры, диссоциацией пульса и температуры, вазомоторными расстройствами (пятна Труссо, красный дермографизм), гиперестезией; появлением патологических сухожильных рефлексов (Бабинского и т.д.)[7].
2. Симптомы поражения черепно-мозговых нервов и спинномозговых оболочек.
При туберкулёзном менингите могут поражаться все 12 пар черепно-мозговых нервов, однако чаще поражаются;
3 пара (глазодвигательный) – птоз, миоз, мидриаз, расходящееся косоглазие.
6 пара (отводящий) – одно иди двустороннее сходящееся косоглазие;
7 пара (лицевой) – асимметрия лица: на стороне поражения сглаживается носогубная складка, опускается угол рта, расширяется глазная щель;
8 пара (слуховой) – нарушение функции кохлеарной ветки: ощущение шума, чаще в виде гопакузии, редко акузия, расстройства вестибулярных функций - головокружение, ощущение падения, неустойчивость походки;
9 пара (языкоглоточный) – дисфагия или поперхивание при еде;
10 пара (блуждающий) – афония, расстройства ритма дыхания и пульса;
12 пара (подъязычный).
Изменение глазного дна – чаще в виде застойных сосков зрительных нервов. Жалобы на ощу-щение нечёткости (тумана) перед глазами, при прогрессировании – амблиопия вплоть до амовроза. Тройничный нерв поражается редко[4,5].
3. Синдром очагового поражения вещества мозга.
Проявляется афазиями, гемипараличами и гемипарезами центрального происхождения [4].
По локализации выделяют основные формы туберкулезного менингита:
а) базилярный менингит, локализующийся преимущественно на мягких мозговых оболочках основания мозга; б) менингоэнцефалит, поражающий головной мозг и его оболочки;
в) спинальный менингит, локализующийся на мягких оболочках спинного мозга [2].
В клинике туберкулёзного менингита различают 3 периода: 1) продромальный,
2) раздражения, 3) терминальный (парезов и параличей)
1. Продромальный период характеризуется постепенным (в течение 1-8 нед) развитием. Сначала появляются головная боль, головокружение, тошнота, иногда рвота, лихорадка. Наблюдается задержка мочи и стула, температура субфебрильная, реже — высокая. Однако известны случаи развития болезни и при нормальной температуре[2].
2. Период раздражения: через 8-14 дней после продромы происходит резкое усиление сим-птомов, температура тела 38-39 °С, боль в лобной и затылочной области головы. Нарастают сонливость, вялость, угнетение сознания. Запор без вздутия — ладьевидный живот. Свето-боязнь, гиперестезия кожи, непереносимость шума. Вегетативно-сосудистые расстройства: стойкий красный дермографизм, спонтанно появляются и быстро исчезают красные пятна на коже лица и груди. В конце первой недели периода раздражения (на 5-7-й день) появляется нечетко выраженный менингеальный синдром. Характерные проявления симптомов появля-ются во втором периоде раздражения в зависимости от локализации воспалительного тубер-кулезного процесса. При воспалении менингеальных оболочек наблюдаются головные боли, тошнота и ригидность затылочных мышц. При накоплении серозного экссудата в основании мозга может возникнуть раздражение краниальных нервов со следующими признаками: амблиопия, паралич века, страбизм, анизокория, глухота. Отек сосочка глазного дна у 40% пациентов. Вовлечение мозговых артерий в патологический процесс может привести к потере речи или парезам. При гидроцефалии различной степени выраженности происходит блокирование экссудатом некоторых цереброспинальных соединений с мозгом. Гидроцефалия — главная причина потери сознания. При блокаде спинного мозга экссудатом может возникнуть слабость двигательных нейронов или паралич нижних конечностей[2].
3. Терминальный период (период парезов и параличей, 15-24-й день болезни). Преобладают признаки энцефалита: отсутствие сознания, тахикардия, дыхание Чейна-Стокса, температура тела 40 °С, парезы, параличи центрального характера. При спинальной форме во 2-м и 3-м периодах наблюдаются опоясывающие, очень сильные корешковые боли, вялые параличи, пролежни. Установление диагноза: – своевременное – в течение 10 дней от начала периода раздражения; – позднее – после 15 дней [2].
При постановке диагноза менингита необходимо учитывать следующие данные: анамнез (сведения о контакте с больным туберкулёзом), характер туберкулиновых проб (из-за тяжести процесса они могут быть отрицательными, анергия), наличие и сроки вакцинации (ревакцинации) БЦЖ, её эффективность.
Клиническое обследование: а) характер начала заболевания; б) характер течения заболевания; в) состояние сознания; г) выраженность менингеальных симптомов; д) спинномозговая пункция, ликвор, исследование глазного дна.
Рентгено-томографическое исследование грудной клетки (отсутствие рентгенологических изменений не исключает туберкулёзную этиологию заболевания).
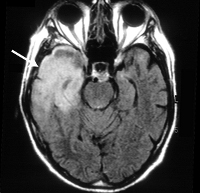
КТ и МРТ головного мозга, при котором выявляется расширение желудочков мозга.
Исследование спинномозговой жидкости.
- Давление столба ликвора можно приблизительно определить по скорости вытекания жидкости. При гипертензии ликвор вытекает струей или очень частыми каплями (более 20 капель в минуту), при низком давлении - капли редкие).
- При туберкулёзных менингитах ликвор, как привило, прозрачный или опалесцирующий.
- Клеточный состав ликвора: в ликворе количество клеток повышается до 100-300 и более. Плеоцитоз в начале заболевания бывает нейтрофильно-лимфоцитарным (смешанным), в дальнейшем лимфоцитарным (до 100%). Ликвор исследуется также методом посева на МБТ и неспецифическую флору. Микобактерии туберкулёза в ликворе при туберкулёзном менингите обнаруживаются редко.
- Характерно снижение содержания сахара (N 2,5-3,5 ммоль/л) и хлоридов (N 120-530 ммоль/л) в ликворе.
- Спинномозговая жидкость исследуется на МБТ методом бактериоскопии и ПЦР (полимеразно-цепная реакция).
- При менингоэнцефалите и спинальной форме туберкулезного менингита выявляются более значительное увеличение количества белка (до 4-5 г/л) по сравнению с базилярной формой менингита, небольшой плеоцитоз лимфоцитарного характера (белково-клеточная диссоциация), что отражает преобладание застойных явлений над воспалительными. При этом цвет жидкости ксантохромный. Типично выраженное снижение содержания сахара (вплоть до 0) и хлоридов в ликворе. В этот период развивается окклюзия (блок ликворовыводящих путей), что обусловлено наличием большого количества фибрина и появление спаек [4].
Пациентам с туберкулезным менингитом необходимо соблюдать строгий постельный режим первые 1,5-2 месяца до отчётливой тенденции к нормализации состава ликвора. Затем разрешается сидеть в постели во время приёма нищи, а через 3 месяца - ходить по палате. Стол индивидуальный, пища богатая витаминами, белками, легко усвояемая.
Обязательный осмотр больного окулистом в первые дни заболевания, невропатологом. Далее осмотр этими специалистами не реже 1 раза в 3 месяца.
Терапия больного должна быть, прежде всего, этиотропной и соответствовать основным принципам лечения больного туберкулезом, своевременной, длительной и непрерывной, комбинированной, комплексной, преемственной. Наблюдение больных туберкулезным менингитом осуществляется в IA группе диспансерного учёта до 1,5-2 лет.
Этиотропная терапия больным туберкулезным менингитом проводится в условиях стационара. Химиотерапия проводится комбинацией 4-5-х противотуберкулезных препаратов. На этапе интенсивной фазы химиотерапии формируется внутривенная капельная терапия 10% р-ром изониазида, рифампицином и стрептомицином внутримышечно, этамбутол, пиразинамид внутрь, при отсутствии глотания – через зонд. Эндолюмбально вводят салюзид 5% раствор из расчета 5 мг/кг массы тела. При положительной клинической динамике черед 1-1.5 мес. лечения возможен перевод на интермиттирующий режим через день (3 раза в неделю). Длительность интенсивной фазы химиотерапии определяется индивидуально решением КЭК, но должна быть не менее 3 месяцев. Продолжающаяся фаза химиотерапии проводится 2-3 противотуберкулезными препаратами (изониазидом, рифампицином, этамбутолом или пиразинамидом). Продолжительность химиотерапии определяется клинико-рентгенологическими и лабораторными данными СМЖ, она может составлять 8-12 месяцев.
При наличии показаний проводится люмбальная пункция кратностью в первые 2-3 недели 2 раза в неделю, затем 1 раз в неделю, I раз в две недели, 1 раз в месяц (до полной санаций ликвора).
Глюкокортикостероиды и препаратов калия (панангин, аспаркам).
Дегидротационная терапия. В тяжелых случаях отёка мозга и нарастающей гидроцефалии применяются осмотические диуретики: манит, фуросемид (лазикс); диакарб. Для улучшения реологии и дезинтоксикации показано назначение реополиглюкина и гемодеза, но с обязательным учетом выделенной мочи.
Противосудорожная (реланиум, дроперидол, седуксен, ГОМК).
Сосудистая терапия: кавинтон, трентал, пирацетам (ноотропил).
Рассасывающая терапия: подкожные инъекции стекловидного тела или фибса. Начинать рассасывающую терапию после 3-4-х месяцев этиотропной терапии.
В период регрессии воспалительных изменений назначается церебролизин.
Реабилитационные мероприятия: лечебная гимнастика, массаж (после 4-5 месяцев лечения (при санации ликвора)).
Хирургическое лечение заключается в шунтирующих операциях по поводу гидроцефалии.
Особенность клинической картины туберкулёзного менингита заключается в малосимптомности проявлений. Основным способом диагностики является исследование спинномозговой жидкости. Ключевыми направлениями терапии туберкулезного менингита являются этиотропное с применением основных противотуберкулёзных препаратов и симптоматическое лечение. При своевременной диагностике и адекватном лечении туберкулезного менингита положительный результат наступает у 90% больных, в то время, как при поздней постановке диагноза (после 18 дня) в большинстве случаев характерно развитие осложнений, вплоть до летального исхода.
Диагностировать туберкулёзный менингит необходимо рано (до 7-10 дня болезни) в период экссудативной фазы воспаления.
При постановке диагноза менингита необходимо учитывать следующие данные; анамнез (сведения о контакте с больным туберкулёзом), характер туберкулиновых проб (из-за тяжести процесса они могут быть отрицательными, анергия), наличие и сроки вакцинации (ревакцинации) БЦЖ, её эффективность.
Клиническое обследование: а) характер начала заболевания; б) характер течения заболевания; в) состояние сознания; г) выраженность менингеальных симптомов; д) спинномозговая пункция, ликвор, исследование глазного дна.
Рентгено-томографическое исследование грудной клетки (отсутствие рентгенологических изменений не исключает туберкулёзную этиологию заболевания).
Важным фактором для выяснения этиологии менингита является определение характера изменений в ликворе.
Исследование спинномозговой жидкости.
В желудочках мозга, в субарахноидальном пространстве головного и спинного мозга имеется спинномозговая жидкость от 100 до 150 мл. У взрослого человека в желудочках находится: 20-40 мл жидкости. Методом извлечения спинномозговой жидкости наиболее часто является поясничный прокол – люмбальная пункция, которая даёт возможность определить давление ликвора и изучить его состав.
Давление столба ликвора можно приблизительно определить по скорости вытекания жидкости. При гипертензии ликвор вытекает струей или очень частыми каплями (более 20 капель в минуту), при низком давлении - капли редкие).
Обращается внимание ни цвет ликвора, прозрачность. При туберкулёзных менингитах ликвор, как привило, прозрачный или опалесцирующий.
Клеточный состав ликвора: в ликворе количество клеток повышается до 100-300 и более. Плеоцитоз в начале заболевания бывает нейтрофильно-лимфоцитарным (смешанным), в дальнейшем лимфоцитарным (до 100%). Ликвор исследуется также методом посева на МБТ и неспецифическую флору. Микобактерии туберкулёза в ликворе при туберкулёзном менингите обнаруживаются редко.
Спинномозговая жидкость исследуется на содержание сахара (N 2,5-3,5 ммоль/л) н хлоридов (N 120-530 ммоль/л). Характерно их снижение.
Спинномозговая жидкость исследуется на МБТ методом бактериоскопии и ПЦР (полимеразно-цепная реакция).
При менингоэнцефалите и спинальной форме туберкулезного менингита выявляются более значительное увеличение количества белка (до 4-5 г/л) по сравнению с базилярной формой менингита, небольшой плеоцитоз лимфоцитарного характера (белково-клеточная диссоциация), что отражает преобладание застойных явлений над воспалительными. При этом цвет жидкости ксантохромный. Типично выраженное снижение содержания сахара (вплоть до 0) и хлоридов в ликворе. В этот период развивается окклюзия (блок ликворовыводящих путей), что обусловлено наличием большого количества фибрина и появление спаек.
Дифференциальная диагностика менингитов.
Дифференциальный диагноз туберкулёзного менингита с менингитами другой этиологии не всегда лёгок. При проведении диагностики всегда следует иметь ввиду не специфические серозные и гнойные менингиты,
К серозным менингитам относятся серозный лимфоцитарный менингит, менингиты, вызванные знтеровирусами, аденовирусами, вирусом эпидемического паротита, клещевого энцефалита, а также при таких заболеваниях, как пневмония, сыпной и брюшной тиф, скарлатина, корь, ветряная оспа и т.д.
При проведении дифференциального диагноза для большинства серозных менингитов нужно считать типичным следующее: острое начало и течение; гипертермия, выраженность менингеального синдрома с начала заболевания; нарушение сознания в острый период и быстрое его восстановление, цитоз лимфоцитарный, с умеренным повышением белка, нормальным содержанием сахара и хлоридов; очаговые изменения быстро проходящие; эпидемиологический анамнез. Туберкулиновая чувствительность в постановке диагноза не является решающей, т.к. и у инфицированного ребёнка может быть серозный менингит и пленка выпадает редко (грубая); при вирусных серозных менингитах обострений и рецидивов не бывает.
К гнойным менингитам относятся: менингококковый менингит: пневмококковый менингит.
При проведении дифференциальной диагностики с туберкулёзным менингитом следует учитывать следующие основные признаки;
-острое, иногда молниеносное возникновение;
-процесс локализуется преимущественно на мягких мозговых оболочках полушарий головного мозга;
-поражения черепно-мозговых нервов, как правило, не наблюдается;
-характерно при менингококковом менингите наличие herpes;
-ликвор гнойный, мутный с высоким нейтрофильным плеоцитозом;
-белок увеличен от 0,6 до 4-й г/л и более.
Не нашли то, что искали? Воспользуйтесь поиском:
Разработка и широкое применение в России методов профилактики, ранней диагностики и комплексного лечения туберкулеза значительно снизили распространенность этого заболевания. Резко уменьшилось и число больных туберкулезным менингитом. В настоящее время встречаются только отдельные спорадические случаи туберкулезного менингита. Изменилось также и его течение.
Туберкулезный менингит всегда является вторичным. Он возникает в результате гематогенной диссеминации из первичного очага (легких, бронхиальных желез, костей и др.), который в ряде случаев может не выявляться. Наиболее часто заболевание наблюдается ранней весной — в марте, апреле. Дети до 6 мес болеют редко. Пик заболеваемости приходится на возраст 18 мес — 4 года.
При остром туберкулезном менингите преобладают воспалительные экссудативные проявления с диффузной инфильтрацией мозговых оболочек лимфоцитами. Эти изменения наиболее выражены вокруг сосудов. В мягких оболочках, сосудистых сплетениях, эпендиме желудочков, веществе мозга могут быть туберкулезные бугорки с типичным строением. Стенки сосудов поражаются редко. При поздно начатом лечении или недостаточных дозах препаратов преобладают продуктивные изменения с поражением стенок сосудов, хориоидитами, эпендиматитами, образованием спаек. Возможны очаги размягчения в веществе мозга вследствие выраженных сосудистых нарушений. Наиболее характерная локализация патологического процесса при туберкулезном менингите — оболочки основания мозга и межуточно-гипофизарная область. Однако процесс может быть генерализованным, с вовлечением мягких и твердых мозговых оболочек, вещества мозга, сосудов, эпендимы, с развитием в них в нелеченных случаях необратимых или малообратимых изменений. Казеозный распад мозга в настоящее время наблюдается крайне редко.
Заболевание начинается подостро с неспецифических симптомов. Длительность продромальной стадии — 1—3 нед или больше. На фоне субфебрильной температуры появляются раздражительность, плаксивость, неустойчивость настроения, снижение внимания, утрачивается интерес к играм, отсутствует аппетит, иногда наблюдаются рвота и другие желудочно-кишечные расстройства. Ребенок теряет в массе. В редких случаях продромальный период очень неотчетлив. Переход ко II, менингеальной, стадии бывает трудно уловить. Усиливаются признаки продромального периода. Температура повышается до 38—39° С. В течение дня могут наблюдаться ее колебания. Более частой становится рвота, выбухает большой родничок. Дети очень беспокойны, держатся руками за голову. Характерен гидроцефальный крик. Вялость сменяется помрачением сознания. Симптомы раздражения оболочек непостоянны. Более характерна общая гиперестезия, в том числе па световые и слуховые раздражители. Более часто, чем в старшем возрасте, наблюдаются судороги. Они могут быть как генерализованными, так и локальными, джексоновскими. Поза с запрокинутой назад головой, согнутыми ногами и втянутым животом, характерная для детей старшего возраста, у маленьких детей наблюдается непостоянно. На фоне описанных симптомов появляются признаки поражения черепномозговых нервов, свидетельствующие о распространении воспалительного процесса на их корешки. Наиболее постоянно вовлекаются глазодвигательные нервы, реже лицевой и слуховой. При этом наблюдаются косоглазие, птоз, аттзокория, снижение или отсутствие реакции зрачков на свет, иногда полная офтальмоплегия. Если лечение начато поздно, то наступает III стадия заболевания — менингоэнцефалитическая, характеризующаяся затемнением или утратой сознания, частыми судорогами, признаками поражения ядер черепномозговых нервов, парезами конечностей.
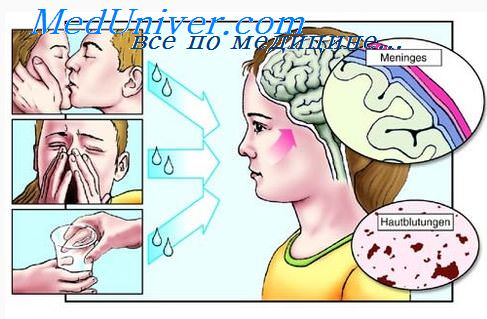
При туберкулезном менингите почти всегда имеются вегетативные нарушения: потливость, стойкий красный дермографизм, пятна Труссо, запоры, изменение ритма сердечной деятельности.
Диагноз туберкулезного менингита подтверждается результатами исследования спинномозговой жидкости. Она прозрачная, бесцветная или слегка опалесцирует. Если жидкость стоит более 12 ч, на поверхности образуется пленка. Давление повышено иногда до 500—600 мм водн. ст., цитоз — 100—300 клеток в 1 мкл, смешанного характера (70% лимфоцитов, 30%—нейтро-филов) в первые дни, а в дальнейшем лимфоцитарный. Содержание белка увеличено до 1 — 10 г/л. Сахар снижен до 0,3— 0,4 г/л. Количество хлоридов также снижено.
Этиологический диагноз ставится на основании выделения микобактерий туберкулеза из спинномозговой жидкости и выявления активного туберкулезного процесса в других органах ребенка.
Течение классической формы туберкулезного менингита подострое, медленно прогрессирующее. Однако в последние годы у детей раннего возраста описывают острые формы заболевания с быстрым развитием синдрома менингоэнцефалита. Возникновение таких форм обычно провоцируется такими факторами, как предшествующая инфекция, интоксикация. Хроническое течение, раньше наблюдавшееся редко, в настоящее время бывает у детей, длительно принимающих противотуберкулезные препараты.
В нелеченных случаях дети умирают через 1—2 нед после начала III стадии болезни. При ранней диагностике и правильной современной терапии очаговые симптомы не развиваются и состояние больных постепенно улучшается, не оставляя выраженных резидуальных симптомов. При поздно начатом лечении возможны последствия в виде прогрессирующей гидроцефалии, нарушения зрения и слуха, парезов конечностей, эпилептиформного синдрома.
Лечение туберкулезного менингита рекомендуется начинать с комбинации противотуберкулезных препаратов первого ряда: стрептомицина, ПАСК, фтивазида.
Стрептомицин вводят внутримышечно из расчета 0,02—0,03 г/кг в сутки. Суточную дозу стрептомицина вводят одномоментно.
Фтивазид назначают внутрь во время еды из расчета 0,03— 0,04 г/кг в сутки. Суточную дозу делят на 3 приема. Фтивазид рекомендуется сочетать с витамином Вб по 0,05 г в сутки. Фтивазид можно заменить тубазидом 0,006—0,01 г/кг.
ПАСК назначают из расчета 0,2 г/кг на 3—4 приема внутрь. Препарат следует запивать молоком или слабым раствором соды.
Если туберкулезный менингит плохо поддается лечению комбинацией вышеперечисленных препаратов, применяют препараты второго ряда. Этионамид назначают по 0,01—0,02 г/кг циклосе-рин — 0,01—0,02 г/кг в сутки. Последний препарат токсично влияет на нервную систему, поэтому его следует назначать в комбинации с глутаминовой кислотой, пиридоксином, АТФ. Канамицин назначают в дозе 0,015—0,02 г/кг в сутки. При лечении туберкулезного менингита препаратами второго ряда необходимо включить обязательно один из препаратов первого ряда (фтивазид, тубазид, ПАСК).
Помимо антибактериальной терапии применяют средства, снижающие внутричерепное давление, противосудорожную терапию, десенсибилизирующие препараты, стероидные гормоны, полноценное питание.
Лечение проводят в течение 12—13 мес в стационаре, затем в санатории. Диспансерное наблюдение за детьми, перенесшими туберкулезный менингит, следует проводить в течение 6 лет.
Туберкулезный менингит — воспаление мозговых оболочек, вызванное проникшими в них микобактериями туберкулеза. Проявляется резко наступающим после продромальных явлений ухудшением самочувствия больного с гипертермией, головной болью, рвотой, нарушениями со стороны черепно-мозговых нервов, расстройством сознания, менингеальным симптомокомплексом. Туберкулезный менингит диагностируется преимущественно при сопоставлении клинических данных с результатами исследования ликвора. Проводится длительное и комплексное лечение, состоящее из противотуберкулезной, дегидратационной, дезинтоксикационной, витаминной и симптоматической терапии.
МКБ-10
Общие сведения
Туберкулезный менингит как отдельная нозология существует с 1893 г., когда впервые микобактерии туберкулеза были выявлены в цереброспинальной жидкости пациентов с менингитом. В конце ХХ века туберкулезный менингит считался заболеванием преимущественно детского и подросткового возраста. Однако последнее время разница между заболеваемостью детей и взрослых значительно уменьшилась.
В 90% случаев туберкулезный менингит имеет вторичный характер, т. е. развивается на фоне активного тубпроцесса в других органах или признаков перенесенного раньше туберкулеза. В 80% первичный туберкулезный очаг локализуется в легких. Если первичный очаг не удается выявить, то такой туберкулезный менингит обозначается как изолированный.

Причины
Туберкулезный менингит развивается при проникновении микобактерий туберкулеза в мозговые оболочки. Источником туберкулезной инфекции может выступать:
В редких случаях инфицирование происходит контактным путем: при наличии туберкулеза костей черепа возбудитель попадает в церебральные оболочки, при туберкулезе позвоночника — в оболочки спинного мозга. По некоторым данным примерно в 17% случаев туберкулезный менингит обусловлен лимфогенным инфицированием. Наиболее подвержены менингиту туберкулезной этиологии оказались пациенты со сниженным иммунитетом вследствие ВИЧ, гипотрофии, алкоголизма, наркомании, пожилого возраста.
Патогенез
Основной способ инфицирования мозговых оболочек — гематогенный, при котором микобактерии разносятся с током крови. При этом их проникновение в церебральные оболочки связано с повышением проницаемости гематоэнцефалического барьера. Первоначально поражаются сосудистые сплетения мягкой оболочки, затем микобактерии проникают в цереброспинальную жидкость и инициируют воспаление в паутинной и мягкой оболочках — лептоменингит. В большинстве случаев поражаются оболочки основания головного мозга, возникает так называемый базилярный менингит. Специфическое воспаление может распространяться дальше на оболочки полушарий, а с них — на вещество головного мозга с развитием туберкулезного менингоэнцефалита.
Морфологически наблюдается серозно-фибринозное воспаление оболочек с наличием бугорков. Изменения в сосудах оболочек (некроз, тромбоз) могут стать причиной расстройства кровообращения отдельной области мозгового вещества. У пациентов, проходивших лечение, воспаление оболочек носит локальный характер, отмечается формирование сращений и рубцов. У детей часто возникает гидроцефалия.
Симптомы туберкулезного менингита
Продромальный период занимает в среднем 1-2 недели. Его наличие отличает туберкулезный менингит от других менингитов. Характеризуется появлением цефалгии (головной боли) по вечерам, субъективного ухудшения самочувствия, раздражительности или апатии. Затем цефалгия усиливается, возникает тошнота, может наблюдаться рвота. Зачастую отмечается субфебрилитет. При обращении к врачу в этом периоде заподозрить туберкулезный менингит не удается в виду неспецифичности указанной симптоматики.
Период парезов и параличей (терминальный) сопровождается полной утратой сознания, появлением центральных параличей и сенсорных расстройств. Нарушается дыхательный и сердечный ритм, возможны судороги, гипертермия до 41 °С или пониженная температура тела. При отсутствии лечения в этом периоде туберкулезный менингит в течение недели приводит к смертельному исходу, причиной которого является паралич сосудистого и дыхательного центров мозгового ствола.
Туберкулезный менингоэнцефалит обычно соответствует третьему периоду течения менингита. Типично преобладание симптомов энцефалита: парезов или параличей спастического типа, выпадений чувствительности, двух- или односторонних гиперкинезов. Сознание утрачено. Отмечается тахикардия, аритмия, расстройства дыхания вплоть до дыхания Чейна—Стокса, образуются пролежни. Дальнейшее прогрессирование менингоэнцефалита оканчивается летальным исходом.
Спинальный туберкулезный менингит наблюдается редко. Как правило, манифестирует с признаков поражения церебральных оболочек. Затем во 2-3 периодах присоединяются боли опоясывающего типа, обусловленные распространением туберкулеза на спинальные корешки. При блокаде ликворных путей корешковые боли носят такой интенсивный характер, что не снимаются даже при помощи наркотических анальгетиков. Дальнейшее прогрессирование сопровождается тазовыми расстройствами: вначале задержкой, а затем недержанием мочи и кала. Наблюдаются периферические вялые параличи, моно- и парапарезы.
Диагностика
Туберкулезный менингит диагностируется фтизиатром совместно со специалистами в области неврологии. Первостепенное значение в диагностике имеет исследование цереброспинальной жидкости, взятой путем люмбальной пункции. Изменения могут быть выявлены уже в продроме. Бесцветная прозрачная цереброспинальная жидкость вытекает с повышенным давлением 300—500 мм вод. ст., иногда струей. Отмечается цитоз — повышение клеточных элементов до 600 в 1 мм3 (при норме — 3-5 в 1 мм3). В начале заболевания он носит нейтрофильно-лимфоцитарный характер, затем становится лимфоцитарным. Снижается концентрация хлоридов и глюкозы. Особое внимание уделяют показателю уровня глюкозы: чем он ниже, тем более серьезен прогноз.
Типичным признаком является выпадение паутинообразной фибринозной пленки, образующейся при стоянии цереброспинальной жидкости в пробирке в течение 12-24 ч. Положительны реакции Панди и Нонне—Aпельта. Наличие белково-клеточной диссоциации (относительно небольшой цитоз при высокой концентрации белка) характерно для блока в циркуляции цереброспинальной жидкости. Обнаружение микобактерий туберкулеза в цереброспинальной жидкости в настоящее время происходит лишь в 5-10% случаев, хотя ранее оно составляло от 40% до 60%. Увеличить выявляемость микобактерий позволяет центрифугирование ликвора.
Туберкулезный менингоэнцефалит отличается от базилярного менингита более выраженным подъемом уровня белка (4-5 г/л в сравнении с 1,5-2 г/л при базилярной форме), не очень большим цитозом (до 100 клеток в 1 мм3), большим снижением концентрации глюкозы. Спинальный туберкулезный менингит обычно сопровождается желтой окраской цереброспинальной жидкости (ксантохромией), незначительным повышением ее давления, цитозом до 80 клеток в 1 мм3, выраженным уменьшением концентрации глюкозы.
В ходе диагностического поиска туберкулезный менингит дифференцируют от серозного и гнойного менингита, клещевого энцефалита, менингизма, сопутствующего некоторым острым инфекциям (гриппу, дизентерии, пневмонии и т. п.). С целью дифференциальной диагностики с другими церебральными поражениями может проводиться КТ или МРТ головного мозга.
Лечение туберкулезного менингита
Специфическое противотуберкулезное лечение начинают при малейшем подозрении на туберкулезную этиологию менингита, поскольку прогноз напрямую зависит от своевременности терапии. Наиболее оптимальной считается схема лечения, включающая изониазид, рифампицин, пиразинамид и этамбутол. Вначале препараты вводятся парентерально, затем внутрь. При улучшении состояния спустя 2-3 мес. отменяют этамбутол и пиразинамид, снижают дозу изониазида. Прием последнего в сочетании с рифампицином продолжают не менее 9 мес.
Параллельно проводят лечение, назначенное неврологом. Оно состоит из дегидратационной (гидрохлоротиазид, фуросемид, ацетазоламид, маннитол) и дезинтоксикационной (инфузии декстрана, солевых р-ров) терапии, глютаминовой кислоты, витаминов (С, В1 и B6). В тяжелых случаях показана глюкокортикоидная терапия; спинальный туберкулезный менингит является показанием для введения препаратов непосредственно в субарахноидальное пространство. При наличии парезов в схему лечения включают неосмтигмин, АТФ; при развитии атрофии зрительного нерва — никотиновую кислоту, папаверин, гепарин, пирогенал.
В течение 1-2 мес. пациент должен придерживаться постельного режима. Затем постепенно расширяют режим и в конце 3-его месяца пациенту разрешают ходить. Результативность лечения оценивают по изменениям в цереброспинальной жидкости. В день проведения контрольной люмбальной пункции необходим постельный режим. ЛФК и массаж рекомендуют не ранее 4-5 мес. заболевания. В течение 2-3 лет после окончания терапии пациентам, перенесшим туберкулезный менингит, следует 2 раза в год проходить 2-месячные противорецидивные курсы лечения.
Прогноз и профилактика
Без специфической терапии туберкулезный менингит оканчивается летальным исходом на 20-25 день. При своевременно начатой и длительной терапии благоприятный исход отмечается у 90-95% пациентов. Неблагоприятен прогноз при запоздалой установке диагноза и поздно начатой терапии. Возможны осложнения в виде возникновения рецидивов, формирования эпилепсии и развития нейроэндокринных расстройств.
К профилактическим мерам относятся все известные способы предупреждения туберкулеза: профилактические прививки вакциной БЦЖ, туберкулинодиагностика, ежегодное прохождение флюорографии, специфические анализы крови (квантифероновый и T-spot тесты), раннее выявление заболевших, обследование контактной группы лиц и т. п.
Читайте также:


