История болезни по туберкулезу в полости рта

Туберкулез (tuberculosis) - хроническое инфекционное заболевание, которое вызывается микобактерией туберкулеза (палочкой Коха). Она попадает в слизистую оболочку полости рта (СОПР) гематогенным, лимфогенным или экзогенным (воздушно-капельным или алиментарным) путем, обусловливая первичные и вторичные проявления инфекции.
На СОПР у 1% больных туберкулез проявляется, главным образом, вторично (как последствие туберкулеза легких, суставов, кожи) в виде туберкулезной волчанки, мил-лиарно-язвенного туберкулеза и чрезвычайно редко — колликвативного туберкулеза — скрофулодермы.
Первичный туберкулез СОПР и губ (изолированное туберкулезное поражение) практически не встречается в связи с тем, что СОПР мал о восприимчива к микобактериям туберкулеза, хотя результаты исследований показывают, что даже неповрежденная СОПР может инфицироваться палочкой Коха при контакте.
Развитие первичного туберкулезного комплекса возможно у детей на месте вторжения возбудителя. Через 8-30 дней (инкубационный период) возникает болезненная язва, размером 10-15 мм, с подрытыми неровными краями, и грязно-серым дном, которая сопровождается лимфаденитом. Лимфатические узлы при этом могут нагноиться и прорвать. Через 2 недели -1 месяц язва постелен но исчезает сама по себе, без лечения.
Туберкулезная волчанка (lupus vulgaris) является наиболее частой формой проявления вторичных туберкулезных поражений челюстно-лицевой области. Основным первичным элементом туберкулезных поражений СОПР является люпома — специфический туберкулезный бугорок (tuberculum) красного или желто-красного цвета, мягкой консистенции, размером 1-3 мм в диаметре. Располагаются они группами: свежие образуются по периферии, а находящиеся в центре склонны к творожистому распаду и слиянию с соседними бугорками. При этом образуются неглубокие язвы с мягкими неровными, подрытыми, краями, выстланные ярко-красными или желто-красными папилломатозными малиноподобными разрастаниями, покрытыми желтоватым налетом, которые легко кровоточат.
Иногда процесс локализуется только на красной кайме. При этом губа увеличивается в объеме от отека, становится плотной, на ней появляются трещины, язвы, которые покрываются кровянисто-гнойными корками.
По месту расположения на СО десен И.Г.Лукомский выделяет 4 вида туберкулезного поражения:
1) — маргинальное. Охватывает десневой край сначала в виде инфильтрации, а затем переходит в бугорково-эрозивную форму. СО десны приобретает ярко-краный цвет, десневой край и межзубные сосочки сильно отекают, контуры десневого края сглаживаются. Десна как будто наколоты шпильками, болезненны, матовые, легко кровоточат.
2) — супрамаргинальное. Инфильтративное или бугорково-язвенное поражение не распространяется на край десен. На месте рубцов, которые остаются при заживлении язв, возникают новые люпомы, а потом язвы неправильной формы, дно которых покрыто серовато-желтым налетом.
4) — билатеральное. Поражение развивается как язвенная волчанка, при которой часто наблюдаются комбинированное поражение десен, неба, языка и губ с типичной динамикой туберкулезного поражения: бугорки — распад — язва - рубец.
Язвы при волчанке на СОПР и красной кайме губ могут в 1 - 10% случаев дать злокачественное перерождение.
Диагностика туберкулезной волчанки
При надавливании предметным стеклом на кожу или красную кайму губ пораженная ткань обескровливается и люпомы в виде желто-коричневых узелков становятся хорошо видимыми (напоминая яблочное желе), а при надавливании пуговчатым зондом на бугорок зонд проваливается в люпому (феномен Поспелова, проба с зондом).
Регионарные лимфатические узлы увеличены, тестоватой консистенции, спаяны в бугристые пакеты. Реакция Пирке, как правило, положительная. Палочки Коха выявляются очень редко.
Патогистологическое исследование выявляет типичные туберкулезные бугорки с эпителиоидными клетками, гигантскими клетками Пирогова-Лангганса и лимфоцитами по периферии. Казеозный некроз выражен слабо или совсем отсутствует. Воспалительный инфильтрат составляют лимфоциты и плазмоциты. Палочки Коха встречаются в незначительном количестве.
Дифференциальная диагностика
Туберкулезную волчанку отграничивают от бугоркового поражения при третичном сифилисе (при котором бугорки плотные и, в отличие от туберкулезной волчанки, повторно никогда не образуются на рубцах; симптом Поспелова -отрицательный); лепры и красной волчанки. Последняя отличаетея отсутствием люпом, наличием эритемы, гиперкератоза и рубцовой атрофии.
Миллиарно-язвенный туберкулез (tuberculosis miUiaris ulcerosa) — вариант вторичного туберкулезного поражения СОПР. Развивается на фоне сниженной реактивности.
Микобактерии туберкулеза, выделяясь в значительном количестве с мокротой, при тяжелом прогрессирующем течении процесса в результате аутоинокуляции с открытых очагов инфекции (чаще с каверн легких), внедряются в СО щек (как правило, в местах травм) по линии смыкания зубов, спинки и боковых поверхностей языка, мягкого неба. При этом развиваются типичные туберкулезные бугорки, дальнейшее развитие которых ведет к распаду в центре и образованию неглубокой, сначала небольшой, с неровными подрытыми мягкими краями, очень болезненной язвы, имеющей ползучий характер. Она растет по периферии, достигая иногда больших размеров. Дно и края язвы имеют зернистый характер (за счет бугорков), покрыты желто-серым налетом. Окружающие язву ткани отечные. По периферии язвенной поверхности можно выявить мелкие абсцессы, так называемые зерна или тельца Треля. При длительном существовании язвы присоединяется вторичная инфекция, и края и дно язвы уплотняются. На языке и переходных складках язвы имеют форму щелей с подрытыми краями. Лимфатические узлы вначале существования язвы могут и не пальпироваться, а потом увеличиваются, имеют плотно-эластическую консистенцию, болезненны.
Диагностика миллиарно-язвенного туберкулеза
При диагностике миллиарно-язвенно туберкулеза важно оценить общее состояние больного (слабость, истощение, бледность кожи, незначительное повышение температуры тела, повышенная потливость и др.).
Цитологическое исследование материала из язвы среди элементов воспаления и смешанной микрофлоры выделяет гигантские клетки Пирогова-Лангганса и эпителиоидные клетки. Иногда (при окраске по Цилю-Нильсену) удается выявить микробактерии туберкулеза. Поскольку у таких больных реактивность снижена, внутри кожная проба Пирке часто бывает отрицательной.
Миллиарно-язвеный туберкулез дифференцируют от травматической, декубитальной и трофической язв СОПР, эрозий и язв при осложнении высыпаний вторичного сифилиса вторичной инфекцией, от гуммозных язв при третичном сифилисе, а также стоматита Венсана и рака СОПР.
Колликвативный туберкулез (скрофулодерма) — более редкая форма вторичного туберкулеза. Встречается главным образом у детей. Типичным признаком этой формы является образование узлов в глубоких слоях СОПР, которые со временем распадаются, образуя язвы неправильной формы, мягкой консистенции с изъеденными подрытыми краями и вялыми грануляциями на дне. Язва малоболезненна. При ее заживлении образуются неровные, так называемые лохматые рубцы.
Дифференциальная диагностика скрофулодермы
Колликвативную форму туберкулеза СОПР дифференцируют от гуммозной язвы, дно которой также содержит грануляции (но края ее кратерообразны, плотные и безболезненные; после заживления остается втянутый звездчатой формы рубец); от актиномикоза (узлы характеризуются резкой доскообразной плотностью, наличием свищей, в выделениях которых находят друзы лучистого гриба); от раковой язвы (встречается в зрелом возрасте: для нее характерны плотность, болезненность, вывернутые края и наличие атипичных клеток при цитологическом исследовании).
Лечение туберкулезных поражений СОПР стоматолог проводит на фоне общей терапии, назначенной фтизиатром. Санация ротовой полости, устранение травмирующих факторов, лечение зубов и патологии пародонта является обязательным условием местной терапии туберкулезных поражений СОПР. С этой целью используют антисептики, некролизирующие средства, специфические противотуберкулезные препараты — изониазид, фтивазид, салюзид, метазид; обезболивающие и препараты, которые улучшают репаратииные возможности тканей.
Презентация была опубликована 2 года назад пользователемДжуръат Худайберганов
Презентация на тему: " История болезни. Туберкулез полости рта относится к группе поражений бронхов, трахеи, верхних дыхательных путей. Туберкулез полости рта встречается как." — Транскрипт:
2 Туберкулез полости рта относится к группе поражений бронхов, трахеи, верхних дыхательных путей. Туберкулез полости рта встречается как осложнение других форм первичного и вторичного туберкулеза легких и внутригрудных лимфатических узлов. Заболевание, вызывается микобактерией туберкулеза (палочкой Коха). Она попадает в СОПР гематогенным, лимфо генным или экзогенным (воздушно-капельным или алиментарным) путем, обусловливая первичные и вторичные проявления инфекции.
3 - туберкулез полости рта (туберкулез языка; туберкулез десен; - туберкулез слизистой оболочки губ и щек; туберкулез твердого и мягкого неба); - туберкулез миндалин; – туберкулез глотки.
4 1- язва на твердом небе справа; 2- гиперемия, инфильтрация, отечность, милиарные бугорки на язычке 3 – гиперемия и инфильтрация миндалин, на правой миндалине язва; 4- язва на задней стенке глотки; 5- гиперемия, инфильтрация, отечность левой миндалины 6- милиарные узелки и язвы слева на нижней и боковой поверхности языка. 7 – гингивит
5 Иванов Александр Дмитриевич Возраст - 29 лет ( г.). История заболевания С июня 1997 года находился в заключении (г. Эмба). Содержался в течении 2-х лет вместе с больными туберкулезом, условия жизни были плохие, питание недостаточное. В 2000 году поступил в в клинику – г. с жалобами на потливость, повышения температуры до 37,4, общая слабость, сонливость, повышенную утомляемость. В результате проведенного обследования был установлен клинический диагноз. Диссеминированный туберкулез. Фаза распада. МБТ (-). Процесс подострый. В последствии было назначено лечение г. больной вновь обратился в клинику с жалобами на кашель, мокроту и интенсивную боль при глотании и приёме пищи. Вероятно, что туберкулезные поражения полости рта возникли у больного именно в связи с диссеминированным туберкулезом, при котором микобактерии, выделяясь, в значительном количестве с мокротой, внедрились в слизистую оболочку рта.
6 Состояние больного относительно удовлетворительное. Сознание ясное. Положение больного активное. Тип телосложения гиперстенический. Нарушений осанки и походки не отмечается. Температура 36,8 С. Исследование ротовой полости. Обнаружен округлый инфильтрат 1 х 1,5 см с неровными краями, расположены па правой стороне срединной линии мягкого неба
7 Также наблюдается язва, расположенная на слизистой верхней губы, распространяющаяся на щеку. Обнаружено наличие изъязвлений, отечность десен. Исследование костной системы. Жалоб нет. При исследовании костей черепа, грудной клетки, позвоночника, таза, конечностей деформаций, а также болезненности при ощупывании и поколачивании не отмечается. Исследование системы кровообращения. Жалоб на боли в области сердца, учащенное сердцебиение, перебои в работе сердца, одышку, кашель, кровохарканье, удушье нет. Исследование системы пищеварения. Аппетит хороший. Глотание чрезвычайно болезненное. Исследование эндокринной системы. Жалоб нет.
8 Клинический анализ крови. |Показатели | | |0 | |Лейкоциты |4,2 ( |4,8( | |Эозинофилы |14 ( |7 ( | |Нейтрофилы с/я |37 ( |47 ( | |Палочкоядерные |1 ( |2 ( | |Лимфоциты |41 ( |41 ( | |Моноциты |8 ( |5 ( | |СОЭ мм/ч |2 ( |2 ( | Анализ крови указывает на лейкоцитоз, что свидетельствует о бактериальной инфекции, воспалении и некрозе тканей, интоксикации. Эозинофилез может быть проявлением аллергии, непереносимости лекарств, т.е.сенсибилизации. Лимфоцитоз свидетельствует о наличии бак инфекции (туберкулеза). СОЭ незначительно снижено, что может свидетельствовать о хронической недостаточности кровообращения. В целом, анализ крови характерен для туберкулезной инфекции.
9 Клинический анализ мочи. |Показатели |Цвет |С/ж |С/ж | |Реакция |Кислая |Кислая | |Прозрачность |Мутноватая |Мутноватая | |Глюкоза |Нет |Нет | |Белок |Нет |Нет | |Отн. Плотность |1029 ( |1016 ( | |Лейкоциты |3-4 в п/з ( |2-3 в п/з ( | |Эритроциты |Единичные ( |Нет ( | |Эпителий плоский |Нет |плоский 2-3 в п/з| |Слизь |Много |Умеренное кол-во | |Соли |Нет |Ураты | Интерпретация анализа. Лейкоцитурия сопровождает лихорадки, интоксикации. Кислая среда мочи и, как следствие, ураты в неорганизованном осадке, также наблюдаются при лихорадочных состояниях. Вывод: анализ мочи характерен для лихорадочного состояния, интоксикации.
10 Острые инфильтративные и язвенные процессы слизистой оболочки губ в эксудативной, фазе со значительной болезненностью, отечность обеих губ с высыпанием милиарных узелков, изъязвления на голосовых связках. Клинический диагноз. Туберкулез слизистой оболочки губ в комбинации с туберкулёзным поражением глотки. Обоснование клинического диагноза. 1. характерная клиника – острые инфильтративные и язвенные процессы слизистой оболочки губ. 2. данные анамнеза - контакт с больными туберкулезом в заключении, диссеминированный туберкулез. 3. данные гистологического исследования - большая популяция МБТ нарушает баланс в иммунной защите: количество Т-супрессоров (CD8+) растёт, иммунологическая активность Т-хелперов (CD4+) падает. Усиливается инфильтрация наружного слоя полинуклеарными лейкоцитами, макрофагами и лимфоидными клетками. Диагноз туберкулез слизистой оболочки губ в комбинации с туберкулёзным поражением глотки установлен.
11 1. Провести осмотр полости рта у больного и оказание ему стоматологической помощи не ранее, чем через 2-4 месяца от начала специфической химиотерапии 2. В связи со сниженной резистентностью организма у больного, стоматологическое лечение необходимо начинать с хорошей гигиены полости рта, ее санации, противовоспалительной терапии. 3. Прохождение лечения в специализированном фтизиатрическом лечебном учреждении. 4. Общее лечение должно дополняться местными мероприятиями: гигиеническим содержанием и санацией полости рта, туалетом язв. 5. После клинического выздоровления при полной эффективности основного курса лечения и местных лечебных мероприятий больной должен оставаться под наблюдением на протяжении 2 лет.
Зав. Кафедрой профессор Мишин Ю.А.
Преподаватель – профессор Евстафьев Ю.А.
Куратор – студент 5 курса
Возраст 47 лет (22/XII/53.
Место жительства г. Москва.
Профессия: Мясник. В данный момент не работает. На пенсии с 2001 года.
Дата госпитализации: 19/VI/2001 года.
Родился в г.Москва 1-м ребенком в семье. На момент рождения ребёнка родители здоровы. Жилищные условия на момент рождения ребёнка – удовлетворительные, питание удовлетворительное. В развитии не отставал от сверстников. В школу пошёл с 8 лет, рос и развивался по возрасту.
Жилищные условия хорошие, проживает один в двухкомнатной квартире. Питание нерегулярное 2-3-х разовое.
Курит с 36 лет по 10-15 сигарет в день. Алкоголь в данный момент не употребляет (со слов), наркотики не принимает (со слов).
В детстве перенёс детские инфекции (подробностей не помнит). В возрасте с 20 до 26 лет перенёс несколько сотрясений мозга (играл в футбол в команде).
В 1994 году перенёс 2-х стороннее воспаление лёгких, лечился около 2-х месяцев в ГКБ №11.
Контакты. Контакт в детстве с больным дедом.
Травмы и операции. В детском возрасте перенес офтальмологическую операцию. Перенёс операцию по поводу удаления мениска левого коленного сустава. В 21 год перенёс множественный перелом костей левой голени.
Семейный анамнез. Бабушка по материнской линии болела сахарным диабетом. Эндокринные заболевания, болезни крови, венерические заболевания, у себя и ближайших родственников отрицает.
Аллергических реакций на лекарственные препараты и продукты питания не отмечает. Вакцинация – по возрасту.
Состояние больного удовлетворительное. Сознание ясное. Положение активное. Нормостенического телосложения, пониженного питания. Кожные покровы на момент осмотра телесной окраски чистые, умеренно влажные. Эластичность кожи снижена. Рост волос не нарушен. Ногти не изменены.
Подкожно-жировая клетчатка выражена слабо. Видимые слизистые розовые влажные. Язык обычных размеров, влажный, обложен белым налетом, сосочки выражены. Щитовидная железа не пальпируется. Тургор тканей сохранен. Оволосение по мужскому типу.
Осанка правильная, походка без особенностей. Мышцы безболезненные, несколько гипотрофичны, симметричны, тонус мышц снижен. Суставы: лучезапястные, плечевые, тазобедренные, коленные, голеностопные обычной конфигурации, симметричные, кожные покровы над суставами телесного цвета, температура кожных покровов над суставами не изменена, движения в суставах в полном объеме, безболезненные.
Дыхание через нос, свободное, ритмичное. Имеется ощущение сухости в носу. Охриплость голоса. Выделений из носовых ходов не наблюдается. Обоняние сохранено. Тип дыхания – брюшной. Частота дыхательных движений 21 в минуту. Форма грудной клетки правильная, симметричная. Ключицы и лопатки симметричны. Лопатки плотно прилежат к задней стенки грудной клетки. Ход ребер косой. Надключичные и подключичные ямки выражены удовлетворительно. Обе половины грудной клетки одинаково участвуют в акте дыхания. Вспомогательные дыхательные мышцы в акте дыхания не участвуют.
Грудная клетка пониженной эластичности, безболезненная. Голосовое дрожание усилено справа над областью верхушки правого лёгкого. Межреберные промежутки безболезненные. Голосовое дрожание умеренно усилено над верхней и средней долями правого лёгкого.
Нижние границы правого легкого:
по l. Parasternalis- верхний край 6-го ребра
по l. Medioclavicularis- нижний край 6-го ребра
по l. Axillaris anterior- 7 ребро
по l. Axillaris media- 8 ребро
по l. Axillaris posterior- 9 ребро
по l. Scapuiaris- 10 ребро
по l. Paravertebralis- на уровне остистого отростка XI –го грудного позвонка
Нижние границы левого легкого:
по l. Parasternalis- -------
по l. Medioclavicularis- -------
по l. Axillaris anterior- 7 ребро
по l. Axillaris media- 7 ребро
по l. Axillaris posterior- 9 ребро
по l. Scapuiaris- 10 ребро
по l. Paravertebralis- на уровне остистого отростка XI –го грудного позвонка
Верхние границы легких:
Верхушки лёгких выстоят:
Спереди:
Справа – 2 см.
Справа – на уровне остистого отростка 7 шейного позвонка.
Слева – на уровне остистого отростка 7 шейного позвонка.
Активная подвижность нижнего легочного края
на вдохе 2 см
на выдохе 2 см
Слева:
на вдохе 1,5 см
на выдохе 1,5 см
Над симметричными участками легочной ткани определяется некоторое притупление легочного звука. В области нижней доли левого лёгкого по средней подмышечной линии определяется звук с сильным коробочным оттенком.
Выслушивается ослабленное везикулярное дыхание на всём протяжении лёгочных полей. Побочные дыхательные шумы (хрипы, крепитация, шум трения плевры) в покое и после покашливания не выслушиваются.
Пульсация в области основания сердца, верхушечного толчка, надчревной области не наблюдается.
Верхушечный толчок определяется в пятом межреберье по lin. Medioclaviculares, средней высоты, умеренной силы нерезистентный.
Сердечный толчок не определяется. Пульсация над лёгочным стволом и аортой не пальпируется.
Пульс симметричный, частотой 65 ударов в минуту, ритмичный, удовлетворительного наполнения, ненапряжённый. При осмотре и пальпации височные, сонные, подключичные, плечевые артерии не извитые, с эластичными стенками.
Границы сердца и сосудистого пучка в пределах нормы.
Тоны сердца ритмичные, пониженной звучности; ЧСС 65 в минуту.
Раздвоения тонов, добавочных тонов не выслушивается. Шумов не выслушивается.
Слизистые рта и мягкого нёба розовые, чистые, влажные, слизистая глотки гиперемирована. Зубы в неудовлетворительном состоянии. Язык розовый, влажный, у корня обложен белым налётом.
Живот правильной формы, симметричный, участвует в акте дыхания, пупок втянут.
Поверхностная: Живот мягкий, безболезненный, симметричный
Глубокая: поперечно-ободочную, сигмовидную, слепую кишку, желудок пропальпировать не удалось. Нижний край печени острый, ровный, эластичный, безболезненный, выходит из-под края реберной дуги на 2 см. Желчный пузырь не пальпируется. Симптомы Мерфи, Ортнера, френикус- отрицательные. Симптом Щёткина-Блюмберга – отрицательный. Селезенка не пальпируется. Поджелудочная железа не пальпируется.
Границы печени по Курлову: Размеры печени по Курлову: по правой среднеключичной линии 14 см, по передней срединной линии 9 см, по левой реберной дуге 9 см.
При аускультации живота выслушивается шум перистальтики кишечника, ритмичный, средней громкости.
Больной ориентирован во времени и месте нахождения. Настроение спокойное. Неврологической симптоматики не отмечается.
В области поясницы видимых изменений не обнаружено. Почки не паль-пируются. Симптом поколачивания в поясничной области с обеих сторон отрицательный. Болезненность при пальпации верхних и нижних мочеточниковых точек отсутствует. Перкуторно мочевой пузырь не выступает над лобковым сочленением.
- Общий анализ мочи.
- Общий анализ крови.
- Кровь на RW, ВИЧ.
- Биохимический анализ крови (Общий белок, белковые фракции, Аланин Аминотрансфераза(АЛТ), Аспартат Аминотрансфераза(АСТ), креатинин, холестерин, мочевина, глюкоза, Билирубин общий).
- Посев мокроты на БК.
- R-грамма грудной клетки.
- ЭКГ.
- Исследование ФВД.
- Фибробронхоскопия.
- Консультация ЛОР-врача.
КОНСУЛЬТАЦИЯ ЛОР-врача (от 3/VII/2001 года).
Жалобы отсутствуют. У больного охриплость голоса в течении длительного времени. Объективно:слизистая глотки, гортани гиперемирована, миндалины не увеличены. При ларингоскопии голосовые связки гиперемированы с усилением капиллярного рисунка. В области гортани – ограничение подвижности голосовых связок.
Нос- без особенностей.
Диагноз: Хр. Неспецифический фаринголарингит. Признаков туберкулёзного поражения гортани нет.
Рекомендовано ингаляции с диоксидином №10.
КОНСУЛЬТАЦИЯ ЛОР-ВРАЧА (от 16/XI/2001)
Жалобы отсутствуют. У больного охриплость голоса в течении длительного времени. Объективно: слизистая глотки, гортани гиперемирована, миндалины отечны, гиперемированы. При ларингоскопии голосовые связки гиперемированы с усилением капиллярного рисунка. В области гортани – ограничение подвижности голосовых связок.
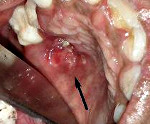
Туберкулез полости рта – хроническое инфекционное заболевание, возбудителем которого является палочка Коха. Пациенты жалуются на ухудшение общего состояния, повышение температуры, вялость. Местно выявляют бугорки, в центральной части которых возникает болезненная неглубокая язвенная поверхность с неровными краями и желтым зернистым дном. Диагностика туберкулеза полости рта включает сбор жалоб, составление анамнеза заболевания, клинический осмотр, цитологическое и бактериоскопическое исследования. Лечение больных с туберкулезом полости рта проводится в туберкулезном диспансере.
МКБ-10
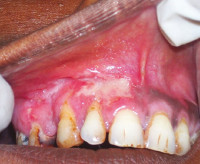
Общие сведения
Туберкулез полости рта – специфическое инфекционное заболевание, развивающееся на фоне сниженной резистентности при внедрении в организм микобактерий туберкулеза. Туберкулезную волчанку относят к наиболее часто диагностируемой форме туберкулеза полости рта. Ее выявляют у 18-35% больных. Как правило, при туберкулезной волчанке возникают сочетанные поражения слизистой, кожи околоротовой зоны, а также губ. Милиарно-язвенный туберкулез полости рта диагностируют у 1% пациентов. В остальных случаях обнаруживают первичный туберкулез полости рта и скрофулодерму.
Заболевание чаще обнаруживают у представителей мужского пола. Снижение сопротивляемости организма способствует активизации условно-патогенной микрофлоры полости рта, в результате чего нередко возникает дополнительное бактериальное инфицирование язвенной поверхности. В 10% случаев туберкулезные изъязвления малигнизируются.

Причины
Туберкулез полости рта возникает на фоне подавленного иммунного статуса. Возбудителем заболевания является палочка Коха. Как правило, очаги поражения слизистой имеют вторичную природу, так как развиваются в результате распространения инфекционных агентов и их токсинов из основных открытых фокусов воспаления по сети кровеносных или лимфатических сосудов. Также при легочной форме туберкулеза инфицирование слизистой полости рта может возникнуть вследствие проникновения микобактерий, находящихся в мокроте. Туберкулез полости рта диагностируют редко, так как в ротовой полости палочки Коха быстро погибают.
Классификация
Различают четыре основные формы туберкулеза полости рта:
- Первичный туберкулез полости рта. Во взрослом возрасте встречается редко. Чаще заболевание диагностируют у детей. Основные пути инфицирования – респираторный, фекально-оральный.
- Туберкулезная волчанка. В стоматологии волчаночную форму туберкулеза полости рта выявляют наиболее часто. Люпозно-эрозивные элементы поражения локализуются преимущественно на деснах. Туберкулезная волчанка склонна к хронизации. Зафиксированы случаи озлокачествления длительно незаживающих изъязвлений.
- Милиарно-язвенный туберкулез полости рта. Возникает у ослабленных туберкулезом больных. Микобактерии, выделяясь с мокротой во время кашля, проникают вглубь слизистой в местах ее повреждений. Чаще поражаются небо и язык, реже очаги милиарно-язвенного туберкулеза полости рта диагностируют в зоне маргинальной десны, в области щек.
- Скрофулодерма. Заболевание встречается преимущественно в детском возрасте. Клиника имеет некоторые отличия от других форм туберкулеза полости рта. Сначала возникает не бугорок, а узел достаточно крупных размеров, после размягчения и некроза которого образуются свищевые ходы. Заживление язвенной поверхности происходит с формированием характерных бахромчатых рубцов.
Симптомы туберкулеза полости рта
При первичном туберкулезе полости рта выявляют болезненные язвы с рваными краями и уплотненным основанием, покрытые желто-серыми наслоениями. Со временем участок изъязвления увеличивается. Одновременно с этим увеличиваются и спаиваются в единый конгломерат лимфоузлы. Часто наблюдается гнойный лимфаденит. Первичными элементами поражения у пациентов с туберкулезной волчанкой являются бугорки – безболезненные образования мягкоэластической консистенции диаметром до 3 мм красного цвета. Люпомы увеличиваются в размерах и сливаются между собой, образуя обширные очаги поражения.
После бугорковой стадии волчаночная форма туберкулеза полости рта переходит в язвенную фазу, для которой характерно появление участков изъязвлений. Язвы болезненные, с рваными возвышающимися краями и уплотненным дном серо-желтого цвета. Иногда язвенные поверхности могут быть покрыты кровоточащей грануляционной тканью. Во время 4 фазы туберкулеза полости рта наблюдается рубцевание изъязвлений. Возможно повторное образование бугорков вокруг рубцов, что в дальнейшем приводит к формированию грубой фиброзной ткани, деформирующей слизистую.
При милиарно-язвенном туберкулезе полости рта сначала образуются мелкие люпомы, которые очень быстро распадаются, в результате чего возникают обширные язвенные поверхности. Изъязвления болезненные, неглубокие, с рваными краями. Основание язвы неровное, часто покрыто грануляциями. Вокруг очага поражения образуются микроабсцессы. Присутствует незначительная гиперемия и отечность окружающих тканей. Чаще всего изъязвления локализуются на щеках и небе. Щелевидные язвы выявляют на границе перехода неподвижной слизистой в подвижную, а также на языке. Лимфоузлы при милиарно-язвенной форме туберкулеза полости рта болезненны, спаяны, увеличены.
При скрофулодерме обнаруживаются узлы больших размеров. Со временем узлы распадаются, в результате чего образуются свищи и обширные язвенные поверхности. Рубцевание происходит с формированием грубой фиброзной ткани.
Диагностика
Постановка диагноза туберкулез полости рта базируется на основании жалоб, данных анамнеза заболевания, результатов клинического, цитологического, бактериоскопического исследований. Во время физикального обследования врач-стоматолог выявляет небольшие возвышения на слизистой – бугорки. При пальпации люпомы малоболезненные, желто-красного цвета и мягкоэластической консистенции, быстро увеличиваются в размерах и сливаются между собой, образуя рисунки различной конфигурации. Вскоре на их месте обнаруживают неглубокие болезненные изъязвления с зернистым желто-серым дном и рваными возвышающимися краями.
С помощью бактериоскопического метода у больных туберкулезом полости рта не всегда удается выявить микобактерии. Положительный результат анализа чаще наблюдается при милиарно-язвенной форме заболевания, реже в случае туберкулезной волчанки. Методом выбора для подтверждения туберкулезной этиологии поражения служит иммуннологическое обследование с помощью тестов T-SPOT или QuantiFERON.
Дифференцируют элементы поражения при туберкулезе полости рта с сифилисом, актиномикозом, травматической декубитальной язвой, злокачественным новообразованием. Пациента обследует стоматолог-терапевт. При подозрении на наличие туберкулезной инфекции больного направляют на консультацию к фтизиатру.
Лечение туберкулеза полости рта
Лечение больных с туберкулезом полости рта проводится в специализированном туберкулезном диспансере. Для предотвращения присоединения бактериальной инфекции местно назначают антисептические ванночки. С этой целью используют препараты на основе хлоргексидина биглюконата. Для обезболивания применяют гели или спреи, в состав которых входят местные анестетики: лидокаин, анестезин.
После купирования острых явлений больным с туберкулезом полости рта показано проведение санирующих мероприятий: удаление отложений, лечение кариеса и его осложнений. При раннем обращении пациентов в медицинское учреждение и полноценном противотуберкулезном лечении прогноз в большинстве случаев благоприятный. Позднее выявление туберкулеза полости рта приводит к необратимым изменениям: прогрессирующему разрушению тканей, деформации слизистой.
Читайте также:


