Какая анемия при туберкулезе
Различные формы туберкулеза при разной реактивности больных вызывают значительные отклонения в лейкоцитарной формуле и количестве лейкоцитов. Статистическая обработка материала показала, что число лейкоцитов у больных туберкулезом чаще достигает 6 • 10 9 /л. При острых и тяжелых формах процесса число лейкоцитов может доходить до 12—15 • 10 9 /л (у 35% больных). Число более 15 • 10 9 /л встречается редко (у 3% больных), и в этих случаях надо искать другое заболевание или сочетание его с туберкулезом. Число лейкоцитов дает возможность судить о степени реакции отдельных частей кроветворной системы, поэтому при туберкулезе, как и при других заболеваниях, это число не следует оценивать оторванно от лейкоцитарной формулы. Основную массу клеток белой крови составляют нейтрофилы. Эти элементы, помимо количественной характеристики, сказывающейся на изменении общего количества лейкоцитов, имеют и качественную характеристику, которая значительно тоньше и раньше свидетельствует о различных патологических состояниях.
Так, при туберкулезе у взрослых в крови наблюдается увеличение числа палочкоядерных нейтрофилов. Поэтому тщательное определение ядерного сдвига нейтрофилов имеет при туберкулезе особое значение. У больных инфильтративным иочаговым туберкулезом без распада отмечается сдвиг ядра нейтрофилов влево (7—10% палочкоядерных). При обострении туберкулеза и развитии деструкции легочной ткани число палочкоядерных может доходить до 20%. Значительное увеличение сдвига влево отмечается при обострении фиброзно-кавернозного туберкулеза, а также при выраженных инфильтративных формах с явлениями распада. В этих случаях процент палочкоядерных может достигать 20—30, иногда с появлением метамиелоцитов и промиелоцитов (0,5—0.25%).
При туберкулезе изменяется и характер зернистости нейтрофилов: вместо обычной тонкой может появиться грубая патологическая зернистость, которая имеет не меньшее значение, чем изменение ядра. Для определения числа нейтрофилов с патологической зернистостью нужно окрашивать мазки крови в буферном растворе. В норме до 6% нейтрофилов содержит патологическую зернистость. На мазках, окрашенных для выявления патологической зернистости, можно одновременно подсчитать лейкоцитарную формулу. Поэтому число нейтрофилов с патологической зернистостью подсчитывают наряду с определением ядерного сдвига по отношению к числу встретившихся нейтрофилов (а не на 100 нейтрофилов).
Патологическая зернистость не возрастает параллельно ядерному сдвигу. Обычно она наблюдается при затяжном течении туберкулезного процесса, который приводит к нарушению созревания функционально полноценных полиморфно-ядерных макрофагов.
Наличие в периферической крови нейтрофилов с патологической зернистостью указывает на истощение слоя материнских миелоцитов нейтрофильного ряда и образование их из более примитивных клеток костного мозга. У больных с тяжелыми формами туберкулеза почти все нейтрофилы (80—90%) могут содержать патологическую зернистость, которая при затихании туберкулеза обычно сохраняется дольше других изменений гемограммы, свидетельствуя о неполном восстановлении функции костного мозга.
Эозинофилы являются быстро реагирующими элементами крови. Они весьма лабильны и способны изменяться в течение дня и особенно под влиянием различных проб. Реакция эозинофилов наблюдается при многих аллергических состояниях.
При клинической оценке больного туберкулезом число эозинофилов имеет определенное значение. Так, Н. А. Шмелев (1959), Н. Н. Бобров (1950), А. И. Ковязина (1973) отметили, что клинически выраженный туберкулез протекает с нормальным числом эозинофилов в крови. Небольшая эозинофилия при отсутствии сдвига влево в сочетании с лимфоцитозом сопровождает благоприятно протекающие случаи туберкулеза. Гипо-эозинофилия и особенно анэозинофилия отмечаются при тяжелом состоянии больных туберкулезом.
Содержание эозинофилов в крови может изменяться при введении туберкулина. Это явление Ф. А. Михайловым (1937) было использовано для туберкулиноэозинофильной пробы, применяемой у больных с целью определения активности туберкулезного процесса.
При туберкулезе повышается число узкоплазменных лимфоцитов в период ранней туберкулезной интоксикации, в начальный период первичного туберкулеза. Высокое число лимфоцитов Н. А. Шмелев (1959) связывает с реактивностью раннего периода первичной инфекции. Повышение числа лимфоцитов в крови наблюдается также при затихании вспышки, инфильтративном и очаговом туберкулезе легких. При прогрессирова-нии болезни число лимфоцитов снижается вплоть до выраженной лимфопении (10% и ниже). Это закономерное явление, связанное с угнетением лимфопоэза.
Нормальное число моноцитов отмечается у 66% больных туберкулезом, ниже нормы — у 22%. Стойкое увеличение числа моноцитов бывает при свежей гематогенной диссеминации, которая может иметь место во всех фазах туберкулезного воспаления. В этих случаях определяется от 10 до 20% моноцитов в повторных анализах крови. Резкое снижение числа моноцитов может быть при тяжелом течении первичного туберкулеза и казеозной пневмонии. Колебания в содержании моноцитов зависят и от других агентов, вызывающих раздражение ретикулогистиоцитарной системы. Некоторую роль может играть также непереносимость химиопрепаратов, вызывающих побочные реакции, которые протекают с увеличением агранулоцитар-ных форм, в том числе моноцитов.
В последнее время уделяется большое внимание функции базофильных лейкоцитов. В базофильных лейкоцитах содержатся гистамин и гистаминоподобные вещества. Они способствуют совместно с эозинофилами поддержанию жидкого состояния крови, выделяя в сосудистое русло гистамин, гепарин и активаторы фибринолиза. Базофилам придается большое значение в аллергических реакциях.
Schelley (1962), Schelley, Parnes (1965) доказали, что в. процессе медикаментозной сенсибилизации число базофилов-в периферической крови увеличивается, а при повторном введении аллергена резко снижается в результате их дегенерации и распада. Способность базофильных лейкоцитов изменять свои морфологические свойства при реакции антиген—антитело широко используется в качестве серологического теста Шелли для выявления антител к различным антигенам. При обычном исследовании крови базофилы встречаются у 0,5—1,8% больных.
А. К. Герман и Б. Г1. Ли (1970), Н. А. Шмелев и А. И. Ковязина (1971) отметили увеличение абсолютного числа базофилов у 30% больных активным туберкулезом легких.
Показатели красной крови у большинства больных туберкулезом остаются в пределах нормы. Лишь некоторые формы: туберкулеза, встречающиеся в последнее время редко, протекают с анемией и снижением процента гемоглобина. Анемии отмечаются при первичной казеозной пневмонии, милиарном туберкулезе и некоторых формах диссеминированного туберкулеза. Число эритроцитов при этих формах падает до 1—2,5 • 1012/л, гемоглобина — до 50—60 г/л.
Таким образом, выраженные гематологические сдвиги с одновременным изменением нескольких показателей крови наблюдаются в фазе распада легочной ткани, для которой характерно увеличение нейтрофильных лейкоцитов, выраженная лимфо-пения, иногда с моноцитозом. В большинстве случаев указанные выше изменения сопровождаются эозинопенией, реже лейкоцитозом.
В процессе химиотерапии у больных туберкулезом разнообразные изменения показателей крови могут быть обусловлены токсическим и аллергическим воздействием препаратов на организм больного. При этом наблюдается реакция со стороны эритро-, лейко- и тромбоцитопоэза или одновременно всех трех ростков.
Наиболее часто отмечается реакция эозинофилов, число которых возрастает при лечении антибиотиками: стрептомицином,. биомицином и канамицином, реже циклосерином и рифампици-ном, при использовании химиопрепаратов: ПАСК, этамбутола, реже этионамида, протионамида, пиразинамида, салютизона, тиоацетазона и производных ГИНК.
Гиперэозинофилия может служить в ряде случаев предшественником агранулоцитарных реакций, которые наблюдаются у отдельных больных. Эти осложнения протекают с тяжелой клинической картиной: уменьшением числа грануло-цитов, нарастающим падением числа лейкоцитов, относительным увеличением числа лимфоцитов и моноцитов и появлением в гемограмме плазматических и ретикулогистиоцитарных элементов. При использовании рифампицина, протионамида, этионамида и ПАСК повышается процент моноцитов (до 10—18).
При применении изониазида, ПАСК, стрептомицина, циклосерина, рифампицина описаны тяжелые осложнения в виде гемолитических апластических анемий. Гемолитические анемии могут развиваться при повторном и интермиттирующем приеме рифампицина и протекать с острой почечной и печеночной недостаточностью. Кроме того, из гематологических осложнений при лечении рифампицином и этамбутолом описаны тромбоцитопении.
Лейкемоидные реакции, связанные с туберкулезной инфекцией, встречаются редко. Их развитие обусловливается глубокими нарушениями реактивности кроветворной системы в результате непосредственного поражения миелоидной ткани туберкулезом. Лейкемоидные реакции могут симулировать лейкоз.
Лейкемоидные реакции наблюдаются преимущественно при диссеминированном и милиарном туберкулезе, протекающем с поражением костного мозга, селезенки и печени, лимфатических узлов, брюшной полости, и при остром туберкулезном сепсисе.
Различают два типа реакций: гиперпластический (собственно лейкемоидный) и гипопластический. При гиперпластическом типе число лейкоцитов может достигать 2—3 • 10 9 /л. В формулах крови отмечаются соединительнотканные клетки моноцитар-ного характера (25—30%). В базофильной протопламе этих клеток содержатся азурофильные зерна. Наряду с моноцитар-ными клетками выявляется лимфопения, резкий сдвиг влево нейтрофилов с появлением единичных миелоцитов и промиело-цитов. В красной крови — гипохромная анемия с уменьшением числа эритроцитов до 2—2,5 • 10 12 /л. Лейкемоидные реакции гиперпластического типа большей частью преходящи, иногда в их течении отмечается цикличность, которую можно связать с волнами гематогенной диссеминации.
Гипопластический тип реакции наблюдается преимущественно при остром туберкулезном сепсисе, но иногда может возникать и у больных диссеминированным и милиарным туберкулезом. В этих случаях для гемограммы характерна стойко выраженная тромбоцитопения (20—30 • 10 9 /л), лейкопения (1—2 • 10 9 /л) с нейтропенией и относительным лимфоцитозом, иногда граничащие с агранулоцитозом; в красной крови — резко выраженная анемия до 1,5—2 • 10 12 /л эритроцитов с падением гемоглобина до 40 г/л. При подобных реакциях отмечаются небольшие ремиссии, сопровождающиеся, однако, неполным восстановлением белой и красной крови.
С целью уточнения характера реакции в крови и ранней диагностики милиарного туберкулеза (протекающего с поражением гемопоэтической системы) рекомендуется производить цитологическое исследование костного мозга и лимфатических узлов, что позволяет в случае туберкулезной этиологии обнаружить специфические элементы туберкулезной гранулемы в виде эпителиоидных бугорков — неизмененных и в стадии фибро-зирования с гигантскими клетками типа Пирогова — Лангханса, а также участки казеозного детрита и микобактерии туберкулеза.
В результате интоксикации, изменения реактивности организма и тканевых повреждений у больных туберкулезом наступают различные по характеру сдвиги в кроветворной системе. Существенную роль играют при этом не столько форма, сколько фаза и динамика процесса. При ограниченных и малоактивных его формах количество эритроцитов обычно находится в пределах нормы и отсутствуют признаки анемии. При массивных инфильтратах или творожистой пневмонии, при распространенном казеозном лимфадените, специфическом поражении кишечника, вовлечении в процесс печени, селезенки, костного мозга, а также после больших легочных или послеоперационных кровотечений отмечаются падение количества эритроцитов и изменение их морфологии (олиго- и полихромазия), а иногда мегалобластическая, апластическая или анемия смешанного типа (мегалобластическая и железодефицитная). При этом увеличивается содержание не вполне созревших эритроцитов — ретикулоцитов (свыше 0,5—1 % ) и количество кровяных пластинок (более 250 000—300 000). Подобным образом изменяется и эритропоэтическая функция костного мозга.
Чаще и в большей мере при туберкулезе, но главным образом при выраженных, прогрессирующих и осложненных его формах изменяется лейкограмма. В части случаев может отмечаться умеренный лейкоцитоз (до 10000—15 000 лейкоцитов), реже лейкопения. Так, Е. Л. Кан (1972) наблюдала лейкопению у 20,7% больных с ограниченными и легко протекавшими формами процесса и у 12,5% — при деструктивном и прогрессирующем туберкулезе легких.
Наиболее часто сдвиги наступают в лейкоцитарной формуле. Увеличивается количество нейтрофилов как в абсолютном, так и в относительном выражении за счет палочкоядерных форм (до 15—20%). Одновременно уменьшается содержание лимфоцитов (до 8—15%). При выраженном и затянувшемся инфильтративном процессе и обширном бронхогенном обсеменении появляется патологическая зернистость нейтрофилов. При диссеминации, по наблюдениям Н. Н. Боброва (1950) и Н. А. Шмелева (1959), нарастает моноцитоз (до 10—18%).
Заслуживает внимания указание на увеличение абсолютного количества базофилов при активном туберкулезном процессе. Тромбоцитарный профиль периферической крови характеризуется увеличением удельного веса форм раздражения и дегенеративных элементов, что обусловлено степенью активности процесса и интоксикации.
Таким образом, отдельные фазы туберкулеза легких характеризуются следующими гематологическими синдромами.
Фаза инфильтрации: умеренный или значительный лейкоцитоз, выраженный сдвиг пейтрофилов влево, нормальное или повышенное содержание нейтрофилов с патологической зернистостью, умеренное или значительное ускорение РОЭ, смещение тромбоцитограммы вправо за счет повышения содержания форм раздражения и дегенеративных элементов.
Фаза распада: небольшой лейкоцитоз или нормальное количество лейкоцитов, увеличение процента нейтрофилов с патологической зернистостью и сдвигом влево, иногда с появлением миелоцитов, уменьшение количества эозинофилов и лимфоцитов, значительное ускорение РОЭ.
Фаза гематогенной диссеминации: нормальное количество лейкоцитов, абсолютный и относительный моноцитоз.
Фаза рассасывания: увеличение количества эозинофилов и лимфоцитов, отсутствие ядерного сдвига влево.
Фаза уплотнения: нормальные показатели гемограммы, иногда лимфоцитоз.
Гемограмма у больных туберкулезом изменяется в процессе лечения. В благоприятных случаях нормализуется количественный и качественный состав кровяных клеток. Такие положительные сдвиги наступают обычно спустя 2—3 мес, т. е. через более длительный срок после исчезновения лихорадки и других симптомов интоксикации. Гематологические сдвиги исчезают тем быстрее, чем успешнее терапевтическое вмешательство, т. е. чем скорее прекращается интоксикация, рассасываются очаги и зоны инфильтрации, закрываются каверны, прекращается бацилловыделение.
Вместе с тем следует иметь в виду воздействие на гемопоэз различных антибактериальных препаратов. Они нередко вызывают эозинофилию, в отдельных случаях — лейкоцитоз, а чаще лейкопению; иногда при этом угнетается образование нейтрофилов вплоть до аграпулоцитоза и может стимулироваться лимфоидно-ретикулярная реакция. Эти изменения наступают в результате аллергизирующего или токсического действия препаратов на костный мозг.
При развитии агранулоцитоза необходимо прекратить прием вызвавшего его медикамента. Аллергизация к препарату определяется лабораторными пробами (тест Шелли, реакция Уанье). Назначение нуклеината натрия или пентоксила, кортикостероидных гормонов, поливитаминов, гемотрансфузии способствует восстановлению костно-мозгового кроветворения.
Таким образом, систематический гематологический контроль и правильный анализ полученных при этом результатов имеют существенное значение для оценки клинического состояния больного, динамики процесса и эффективности применяемого лечения. Гематологические данные приобретают определенное значение и при дифференциальной диагностике туберкулеза и других заболеваний органов дыхания.

Исследование периферической крови при туберкулезе

В.Ю. Мишин
Туберкулезная инфекция не является сильным раздражителем кроветворной системы и это обусловливает отсутствие специфической для туберкулезного заболевания картины крови, а также преимущественно малые сдвиги в гемограмме.
Изменения гематологических показателей находятся в зависимости от характера процесса, тяжести течения, реактивности организма, состояния его защитных сил.
При обследовании больных туберкулезом следует проводить подсчет общего количества лейкоцитов и их процентного состава в мазках крови, определение количества эритроцитов, гемоглобина и скорости оседания эритроцитов (СОЭ).
Лейкоциты. Количество лейкоцитов колеблется в диапазоне 5—12×10 9 . У больных с тяжелыми обострениями фиброзно-кавернозного туберкулеза, при которых известную роль играет вторичная флора, количество лейкоцитов может доходить до 12— 15х10 9 . При оценке тяжести заболевания большое значение имеет определение ядерного сдвига нейтрофилов; влево при туберкулезе обычно бывает выражен одними палочкоядерными клетками.
У больных инфильтративными и очаговыми формами туберкулеза без распада отмечается сдвиг нейтрофилов влево в пределах 7—10% от всех палочкоядерных. При вспышках туберкулеза и явлениях деструкции легочной ткани сдвиг доходит до 10—20% палочкоядерных.
Значительное увеличение сдвига формулы влево отмечается при обострении хронического фиброзно-кавернозного туберкулеза, распространенном инфильтративном процессе и казеозной пневмонии с явлениями распада. В этих случаях число палочкоядерных может достигать 20—30%, иногда 50% с небольшим количеством метамелоцитов (юные) и единичными промиелоцитами (0,5—0,25%).
При туберкулезе патологический процесс помимо ядерного сдвига вызывает изменения характера зернистости нейтрофилов, когда вместо обычной тонкой может появиться грубая патологическая зернистость.
В норме до 6% нейтрофилов содержат патологическую зернистость.
В мазках, окрашенных для выявления патологической зернистости нейтрофилов, можно одновременно подсчитывать лейкоцитарную формулу, поэтому количество нейтрофилов с патологической зернистостью подсчитывают наряду с определением ядерного сдвига по отношению к числу встретившихся нейтрофилов (а не на 100 нейтрофилов).
Патологическая зернистость нейтрофилов не возрастает параллельно ядерному сдвигу, обычно она наблюдается при тяжелом течении туберкулезного процесса, при истощении нормального формирования нейтрофилов в костном мозге.
У больных с тяжелыми формами туберкулеза почти все нейтрофилы (80—90%) могут содержать патологическую зернистость, которая при затихании туберкулеза обычно держится дольше всех других изменений гемограммы, свидетельствуя о неполном восстановлении функции костного мозга.
Эозинофилы. Клинически выраженный туберкулез обычно протекает с нормальным числом эозинофилов в крови. Небольшая гиперэозинофилия при отсутствии сдвига нейтрофилов влево в сочетании с лимфоцитозом сопровождает благоприятно протекающие случаи туберкулеза.
При обострении туберкулеза количество эозинофилов может уменьшаться (2—4%) или переставать определяться. Гипоэозинофилия и особенно анэозинофилия наблюдаются при тяжелом состоянии больных туберкулезом.
Количество эозинофилов может меняться в связи с прямым действием противотуберкулезных препаратов. При лечении аминогликозидами и ПАСК содержание их может достигать 20—30%, что нередко является симптомом аллергических побочных реакций. Реже эозинофилия наблюдается при лечении изониазидом, рифампицином и циклосерином.
Лимфоциты. Количество лимфоцитов повышается в период ранней туберкулезной интоксикации, в начальный период первичного туберкулеза, а также при затихании вспышки, инфильтративном и очаговом туберкулезе легких.
При тяжелом течении туберкулеза число лимфоцитов снижается (нередко до 10% и ниже). Лимфопения более характерна для остропрогрессирующих форм туберкулеза типа казеозной пневмонии.
Моноциты. Колебания содержания моноцитов зависят от различных агентов, вызывающих раздражение ретикулогистиоцитарной системы. Некоторую роль может играть также непереносимость противотуберкулезных препаратов.
При туберкулезе стойкое увеличение количества моноцитов бывает при свежей гематогенной диссеминации; 10—20% моноцитов определяются в ряде повторных анализов. Резкое снижение уровня моноцитов характерно для тяжелого течения первичного туберкулеза.
Лейкемоидные реакции, связанные с туберкулезом, встречаются довольно редко, однако врач должен помнить о них, так как, в отличие от лейкозов, при них оказываются эффективными противотуберкулезные препараты. Выделяют два типа реакций: гипопластический и гиперпластический (собственно лейкемоидный).
При гиперпластическом типе количество лейкоцитов достигает 20— 30 x 10 9 . В крови появляется значительное количество (около 25%) примитивных ретикулярных клеток моноцитоидного характера, в базофильной протоплазме этих крупных клеток встречаются единичные азурофильные зерна.
Наряду с моноцитоидными клетками выявляется резкий сдвиг влево нейтрофилов с появлением единичных миелоцитов. В отличие от лейкемий, характерно отсутствие базофилов и эозинофилов, наблюдается выраженная лимфопения. Быстро развивается гипохромная анемия с уменьшением числа эритроцитов до 2—2,5 х 1012.
При гипопластическом типе наблюдаются стойкая выраженная лейкопения (1,5—2,5х10 9 ), анемия (1,5—2,7×10 12 эритроцитов) и тромбоцитопения (20х10 9 ). Выраженная нейтропения (20—30%) сопровождается резким сдвигом влево с наличием юных и миелоцитов.
Эти формы дают небольшие ремиссии, но не полное восстановление лейкоцитарной формулы. При пункции грудины в костном мозге нередко обнаруживают эпителиоидные бугорки, иногда с гигантскими клетками Пирогова-Лангханса, и массивные участки фиброзной ткани. Это указывает на туберкулез и помогает исключить лейкоз.
Лейкемоидные реакции при туберкулезе носят большей частью преходящий характер; иногда наблюдается цикличность в их течении, которую можно связать с волнами гематогенной диссеминации.
Скорость оседания эритроцитов (СОЭ) у больных туберкулезом является чувствительным показателем обострения процесса. Высокие величины СОЭ отмечаются при остропрогрессирующих формах туберкулеза, при экссудативном характере процесса.
Следует отметить, что СОЭ увеличивается при нарастании в крови уровня фибриногена и глобулинов; ускорение СОЭ вызывают и мукополисахариды. На показатели СОЭ влияет также количество эритроцитов: снижение его при анемии влечет за собой ускорение СОЭ, при эритроцитозах оседание замедленно.

Туберкулез является опасным инфекционным заболеванием, которым страдают около 30% населения Земли. И потому сдача анализов позволит своевременно выявить иначать лечение.
Как может проходить обследование на туберкулез
Нужно ли говорить, что своевременно сданные анализы при туберкулезе легких не только позволят разработать программу лечения, но и позволят облегчить процесс лечения. Зачем нужны анализы? Прежде всего, потому что число заболевших таким инфекционным заболеванием как туберкулез, постоянно растет. И это увеличивает шансы заразиться. И если ранее оно являлось опасным и даже равнялось смертному приговору, то сейчас современные препараты позволяют справляться с этой проблемой. Самое главное провести раннюю диагностику и своевременно обнаружить болезнь и приступить к лечению. Только в этом случае можно гарантировать успешное лечение.
Одним из самых популярных и эффективных способов обнаружить туберкулез у взрослых, является флюорография. Детей обследуют при помощи реакции Манту. В помощь классическим добавляются не менее результативные способы обследования, представляющие собой анализы крови и мочи на туберкулез.
Потребуется такой анализ для взрослых и детей, если они побывали в стране, в которой риск заразиться является очень высоким.
Должны сдавать анализы крови и мочи, осуществлять исследование на флюорографии легких тем категории граждан, которые являются ВИЧ-инфицированными. Так же людям, у которых серьезно ослаблена иммунная система.
Детям до 5-ти лет будет рекомендовано все исследования проходить только кожной пробы на туберкулез, но никто не откажет им в праве, сдать кровь или мочу.

Особенности анализа крови на туберкулез
Решив пройти обследование на туберкулез легких, стоит быть готовым к тому, что только сдав общий анализ крови нельзя будет получить точный ответ относительно наличия заболевания. Он позволяет только выявить воспалительные процессы или патологические опухоли. Именно по этой причине для постановки точного диагноза или наоборот его опровержения и взрослые и дети должны проходить полное обследование.
Невозможность точно установить диагноз только ориентируясь на общий анализ крови при туберкулезе легких заключается в том, что основные элементы красной крови, практически не изменяются, если произошло заражение этим заболеванием. При этом может наблюдаться анемия, при условии наличия кровопотери.
Может показать анализ проявление незначительного снижения уровня гемоглобина. Этот процесс происходит только если человек болен хронической формой фиброзно-кавернозного туберкулеза легких.
Проводя анализ крови при туберкулезе, следует обращать внимание на то, каким будет СОЭ – скорость оседания эритроцитов. И если она будет ускоренной, то это значит, что болезнь прогрессирует, что говорить о целом ряде патологических изменений, происходящих в легких.
Согласно показателям данного исследования, будет видно, что элементы, связанные с лейкоцитарной фракцией крови устойчиво и активно будут реагировать реагируют на развитие туберкулезного процесса.
Клинический анализ крови позволяет по показателям распределить полученную информацию на три основные фазы. Благодаря им можно увидеть всю картину изменений, происходящих в лейкоцитарной фракции во время протекания заболевания туберкулез легких. Это будут:
- фаза нейтрофильной борьбы, когда происходит увеличение в крови доли нейтрофилов, при этом необходимые эозинофилы в пробе будут отсутствовать, а уровень лимфоцитов и моноцитов станет существенно ниже;
- моноцитарная фаза заключается в том, что организм борется с инфекцией. При этом количество лимфоцитов увеличивается, при уменьшении числа нейтрофилов и будут выявляться единичные эозинофилы;
- восстановительная фаза характеризуется увеличением доли лимфоцитов и эозинофилов, что говорит об нормализированных показателей состава крови.
Благодаря этому разделению можно контролировать общую картину развития заболевания, а так же эффективность лечения.
Проведения исследования детей на туберкулез легких является очень важным моментом, особенно если речь идет о появлении первичных признаков туберкулеза или появляются сомнения. Стоит ли говорить, что чем раньше будет определен этот диагноз, тем больше шансов на выздоровление.
Процедура по забору крови у детей будет напоминать ту же процедуру, какая осуществляется у взрослых. При этом лаборанты будут учитывать, что протекание заболевания может несколько отличаться. Так при этом могут выделяться определенные виды бактерий, или в анализе их просто не будет.
Исследование мочи на туберкулез
Исследование через анализ мочи при туберкулезе, может быть даже менее эффективен чем анализ крови. Дело в том, что моча взятая как у детей, так и взрослых будет почти одинаково нормальной. Исключением могут быть только патологические изменения, проявляющиеся в моче при заболевании туберкулеза почек или мочеполовой системы. Если пациент страдает от хронической формы, то в процессе болезни будет проходить исследование, в результате которой станет известно о признаках амилоидоза.
Необходимость в проведении исследования мочи во время проведения диагностики или контроля за туберкулезом, зависит от требований проведения исследования патологических изменений в организме.
Исследование мочи предъявляет следующие параметры, благодаря которым можно определить здоровый это человек или нет.
При этом показатели будут в пределах номы в случае:
- если плотность будет составлять от 1,015 до 1,025;
- будет выявлено единичное наличие эритроцитов не должно превышать 5;
- уровень лейкоцитов не должен быть больше 2 единиц, при этом у женщин и девочек он может достигать предела 5 единиц;
- минимальные показатели содержания соли;
- плоский эпителий не должен быть более 5 единиц;
Стоит сказать, что при изучении проб не должно быть выявлено следующих показателей:
- какого-либо количества сахара;
- наличия ацетона;
- выявляться цилиндры;
- нулевой показатель уробилина;
- переходного эпителия.
При соблюдении всех этих параметров, можно сказать, что организм является здоровым. Отсюда изменения в составе мочи может говорить о возникающей проблеме.
Бесплатная консультация Вконтакте. ЖМИ на ссылку!

Педиатрия Железодефицитная анемия, ОРВИ, Туберкулёз
Пиелонефрит
Гломерулонефрит
Определение
Воспалительное заб-е интерстициальной ткани, паренхим и чашечно-лоханочной системы почек микробной этиологии
Заб-е, при котором поражается преимущественно клубочковый
Аппарат почек.Воспаление имеет иммунный характер
Этиология
-неврогенный моч. Пузырь
Возникает ч/з 2-3 нед после перенесенной бак. инф.(в-гемолит.стрептококк) или
вир.инф. (грипп, ветр.оспа идр.)
Путь инфицирования
Иммунные комплексы (АГ-АТ)оседают на мембрану клубочков и повреждают их.
Классификация
Первичный и вторичный. Острый и хронический
Клиника
3) дизурических явлений
-олигурия( 12↓"> кол-ва мочи)
Осложнения
1- обструктивный ПН
2- эмфизематозный ПН
3- почечный абсцесс
4- перинефральный абсцесс
Лечение:
Постельный ( на остр. п-од)
Исключить острые, копченые,соленые блюда,
Обильное питьё(в 1,5-2раза)
1) АБ, уросептики
Постельный( пока не норм. АД, пройдут отёки)
Профилактика
Предупреждение восходящего пути инф-я:
2)-санация хр.очагов инф-и
1)-Ранняя д-ка и АБ-лечение стрептококковых инф-ий
2)- обязательная лабор.д-ка
Ч-з 2 нед после стреп.инф-и
-санация хр.очагов инф-и
Железодефицитная анемия
Анемия - это патологическое состояние, характеризующееся снижением содержания гемоглобина и уменьшением количества эритроцитов в единице крови.
Группа риска:-недоношенные дети;
- дети , родившиеся от матерей с ЖДА;
- дети с рахитом, гипотрофией и др.
- дети с низким социально-экономическим статусом.
Этиология: -нарушение питания
- нарушение всасывания ( заб-я ЖКТ)
-повышенный расход( при кровотечениях)
Возрастные периоды ЖДА: -на 1г.ж.
-у девочек в пубертатном возрасте
Клиника:
Общ.симптомы- слабость, вялость, бледность кожи и слизистых
Удетей 1г.ж. –периоральный цианоз, отставание в психомотор.развитии
У стар детей – головокр-е, гол.боль, обмороки, обеднение эмоц.сферы.
Извращение аппетита, пристрастие к неприятным запахам.
Эпителиальный синдром-сухая кожа, волосы- ломкие, выпадают, Ногти - слоятся, деформируются.
Лечение: 1) диетотерапия ( продукты, богатые железом)
2) пр-ты железа ( длительно до 3мес)
3) витаминотерапия (А,В,С)
Профилактика:
1)рациональное питание беременных и кормящих
2)рацион. питание детей 1г.ж.( своевременный мясной прикорм и соки)
3) профилактика заболеваний ЖКТ
4)наблюдение за гр. риска
ОРВИ- группа заб-ний различной этиологии, имеющие однородные клинические проявления.
Этиология - вирусы, микоплазма
Эпидемиология:
Источник-больной чел-к, вирусоноситель
Путь передачи инфекции – воздушно-капельный
Клиника
Грипп
Парагрипп
Аденовирусная инфекция
Интоксикация
Ярко выраженная ( т-ра 38-39 –до 5 дней)
(даже при высокой т-ре)
Катар ВДП
1)ринит –заложенность, слизистые выделения
2)гиперемия , отечность миндалин
3)синдром крупа( у детей 1-3лет)
2) синдром крупа( часто)
1) ринит- обильные выделения
4) увеличенные Л/У
Осложнения
Частые- отит, пневмония, ангина
Лечение:
1) постельный режим на период темп-ры, обильное питьё
2) Противовирусные пр-ты – в 1-е дни
3) симптоматическая терапия –жаропонижающие,а/гистаминные Муколитики и др.
5)АБ-по показаниям ( при наслоении вторичной бак.инфекции)
П/эпидемические мер-я:
1) изоляция больного
2) масочный режим
3) Вакцинация (при гриппе)
Вирусные гепатиты-группа инф.заб-ий , вызванных гепатотропными вирусами А,В,С,D,Е,G.
Эпидемиология
– геп.А и Е - типичные кишечные инф-ции
Путь передачи: фекально-оральный
- геп.В,С,D,G – ист-к -- б-ой, здоровый вирусоноситель
Клиника
Гепатит А
Гепатит В
Инкубационный период
Преджелтушный период
М.б. катаральные явления
Слабовыраженная интоксикация( м.б. т-ра норм.)
Желтушный период
Желтуха нарастает быстро
Желтуха нарастает медленно
Держится долго( кож.зуд)
Уменьшается медленно(3-4 нед)
Период реконвалисценции
(нормализуются ф-я и размеры печени)
Диагностика: геп.В – определение маркеров в крови(австрал. АГ)
Лечение:
1) постельный режим
2) Диета-легкоусваяемая, калорийная, физиологическая (молочно-растит.,искл-ть острые,копченые, бульоны)
4) Дезинтоксикационная терапия
5) ГК ( в тяж.случаях)
6) Симптоматическая терапия.
Профилактика. Противоэпид.мер-я.
-ранняя диагностика и изоляция больного
- зкстренное извещение в СЭС
- карантин геп.А – 35 дней, наблюдение за контактными
– тщательный отбор доноров
- использование одноразового инструментария
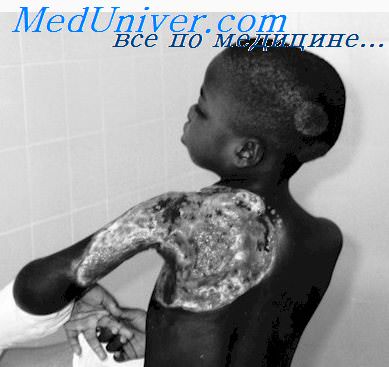
Туберкулёз – это хроническое инфекционное заболевание, вызываемое микобактерией туберкулёза, которое может поражать все органы и системы человека, но наиболее часто органы дыхания.
Этиология Возбудитель – микобактерия туберкулёза или палочка Коха
Эпидемтиология
Источник-больной человек, домашние животные.
Фактор передачи –мокрота(легоч.формы), фекалии, моча(киш.форма)
Путь передачи – возд.-кап.,контактный, пищевой.
Классификация:
2) туб-з органов дыхания
3) туб-з др. органов и систем( ЦНС, ЖКТ,глаза, почек)
Самые распространенные клин.формы у детей
Читайте также:


