Катаральный эндобронхит при туберкулезе
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
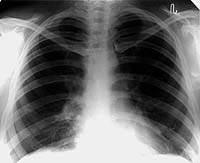 |
| Рисунок 1. Рентгенограмма легких больной С. 30 лет. Патологические изменения не выявляются. Жалобы на сильный кашель со скудной мокротой. В мокроте МБТ+. Бронхоскопия — язвенный туберкулез слизистой правого главного бронха. Браш-биопсия — МБТ+, клетки туберкулезной гранулемы |
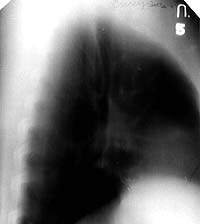 |
| Рисунок 2. Боковая томограмма правого легкого той же больной (срез 5 см). В корне правого легкого увеличенные лимфатические узлы не определяются. Аденогенный генез туберкулеза бронхов исключен |
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Много реже, по нашим данным в 28,1% случаев, туберкулезный процесс в стенке субсегментарных бронхов характеризовался преимущественно продуктивной воспалительной реакцией, и заболевание вследствие этого протекало со скудной клинической симптоматикой. Поражение чаще было односторонним, в пределах двух-трех сегментов легкого. В клинической картине преобладало малосимптомное течение, бактериовыделение с мокротой наблюдалось не всегда и определялось только методом посева. Морфологически процесс характеризовался воспалительной инфильтрацией всех слоев стенки бронхов с задержкой в их просвете гнойного содержимого.
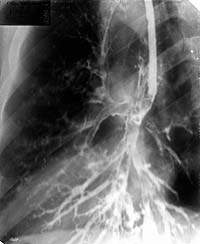 |
| Рисунок 5. Бронхограмма левого легкого в боковой проекции того же больного. Просветы бронхов левого легкого неравномерной ширины. Бронхи пирамиды с цилиндрическими и мешотчатыми бронхоэктазами |
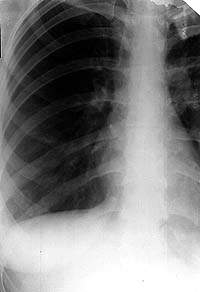 |
| Рисунок 6. Рентгенограмма правого легкого больной К. 27 лет. В нижнем отделе правого легкого усилен бронхососудистый рисунок. Очаговых и инфильтративных изменений нет. Жалобы на кашель со скудной мокротой. МБТ+. Бронхоскопия — инфильтративный туберкулез субсегментарных бронхов системы Б1 справа |
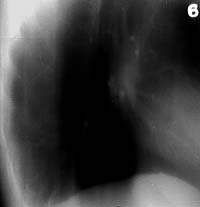 |
| Рисунок 7. Боковая томограмма правого легкого той же больной (срез 6 см). Стенки субсегментарных бронхов Б6 и Б10 уплотнены и инфильтрированы, просвет их не определяется |
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
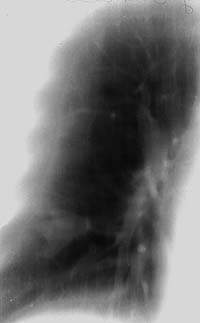 |
| Рисунок 8. Томограмма правого легкого больного Д. 46 лет (срез 9 см). В глубине 9-го сегмента фокусная тень в виде трилистника, располагающаяся по ходу ветвления субсегментарных бронхов, в центральной его части виден кальцинат. Изменения в легком выявлены при флюорографии. Диагноз ретенционной туберкулезной бронхиальной кисты легкого подтвержден операцией |
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
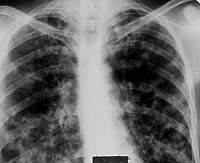 |
| Рисунок 9. Рентгенограмма легких больного Л. 38 лет. Диссеминированное поражение легких с очаговыми образованиями и инфильтрацией интерстиция, видны тени расширенных субсегментарных бронхов. Страдает туберкулезом (очаговым, а затем диссеминированным) 12 лет. При бронхоскопии — диффузный гнойный бронхит преимущественно слизистой субсегментарных и сегментарных бронхов, в материале браш-биопсии МБТ+ и клетки туберкулезной гранулемы |
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
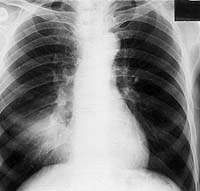 |
| Рисунок 10. Рентгенограмма легких больного П. 67 лет. В нижнем отделе правого легкого гомогенный участок затемнения. Изменения в легких обнаружены при профосмотре. Много лет страдает хроническим бронхитом |
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).

Во фтизиатрической бронхологии большое внимание уделяется учащению неспецифических воспалительных изменений в дыхательных путях, поскольку неспецифический бронхит оказывает отрицательное влияние на течение основного легочного процесса и результаты его лечения. Особое значение в разработке проблемы неспецифического бронхита у больных туберкулезом принадлежит морфологическим методам исследования. В доантибактериальный период патоморфологи изучали изменения бронхиальных путей ври туберкулезе на секционном материале и главным образом при прогрессирующих формах заболевания. В этих условиях доминировали тяжелые специфические процессы в виде туберкулов, язв, свищей, казеозных бронхитов, туберкулезных бронхоэктазов. Морфологические проявления неспецифического бронхита в стенке бронха отступали при этом на второй план. Применение антибактериальных препаратов широкого спектра действия не только резко изменило клинико-морфологические проявления туберкулеза, но и привело к значительному сокращению числа летальных исходов, обусловленных туберкулезом. Вместе с тем основным и принципиально новым объектом патоморфологическо-го исследования в условиях прогрессивных методов клинического обследования больного и изменившихся форм терапии становятся биоптаты и оперативно удаленные органы и ткани. Характеристика поражения бронхов на основании изучения резецированных легких при неспецифических поражениях туберкулезного и нетуберкулезного генеза представлена в литературе достаточно полно.
Большой клинический интерес представляют безопасные для больного методы эксцизионной, пупкционной, брашбиопсии и лаважа (рис. 52). Этим путем уточняются диагноз заболевания (см. рис. 52, а) и степень активности патологического процесса, прослеживается его динамика, а следовательно, становятся возможными контроль и коррекция терапевтического воздействия путем повторных исследований. Биопсия может проводиться и непосредственно в лечебных целях, например, при удалении грануляционных разрастаний слизистой оболочки бронха (см. рис. 52,б), суживающих его просвет, и др.

Многолетний опыт работы позволяет утверждать, что материал биопсии бронха дает достаточно полное представление о структурно-функциональных особенностях его слизистой оболочки (эпителии, базальной мембране), об изменениях слизистых желез и их протоков, включая особенности секреции, о клеточном составе и распределении воспалительного инфильтрата, эластично-мышечных образованиях и интрамуральной нервной системы.
Нами было изучено 379 эксцизионных биоптатов от 273 больных с различными формами легочного туберкулеза. Морфологические проявления неспецифического эндобронхита (рис. 53) отмечены в 84% наблюдений. При этом в эпителиальном покрове слизистой оболочки бронха нередко выявлялись различия в состоянии и числе бокаловидных клеток. Отмечались дистрофические изменения и гибель клеток цилиндрического железистого эпителия, появление участков метаплазии с переходом в многослойный плоский эпителий, что не сопровождалось клеточным атиппзмом (см. рис. 53, а). В отдельных наблюдениях на фоне метаплазии отмечались некоторые признаки клеточного атипизма. В этих случаях для исключения опухолевого роста была необходима повторная биопсия. Метапластические изменения слизистой оболочки бронхов могут сочетаться с микотическими поражениями, чаще всего обусловленными грибами-кератофобами. Назальная мембрана, как правило, была утолщена, что, по данным Glynn (1960) и Michaels (1960), характерно для хронического бронхита. Возможно, что обилие вторичной бактериальной флоры при неспецифических поражениях бронхов связано с извращением функций базальной мембраны, имеющей отношение к поступлению в бронхиальный секрет иммуноглобулинов. Увеличение численности бокаловидных клеток и накопление в них ШИК-положительного материала относятся к первым проявлениям гиперсекреции. К ней присоединяются дискриния, гиперплазия слизистых желез, дивертикулоподобное расширение их выводных протоков. При затяжном течении процесса и нарастании склеротических изменений появляется атрофия железистых комплексов, отмечавшаяся А. Г. Яхницей (1958) и Kourilsky и соавт. (1960). Гиперсекреция и гиперплазия слизистых желез расцениваются как ведущие морфологические признаки хронического бронхита, требующие терапевтического воздействия. Varga и Horanyi (1968) доказывают, что гиперплазия слизистых желез бронха может относиться к аномалиям развития. Использование индекса Рейда (отношение толщины комплексов слизистых желез к общей толщине слизистой оболочки бронхов; в норме этот показатель не превышает 0,3) позволяет судить о степени гипертрофии слизистой оболочки и отчасти о сопряженных обструктивных изменениях легочной паренхимы. В мышечных пучках часто отмечалась гипертрофия, сменявшаяся атрофией по мере развития фиброзных изменений.

В интрамуралыюй нервной системе бронхов отмечены дистрофические изменения. Между степенью поражения нервного аппарата и тяжестью бронхолегочных изменений существуют тесные корреляции.
Почти постоянно в бронхиальной стенке наблюдались клеточные инфильтраты различной интенсивности, качественной характеристики и локализации. Лимфомакрофагальные клеточные инфильтраты принято считать выражением клеточных реакций иммунитета.
Данные, полученные нами совместно с М. В. Шестериной в результате клинико-морфологических сопоставлений, явились основой следующей классификации неспецифических воспалительных процессов в бронхах у больных с разными формами туберкулеза легких.
Катаральный бронхит (эндобронхит), острый и хронический. Бронхоскопически — диффузная гиперемия слизистой оболочки со стертым рисунком хрящевых колец, с различным количеством слизи на поверхности. Основными признаками в натоморфологической картине являются полнокровие, гиперсекреция и воспалительная инфильтрация с преобладанием грапулоцитов или лимфоцитов в зависимости от клинической фазы заболевания.
Гипертрофический бронхит (эндобронхит), продуктивный, инфильтративный, гранулирующий, полипозный. Бронхоскопически — слизистая оболочка бронхов утолщена, местами образуются грубые складки, воспалительные явления значительно выражены; возможно развитие грануляций и полипов; в просвете бронхов — слизисто-гнойный секрет. Морфологически отмечаются гиперсекреция, метаплазия бронхиального эпителия, грануляции и полипы, нередко с изъязвлением, склеротические изменения различной степени (см. рис. 53, б, в).
Атрофический бронхит (эндобронхит). Бронхоскопически — стихание воспалительных изменений, атрофия слизистой оболочки. Морфологически преобладают склеротические изменения, гиперсекреция и атрофические процессы поверхностных слоев слизистой оболочки (см. рис. 53, г), встречаются микроскопические полипы с фиброзной стромой.
С. Г. Киреевой (1978) изучены морфологические проявления иммунологических реакций в стенке бронха и показана связь последних со степенью активности легочного туберкулеза. Так, прогрессирование туберкулеза, особенно фиброзно-кавернозного, сопровождается прежде всего усилением клеточной лимфомакро-фагальной инфильтрации, включая появление бластных клеток. Клетки инфильтрата обнаруживают способность к траисэпителиальной миграции в просвет бронха. Использование непрямого метода Кунса с БЦЖ-аитигеном и специфической иммунной сывороткой в этих условиях выявляет свечение цитоплазмы лимфомак-рофагальных клеток, документируя их иммунологическую специфичность. Одновременно с интенсификацией клеточных реакций наблюдается гипертрофия бронхиальных желез с увеличением диаметра слизистых (уровень секреции иммуноглобулинов) и белковых секреторных (секреция лизоцима и пр.) отделов.
Фаза потери активности легочного процесса характеризуется снижением клеточностн инфильтрата и его плазматизацией, что свидетельствует об усилении антителонродуцирования. Непрямой метод Кунса обнаруживает в цитоплазме плазмоцитов, по ходу базальной мембраны и в межклеточных пространствах слизистых ацинусов IgA, предположительно синтезируемый по типу экскреторного из иммуноглобулина плазмы.
При стабилизации заболевания в фазе уплотнения прослеженные показатели (уровень клеточности, состояние бронхиальных желез) нормализуются. Представленные данные позволяют расценивать неспецифический бронхит при туберкулезе как выражение реакций иммунитета.
Разная клиническая картина наблюдается при болезнях бронхов и легких.
Зачастую они сопровождаются воспалением.
Самой распространенной патологией, с которой попадают в больницу пациенты, считается бронхит.
Нередко эта болезнь становиться хронической.
Чтобы разобраться с диагнозом, а затем выбрать должное лечение, требуется пройти бронхоскопию.
С помощью этого исследования рассматривается бронхиальное дерево, изучается его состояние.
Часто врач после бронхоскопии ставит диагноз диффузный эндобронхит разной степени.
Классификация эндобронхитов
- Катаральный эндобронхит. Он сопровождается покраснением слизистой, при этом может наблюдаться небольшая отечность. В некоторых случаях появляется кровоточивость.
- Атрофический эндобронхит. Покраснение появляется в отдельных зонах.
- Гипертрофический эндобронхит. Бронхиальные просветы начинают сужаться, слизистая утолщается, межбронхиальные шпоры расширяются.
- Гнойный эндобронхит. Во время диагностики врач видит четкий отек, покраснение. Может начинаться гнойный процесс. Это редкий вид патологии при хронической форме.
- односторонний катаральный эндобронхит (поражает или левую, или правую бронху);
- двусторонний катаральный эндобронхит (поражает оба бронха).
Данная патология бывает разной степени интенсивности.
- Первая степень (1 ст.). В этом случае отек небольшой, а рисунок хрящей и сосудов после исследования размытый.
- Вторая степень (2 ст.). Хорошо заметен отек и покраснение, сужается бронхиальный просвет. Если контактировать со слизистой, начинается небольшая кровоточивость. Выделяется слизь и гной.
- Третья степень (3 ст.). Стенки бронхов утолщенные, при этом имеют синеватый оттенок, появляется сильная отечность, не видно рисунка сосудов. Выделяется гной.
Используются разные классификации для того, чтобы наиболее четко оценить состояние человека и назначить ему должное лечение.
Бронхоскопия как методика диагностики
Бронхоскопией называют эндоскопическое исследование. Ее назначают, если появилась какая-то болезнь бронхиального дерева.
Это обследование является очень важным, особенно при воспалении, аллергии, появлении опухоли в бронхах.
С его помощью врач зрительно рассматривает слизистые, оценивает их состояние.
Для диагностики это исследование применяют, чтобы установить или подтвердить диагноз, а для лечения его используют, чтобы помочь пациенту улучшить его состояние, при этом диагноз уже известен.
- При появлении кашля, который не заканчивается длительный период. Он также может появиться без сопровождающих его симптомов.
- Тяжело дышать. Нарушается вдох, врач подозревает наличие инородного тела в бронхах.
- Появляется одышка, при этом нет других симптомов.
- Когда человек отхаркивает кровью, появилось кровотечение.
- Наличие мокроты, которая внезапно изменила свое количество.
- Если подозревается развитие онкологической болезни.
- Для исследования бронхов.
- Чтобы уточнить диагноз, если при рентгене были обнаружены странные изменения.
- Если часто появляется воспалительный процесс ткани легких в одном и том же участке.
- Если подозревается развитие туберкулеза.
- Если есть подозрение на другие болезни легочной ткани.
- чтобы остановить кровотечение;
- для устранения инородных тел, слизистый шар;
- для санации бронхов;
- для лечения свищей;
- чтобы удалить слизь при астме;
- если произошел ожог дыхательных путей.
- Если пациент недавно перенес инфаркт, нельзя проводить бронхоскопию. Это обследование разрешается делать спустя полгода.
- Если имеется нарушение работы сердца.
- Если у человека наблюдается гипертония.
- При наличии стеноза гортани.
- Если обострилась бронхиальная астма.
- Если у пациента наблюдается эпилепсия или расстройства психики.
- При сердечной недостаточности (больше 3 ст.).
- Если человек находится в тяжелом состоянии, а проводить исследование уже нет смысла, так как лечение не даст результатов.
Причины развития эндобронхита
Повлиять на развитие эндобронхита могут разнообразные причины.
- резкое изменение температуры, длительное нахождение на холоде;
- загрязненный воздух;
- чрезмерное употребление алкоголя;
- курение;
- воспаление хронического характера в носовой и ротовой полости, к примеру, тонзилит, аденоидит;
- аллергия;
- инфекции, связанные с вирусами.
Лечение катарального эндобронхита
- Назначает специальные мукорегуляторы. Они приведут в норму секрецию слизистой, так как зачастую слизь выделяется в небольших количествах, но снижен кашлевый рефлекс. Это могут быть такие препараты, как Бронхобос, Флюдитек.
- Выписывает бронхолитики, которые приведут в тонус бронхи.
- Назначается антибактериальная терапия, которая включает в себя использование антибиотиков. При этом врач должен учитывать различные индивидуальные особенности пациента. К примеру, если выделяется слизь и гной в большом количестве, то требуется в обязательном порядке принимать антибактериальные препараты.
- Назначаются препараты, которые противостоят вирусам. Зависит это назначение от причины развития патологии.
- Пациенту требуется принимать отхаркивающие средства, которые снизят кашель, будут выводить мокроту. Некоторые люди используют народное лечение, так как существуют разнообразные домашние рецепты, которые способны облегчить состояние человека.
- Чтобы избавиться от отека, следует принимать антигистаминные препараты. Если пациент находится в тяжелом состоянии, тогда ему выписывают стероидные средства.
- Если это требуется, тогда врач выписывает бронхорасширяющие.
- Часто назначаются комбинированные средства, которые выполняют несколько функций. Они могут быть отхаркивающими, при этом избавлять от воспаления.
Народные средства также приносят огромную пользу, но следует не забывать, что они должны использоваться в качестве дополнения к основному лечению патологии.
Когда появился катаральный эндобронхит, мало одного лечения.
Нужно еще придерживаться строгой диеты, которая будет включать в себя употребление витаминов.
Полезно будет проводить физкультуру, а также массаж грудной клетки.
Кроме этого, есть много процедур, с которыми может познакомить врач.
При любом бронхите пациент нуждается в употреблении жидкости. Также стоит не забывать проветривать помещение.
Читайте также:


