Когда гноится на туберкулез
Мокрота при туберкулезе — один из характерных признаков заболевания. Её количество, вид, консистенция, цвет, состав зависят от стадии, формы и тяжести патологического процесса. Именно в отходящей субстанции обнаруживают возбудителя туберкулеза. В ранней стадии количество отделяемого незначительно. По мере того, как туберкулезный процесс прогрессирует, изменяются и характеристики мокроты. Когда при отхаркивании появляется кровь почти без включений, это указывает на то, что болезнь приняла тяжелую форму.
Отхождение мокроты, даже с примесями крови — это не обязательно проявление туберкулеза легких. Такое проявление свойственно и другим тяжелым патологиям дыхательной системы. Появление такого симптома — повод немедленно обратиться к терапевту, фтизиатру или пульмонологу.

Как выглядит мокрота и как образуется
Мокротой называются отходящие при кашле массы, производимые трахеобронхиальным стволом, с примесью секрета носоглотки. Эта субстанция у здорового человека должна производиться только специальными железами с целью удаления из лёгких мелких фрагментов пыли, отмерших клеток эпителиальной ткани бронхов. Это жидкость без цвета, которая аккумулирует весь мелкий сор в органах дыхания, и выводит его за пределы этой системы. Здоровый человек не фиксирует сознанием этого естественного процесса.
При туберкулезе легких и при некоторых других патологиях органов дыхания, объёмы отделяемого содержимого легких значительно увеличиваются. Её характер меняется: происходит изменение цвета, плотности и состава отхаркиваемого материала, в мокроте появляются включения крови или гноя.
Кашель далеко не всегда сопровождает развитие туберкулеза. Даже если пациент кашляет периодически, этот симптом не имеет постоянного характера, и проявляется при обострении болезни. Надсадный мучительный кашель с большим объёмом отделяемого — это признак терминальных стадий туберкулеза с протеканием необратимых патологических процессов в тканях легких.
Рекомендуем прочитать статью про кашель при туберкулезе, чтобы узнать больше о его особенностях.
Разновидности
Мокрота бывает как однородной, так и может одновременно содержать различные компоненты. По составу различают следующие виды:
- слизь, обычные отделения без вкраплений, для туберкулеза не очень характерна;
- слизь с гноем, прозрачные отделения с зелеными включениями, характерна для первого этапа заболевания;
- гной с небольшой примесью слизи, желтоватого или желто-зеленого цвета, наблюдается на ранних этапах туберкулеза;
- зеленый или желтый цвет, наличие большого количества гноя — характерное проявление тяжелой инфекции;
- слизь с включениями крови, встречается при прогрессирующем туберкулезе, а также при онкологии верхних дыхательных путей;
- слизь с включениями гноя и крови, наблюдается при тяжелых поражениях дыхательных путей и легких, онкологии и туберкулезе;
- отделяется кровь (кровохарканье), наблюдается при туберкулезе и раковых поражениях легочной паренхимы, связана с разрывами небольших кровеносных сосудов, подвергающихся воздействию инфекционных агентов.
По составу мокроты, определяемому визуально, диагностировать заболевание невозможно. Понятно, что патология присутствует, но какая именно по этому признаку не определить.
Объём
Количество отделяемой мокроты является достаточно информативным показателем. По ее объёму можно заподозрить заболевание, также эта характеристика указывает на стадию развития патологии. Объём отделяемого содержимого легких увеличивается по мере того, как развивается патология, и уменьшается, если близится выздоровление.
Лечащий врач может объективно оценить объёмы мокроты, выделяемой однократно, а также общее количество за день. Пациенту не свойственна объективность оценки, он не знает, наличие какого объёма является признаком патологии, поэтому не нужно пытаться самому ставить себе диагноз и определять стадию болезни.
Небольшое количество субстанции выделяется при простудных и респираторных заболеваниях, а также на ранних стадиях тяжелых патологий. Если наблюдается постоянное нарастание отделяемой субстанции, это свидетельствует о прогрессировании заболевания и развитии осложнений, воспалительных процессов инфекционной этиологии.
По объёму диагноз не ставится, но этот показатель является существенным при комплексной оценке симптомов.

Консистенция
По этому признаку можно разделить мокроту на: жидкую, густую и вязкую.
- Жидкая форма характерна для легко излечиваемых респираторных заболеваний и не является опасным признаком при условии отсутствия в ней дополнительных включений.
- Густая наиболее часто наблюдается при туберкулезе легких.
- Вязкая больше характерна при астме и поражениях бронхов нетуберкулезного происхождения, однако может наблюдаться и при туберкулезе.
Влияние мокроты на течение заболевания
Большие объёмы отделяемого могут затруднять функцию дыхания из-за чего у пациента могут происходить приступы удушья. При этом также нарушается кислородное снабжение, что провоцирует головные боли, снижение внимания, утрату работоспособности, головокружения, обмороки. Длительное сохранение такой ситуации с дыханием может спровоцировать развитие серьёзных осложнений в работе сердца, лёгких и центральной нервной системы.
Помимо нарушения функции дыхания, застой мокроты чреват также интенсивной жизнедеятельностью разнообразной неспецифической микрофлоры, что приводит к развитию инфекционных процессов верхних дыхательных путей. На фоне ослабленного иммунитета это может сыграть значительную негативную роль в общем состоянии здоровья пациента. Вот почему так важно отхаркивание. Если субстанция отходит плохо, для очищения бронхиальной системы назначаются специальные препараты. При туберкулезе принимать можно только те отхаркивающие средства, которые выписал врач после обследования.
Характер мокроты при разных стадиях и формах
На начальной стадии туберкулеза мокрота может быть прозрачной или белой, её объёмы увеличиваются по мере прогрессирования заболевания. Если отделяемое состоит полностью или в большей степени из слизи, это может свидетельствовать об очаговом туберкулезе.
Преобладание в мокроте гнойного элемента может говорить о экссудативном процессе, сопровождающим развитие туберкулезного воспаления плевральной полости. Гнойная мокрота зеленоватого цвета может также указывать на наличие в легких инфильтратов или переходе туберкулеза в диссеминированную форму.
Развитие цирротической формы сопровождается отделениями слизисто-гнойного характера. Кавернозная, кавернозно-фиброзная формы, а также распад инфильтратов могут провоцировать присутствие включений крови. Обширная диссеминация, протекание в легких процесса прорыва каверны, легочные кровотечения также вызывают появление кровяных вкраплений.
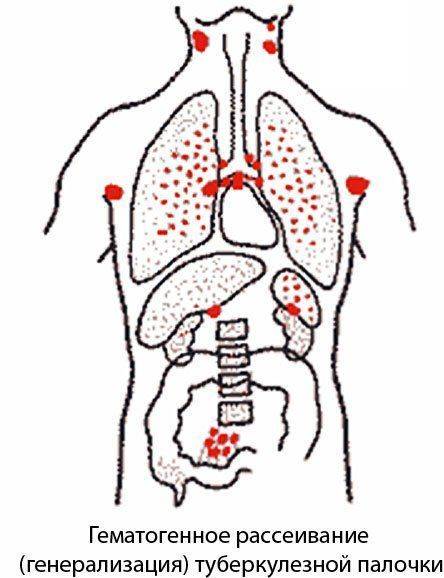
Сбор мокроты для диагностики
Для того, чтобы определить, какой процесс протекает в легочной системе при туберкулезе и других патологиях, необходимо исследовать отделяемое. Если организм в течение продолжительного времени находится в горизонтальном положении, мокрота скапливается в верхних дыхательных путях. Поэтому собирать отхаркиваемый материал для анализа лучше всего утром, после подъёма с кровати. Смена положения способствует лучшему отделению. Перед этим лучше всего почистить зубы или прополоскать рот, чтобы удалить естественные бактерии из ротовой полости. Если течение заболевания таково, что мокрота не отделяется, врач может посоветовать принять отхаркивающие средства. Собирается материал в специальную ёмкость. Сейчас можно купить такую практически в любой аптеке. Глубоко вдохните и резко выдохните, сплюнув мокроту.
Лабораторные анализы
Бактериологический анализ на туберкулез позволяет обнаружить наличие или отсутствие микобактерий в исследуемом материале, установить уровень его вирулентности, а также протестировать возбудитель на предмет резистентности к противотуберкулезным медикаментам.
Обязательно прочитайте статью про МЛУ туберкулез на нашем портале.

Анализ ПЦР позволяет определить разновидность штамма микобактерии. Это важный показатель для выбора схемы лечения и комплекса противотуберкулезных препаратов. Для этого сравниваются участки ДНК выделенных микобактерий с лабораторными образцами. Микобактерии могут быть обнаружены методом микроскопического исследования с окрашиванием анализируемого материала по Цилю-Нельсену. Этот метод диагностики также информативен, как и ПЦР.
Лабораторные анализы мокроты занимают длительное время, поэтому их назначают в случаях, когда поставлен предварительный диагноз, необходимо уточнение поставленного диагноза или во время проводимого лечения для оценки динамики заболевания.
Исследование мокроты – один из способов выявить легочную форму туберкулеза, определить стадию развития болезни и выбрать эффективные методы лечения.
Что такое мокрота. Нормы и отклонения
Для здорового функционирования человеческого организма наличие мокроты необходимо. Этот секрет образуется в дыхательных путях и очищает их от мельчайших частиц пыли и отмерших клеток эпителия. В норме отделяемое не имеет цвета и запаха, жидкое по консистенции, незаметно для человека выводится из организма.
Говорить о возникновении каких-либо патологических процессов в дыхательных органах можно тогда, когда отхаркиваемая субстанция начинает доставлять неудобства. Увеличивается ее объем, изменяется цвет, консистенция, появляются различного рода примеси. В частности, мокрота при туберкулезе легких может содержать гнойные или кровяные вкрапления, значительно повышается ее количество.
Бытует ошибочное мнение, что туберкулез обязательно должен сопровождаться кашлем. На самом деле на ранних стадиях кашель может не мучить больного совсем либо иметь периодический, кратковременный характер. А вот когда он не оставляет пациенту возможности нормально жить и работать, сопровождается кровянистыми выделениями, значит туберкулез перешел в опасную для человека стадию. Здесь требуются радикальные меры, порой заключающиеся в удалении пораженной части легкого. Открытая форма болезни служит поводом для изоляции носителя туберкулезной палочки от окружающих.
При подозрении на туберкулез легких мокрота обязательно подвергается тщательному анализу. Внешний вид отхаркиваемой массы имеет значение, но диагностировать туберкулез только визуально невозможно. Требуется исследование в лабораторных условиях.
Норма суточного объема отделяемой мокроты для здорового человека составляет от 10 до 100 мл. Когда в органах дыхания развиваются патологические процессы, количество отхаркиваемого секрета постепенно начинает увеличиваться, доходя до 500 мл, а в некоторых случаях и до 1,5 л в сутки.
Чем интенсивнее поражение дыхательных путей, тем больше мокроты выделяется. Соответственно для ранней стадии туберкулеза будет характерным небольшой объем, близкий к норме. По мере распространения инфекции, возникновении осложнений количество отделяемой субстанции будет возрастать.
Важно! Только врач способен правильно оценить ситуацию по объему мокроты. Он будет учитывать ее количество в результате однократного отхаркивания и суточную дозу в комплексе с остальными признаками болезни.
Цвет мокроты при туберкулезе может варьироваться в зависимости от стадии заболевания и особенностей разрушительных процессов в дыхательных путях.
Прозрачная, стекловидная характерна для туберкулеза в начальной стадии.
Белая свидетельствует о воспалении с образованием белка. Такая окраска отделяемого присуща больным в начале развития инфекции. Чем насыщеннее белый оттенок, тем больше клеток в организме разрушено заболеванием.
Коричневая, с оттенками ржавчины указывает на то, что произошло повреждение кровеносных сосудов. Подобный оттенок возникает в результате начала разложения тканей дыхательных путей и является продуктом распада крови, в частности, содержащегося в ней белка.

Желтая, с белыми прожилками, зеленая мокрота возможна, когда воспаление в организме больного прогрессирует и провоцирует отделение гноя.
Алая, ярко-красная (кровохаркание) – признак серьезного повреждения кровеносных сосудов, интенсивного внутреннего кровотечения. Бывает на последней стадии заболевания туберкулезом легких. В этой ситуации нельзя медлить с госпитализацией.
Обычно, особенно на начальном этапе заболевания, мокрота при туберкулезе легких не имеет запаха, если только не нарушается ее отток в силу различных причин. Почувствовать зловонный, гнилостный запах можно в случаях отмирания тканей и проникновения в содержимое мокроты продуктов распада.
В зависимости от того, какая мокрота при туберкулезе легких по консистенции, доктор может судить о стадии и форме болезни.
| Вид | Особенности | Стадия заболевания |
|---|---|---|
| Слизисто-гнойная | Жидкая, практически бесцветная с небольшим количеством желтых либо зеленоватых гнойных вкраплений или белых фрагментов слизи. | Поражения тканей незначительны, туберкулез на начальной стадии. Преобладание слизи может указывать на очаговый характер заболевания. |
| Гнойно-слизистая | Средней вязкости, желтого или зеленого цвета, с четко просматриваемыми комочками слизи | Начальная стадия в фазе, для которой характерно прогрессирование губительных для организма процессов |
| Гнойная | Густая зеленая или желтая. Слизь отсутствует, но может ощущаться неприятный запах | Процесс поражения дыхательных органов туберкулиновыми бактериями стремительно развивается |
| Слизисто-гнойно-кровянистая | Густая, стекловидная. Наблюдаются гнойные сгустки, слизистые вкрапления. | Острая фаза болезни. Произошел разрыв каверн, и их содержимое проникает в бронхи. |
| Кровохарканье | Неоднородная по составу, выделяемая в больших количествах, с обилием крови (красная, розовая). | Критическая стадия. Легочное кровотечение. Нужно неотложное медицинское вмешательство. |
Если мокрота отличается четко выраженной гнойной составляющей, это может свидетельствовать об экссудативной фазе туберкулезного воспалительного процесса плевральной полости легких.
Зеленоватый оттенок отделяемого характерен для туберкулеза с множественными очагами инфекции (диссеминированная форма). Также возможна инфильтративная форма, при которой поражается обширная область легкого.
Слизисто-гнойная мокрота может говорить о цирротической форме туберкулеза легких.
Наличие крови может быть обусловлено несколькими причинами:
- распад инфильтратов;
- кавернозная форма туберкулеза;
- кавернозно-фиброзная форма;
- прорыв каверн;
- обширная диссеминация;
- легочное кровотечение.
Осложнения, связанные с большим количеством мокроты
Увеличение объемов отделяемого способно привести к нарушению дыхательной функции, возникновению кислородного голодания и мучительных приступов удушья. Следствием этого могут стать следующие симптомы:
- продолжительные головные боли;
- головокружения;
- обмороки;
- потеря концентрации внимания;
- снижение работоспособности.

Затрудненное дыхание может привести к еще более серьезным последствиям (особенно в случае долговременного обильного отхаркивания). Возможны нарушения сердечной деятельности, работы центральной нервной системы, легких.
Крайне важно не допускать застоя мокроты в организме. В накапливающейся слизи возникает благоприятная среда для интенсивного размножения болезнетворных бактерий. В результате не исключены разного рода инфекционные процессы в верхних дыхательных путях, что может значительно усугубить общее состояние пациента. Иммунитет больного туберкулезом ослаблен и не способен обеспечить необходимую защиту от воздействия патогенной микрофлоры.
Иногда при нарушении отхаркивающей функции больному назначаются специальные медицинские препараты. Какие именно средства использовать, может сказать только лечащий врач.
Можно ли самостоятельно диагностировать туберкулез по внешнему виду мокроты?
По внешним характеристикам отхаркиваемой субстанции поставить диагноз невозможно. Даже квалифицированному специалисту цвет, консистенция и другие визуальные признаки позволят лишь предположить болезнь, но с точностью определить, какая именно, можно только в ходе лабораторных исследований.
Так, присутствие в мокроте примесей гноя, слизи или крови характерно не только для туберкулеза, но и для ряда других заболеваний:
- повреждение тканей бронхов или трахеи в результате травмы;
- бронхит в острой или хронической форме;
- пневмония;
- абсцесс легкого (возникновение полости в легком, заполненной гноем);
- эмболия (закупорка) легочной артерии;
- бронхоэктатическая болезнь (необратимые изменения бронхов);
- респираторный муковисцидоз (нарушение функционирования желез в легких);
- злокачественная опухоль (рак) легких;
- нарушение сердечной деятельности;
- заболевания органов ЖКТ.
Важно не путать секрет из бронхов и легких с обычной слюной или выделяемой из носоглотки слизью.
Правила сбора мокроты для исследования на туберкулез
Чтобы анализ показал максимально достоверный результат, материал должен быть правильно собран. Достаточно будет 2-3 мл отделяемого.
Сбор мокроты производят рано утром перед едой. Обусловлено это тем, что во время сна в бронхах накапливается достаточное количество нужного секрета. А при смене положения тела (из горизонтального в вертикальное) содержимое дыхательных путей лучше отхаркивается.
Обязательно оградить анализ от лишних бактерий из ротовой полости. Поэтому необходимо почистить зубы, прополоскать рот кипяченой водой или специальным слабо концентрированным раствором алюмоквасцов.
Посуда для сбора отделяемого должна быть стерильной, желательно стеклянной, с плотно закрывающейся крышкой. В настоящее время в аптеках продаются специальные, предназначенные для анализов контейнеры.
После глубокого вдоха делается максимально резкий выдох и мокрота сплевывается в подготовленную емкость.
Можно недолгое время до отправки в лабораторию хранить собранное отделяемое в холодильнике.
Важно! Слюна в мокроте нередко приводит к искажению результатов анализа на туберкулез. Поэтому нужно стараться, чтобы в биоматериал ее попало как можно меньше.
В случаях, когда кашель не сопровождается отхаркиванием мокроты, врач может назначить стимулирующие этот процесс препараты. Если естественным образом взять материал для диагностики не получается, прибегают к сбору при помощи зонда.

Осложнения БЦЖ – это патологии, развивающиеся после поставленной прививки от туберкулеза. Диагностируются подобные побочные явления нечасто, но следует ознакомиться с характерной для них симптоматикой, чтобы при необходимости своевременно принять меры.
Противопоказания
Как и к любой другой вакцине, имеются противопоказания к БЦЖ. Чаще всего подобные явления наблюдаются еще в роддоме. Доктора на некоторое время переносят вакцинацию, в таких ситуациях решение об индивидуальном графике прививок для ребенка принимает участковый педиатр.
Для БЦЖ противопоказания можно разделить на 3 группы: постоянные, временные и истинные. К первым относятся абсолютные запреты, при которых иммунизация подобным способом не проводится совсем: наличие у человека ВИЧ-инфекции, СПИДа, туберкулеза на любой стадии (в том числе при туберкулезной волчанке), период вынашивания (поскольку в такой ситуации возможно нарушение внутриутробного развития ребенка), при злокачественных опухолях, новообразованиях неустановленной этиологии, индивидуальной непереносимости или аллергии на вакцину.
К временным противопоказаниям к вакцинации БЦЖ относятся недостаточная масса тела у новорожденных детей (меньше 2,5 кг), наличие кожных высыпаний любой этиологии, пережитое в течение последних 3 месяцев переливание крови, восстановительный период после хирургического вмешательства.
Временно отказаться от прививки БЦЖ придется при регулярном приеме иммуноглобулина, во время острых респираторных вирусных заболеваний, при наличии симптоматики вирусных патологических процессов.
К истинным относятся пережитый в прошлом туберкулез, неопределенная или положительная реакция на пробу Манту. Противопоказанием к ревакцинации является оставшийся в прошлом после введения вакцины рубец. Кроме того, запрещается вводить препарат людям с аллергией, обострением хронической патологии, во время приема антидепрессантов или прочих седативных медикаментов.
Насморк часто является симптомом вирусной либо инфекционной болезни или аллергии. Иммунитет при этом ослабевает, возрастает риск развития различных патологий. По этой причине БЦЖ при насморке ставить не следует: лучше избавиться от имеющегося заболевания, подождать немного, чтобы организм успел восстановиться, и лишь затем вводить ослабленные патогенные бактерии. Отказаться от вакцинации следует и в тех ситуациях, когда наблюдается кашель, боль в горле или другая нежелательная симптоматика.
При желтушке вакцинация тоже запрещена. Общее состояние ребенка может сильно ухудшиться; в некоторых случаях повредиться может даже головной мозг. Нередко желтушку у новорожденных младенцев вызывают патологические причины. В таких ситуациях особенно опасно вводить в организм ослабленные бактерии. Нужно дождаться полного выздоровления перед использованием вакцины БЦЖ.
Осложнения
Осложнения после БЦЖ могут возникнуть даже у тех людей, которым данная прививка не была по каким-либо причинам запрещена. Нормальным явлением считается региональный лимфаденит: расположенный поблизости от места введения вакцины лимфатический узел увеличивается до 1 см в диаметре, появляется уплотнение на месте прививки, образуется папула, остающаяся до 2 недель (после на ее месте возникает небольшой шрам). Нередко осложнения развиваются при несоблюдении инструкции, игнорировании показаний к вакцинации и ревакцинации БЦЖ.
Повышение температуры после прививки БЦЖ не считается патологическим проявлением, если проходит в первые сутки. Появиться может на следующий день или уже через несколько часов после введения препарата в организм. Применение лекарств необходимо лишь при повышении показателя до 38°С и больше. Если температура остается повышенной более 2 суток, рекомендуется обратиться к доктору. В домашних условиях для борьбы с подобным побочным явлением назначается обильное питье.
Употреблять следует теплую воду, травяные чаи, натуральные морсы.
Если температура после БЦЖ совсем отсутствует, реакция не считается хорошей: высока вероятность того, что у ребенка не выработался иммунитет к палочке Коха.
Нагноение может возникнуть при неправильной технике укола. Если прививка БЦЖ гноится, необходимо срочно начинать лечение: гнойные процессы могут распространяться. Часто подобная реакция развивается из-за холодного абсцесса. При возникновении такого осложнения вакцинации БЦЖ требуется как можно скорее принять меры, обратиться к врачу.
Холодный абсцесс после БЦЖ представляет собой побочное действие, при котором возникает гнойничок, отсутствуют другие выраженные проявления (температура, покраснения, опухоли, симптомы интоксикации). Осложнение не сразу проявляет себя агрессивно; сначала можно увидеть лишь небольшую ранку в месте укола. Внешне может проявляться по-разному у каждого человека в зависимости от индивидуальных особенностей организма.
В течение 2-3 суток после проведения можно наблюдать, что прививка БЦЖ покраснела, немного припухла. Потом однако подобные проявления исчезают, и в течение 1-1,5 месяцев любые проявления патологического процесса отсутствуют. Затем возникает папула, быстро превращающаяся в гнойник. Нарывать может по-разному. В норме новообразование внешне похоже на прыщ, капсулу с хорошо просматривающимся гноящимся содержимым. В диаметре достигает 1-1,2 см.
Вокруг кожные покровы изменяют оттенок на красный, синий, реже – черный.
При некрупных нагноениях переживать не стоит. Их возникновение считается вариантом нормы, естественной реакцией организма. Если размеры абсцесса слишком большие, вокруг места введения БЦЖ покраснела кожа, возможно вторичное инфицирование, механическое повреждение, вызванное неправильным введением иглы. В такой ситуации потребуется помощь специалиста. Гноится БЦЖ нечасто; подобное осложнение чаще наблюдается при первой прививке, чем во время ревакцинации.
Лимфадениты считаются нормой, если диаметр лимфоузла не превышается 1 см. В ситуациях, когда из-за воспаления размеры оказываются слишком большими, придется обращаться к врачу. Иногда может потребоваться хирургическое вмешательство.
Иногда после БЦЖ последствия проявляются в виде язвы, возникающей в месте введения шприца. Появляются и келоиды (участки рубцовой ткани, разрастающиеся в области введения вакцины).
Более редкий побочный эффект БЦЖ – остит, воспалительный процесс, развивающийся в костной ткани. Более опасной патологией считается туберкулез кости. Патология проявляется через 1-3 года после введения ослабленных микроорганизмов, тяжело поддается лечению.
После прививки БЦЖ последствием может стать аллергическая реакция. Появляется кожная сыпь, отмечаются общие симптомы интоксикации (слабость, тошнота, ухудшение аппетита, повышенная утомляемость; маленькие дети могут становиться капризными и плаксивыми). Если лечили подобную реакцию на БЦЖ у грудничка, в более старшем возрасте от прививки отказываются.
Редко наблюдается и БЦЖит.
Данное осложнение считается одним из самых тяжелых; возникает при низком клеточном иммунитете у ребенка.
Возможны проявления узловатой эритемы. Данная патология характеризуется появлением болезненных отечных узлов на теле, общим астеническим состоянием, повышением температуры тела (чаще наблюдают субфебрильную, реже – высокую).
Кольцевидная гранулема тоже проявляется появлением узлов. Они обладают небольшими размерами (около 3-4 мм в диаметре), высокой плотностью, часто сливаются в кольца.
Возможно развитие волчанки. На конечностях, лице появляется специфическая сыпь. Кроме того, отмечаются суставные боли, общее ухудшение самочувствия. Развивается анемия, лейкопения, тромбоцитопения.
Что делать
Действия при осложнениях после прививки БЦЖ зависят от того, какие патологические проявления отмечаются. Лечение должен назначать врач. Нельзя заниматься самолечением, подбирать препараты или дозировки самостоятельно.
Небольшая температура после БЦЖ – осложнение, не требующее вмешательств в первые 2 суток. Сбивать ее специальными препаратами нужно лишь при сильном повышении показателя. Если и позже состояние больного не нормализуется, следует показать ребенка педиатру.
Кроме симптоматической терапии назначают специальные медикаменты.
Если загноилась прививка БЦЖ, воспалилась, тоже потребуется помощь специалиста. В домашних условиях гной выдавливать нельзя: часть останется внутри, может попасть в кровеносную систему, вызвать ухудшение состояния. Нарывы следует вскрывать в больнице, после чего за пораженной областью важно правильно ухаживать. Кроме того, будут назначены медикаментозные препараты (как для перорального, так и для местного применения). Лимфоденит иногда удается излечить лишь с помощью операции.
Поскольку у прививки БЦЖ побочные эффекты проявляются нечасто, отказ от ревакцинации при отсутствии противопоказаний не рекомендован. При появлении нежелательных реакций при первом введении вакцины следует проконсультироваться с врачом. В некоторых случаях от БЦЖ в 7 лет нужно будет отказаться.

БЦЖ , прививка от туберкулеза , ставится малышу в первые дни после рождения. Это обязательная вакцинация, которая препятствует распространению болезни. Не все родители знают, что если у ребенка прививка БЦЖ гноится , это вполне нормальная реакция, свидетельствующая об эффективности сделанного укола. Но место ввода требует наблюдения и слишком большая ранка , признак патологического процесса. Самостоятельное вмешательство в процесс заживления опасно инфицированием ранки.
Что такое БЦЖ
Вакцины БЦЖ создаются из туберкулезной палочки, поражающей крупный рогатый скот. Используется ослабленная форма вируса, которая позволяет добиться минимальной вирулентности для человека. Если у ребенка нет очевидных проблем с иммунитетом или здоровьем, осложнений быть не должно.
Согласно календарю прививок, вакцинации проводятся трижды в жизни человека:
- с 3 по 7 день после рождения,
- в 7 лет,
- в 14 лет.

Прививка БЦЖ защищает не столько от самого заражения, сколько помогает организму бороться с вирусом и предупреждает возможные осложнения. Кроме того, благодаря вакцинации удается снизить вероятность развития туберкулезного менингита , эта патология представляет наибольшую опасность для легких.
Если существуют противопоказания, в роддоме прививки не делают. Допускается отсрочка, но ввод вакцины должен проводиться до трех месяцев жизни ребенка. Предварительно необходимо выполнить пробу Манту, ввод препарата возможен только при отрицательной ее реакции.
Противопоказания
Перед вакцинацией проводится обследование ребенка. При наличии любого из противопоказаний делать БЦЖ запрещается, в противном случае повышается риск развития осложнений и плохая реакция организма малыша. В список запретов входят:
- наличие ВИЧ-инфекции у мамы,
- недоношенность,
- вес меньше 2,5 кг,
- лучевая терапия,
- болезни в острой форме,
- опухоли,
- кожные поражения,
- гнойно-септическая патология,
- гемолитические нарушения.
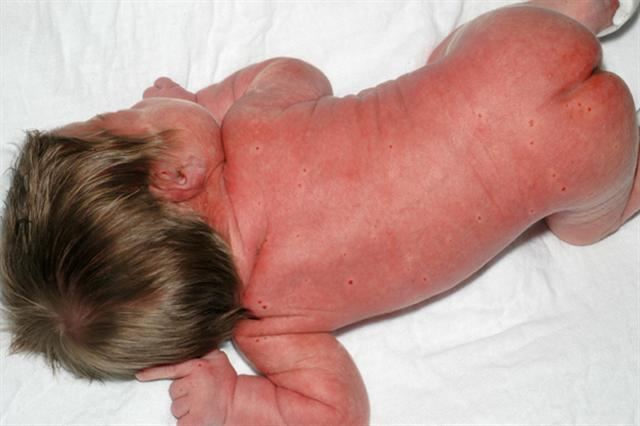
У детей постарше препятствиями для вакцинации становятся также аллергии, сомнительная реакция на пробу Манту, низкий иммунитет и частые контакты с человеком, страдающим от туберкулеза. Перед вводом прививки обязательно проводится осмотр у педиатра.
После окончания острого периода аллергии или активного заболевания, придется выждать месяц до проведения повторной вакцинации. В это время ребенок требует особого внимания и при первых же подозрениях на инфекции или неправильный процесс формирования абсцесса, необходимо срочно обращаться к врачу.
Как ставится прививка
Согласно рекомендациям ВОЗ, прививка БЦЖ ставится в предплечье. Для вакцинации подходит место на внешней стороне левой руки. Внутримышечно или подкожно укол делать категорически запрещается, жидкость вводится внутрь кожи. Если по каким-то причинам укол в плечо невозможен, подходит поверхность бедра.
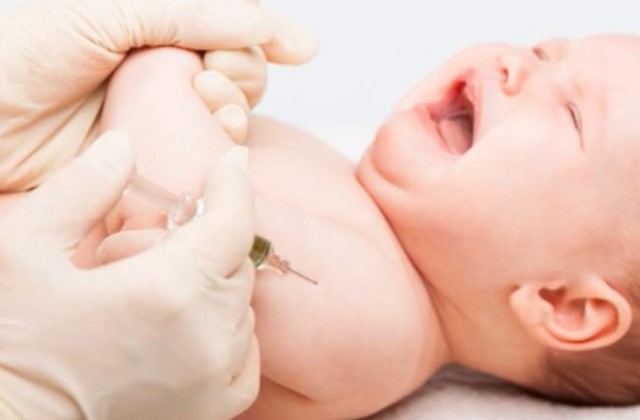
Делать такие прививки разрешается исключительно одноразовыми шприцами. Игла должна быть тонкой и иметь скошенный кончик. Сначала врачу приходится натянуть кожу на нужном участке руки. Жидкость вводится постепенно, чтобы специалист мог контролировать распределение вакцины.
Если прививка БЦЖ была поставлена правильно, реакция появляется на месте укола. На поверхности кожи постепенно появляется небольшая белесая папула, диаметр которой не должен превышать 10 мм. В течение получаса она пропадает, когда жидкость рассасывается и поступает в организм.
Одновременно с БЦЖ не ставятся никакие другие прививки. Поэтому если планируется пройти другие вакцинации, их придется на некоторое время отложить.
Нормальная реакция
В течение 3-4 недель после вакцинации на месте прокола появляется холодный абсцесс. Он является абсолютно нормальной реакцией организма на ввод препарата и свидетельствует о том, что прививка была поставлена правильно и начала действовать. Выглядит абсцесс как ранка, в которой скопился гной в небольшом количестве.
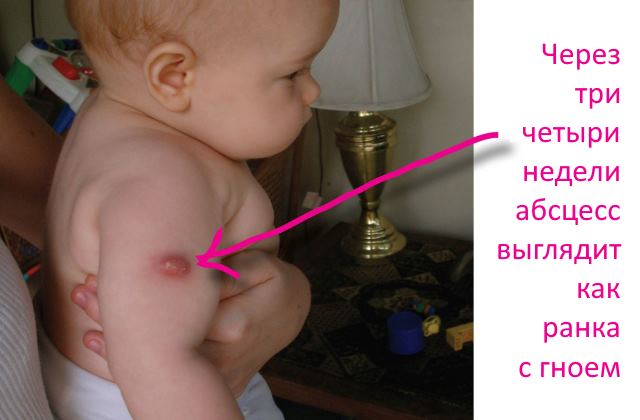
Холодным это нагноение названо так за отсутствие специфических симптомов, к которым относятся:
- головная боль,
- покраснения вокруг прокола,
- признаки интоксикации,
- высокая температура,
- потеря аппетита,
- припухлости.
Внешний вид нагноения зависит от техники ввода сыворотки от туберкулеза и особенностей организма малыша. Цвет папулы может быть коричневым, синюшным, красным или даже черным. Размер , около 10-12 мм. Образование выпуклое, очевидно выступает над кожей.
Почему появляется нагноение
Среднее время заживления , 2-3 месяца. В этот период холодный абсцесс полностью затягивается, если не были нарушены рекомендации врача. Кожа восстанавливается не полностью: на месте введения вакцины остается характерный рубец, который останется у человека на всю жизнь.
Рекомендации после инъекции
В первые 1-2 дня после прививки желательно избегать общественные места. Вакцина от туберкулеза является чужеродным антигеном для организма. Все его силы тратятся на выработку антител, чтобы сформировать иммунитет. Ребенок в это время становится особо уязвимым и восприимчивым к другим бактериальным и вирусным инфекциям.

Место ввода вакцины запрещается растирать губкой или мочалкой. Это может привести к травмированию или раздражению, что способно вызвать присоединение вторичной инфекции или осложнений.
Несмотря на безопасность вакцины БЦЖ, любая прививка , серьезный стресс для организма. Чтобы облегчить процесс выработки иммунитета, врачи советуют обеспечить ребенку облегченный режим питания. У грудничков должно быть кормление только по требованию, а не по расписанию.
Из рациона детей постарше исключаются маринады, солености, жирное и жареное. Количество сладкого и сдобы сводится к минимуму. Временно исключаются магазинные соки, газированная вода, морсы и компоты с большим содержанием сахара.
Как выглядит осложнение
Появление небольшой воспаленной ранки после прививки не должно вызывать тревогу у родителей ребенка. Хуже, если БЦЖ не гноится. Это является первым признаком того, что иммунитет малыша слишком слаб и не в состоянии нормально отреагировать на враждебные микроорганизмы.
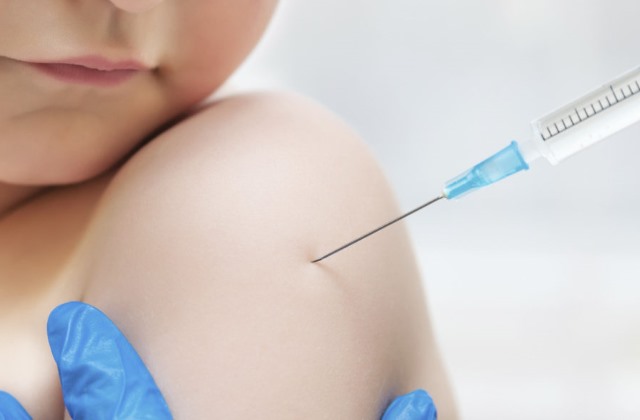
После прививки за состоянием ранки наблюдают и родители, и участковый педиатр. Если БЦЖ ставилась ребенку старше семи лет, следует прислушиваться ко всем детским жалобам. Опасение вызывают:
- температура,
- отечное место укола,
- сильная боль,
- слишком крупное нагноение,
- заметные покраснения за пределами ранки.
Воспаление, которое превышает 10 мм, является свидетельством негативной реакции. Возможно, у ребенка индивидуальная непереносимость компонентов прививки или иммунодефицит. Место введения вакцины необходимо показать врачу.
Что нельзя делать
Холодный абсцесс, который развивается нормально, не требует какого-то лечения. Родителям настоятельно рекомендуется не вмешиваться в процесс формирования и развития ранки. Место укола нельзя:
- бинтовать,
- вскрывать,
- выдавливать гной,
- расчесывать,
- обрабатывать антибактериальными препаратами.

Антисептик способен уничтожить туберкулезную палочку, что помешает организму выработать иммунный ответ. Любые механические повреждения могут быть опасными. Увеличивается вероятность попадания инфекции в рану, что приводит к вторичному нагноению и сопровождается классическими симптомами абсцесса.
Желательно, чтобы прививка БЦЖ ставилась на голодный желудок. После ребенка нельзя кормить еще полчаса. По решению медика на место укола может накладываться стерильная сухая салфетка, которую через некоторое время родитель убирает самостоятельно. Это поможет уберечь ранку от инфекции.
Если там, где живет малыш, находятся страдающие от туберкулеза, после введения вакцины возвращаться домой ему нельзя. Возможным это станет только после изоляции больного. Место его обитания придется продезинфицировать. Ограничение контакта продолжается определенное время, не менее 6-8 недель.
Возможные осложнения
Избежать появления холодного абсцесса после введения вакцины нельзя. Единственное, что должны делать родители , следить, чтобы малыш не повредил гнойник и чтобы в него не попала грязь. Если нарушается естественный процесс, у ребенка могут появиться осложнения. К ним относятся:
- вторичное инфицирование,
- язва,
- формирование красного рубца,
- лимфаденит.
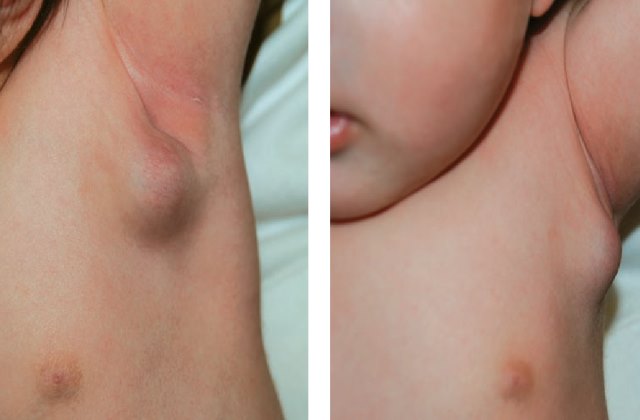
За уточнением диагноза следует обращаться к врачу. Только специалист может поставить точный диагноз и определить причины, помешавшие абсцессу развиваться нормально. Если сами родители каким-то образом нарушили рекомендации, об этом тоже нужно сообщить специалисту. В противном случае эффективность прививки БЦЖ ставится под вопрос.
Читайте также:


