Лекции по эпидемиологии туберкулеза
Вопрос 4. Эпидемиология туберкулеза
Основной источник заражения – больной человек, т. е. бациллярный больной, который выделяет большое количество микобактерий в мокроте, но также может быть и крупный рогатый скот (через молоко и молочно-кислые продукты от больных коров – M. bovis), и домашняя птица (через яйца от больных кур – M. avium).
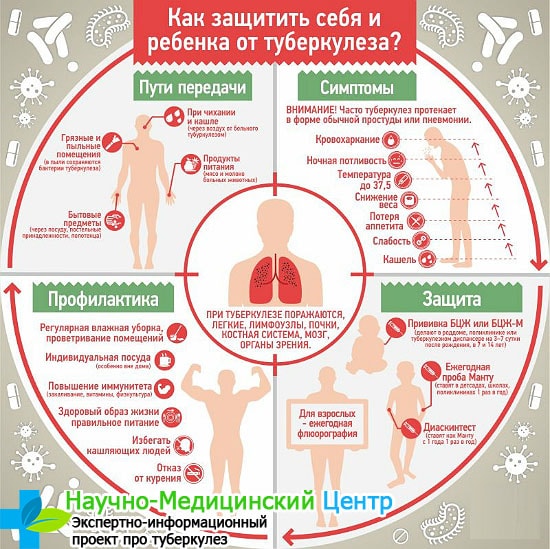
Основным путем заражения это воздушно-капельный, но нельзя исключать и контактно-бытовой. По эпидемиологической опасности различают открытую и закрытую формы туберкулеза. При открытой форме в мокроте обнаруживаются микобактерии туберкулеза, поэтому такие больные представляют опасность для окружающих. При закрытой форме в мокроте микобактерии не определяются, больные неопасны для окружающих, но при прогрессировании болезни или переходе в фазу обострения инфекционного процесса закрытая форма может перейти в открытую, и тогда такие больные становятся источником заражения для окружающих.
Различные факторы, угнетающие иммунную систему, неблагоприятно отражаются на течении туберкулеза: при этом утяжеляется течение заболевания, учащаются обострения, замедляется обратное развитие процесса и возрастает частота рецидивов. Факторы, способствующие заболеванию туберкулезом: неблагоприятные социальные и экологические условия жизни, неполноценное питание, алкоголизм, курение, наркомания, снижение иммунитета, стрессы, наличие сопутствующих заболеваний (диабета, язвенной болезни желудка или двенадцатиперстной кишки, заболеваний легких).
Существует ряд болезней, носители которых составляют группу повышенного риска по заболеваемости туберкулезом: хронические неспецифические заболевания легких (ХНЗЛ) – хронический бронхит, пневмосклероз, бронхоэктазы и другие; затяжное течение острых заболеваний органов дыхания; перенесшие экссудативный или рецидивирующий сухой плеврит; перенесшие обширные травмы грудной клетки и полостные операции; сахарный диабет; гиперергические реакции на туберкулин; СПИД; беременные женщины.
По наследству туберкулез не передается, как правило, дети от больных родителей рождаются здоровыми, но если родители не лечатся активно, не соблюдают мер предосторожности, то ребенок может заразиться.
Как известно, туберкулез относится к числу так называемых социальных болезней, возникновение которых связано с условиями жизни населения. Речь идет прежде всего о таких факторах, как неблагоприятные условия труда и быта, неполноценное питание, загрязненность окружающей среды, психологические перегрузки, усиливающиеся миграционные процессы. Эпидемиологическую обстановку по туберкулезу характеризуют такие статистические показатели, как инфицированность, заболеваемость, болезненность и смертность. Инфицированность – это процентное отношение числа лиц, положительно реагирующих на туберкулин, по отношению к числу обследованных, за исключением числа лиц с поствакцинальной аллергией. Заболеваемость – число впервые выявленных больных активным туберкулезом в течение года в расчете на 100 тыс. населения. Болезненность – общее число больных активным туберкулезом, состоящих на учете в лечебных учреждениях на конец года, в расчете на 100 тыс. населения. Смертность – число лиц, умерших от туберкулеза в течение года, в расчете на 100 тыс. населения.
Наиболее неблагоприятная ситуация по заболеваемости активным туберкулезом (см. таблица № 1) сложилась в Западно-Сибирском (67,7 случаев на 100 тыс. населения), Восточно-Сибирском (66,2) и Дальневосточном (66,0) регионах.
Таблица № 1. заболеваемость активным туберкулезом в различных регионах.

Неблагоприятные тенденции в заболеваемости туберкулезом, в том числе туберкулезом легких, продолжались и в 1996 г. В целом по России заболеваемость выросла на 9,4 %. При среднем по России показателе заболеваемости туберкулезом детей 11,5 в 1995 г. и 12,6 в 1996 г. на 100 тыс. детского населения. Эти показатели в ряде регионов значительно выше и составляют в республиках Бурятия (соответственно 43,0 и 56,7), Алтай (28,0 и 31,6), Якутия (46,7 и 46,6), Тыва (82,8 и 89,9), Северная Осетия (55,4 и 65,6), Магаданской (31,8 и 61,4) и Камчатской (99,1 и 131,4) областях. Резко возрос показатель инфицированности детей – 2,5 % (вираж туберкулиновой реакции), который при благополучной ситуации не превышает 0,1 %.
Мужчины во всех регионах болеют туберкулезом в 3,2 раза чаще женщин, при этом темпы роста заболеваемости у мужчин в 2,5 раза выше, чем женщин. Наиболее подверженными являются лица в возрасте 20–29 и 30–39 лет, заболеваемость которых в 1995 г. составила 81,2 на 100 тыс.
Позднее выявление больных и недостаточное выделение средств на лекарственное обеспечение снижают эффективность лечения и увеличивают выход на инвалидность. В 1995 г. на 1 умершего больного туберкулезом приходилось только 1,6 излеченных больных (в 1990 г. – 4,6), удельный вес умерших от туберкулеза больных, состоящих на учете в противотуберкулезных учреждениях менее 1 года, увеличился с 8 до 18,0 %.
Вследствие позднего выявления больных резко увеличилась заболеваемость людей, контактировавших в очагах с больными. В 1995 г. этот показатель составил 603,4 на 100 тыс. контактировавших, наиболее часто в очагах заболевают подростки (789,1). Только 70 % работающих в животноводстве (даже в хозяйствах, неблагополучных по заболеванию туберкулезом крупного рогатого скота) проходят обязательные предварительный при поступлении и периодические осмотры, вследствие чего среди этих групп выявляются до 35 % тяжелых хронических больных.
О том, что медицинские работники, контактирующие с больными туберкулезом различных форм, являются реальной группой риска, свидетельствуют следующие цифры: в 1998 г. по республике зарегистрировано 54 случая заболевания туберкулезом: среди заболевших 8 человек – врачи, 35 – средний медперсонал, 11 – санитарки.
W. Stead (1995) проанализировал интенсивность контакта с туберкулезной инфекцией персонала 6 больниц и 22 частных клиник и установил, что туберкулезное инфицирование медицинских работников может быть обнаружено с помощью реакции Манту. Лиц, реагирующих на контакт с туберкулезной инфекцией, автор делит на три группы:
1-я группа – лица, проявляющие конверсию (у них риск туберкулеза оправдывает превентивную химиотерапию независимо от возраста);
2-я группа – лица, реагирующие на туберкулиновый тест (относительно них отсутствуют данные о результатах пробы до контакта); их следует лечить как проявляющих конверсию;
3-я группа – лица, у которых ранее туберкулиновая проба была положительной (у них риск туберкулеза невелик, и лечение считается нецелесообразным).
Однако лица моложе 35 лет, ВИЧ-инфицированные, получающие химиотерапию онкологические больные, принимающие кортикостероиды в течение длительного времени или страдающие еще каким-либо иммуннодефицитным заболеванием должны быть подвергнуты превентивной терапии независимо от результатов туберкулиновой пробы.
Данный текст является ознакомительным фрагментом.
Туберкулез – инфекционное заболевание, которое издавна знакомо человечеству. Возбудителем болезни является палочка Коха, поражающая жизненно важные органы: легкие, кишечник, кости и суставы. Несмотря на инновации в области медицины, полностью справиться с туберкулезом еще не удалось.
В некоторых странах заболевание прогрессирует и забирает сотни тысяч жизней ежегодно. Распространяется туберкулез из-за процессов глобализации и миграции, и медицина отдельных государств зачастую не может их контролировать в полной мере.
Эпидемиология туберкулеза – является разделом фтизиатрии, выявляет пути распространения инфекционного заболевания и изучает источники заражения. С ее помощью можно установить группы риска среди населения, которые наиболее подвержены туберкулезу.
Туберкулезный возбудитель делится на 4 группы и бывает птичьим, бычьим, мышиным и человеческим. Микобактерия, вызывающая заболевание, достаточно устойчива к внешним факторам.
Сохраняет свою жизнеспособность в мокроте и может там существовать на протяжении нескольких месяцев. Установлено, что данный тип бактерий достаточно чувствителен к солнечному свету и высоким температурам.
Под влиянием ультрафиолета бактерии погибают в течение нескольких часов. Небольшая доза хлорамина или хлорной извести является для них смертельной.
Заболевание делится на:
- туберкулез легких;
- туберкулез органов пищеварительной системы;
- туберкулез мочеполовой системы;
- туберкулез суставов и костей;
- туберкулез кожи;
- туберкулез центральной нервной системы;
Инфицированность туберкулезом не следует воспринимать исключительно как медико-биологическую проблему. Проблема является социальной. Это объясняется тем, что множество социальных факторов, уровень жизни напрямую влияют на состояние здоровья людей.
Изучая особенности заболевания, медицинские сотрудники берут во внимание не только демографические особенности, но и плотность населения, средний возраст жителей страны.
Эпидемиологические термины

Туберкулез и эпидемиология – понятия неразрывные. Оценка эпидемиологической ситуации происходит на основе определенных статистических показателей: заболеваемости, болезненности, инфицированности и смертности.
Заболеваемость – это определенное количество лиц, у которых был выявлен туберкулез. Этот показатель рассчитывается на 100 тысяч населения в год.
Болезненность или распространение инфекции говорит о числе населения, которое страдает от активной формы туберкулеза и является распространителем заболевания.
Основное внимание уделяется группам людей, страдающим открытой формой туберкулеза легких. Она является наиболее опасной. В большинстве случаев болезнь заканчивается летальным исходом.
Под инфицированностью подразумевают данные о количестве людей, имеющих положительную реакцию на туберкулин, исключаются случаи поствакционного характера.
МБТ – патогенные микроорганизмы, которые являются опасными для здоровья человека. Инфицированный человек опасен тем, что выделяет МБТ во внешнюю среду.
Воспалительные изменения и полости распада в легких играют тут ключевую роль. Благодаря успехам в современной науке и медицине выявить МБТ вовремя совершенно несложно. Медицинские сотрудники проводят микроскопию мокроты или ее посев на питательные среды.
Пути передачи инфекции
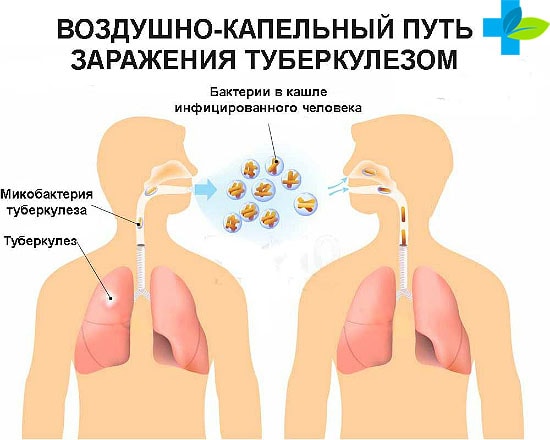
Туберкулез в подавляющем количестве случаев распространяется воздушно-капельным путем. Источником инфекции при туберкулезе выступает слюна больного человека.
Достаточно, мельчайшим частицам зараженной мокроты попасть в альвеолы здорового человека и это чревато плачевными последствиями.
Медицинскими сотрудниками отмечается, что в социуме наибольшую опасность представляют больные, страдающие от массивного бактериовыделения. Инфицированные люди разносят опасные бактерии не только кашляя или чихая, но и просто разговаривая с собеседником.
Закрытые и плохо проветриваемые пространства опасны для здорового человека. В таких помещениях бактерии сохраняют свою жизнеспособность продолжительное время, оставаясь в воздухе до 60 минут.
После этого они оседают на поверхности (мебели, одежде, продуктах питания и предметах обихода). Чтобы минимизировать риск заражения, после визита зараженного человека помещение тщательно проветривают и обрабатывают поверхности хлоркой.
Заразиться возможно воздушно-пылевым путем. Заражается человек путем вдыхания мельчайших пылевых частиц, содержащих микобактерии. Это происходит, если вытряхивать постельное белье, одежду и личные вещи зараженного человека. Если это сделать необходимо, не стоит их вытряхивать в условиях закрытого помещения.
Перед началом процесса обязательно защитите дыхательные пути маской, которую можно приобрести в любой аптеке.
Источники и пути заражения могут быть разными. При употреблении в пищу продуктов, зараженных микобактериями, существует вероятность заразиться алиментарным путем.
В мире существует порядка 50 видов млекопитающих и такое же количество птиц, являющихся переносчиками туберкулеза. В большинстве случаев инфицирование происходит от животных, таких как коровы или козы.
Микобактерии бычьего типа передаются человеку через молоко. Гораздо реже человек заболевает при употреблении мяса инфицированного животного или при прямом контакте с ним.
Медицине известны контактные пути заражения. В данном случае подвержены риску люди, работающие с инфекционным материалом. Среди них находятся лабораторные сотрудники, патологоанатомы и т.д. На коже и слизистых оболочках человека оседает микобактерия, попадая в организм.
В случае нарушения околоплодного барьера, происходит внутриутробный путь заражения. Бывает следствием поглощения ребенком околоплодной жидкости, которая содержит определенное количество микобактерий. Вероятность заражения таким способом крайне мала, но все же существует.
Если инфицированная женщина забеременела, необходимо пройти полный осмотр, сдать анализы и проконсультировать с врачом, минимизировав риски заразить ребенка туберкулезом.
Симптоматика
Проявление симптомов происходит постепенно. Иными словами, туберкулез — это источник инфекции. Длительное время болезнь не дает о себе знать и никак не проявляет себя. На первичной стадии размножаются патогенные организмы, при этом никаким образом не сопровождаясь клиническими проявлениями.
На латентной (скрытой) стадии человек замечает неприятные ощущения в теле и выделяет несколько симптомов:
- упадок сил, сонливость;
- апатию ко всему происходящему, излишнюю раздражительность;
- потерю массы тела без видимых на то причин;
- сильную потливость во время сна.
Если вы заметили все эти симптомы, обязательно посетите врача. Латентная стадия опасна тем, что не имеет ярко выраженных симптомов и, если их игнорировать, это может привести к переходу заболевания в активную стадию.
Патогенный организм размножается по различным органам, что чревато возникновением тяжелых заболеваний. При активной стадии туберкулеза следует избегать источников инфекции и посещать фтизиатра для получения консультаций и разного рода рекомендаций.
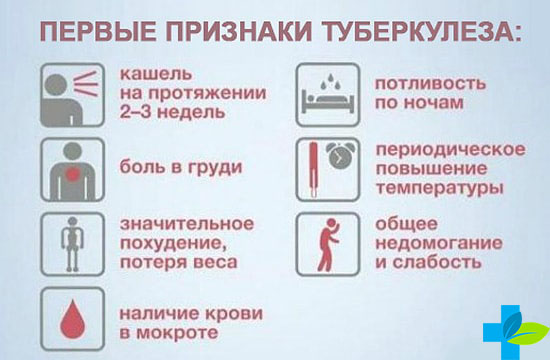
Активная стадия туберкулеза проявляется массой неприятных симптомов, в числе которых:
- высокая температура тела;
- постоянный кашель;
- наличие крови в мокроте человека;
- гипертермия в субфебрильном диапазоне;
- потеря аппетита, слабость, головные боли и повышенная утомляемость.
Снижение иммунитета
Развитие туберкулеза происходит вследствие контакта с активным инфекционным агентом. Существует ряд факторов, снижающих специфический иммунитет. Табакокурение значительно снижает местный иммунитет и выступает возбудителем заболеваний бронхолегочной системы.
Ненадлежащие условия жизни, нахождение в антисанитарных условиях, неблагоприятное психическое состояние и низкая стрессоустойчивость также негативно влияют на иммунитет. Даже эти факторы, казалось бы, не имеющие никакого прямого отношения к туберкулезу могут стать отправной точкой в развитии заболевания.
Медики отмечают, что люди, страдающие от сахарного диабета и эндокринных расстройств подвержены действию инфекции больше остальных.
Поэтому при таких диагнозах рекомендуется тщательно следить за состоянием своей иммунной системы, придерживаться всех предписаний врачей и отказаться от вредных привычек.
Методы лечения туберкулеза
Лечение туберкулеза начинается после тщательного обследования пациента, подтверждения диагноза путем выявления палочки Коха в организме больного. При начальной стадии заболевания человеку в большинстве случаев показано медикаментозное лечение.
При активной стадии заболевание к лечению необходимо подходить схематично. Поэтому врачи рекомендуют совмещать медикаментозное лечение с другими методами.
Одним из таких методов может быть химиотерапия. В случаях, когда необходимо оперативное вмешательство, используют хирургический метод. Виды терапии могут делиться на коллапсотерапию, спелеотомию, лобэктомию и клапанную бронхоблокацию.
Чем раньше будут выявлены очаги инфекции в организме, тем успешнее будет протекать период лечения и дальнейшего восстановления.
В качестве поддерживающих препаратов больным выписывают пробиотики, гепатопротекторы, сорбенты, иммуностимуляторы и не стероидные противовоспалительные препараты.
В заключение
Полностью изолироваться от людей, больных туберкулезом, в полной мере не представляется возможным. Каждый из нас ежедневно посещает общественные места: магазины, офисы и предприятия, госучреждения.
Вернувшись домой, необходимо тщательно мыть руки, особенно перед приемом пищи. Такой шаг минимизирует вероятность возникновения инфекции. И не стоит забывать о прививках. Многие родители отказываются от плановых прививок, считая, что это наносит непоправимый вред здоровью их ребенка.
Куда больший вред и неудобства может доставить развитие туберкулеза у детей. Болезнь очень остро протекает в раннем возрасте, развивается тяжелая форма, опасная для жизни.
Туберкулез значительно снижает качество жизни, препятствует полноценному сну и может стать причиной потери аппетита. Заболевание разрушает внутренние органы, становится причиной смертей.
Ведите правильный образ жизни, следуйте режиму работы и сна, употребляйте в пищу натуральные и полезные продукты. Это укрепит иммунитет и снизит шансы заразиться от инфицированных людей.
Туберкулез – инфекционное заболевание, вызываемое микобактериями туберкулеза и характеризующееся развитием клеточной аллергии, специфических гранулем в различных органах и тканях и полиморфной клинической картиной. Характерно поражение легких, лимфатической системы, костей, суставов, мочеполовых органов, кожи, глаз, нервной системы.
Классификация.
Основные клинические формы:
· Туберкулезная интоксикация у детей и подростков
· Туберкулез органов дыхания
- Первичный туберкулезный комплекс
- Диссеминированный туберкулез легких
- Миллиарный туберкулез
- Очаговый туберкулез легких
- Инфильтративный туберкулез легких
- Казеозная пневмония
- Туберкулема легких
- Кавернозный туберкулез легких
- Фиброзно-кавернозный туберкулез легких
- Цирротический туберкулез легких
- Туберкулезный плеврит
- Туберкулез трахеи и бронхов
- Кониотуберкулез
· Туберкулез других органов и систем
- Туберкулез мозговой оболочки, ЦНС
- Туберкулез кишечника,брюшины, брыжеечных лимфатических узлов
- Туберкулез костей и суставов
- Туберкулез мочевых, половых органов
- Туберкулез кожи и подкожной клетчатки
- Туберкулез периферических лимфатических узлов
- Туберкулез глаза
Туберкулез прочих органов
- Саркоидоз
Характеристика туберкулезного процесса:
· фаза (инфильтрациии, распада, обсеменения, рассасывания, уплотнения, рубцевания, обызвествления)
· амилоидоз внутренних органов
Остаточные изменения излеченного туберкулеза:
· органов дыхания: фиброзные, фиброзно-очаговые, буллезно-дистрофические, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз, состояние после хирургического вмешательства и др.;
· других органов: рубцовые изменения в различных органах и их последствия, обызвествление, состояние после оперативных вмешательств.
Этиология. Туберкулез вызывают туберкулезные палочки, относящиеся к семейству микобактерий, группе актиномицетов. У человека ведущую роль играют М. tuberculosis, ответственные за большинство случаев заболевания; М. bovis – возбудитель туберкулеза рогатого скота, кроликов, M. avium вызывает заболевание у птиц и белых мышей. Все микобактерии являются неподвижными, аэробными, не образующими спор полиморфными палочками. Они с трудом окрашиваются из-за высокого содержания липидов в их клеточной стенке, но, восприняв окраску, они уже не обесцвечиваются под действием алкоголя и кислот. Особенностью микобактерий туберкулеза является их очень медленный рост на питательных средах. Под влиянием воздействия различных факторов среды возбудитель туберкулеза проявляет широкий диапазон изменчивости морфологии бактериальных клеток – от мельчайших фильтрующихся частиц и зерен до гигантских ветвистых форм, что влияет на их функциональные свойства.
В антигенной структуре микобактерий выделяют 4 группы антигенов:
1) общие для всех;
2) общие для медленнорастущих;
3) общие для быстрорастущих;
4) общие для определенного вида.
Антигенами являются белки и фосфатиды клеточной стенки, корд-фактор, эндотоксин - туберкулин. Факторами вирулентности возбудителей являются токсические компоненты клеточной стенки - высшие жирные кислоты (миколовая, туберкулостеариновая, фтионовая), корд-фактор (димиколат трегалозы) и эндотоксин - туберкулин.
Эпидемиология. Туберкулез – относительно распространенное заболевание, основным источником заражения детей являются взрослые, больные активной формой туберкулеза, и пораженный туберкулезом крупный рогатый скот.
Наиболее опасными являются больные с бактериовыделением. Основной путь передачи инфекции – воздушно-капельный. Остальные – алиментарный, контактный, через поврежденную кожу и слизистые оболочки – встречаются редко и не имеют большого эпидемиологического значения.
Клинические симптомы органов дыхания. Туберкулёз лёгких может длительное время протекать бессимптомно или малосимптомно и обнаружиться случайно при проведении флюорографии или на рентгеновском снимке грудной клетки. Факт обсеменения организма туберкулёзными микобактериями и формирования специфической иммунологической гиперреактивности может быть также обнаружен при постановке туберкулиновых проб.
При туберкулёзе лёгких основные симптомы это кашель, отхождение мокроты, хрипы в лёгких, насморк, иногда затруднение дыхания или боли в грудной клетке (указывающие обычно на присоединение туберкулёзного плеврита), кровохарканье.
Принципы лечения. Цель лечения больных туберкулезом – ликвидация клинических признаков туберкулеза и стойкое заживление туберкулезных изменений с восстановлением трудоспособности и социального статуса больных. Лечение больных туберкулезом проводят под наблюдением врача фтизиатра, который несет ответственность за правильность и эффективность лечения. Основные компоненты лечения – химиотерапия, хирургическое, патогенетическое лечение и коллапсотерапия.
Химиотерапия – основной компонент лечения туберкулеза, обязательно должна быть комбинированной, одновременно в течение достаточно длительного времени применяют несколько противотуберкулезных препаратов.
Хирургическое лечение проводят по показаниям как у впервые выявленных, так и страдающих
хроническими формами туберкулеза больных. Эти показания определяют в зависимости от развития осложнений туберкулеза, наличия лекарственно устойчивых микобактерий, непереносимости противотуберкулезных препаратов.
Патогенетическая терапия оказывает противовоспалительное и антигипоксическое действие, предупреждает развитие токсикоаллергических эффектов противотуберкулезных препаратов, стимулирует препаративные процессы. Применение патогенетических средств должно соответствовать I этапам течения туберкулезного процесса и фазам этиотропной противотуберкулезной терапии.
Клиническая фармакология противотуберкулезных. Классификация, фармакодинамика, фармакокинетика, показания, побочное действие, противопоказания, взаимодействие с другими средствами.
Классификация противотуберкулезных препаратов:
· Препараты 1 ряда:
Изониазид, Рифампицин, Пиразинамид, Этамбутол, Стрептомицин
· Препараты 2 ряда:
Канамицин (амикацин), Этионамид (протионамид), Циклосерин, Капреомицин, Аминосалициловая кислота, Фторхинолоны
· Препараты 3 ряда:
Кларитромицин, Амоксициллин+клавулановая кислота, Клофазимин, Линезолид
Препараты 1 ряда являются основными, их используют в основном для лечения больных, у которых туберкулез был выявлен впервые, и при этом возбудитель чувствителен к данным лекарственным средствам. Препараты 2 ряда называют резервными, их применяют для лечения больных туберкулезом в случаях, когда возбудитель устойчив к препаратам 1 ряда или при непереносимости этих лекарственных средств. В настоящее время в связи с утяжелением течения туберкулеза, ростом лекарственной устойчивости микобактерий туберкулеза обе группы противотуберкулезных препаратов следует рассматривать как основные и необходимые.
К комбинированным противотуберкулезным препаратам относят двух, трех, четырех и пятикомпонентные лекарственные формы с фиксированными дозами отдельных веществ: Рифинаг, Тибинекс, Римактазид, Фтизоэтам, Фтизопирам, Рифакомб, Римкур, Тубовит, Трикокс, Изокомб, Ломекомб, Протиокомб. Они обеспечивают более надежный контроль приема лекарственных средств, снижают риск передозировки отдельных противотуберкулезных препаратов, удобны при использовании. Их применяют и при остром процессе, и в фазе долечивания. Комбинированные препараты используют главным образом при лечении впервые выявленного лекарственно чувствительного туберкулеза. Исключением являются препараты ломекомб и протиокомб, применение которых возможно при умеренно выраженной устойчивости к изониазиду и рифампицину. Наличие ломефлоксацина позволяет повысить эффективность лечения при прогрессирующем течении туберкулеза, при присоединении неспецифической флоры.
Классификация по химической структуре:
· Производные ГИНК (гидразид изоникотиновой кислоты): изониазид, фтивазид, метазид.
· Производные ПАСК (парааминосалициловой кислоты): ПАСК, бепаск, ПАСК-АКРИ.
А) аминоглнкозиды: стрептомицин, амикацин.
Б) разные: рифампицин, флоримицин, циклосерин
а) производные никотинамида: этионамид, протионамид, пиразинамид, протионамид - акри
в) тиоцетазон (тибон)
г) фторхинолоны: флоксацин, ципрофлоксацин, ломефлоксацин, ломфокс
ПРОИЗВОДНЫЕ ГИНК. Тип действия – туберкулоцидный: изониазид конкурирует с никотиновой кислотой МБТ (микобактерии туберкулеза) в процессе формирования ферментной системы НАД-НАДН2: окисляясь пероксидазой микобактерии до изоникотиновой кислоты, изониазид вытесняет никотинами МБТ из НАД-зависимых гидрогеназ, которые теряют каталитическую активность. Это приводит к переключению с окислительных процессов на флавиновый путь, образованию перекиси водорода, что ведет к нарушению липидного обмена. Изониазид также угнетает синтез миколевых кислот, которые есть только у МБТ.
Спектр действия – узкий.
Фармакокинетика: быстро и хорошо всасывается при приеме внутрь, легко проникает во все ткани, хорошо проходит барьеры, в том числе и плацентарные, в больших количествах накапливается в полостях. Основной путь инактивации - ацетилирование в печени.
Показания. Изониазид - основной препарат при лечении легочного туберкулеза и различных форм внелегочного туберкулеза. Особенно эффективен при остро протекающих процессах. Используется также с профилактической целью у лиц с высоким риском развития заболевания.
Побочные реакции: Гепатит с повышением трансаминаз, периферическая нейропатия, склонность к судорогам, неврит зрительного нерва, головная боль, бессонница, эйфория, редко – психозы, аллергия.
Противопоказания: Эпилепсия, судорожные припадки и полиомиелит в анамнезе, нарушение функции печени и/или почек, атеросклероз.
Взаимодействия. С рифампицином возрастает риск развития гепатотоксического действия. С парацетамолом увеличивается риск развития гепатотоксического действия, т.к. изониазид индуцирует цитохром Р450, что приводит к увеличению содержания токсических метаболитов парацетамола. При одновременном применении изониазида с карбамазепином или фенитоином метаболизм последних подавляется, что приводит к повышению их концентраций в плазме крови и усилению токсического действия.
ПРОИЗВОДНЫЕ ПАСК. Спектр: только МБТ. Конкурирует с ПАБК МБТ, что ведет к нарушению транскрипции и трансляции -> к нарушению деления МБТ (таким образом, механизм похож на сульфаниламидный). Также возможна конкуренция ПАСК с другими жизненно необходимыми для МБТ витаминами (биотин, пантотеновая кислота). Тип действия: туберкулостатический.
Фармакокинетика: активен при приеме внутрь, из ЖКТ всасывается хорошо, проникая в плевральную полость, в спинномозговую жидкость. Ацетилируется в печени, выводится почками в неактивном виде.
Показания: все формы туберкулеза, но в комбинации с другими препаратами (слабое лекарство).
Побочные: диспепсия (из-за местно-раздражающего действия); аллергия; гепато- и нефротоксичность; зобогенный эффект (- увеличение размера щитовидной железы, при длительном использовании).
Противопоказания. Индивидуальная непереносимость препарата, тяжелые заболевания почек и печени, сердечная недостаточность в стадии декомпенсации, язвенная болезнь желудка и двенадцатиперстной кишки, энтероколит в фазе обострения, микседема в фазе декомпенсации.
Взаимодействия. Повышает концентрацию изониазида в крови, нарушает всасывание рифампицина, эритромицина и линкомицина, нарушает усвоение витамина В12, вследствие чего возможно развитие анемии, может усилить действие антикоагулянтов (производных кумарина или индандиона).
АНТИБИОТИКИ.
СТРЕПТОМИЦИН. Спектр действия: на некоторые виды гр.+, на большинство гр.-, на кислотоустойчивые МБТ.
Блокирует синтез белка на уровне 3ОS-субъединицы бактериальных рибосом: блокируют связывание аминоацил-тРНК с А-участками (аминоацильный участок). Также нарушают процессы считывания кода мРНК, что ведет к синтезу функционально неактивных белков; повышает проницаемость цитоплазматической мембраны.
Тип действия: туберкулоцидный.
Фармакокинетика: Вводят в/м на 0,5% новокаине. Плохо проходит ГЭБ, но хорошо через плаценту.
Показания: острые, впервые выявленные случаи туберкулеза. Реже используют при перитоните, инфекции мочевых путей, кишечных инфекциях, туляремии, тяжелых пневмониях.
Побочные эффекты: Нейротоксичность, нервно-мышечная блокада (курареподобный эффект), нефротокснчность.
Противопоказания: беременность, гиперчувствительность, тяжелая хроническая почечная недостаточность.
РИФАМПИЦИН - полусинтетический бактерицидный антибиотик широкого спектра действия.
Блокирует РНК-полимеразы -> прекращение синтеза РНК. Но тип действия: бактерицидный.
Фармакокинетика. Хорошо всасывается в ЖКТ. Проходит через ГЭБ. Выделяется из организма с желчью, мочой, частично со слюной и слюнной жидкостью. Используются короткими курсами, так как быстро развивается лекарственная устойчивость.
Показания: главное - туберкулез (в сочетании с изониазидом и др. средствами); профилактика и лечение атипичных микобактериозов у ВИЧ-инфицированных больных (в сочетании с азитромицином); лепра; легионеллез.
Побочные реакции: в виде диспепсии, окрашивании мочи, слюны, слезы в оранжевый цвет (из-за метаболита), гепато- и гемототоксичность (гемолиз).
Противопоказания. Грудной возраст, беременность, при желтухе, заболевании почек, гепатите и гиперчувствительности к препарату.
Взаимодействия. Препарат активирует микросомальные ферменты печени и тем самым ускоряет метаболизм многих лекарственных средств: пероральных контрацептивов (в результате чего утрачивается их активность), варфарина, циклоспорина и преднизона(что ведет к отторжению трансплантата или обострению воспалительного процесса ),верапамила и дилтиазема (в связи с чем приходится увеличивать их дозы).
ПРОИЗВОДНЫЕ НИКОТИНАМИДА.
ПИРАЗИНАМИД бактерицидный, так как механизм похож на производные ГИНК.
Фармакокинетика. Высоко активен в кислой среде, которая типична для казеозного туберкулеза. Пепарат хорошо проникает внутрь клеток, в которой среда может быть кислой.
Побочные реакции: повышение мочевой кислоты в крови, вплоть до острых приступов подагры; гематотоксичность.
Показания. используют в схеме терапии туберкулеза в кратковременном режиме (2 мес.)
Противопоказания. Острые заболевания печени; подагра.
Взаимодействия. Гепатотоксичность увеличивается при совместном применении с рифампицином.
ЭТАМБУТОЛ. Спектр действия: только МБТ. Нарушает синтеза РНК. Тип действия: туберкулостатический. Препарат менее активен, чем изониазид и рифампицин. Но этамбутол подавляет рост МБТ, устойчивых к изониазиду, ПАСК, стрептомицину и канамицину. Особенно показан при деструктивном туберкулезе. К препарату быстро развивается устойчивость МБТ, поэтому он используется в сочетании с изониазидом и/или рифампицином.
Побочные действия: расстройство цветового восприятия (на красный и зеленый цвет), снижение остроты зрения из-за неврита зрительного нерва. В больших дозах может быть ретробульбарный неврит.
Противопоказания. Гиперчувствительность, подагра, неврит зрительного нерва, катаракта, воспалительные заболевания глаз, диабетическая ретинопатия, нарушение функции почек.
Взаимодействия. Усиливает эффекты противотуберкулезных средств и нейротоксичность аминогликозидов, аспарагиназы, карбамазепина, ципрофлоксацина, имипенема, солей лития, метотрексата, хинина. Не рекомендуется применять одновременно с этионамидом ввиду их фармакологического антагонизма. Антациды, содержащие алюминия гидроксид, уменьшают всасывание этамбутола. Одновременный прием ЛС, оказывающих нейротоксическое действие, повышает риск развития неврита зрительного нерва, периферического неврита и других поражений нервной системы.
ТИБОН - показан при туберкулезе слизистых и серозных оболочек, при лимфадените. Препарат слабый и токсичный.
Читайте также:


