Может ли при туберкулезе быть полостное образование
Очаговые образования в легких на рентгенограмме – распространенный синдром. Большая часть очагов на снимке провоцируется пневмонией, туберкулезом. Нельзя упускать из виду раковые образования, абсцессы. Сформировать диагноз после обнаружения очаговых теней рентгенологи не всегда могут, поэтому проводят только описание. Заключение формируется только после дополнительной диагностики – боковое, прицельные проекции, компьютерная томография, ПЭТ/КТ. По некоторым заключением можно составить альтернативное мнение с возможность предположения патологии высокой степени достоверности. Предлагаем ознакомиться с распространенными нозологиями, которые становится причиной обнаружение на рентгенограмме очагового образования правого и левого легкого, диссеминированных милиарных очагов.
Очаговые образования в легких при пневмонии, туберкулезе
Полостной очаг при абсцессе правого легкого
Если пневмония провоцируется анаэробными бактериями, устойчивыми к антибиотикам, вероятно формирования полости в легком. Образование представляется собой ограниченный очаг деструкции легочной ткани. Внутри полости скапливается гной, продукты разрушения тканей, что обуславливает горизонтальный уровень внутри образования на рентген снимке. После прорыва абсцесса в бронх полость опустошается, поэтому горизонтальный уровень не прослеживается. Диагностика патологии не представляется сложности при крупном образовании. Небольшой очаг с просветлением в центре рентгенолог может принять за бронх в ортоградном сечении. Лечащий врач по клиническим данным не может заподозрить начало формирования абсцесса, поэтому человек 7-10 дней лечится антибиотиками. Только на контрольном снимке после завершения курса антибиотикотерапии обнаруживается увеличение очаговой тени с просветлением в центре. Только после этого пациента отправляют хирургу для проведения операции, так как консервативное лечение не принесло эффективности. Согласно современным требованиям – после обнаружения абсцесса на снимке требуется провести хирургическую операцию для предотвращения необратимых фиброзных образований на месте абсцесса. Достоверная диагностика полостного образования не представляется сложностей при наличии следующих рентгенологических критериев: 1. Участок просветления легочной ткани; 2. Жидкость с горизонтальным уровнем; 3. Ограничительная стенка, которая сохраняется в разных проекциях. Сложности у специалистов возникают на начальных стадиях, когда требуется дифференциальная диагностика между воспалительным очагом в легком и полостью распада ткани.
Очаговое образование правого легкого при туберкулезе
При туберкулезе очаговые образовования локализуются преимущественно на верхушке, хотя при заболевании есть специфические участки легких, где очаги локализуются часто – первый, третий, шестой сегмент (S1, S2, S3). Для туберкулезных синдромов характерно медленное, постепенное нарастание изменений. Очаги не содержат выраженной воспалительной реакции, но из-за малым размеров сложно тщательно проследить характеристики образования. При очаговой форме не всегда наблюдается лимфангит (лимфатическая дорожка), увеличение корней с бугристыми контурами за счет лимфатических узлов. Реже при дифференциальной диагностике очаговоподобных теней на снимке прослеживается комбинация туберкулезных и раковых изменений. Патология развивается за счет ракового преобразования микобактериального разрушения легочной ткани. Опухолевые клетки образуются на месте разрушенного эпителия, подвергшегося мутации с устойчивостью к влиянию иммунитета. Локализация синдрома в правом легком встречается чаще, чем в левом, но определенной зависимости специалисты не выявили. Очаговые образования в правом легком всегда нужно анализировать на предмет рака, так как небольшой очаг на начальной стадии способен быстро превратиться в крупное образование с прорастанием в окружающие ткани. Запущенную опухоль нельзя удалить радикально.
Очаговое образование левого легкого – принципы оценки
При оценке рентген картины левого легкого следует анализировать следующие критерии, позволяющие провести дифференциальную диагностику основных нозологических форм (пневмония, рак, туберкулез): 1. Количество очагов; 2. Расположение (центральное, эксцентричное); 3. Сегментарная локализация; 4. Характер тени на предыдущих снимках; 5. Внешний контур; 6. Состояние перифокальных тканей; 7. Наличие бугристости; 8. Дополнительные затемнения; 9. Характер легочного рисунка; 10. Изменения корней; 11. Кальцинаты в области руки, свидетельствующие о вакцинации против туберкулеза. При наличии очага в 1, 3, 6 сегменте легкого рационально предположить туберкулез. При абсцессах образования локализуются в 2, 6, 10 сегменте. При очаговом образовании левого легкого требуется исключать опухолевое образование, так как для рака характерна односторонняя локализация. Пневмония, туберкулез чаще локализуются справа. Злокачественные новообразования не имеют строгой зависимости, поэтому могут находится справа или слева. По статистике – около 60% случаев очаговых образований при раке локализуется только в правом легком, 40% — в левом. Максимально часто очаги находятся в 3, 4 сегменте. Малый периферический рак на рентгенограмме характеризуется синдром тени полигональной формы до 2 см в диаметре. После распада и некроза в центре узла диагноз не вызывает сомнений, но на начальном этапе сложно обнаружить нозологию. При наличии малейшего просветления в центре очага нужно предполагать не только абсцесс, но и рак. Не всегда прослеживается дорожка за счет прорастания опухоли по бронхам. Наружные контуры очага имеют небольшую лучистость, направленную в легочную паренхиму. Единичное очаговое образование легкого всегда вызывает сомнение у рентгенологов. При наличии шаровидной формы, четкого внешнего бугристого контура по периферии прослеживается серповидное просветление. При центральном раке очаговое образование небольших размеров не прослеживается на рентгенограмме, так как проекционно перекрыто тенью грудины. Косвенным признаком патологии на рентгенограмме может быть вентильная эмфизема, которая развивается из-за перекрытия бронха. Недостаточное внимание к данному признаку приводит к фатальным последствиям для пациента, так как при появлении крупного затемнения справа или слева от средостения опухоль приобретает крупные размеры, становится неоперабельной. В заключение отметим, что единичные очаговые образования в правом или левом легком является начальным симптомов опасных нозологических форм. Некоторые из них летальны при отсутствии грамотного лечения. Очаги до 1 см диаметром сложно изучать, но они предоставляют важную диагностическую информацию. При наличии подозрений на туберкулез или рак лучше провести дополнительную диагностику с помощью компьютерной томографии. Рак не терпит промедления!

Рентгенограмма – небольшой очаг на снимке справа при пневмонии

Цифровая флюорограмма: очаги в верхней доле правого легкого при туберкулезе
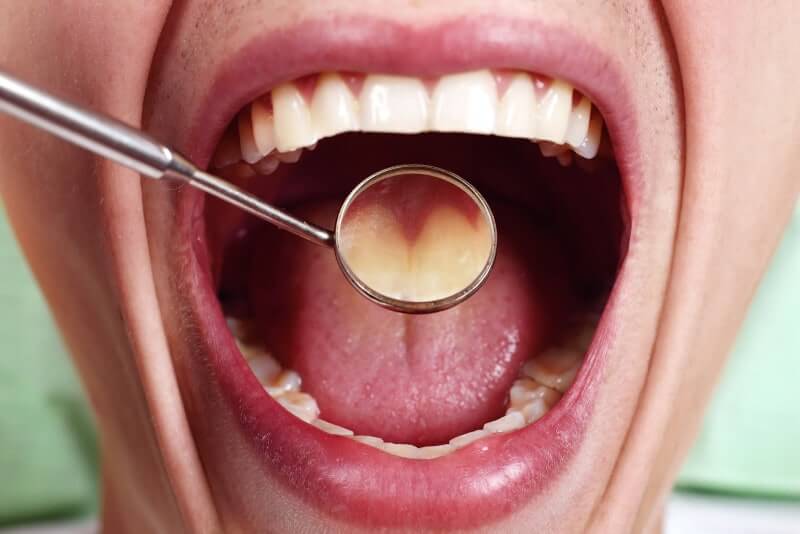
Туберкулёз полости рта – это инфекционное заболевание, которое, как и другие разновидности туберкулёза, вызывается микобактериями. Данная патология относится к хроническим. Как правило, характерное туберкулёзу воспаление, задевающее оболочку рта и красную кайму вокруг губ, является вторичным: то есть возникает как последствие или наиболее характерное проявление других форм туберкулёза. Так, например, к ним относятся туберкулезные поражения лимфатических узлов и костей.
Слизистая оболочка ротовой полости – это далеко не самая благоприятная среда для развития и размножения микобактерий, вызывающих туберкулёз. Как правило, попадая в эту среду, микобактерии гибнут. Однако при наличии благоприятных обстоятельств (микротравмы, механические повреждения в ротовой полости, открывающие ворота для инфекции), бактерии проникают внутрь и провоцируют образование туберкулёзной язвы.
Туберкулез полости рта — относительно редкая форма туберкулёза, как правило, диагностируют её только у детей. Это связано с особенностями прорезывания зубов у детей.
У грудного ребенка подобное заболевание может протекать чрезвычайно тяжело и включает в себе генерализацию туберкулёзной инфекции. Вторичная туберкулёзная инфекция начинает развиваться как туберкулёзная волчанка или милиарноязвенный туберкулёз.
Туберкулёз передается воздушно-капельным путем. Инкубационный период длится от восьми до тридцати дней, а после этого начинается формирование неровной, размытой язвы, обладающей выраженной болезненностью. Через несколько дней она начинает постепенно увеличиваться. Вместе с этим набухают прилегающие лимфоузлы. Другие признаки воспаления еще отсутствуют
Классификация разновидностей туберкулеза ротовой полости
Туберкулез ротовой полости – это заболевание, которое появляется и развивается преимущественно у пациентов со сниженным иммунитетом. Заболевание вызывается палочкой Коха. Очаг воспаления, расположенный в ротовой полости пациентов, в большинстве случаев является вторичным. Развивается он как итог распространения инфекции из основного очага, а распространяется через кровеносную или лимфатическую системы. В случае, когда пациент поражен легочной формой туберкулеза, инфекция распространяется на полость рта вследствие проникновения содержащихся в мокроте микобактерий.
Выделяют четыре формы туберкулёза ротовой полости. Среди них:
- Первичный туберкулёз ротовой полости. Передающийся респираторным или фекально-оральным путём, данный недуг практически никогда не встречается у взрослых. В основном пациенты с этим диагнозом – дети грудного возраста.
- Туберкулёзная волчанка. Именно волчаночная форма туберкулеза ротовой полости встречается в практике стоматологов чаще всего. Эрозивные элементы локализуются на слизистой оболочке дёсен. В случае, когда лечение не было начато вовремя, эти новообразования могут перейти в злокачественную форму.
- Милиарно-язвенная форма. Эта форма обычно развивается у пациентов, которые уже были ослаблены туберкулёзом. Вместе с кашлем у них выделяется мокрота, являющаяся источником провоцирующих туберкулез ротовой полости бактерий. Очаги поражения – на нёбе и языке, в редких случаях – в области маргинальных десен или со стороны щеки.
- Скрофулодерма. Данная форма заболевания диагностируется в большинстве случаев у детей. Клинические признаки скрофулодермы несколько отличаются от признаков других форм туберкулеза ротовой полости. На первых этапах – появлением не бугорка, а узелка довольно крупного по размерам. После того, как происходит его размягчение и некроз, наступает этап образования свищевых ходов. Процесс заживления поверхности образовавшихся язвочек происходит достаточно долго, а после него образуются характерные бахромчатые рубцы.
Диагностика
Первичный туберкулёз ротовой полости диагностируется еще при внешнем осмотре. Так, ему свойственно наличие рваных ранок и язв в углах рта с желтыми, серыми и синеватыми наслоениями. Участки с язвами имеют тенденцию к постепенному увеличению.
В то же самое время начинают увеличиваться лимфоузлы.
Диагностика проводится на основе собранного анамнеза, а также с применением гистологических и бактериоскопических исследований. На слизистой оболочке во время обследования обнаруживаются плотные болезненные бугры или язвы – в зависимости от тяжести состояния.
Наличествует незначительное воспаление. Между лимфоузлами и окружающей их поверхностью начинается процесс образования спаек.
Лечение туберкулеза полости рта
Лечение данной формы, как и всех остальных, проводится в специализированных учреждениях – туберкулёзных диспансерах. В первую очередь производится лечение основного заболевания. Для того, чтобы бактериальная инфекция не распространялась дальше, назначаются ванночки с антисептиком
После того, как острое состояние купировано, необходимо позаботиться о своевременной и качественной санации ротовой полости. Важно своевременно обратиться к специалисту при первых симптомах: запущенный туберкулез ротовой полости приводит к тяжелым последствиям для здоровья пациента.
Данная страница носит информационно-справочный характер и не является публичной офертой.
Туберкулез — хроническое инфекционное заболевание, поражающее различные органы и системы человеческого организма. Наиболее часто стойкие патологические очаги возникают в легких. Для этого заболевания, помимо специфического воспаления пораженной ткани, характерна выраженная общая реакция организма.
По данным Всемирной организации здравоохранения (ВОЗ) в мире насчитывается около 15 млн больных открытой формой туберкулеза. Ежегодно туберкулезом заболевают около 4 млн человек, а умирают — более 0,5 млн человек.
Туберкулез поражает различные органы и системы организма, причем это может произойти в самом раннем возрасте.
Туберкулез легких является самой распространенной формой этого заболевания.
Этиология и патогенез.Возбудитель туберкулеза давно известен — это туберкулезная палочка, открытая Кохом еще в 1882 г.
Туберкулезная палочка характеризуется большим полиморфизмом и склонностью к изменчивости.
Основным источником заражения людей является больной активной формой туберкулеза, который выделяет микобактерии вместе с мокротой, калом, потом, слюной.
Способов заражения несколько, но основной из них — проникновение в верхние дыхательные пути. Кашляющий туберкулезный больной разбрызгивает вокруг себя массу мельчайших капелек мокроты с микобактериями — это воздушно-капельный путь передачи. Возможен и контактно-бытовой путь — при контакте с личными вещами туберкулезного больного.
Однако попадание микобактерий или палочек Коха в организм еще не всегда означает начало заболевания. Как и при многих других инфекциях, все зависит от сопротивляемости организма и активности возбудителя. Кстати, туберкулез всегда считался и считается социальной болезнью, т. е. зависящей от условий быта и труда. К неблагоприятным условиям относятся: большая скученность, плохие освещенность и вентиляция, сырость в помещениях. Все они являются благодатной средой для сохранения патогенности возбудителей туберкулеза. Это подтверждается и таким фактом: очередная вспышка болезни в России началась в тюрьмах, СИЗО и колониях.
В развитии туберкулеза легких существенное значение имеет определение круга лиц, подверженных этому заболеванию, т.е. группы риска.
В первую очередь сюда относятся больные с легочной патологией, особенно связанной с профессией больного (силикозы, пневмокониозы); затем больные сахарным диабетом, женщины в период беременности и после родов; люди пожилого и старческого возраста (особенно одинокие, бомжи); люди, истощенные хроническими заболеваниями; мигрирующее население страны и т. п.
К группе риска повторного заболевания туберкулезом относятся лица, перенесшие туберкулез и прошедшие курс лечения: при наличии остаточных явлений и тлеющих очагов инфекции в организме возможен рецидив болезни.
Развитию туберкулеза способствуют такие предрасполагающие факторы, как недостаточное или неправильное питание, стрес-
Туберкулезный процесс в легких локализуется либо в отдельных долях, либо в сегментах — это определяется рентгенологически.
Заболевание начинается с инфильтрации; затем наступает распад тканей и обсеменение, т.е. зараженные ткани разносятся кровью или лимфой в другие органы. При успешности лечения происходит рассасывание очага, его уплотнение, рубцевание и обызвествление (петрификация).
Различают первичный туберкулезный комплекс и вторичный туберкулез. Последний в свою очередь подразделяется на следующие формы: 1) очаговый; 2) инфильтративный; 3) кавернозный; 4) фиброзно-кавернозный; 5) цирротический.
Особо выделяют диссеминированный туберкулез легких, так как он может развиться вследствие осложненного течения первичного туберкулеза.
Клиническая картина.В зависимости от течения заболевания наблюдаются разнообразные симптомы, выраженные в различной степени.
Наиболее частым симптомом туберкулеза является периодическое повышение температуры — лихорадка. Чаще всего температура тела повышается по вечерам до субфебрильных величин — 37,3 — 37,5°. В целом характерен ремиттирующий тип лихорадки, когда разница между утренней и вечерней температурой тела достигает нескольких градусов (утром — 36,8 — 37,0°, вечером — 38,0 — 38,8°). При казеозной пневмонии и миллиарном туберкулезе скачки температуры могут быть более существенными (по вечерам она может подниматься до 39 — 40°). Быстрое повышение температуры тела и удержание ее на высоком уровне указывает на быстро развивающийся процесс и является плохим прогностическим признаком.
К ранним симптомам туберкулеза относится холодный ночной пот, который может приобретать профузный, т.е. обильный, характер.
И лихорадка, и ночная потливость — признаки интоксикации, которые свойственны именно туберкулезу. Вследствие туберкулезной интоксикации также развиваются слабость, утомляемость, общее недомогание, снижается аппетит. Постепенно это приводит к потере веса и общему истощению организма.
Постоянным симптомом туберкулеза является кашель. Он может быть сухим или с отделением мокроты; чаще беспокоит больного утром, хотя может быть и постоянным. Мокрота разнообразна и зависит от стадии процесса — от слизистой до гнойной.
Для туберкулеза характерно кровохарканье. Его выраженность различна — от незначительной примеси крови в мокроте до ле-
точного кровотечения. При повреждении стенок расширенных капилляров отмечается незначительное кровохарканье; при разрушении туберкулезным процессом крупных сосудов может открыться легочное кровотечение.
При уплотнении легочной ткани отмечается жесткое или бронхиальное дыхание, а над кавернами — амфорическое (пустотное). Для воспалительного процесса в бронхах и легких характерны сухие и влажные хрипы; может прослушиваться крепитация (шум трения плевры).
В диагностике туберкулеза легких решающее значение имеет рентгенологическое обследование. Причем в некоторых случаях рентгенологическая картина позволяет даже определить форму туберкулезного процесса, выявить туберкулезные очаги, инфильтраты и каверны.
Кроме того, проводится исследование мокроты на наличие в ней микобактерий туберкулеза.
Первичный туберкулезный комплекс.После инфицирования образуется очаг туберкулезного воспаления в легких, затем в связи с сенсибилизацией организма специфический процесс распространяется по ходу лимфатических сосудов (лимфангит) и в регионарных лимфатических узлах (лимфаденит). Так формируется первичный туберкулезный комплекс.
В большинстве случаев первичный комплекс начинается и развивается остро. Температура тела повышается до 38 — 39°; появляются признаки туберкулезной интоксикации. Возникающее лихорадочное состояние длится 2 — 3 нед, а затем сменяется субфебрилитетом. Кашель и выделение мокроты незначительные; в мокроте микобактерий туберкулеза обнаруживаются крайне редко. Широкое применение внутрикожной вакцинации влияет на выраженность первичного комплекса, поэтому он не всегда распознается, тем более что клиническая картина в начальном периоде напоминает грипп. Однако при рентгенологическом исследовании
В большинстве случаев течении первичного туберкулезного комплекса доброкачественное; болезнь заканчивается клиническим излечением и развитием относительного иммунитета. В ряде случаев происходит полное выздоровление: на месте первичного комплекса образуются лишь петрифицированные очаги.
Вторичный туберкулез.Возникает в результате повторного инфицирования (реинфекции) у человека, переболевшего в детском или подростковом возрасте первичным туберкулезным комплексом. При этом повторное инфицирование может произойти либо путем нового заражения микобактериями <экзогенный путь), либо в результате их поступления из старого очага <эндогенный путь). Формы вторичного туберкулеза многообразны.
При прогрессировании процесса (недостаточно активная или несвоевременная терапия) мягкоочаговый туберкулез переходит в инфильтративный или кавернозный.
Больным этой формой туберкулеза необходимы специализированное лечение и диспансерный учет. В случае несвоевременной диагностики и неправильного лечения могут произойти распад легочной ткани и образование каверн.
Инфильтративный туберкулез характеризуется наличием инфильтратов, которые могут появиться в непораженном легком или вследствие обострения старых туберкулезных очагов. Клинические проявления инфильтративной формы близки к казеозной форме пневмонии, поэтому они рассматриваются вместе.
Для казеозной пневмонии характерно внезапное начало с высокой температурой; иногда отмечаются одышка, боль в груди, кашель с выделением мокроты; при распаде легочной ткани — кровохарканье. В крови происходит резкое повышение СОЭ (до 50 — 70 мм), гиперлейкоцитоз. На рентгенограмме — массивное затемнение без четких границ или массивные тени сливного характера. В дальнейшем возможно образование множества каверн. В лучшем случае деструктивная фаза пневмонии переходит в фиб-розно-кавернозную или фибринозно-цирротическую.
Собственно инфильтративный туберкулез легких чаще всего начинается и протекает под видом другого заболевания (гриппа, острой респираторной инфекции, пневмонии).
Больной чувствует недомогание, быструю утомляемость, ухудшение аппетита. Кашель вначале отсутствует, затем появляется по утрам с небольшим количеством мокроты. Инфильтративный туберкулез — ранняя форма туберкулеза, поэтому ни по внешнему осмотру больного, ни по клиническим признакам диагностировать болезнь не удается — это позволяет сделать рентгенологическое исследование.
Кавернозный туберкулез характеризуется образованием каверн (полостей в легких) вследствие распада легочной ткани. Эта форма часто развивается из инфильтративного или очагового туберкулеза. При недостаточно эффективном лечении в легких появляются очаги обсеменения. Каверна соединяется с бронхом, в просвет которого из нее попадают микобактерии. При кашлевых толчках они вполне могут попасть в другие бронхи, что и приводит к распространению процесса. В легких выслушивается амфорический характер дыхания, а на рентгеноснимке видна полость в легких.
Если кавернозный процесс не излечивается, он постепенно приводит к развитию фиброзно-кавернозного туберкулеза, для которого свойственно хроническое течение.
Фиброзно-кавернозный туберкулез легких часто вызывает различные серьезные осложнения: кровохарканье, легочное кровотечение, спонтанный пневмоторакс, легочно-сердечную недостаточность, амилоидоз.
Цирротический туберкулез является следующей фазой развития очагового и фиброзно-кавернозного туберкулеза. Он характеризуется развитием рубцовой соединительной ткани. Легкое постепенно становится безвоздушным, сморщивается, что ведет к западе-нию грудной стенки и к смещению органов средостения в пораженную сторону. Естественно, развивается вначале легочная, а затем легочно-сердечная недостаточность. Увеличивается печень, появляются отеки на ногах. Больного беспокоит одышка, все более выраженная по мере прогрессирования процесса. Рентгенологически выявляются интенсивное затемнение и сужение легочного поля.
Наиболее серьезные осложнения — легочное кровотечение, легочная и легочно-сердечная недостаточность, которые могут привести к летальному исходу.
При прогрессировании некоторых форм туберкулеза могут возникнуть ателектазы, пневмотораксы, бронхиальные и торакальные свищи, амилоидоз, почечная недостаточность.
Лечение.Должно быть только комплексным, учитывая многообразие форм туберкулеза и пути развития патологического процесса. Комплекс терапевтических средств подразделяется на специфические и неспецифические, в ряде случаев возможно хирургическое вмешательство.
Специфическая терапия в основном представлена антибактериальными препаратами, направленными на подавление возбудите -
Критериями выздоровления являются: стойкое отсутствие вы деления микобактерий туберкулеза и рентгенологических признаков активности процесса; отсутствие каверн, признаков интоксикации; нормализация функций организма, восстановление работоспособности.
К неспецифической терапии относятся соблюдение гигиениче-ского режима и режима усиленного питания, применение симптоматической и стимулирующей терапии. Особенно широко эти методы применяются в специализированных санаториях, где есть возможность разнообразить и расширять комплекс лечебно-оздоровительных средств и методов лечения. Продолжительность пребывания больных в санатории — 1 — 3 мес.
В системе лечебно-профилактических мероприятий активно используют средства ЛФК. Это обусловлено их способностью оказывать не только местное, но и общее воздействие на макроорганизм, изменять его реактивные свойства и повышать сопротивляемость организма. Регулярное применение физических упражнений оказывает также десенсибилизирующее воздействие на организм больного, усиливает процессы дезинтоксикации организма, развивает механизм правильного дыхания, увеличивает жизненную емкость легких.
Профилактика.В профилактике туберкулеза выделяют социальные, санитарные и специфические мероприятия.
Социальная профилактика включает общегосударственные мероприятия, направленные на повышение жизненного уровня населения, улучшение условий труда и быта, повышение качества жизни.
Санитарная профилактика включает оздоровление очагов туберкулезной инфекции, санитарный надзор, проведение сани-; тарно-просветительской работы, а также раннее выявление и из-| лечение впервые заболевших туберкулезом.
Специфическая профилактика включает вакцинацию, ревакци-нацию и химиопрофилактику.
Проведение профилактических мероприятий и лечение боль-ных туберкулезом должны осуществлять туберкулезные диспансе-ры и кабинеты.
Контрольные вопросы и задания
1. Дайте характеристику туберкулеза легких и оценку социальной зна| чимости этого заболевания.
2. Назовите предрасполагающие факторы развития туберкулеза легких!
3. Перечислите основные группы риска при этом заболевании.
4. Что такое открытая форма туберкулеза легких? Кого относят к бак-териовыделителям?
5. Расскажите о клинической картине и формах туберкулеза легких.
6. Каковы основные симптомы этого заболевания?
7. Охарактеризуйте первичный туберкулезный комплекс.
8. Расскажите о вторичном туберкулезе и характерных особенностях его форм.
9. Какие осложнения возможны при туберкулезе легких?
10. Что такое специфическая терапия туберкулеза легких?
11. Назовите критерии выздоровления при этом заболевании.
12. Перечислите основные направления профилактических мероприятий при туберкулезе легких.
Не нашли то, что искали? Воспользуйтесь поиском:
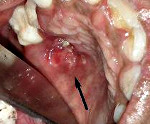
Туберкулез полости рта – хроническое инфекционное заболевание, возбудителем которого является палочка Коха. Пациенты жалуются на ухудшение общего состояния, повышение температуры, вялость. Местно выявляют бугорки, в центральной части которых возникает болезненная неглубокая язвенная поверхность с неровными краями и желтым зернистым дном. Диагностика туберкулеза полости рта включает сбор жалоб, составление анамнеза заболевания, клинический осмотр, цитологическое и бактериоскопическое исследования. Лечение больных с туберкулезом полости рта проводится в туберкулезном диспансере.
МКБ-10
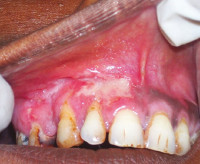
Общие сведения
Туберкулез полости рта – специфическое инфекционное заболевание, развивающееся на фоне сниженной резистентности при внедрении в организм микобактерий туберкулеза. Туберкулезную волчанку относят к наиболее часто диагностируемой форме туберкулеза полости рта. Ее выявляют у 18-35% больных. Как правило, при туберкулезной волчанке возникают сочетанные поражения слизистой, кожи околоротовой зоны, а также губ. Милиарно-язвенный туберкулез полости рта диагностируют у 1% пациентов. В остальных случаях обнаруживают первичный туберкулез полости рта и скрофулодерму.
Заболевание чаще обнаруживают у представителей мужского пола. Снижение сопротивляемости организма способствует активизации условно-патогенной микрофлоры полости рта, в результате чего нередко возникает дополнительное бактериальное инфицирование язвенной поверхности. В 10% случаев туберкулезные изъязвления малигнизируются.

Причины
Туберкулез полости рта возникает на фоне подавленного иммунного статуса. Возбудителем заболевания является палочка Коха. Как правило, очаги поражения слизистой имеют вторичную природу, так как развиваются в результате распространения инфекционных агентов и их токсинов из основных открытых фокусов воспаления по сети кровеносных или лимфатических сосудов. Также при легочной форме туберкулеза инфицирование слизистой полости рта может возникнуть вследствие проникновения микобактерий, находящихся в мокроте. Туберкулез полости рта диагностируют редко, так как в ротовой полости палочки Коха быстро погибают.
Классификация
Различают четыре основные формы туберкулеза полости рта:
- Первичный туберкулез полости рта. Во взрослом возрасте встречается редко. Чаще заболевание диагностируют у детей. Основные пути инфицирования – респираторный, фекально-оральный.
- Туберкулезная волчанка. В стоматологии волчаночную форму туберкулеза полости рта выявляют наиболее часто. Люпозно-эрозивные элементы поражения локализуются преимущественно на деснах. Туберкулезная волчанка склонна к хронизации. Зафиксированы случаи озлокачествления длительно незаживающих изъязвлений.
- Милиарно-язвенный туберкулез полости рта. Возникает у ослабленных туберкулезом больных. Микобактерии, выделяясь с мокротой во время кашля, проникают вглубь слизистой в местах ее повреждений. Чаще поражаются небо и язык, реже очаги милиарно-язвенного туберкулеза полости рта диагностируют в зоне маргинальной десны, в области щек.
- Скрофулодерма. Заболевание встречается преимущественно в детском возрасте. Клиника имеет некоторые отличия от других форм туберкулеза полости рта. Сначала возникает не бугорок, а узел достаточно крупных размеров, после размягчения и некроза которого образуются свищевые ходы. Заживление язвенной поверхности происходит с формированием характерных бахромчатых рубцов.
Симптомы туберкулеза полости рта
При первичном туберкулезе полости рта выявляют болезненные язвы с рваными краями и уплотненным основанием, покрытые желто-серыми наслоениями. Со временем участок изъязвления увеличивается. Одновременно с этим увеличиваются и спаиваются в единый конгломерат лимфоузлы. Часто наблюдается гнойный лимфаденит. Первичными элементами поражения у пациентов с туберкулезной волчанкой являются бугорки – безболезненные образования мягкоэластической консистенции диаметром до 3 мм красного цвета. Люпомы увеличиваются в размерах и сливаются между собой, образуя обширные очаги поражения.
После бугорковой стадии волчаночная форма туберкулеза полости рта переходит в язвенную фазу, для которой характерно появление участков изъязвлений. Язвы болезненные, с рваными возвышающимися краями и уплотненным дном серо-желтого цвета. Иногда язвенные поверхности могут быть покрыты кровоточащей грануляционной тканью. Во время 4 фазы туберкулеза полости рта наблюдается рубцевание изъязвлений. Возможно повторное образование бугорков вокруг рубцов, что в дальнейшем приводит к формированию грубой фиброзной ткани, деформирующей слизистую.
При милиарно-язвенном туберкулезе полости рта сначала образуются мелкие люпомы, которые очень быстро распадаются, в результате чего возникают обширные язвенные поверхности. Изъязвления болезненные, неглубокие, с рваными краями. Основание язвы неровное, часто покрыто грануляциями. Вокруг очага поражения образуются микроабсцессы. Присутствует незначительная гиперемия и отечность окружающих тканей. Чаще всего изъязвления локализуются на щеках и небе. Щелевидные язвы выявляют на границе перехода неподвижной слизистой в подвижную, а также на языке. Лимфоузлы при милиарно-язвенной форме туберкулеза полости рта болезненны, спаяны, увеличены.
При скрофулодерме обнаруживаются узлы больших размеров. Со временем узлы распадаются, в результате чего образуются свищи и обширные язвенные поверхности. Рубцевание происходит с формированием грубой фиброзной ткани.
Диагностика
Постановка диагноза туберкулез полости рта базируется на основании жалоб, данных анамнеза заболевания, результатов клинического, цитологического, бактериоскопического исследований. Во время физикального обследования врач-стоматолог выявляет небольшие возвышения на слизистой – бугорки. При пальпации люпомы малоболезненные, желто-красного цвета и мягкоэластической консистенции, быстро увеличиваются в размерах и сливаются между собой, образуя рисунки различной конфигурации. Вскоре на их месте обнаруживают неглубокие болезненные изъязвления с зернистым желто-серым дном и рваными возвышающимися краями.
С помощью бактериоскопического метода у больных туберкулезом полости рта не всегда удается выявить микобактерии. Положительный результат анализа чаще наблюдается при милиарно-язвенной форме заболевания, реже в случае туберкулезной волчанки. Методом выбора для подтверждения туберкулезной этиологии поражения служит иммуннологическое обследование с помощью тестов T-SPOT или QuantiFERON.
Дифференцируют элементы поражения при туберкулезе полости рта с сифилисом, актиномикозом, травматической декубитальной язвой, злокачественным новообразованием. Пациента обследует стоматолог-терапевт. При подозрении на наличие туберкулезной инфекции больного направляют на консультацию к фтизиатру.
Лечение туберкулеза полости рта
Лечение больных с туберкулезом полости рта проводится в специализированном туберкулезном диспансере. Для предотвращения присоединения бактериальной инфекции местно назначают антисептические ванночки. С этой целью используют препараты на основе хлоргексидина биглюконата. Для обезболивания применяют гели или спреи, в состав которых входят местные анестетики: лидокаин, анестезин.
После купирования острых явлений больным с туберкулезом полости рта показано проведение санирующих мероприятий: удаление отложений, лечение кариеса и его осложнений. При раннем обращении пациентов в медицинское учреждение и полноценном противотуберкулезном лечении прогноз в большинстве случаев благоприятный. Позднее выявление туберкулеза полости рта приводит к необратимым изменениям: прогрессирующему разрушению тканей, деформации слизистой.
Читайте также:


