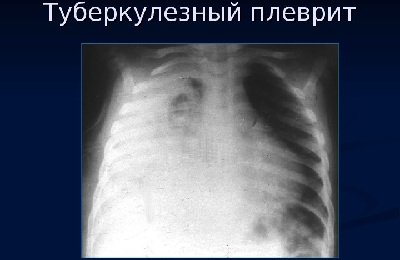
Плеврит туберкулезный температура не спадает

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Туберкулёзный плеврит - это острое, подострое, хроническое или рецидивирующее туберкулёзное воспаление плевры, которое может возникнуть как осложнение при любой форме туберкулёза.
Наиболее часто плеврит наблюдают при туберкулёзе лёгких. Изредка он может протекать и как самостоятельная клиническая форма, т.е. без явно определяемого туберкулёзного поражения других органов, и быть первым клиническим проявлением туберкулёзной инфекции в организме.
Код по МКБ-10
Эпидемиология туберкулёзного плеврита
В Украине и России туберкулёзную этиологию отмечают почти у половины всех больных экссудативным плевритом. У впервые выявленных больных туберкулёзом органов дыхания туберкулёзный плеврит диагностируют в 3-6% случаев, чаще у детей, подростков, лиц молодого возраста. В структуре причин смерти от туберкулёза плеврит составляет около 1-2%, причём в основном это хронический гнойный плеврит.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Патогенез и патологическая анатомия туберкулёзного плеврита
Плеврит чаще осложняет течение туберкулёза внутригрудных лимфатических узлов, первичного комплекса, диссеминированного туберкулёза. В патогенезе плеврита большое значение придают предварительной специфической сенсибилизации плевры, как важному условию развития воспаления под воздействием микобактерий. Существенную роль в патогенезе туберкулёзного плеврита играет тесная анатомическая и функциональная взаимосвязь лимфатической системы лёгких и плевры.
Туберкулёзный плеврит может быть аллергическим (параспецифическим), перифокальным и протекать в виде туберкулёза плевры. В зависимости от характера плеврального содержимого туберкулёзный плеврит может быть сухим (фибринозным) и экссудативным. Гнойный экссудативный плеврит называют туберкулёзной эмпиемой плевры.
Аллергический плеврит возникает в результате гиперергической экссудативной реакции плевральных листков на туберкулёзную инфекцию. Такую реакцию наблюдают преимущественно при первичном туберкулёзе, для которого характерна высокая сенсибилизация многих тканей, в том числе серозных оболочек. В плевральной полости образуется обильный серозный или серозно-фибринозный экссудат, появляются наложения фибрина на плевре. Клеточный состав экссудата лимфоцитарный или эозинофильный. Специфических туберкулёзных изменений не выявляют или на листках плевры обнаруживают единичные туберкулёзные бугорки.
Перифокальный плеврит развивается в случаях контактного поражения плевральных листков из субплеврально расположенных источников туберкулёзного воспаления в лёгком. Его наблюдают у больных с первичным комплексом, диссеминированным, очаговым, инфильтративным, кавернозным туберкулёзом. Сначала поражение плевры бывает локальным, с выпадением фибрина, но затем появляется серозный или серозно-фибринозный экссудат.
Туберкулёз плевры возникает разными путями: лимфогенным, гематогенным и контактным. Он может быть единственным проявлением туберкулёза или сочетаться с другими формами заболевания.
При лимфогенном или гематогенном инфицировании на плевральных листках возникают множественные бугорковые высыпания, а в плевральной полости появляется серозно-фибринозный экссудат. В случаях прогрессирования процесса и распада туберкулёзных гранулём выпот становится геморрагическим. При инволюции процесса выпот рассасывается, плевральные листки утолщаются, полость плевры частично или полностью облитерируется.
Контактный путь развития туберкулёза плевры наблюдают при субплевральной локализации туберкулёзного воспаления в лёгком, которое, как правило, распространяется на плевральные листки. У большинства больных поражение плевры ограничивается местной воспалительной реакцией. На висцеральной плевре появляются бугорковые высыпания, фибринозные наложения, грануляционная ткань, в плевральной полости возможно появление выпота. При организации фибрина и грануляций образуются сращения между листками висцеральной и париетальной плевры. Реже контактное туберкулёзное поражение плевры сопровождается образованием большого количества серозного или серозно-фибринозного экссудата с преимущественно лимфоцитарным составом. Рассасывание экссудата завершается формированием фиброзных наложений на плевре, особенно выраженных в плевральных синусах.
Другой вариант контактного пути развития туберкулёза плевры заключается в прямом поступлении инфекции в плевральную полость из поражённого лёгкого. Оно происходит в случаях распада субплеврально расположенных казеозных масс или перфорации лёгочной каверны в плевральную полость. Через образовавшееся отверстие в полость плевры проникают казеозные массы, содержимое каверны и нередко воздух. Плевральная полость инфицируется микобактериями, лёгкое частично или полностью спадается, и развивается острая туберкулёзная эмпиема. Состояние, при котором в плевральной полости одновременно обнаруживают гной и воздух, называют пиопневмотораксом.
При сохраняющемся сообщении каверны с плевральной полостью формируется хроническая туберкулёзная эмпиема с бронхоплевральным свищом. Листки париетальной и висцеральной плевры при хронической туберкулёзной эмпиеме резко утолщены, гиалинизированы, кальцинированы. Их поверхность покрыта казеозно-некротическими и фибринозно-гнойными массами. К туберкулёзной инфекции обычно присоединяется неспецифическая гнойная флора. У больных хронической туберкулёзной эмпиемой нередко обнаруживают амилоидоз внутренних органов.
Излечение туберкулёзной эмпиемы плевры заканчивается образованием обширных плевральных наложений (шварт), облитерацией плевральной полости и фиброзными изменениями в лёгком и грудной стенке.
Симптомы туберкулёзного плеврита
Клиническая картина туберкулёзного плеврита многообразна и тесно связана с особенностями туберкулёзного воспаления в плевральной полости и лёгких. У некоторых больных одновременно с плевритом отмечаются и другие проявления туберкулёза, особенно первичного (параспецифические реакции, специфическое поражение бронхов).
Аллергический плеврит начинается остро. Больные жалуются на боль в груди, одышку, повышение температуры тела. В анализах крови типичны эозинофилия и увеличение СОЭ. Экссудат бывает серозным, с большим числом лимфоцитов, микобактерии обнаружить не удаётся. При видеоторакоскопии может быть выявлена гиперемия плевральных листков. Противотуберкулёзная химиотерапия в комбинации с противовоспалительными и десенсибилизирующими средствами обычно приводит к улучшению состояния и выздоровлению без грубых остаточных изменений в плевральной полости.
Перифокальный плеврит начинается исподволь или подостро с появления боли в груди, сухого кашля, непостоянной субфебрильной температуры тела, небольшой слабости. Больные часто указывают на предшествующие переохлаждение и грипп, как на факторы, провоцирующие развитие заболевания. Боль в боку усиливается при кашле, наклоне в противоположную сторону. Характерными признаками являются ограничение подвижности грудной клетки при дыхании на стороне поражения и шум трения плевры. Шум сохраняется несколько дней, а затем под влиянием лечения или даже без него исчезает. Чувствительность к туберкулину при сухом туберкулёзном плеврите высокая, особенно у детей. При перкуссии, если нет значительного поражения лёгкого, изменений не выявляют. На рентгенограммах обнаруживают локальные туберкулёзные поражения лёгких, уплотнение плевры и плевральные сращения в виде малоинтенсивных участков затемнения. Лишь на КТ более отчётливо определяют воспалительное и фиброзное уплотнение плевральных листков.
По мере накопления в полости плевры экссудата боль постепенно ослабевает, шум трения плевры исчезает и появляются типичные физикальные, эхографические и рентгенологические признаки экссудативного плеврита. Экссудат бывает серозным с преобладанием лимфоцитов и высоким содержанием лизоцима. Микобактерии в экссудате отсутствуют. При видеоторакоскопии отмечают изменения висцеральной плевры над поражённой зоной лёгкого: гиперемию, утолщение, плёнки фибрина. Течение перифокального плеврита обычно длительное, часто рецидивирующее.
Туберкулёз плевры с экссудативным плевритом может проявляться клинической картиной разной степени тяжести. У большинства больных в течение 2-3 нед наблюдают симптомы интоксикации. Затем температура тела повышается до фебрильных значений, появляется и постепенно нарастает одышка, возникает постоянная давящая боль в боку. В раннем периоде воспалительного процесса, до расслоения плевральных листков экссудатом, слышен шум трения плевры. Он может сопровождаться мелкопузырчатыми влажными и сухими хрипами. По мере накопления жидкости при экссуда-тивном плеврите и эмпиеме плевры развивается классическая клиническая картина, рудная стенка на стороне плеврита отстаёт при дыхании. В случаях большого плеврального выпота межребёрные промежутки бывают сглаженными. Характерными физикальными симптомами считают укороченный или тупой перкуторный звук, ослабление или отсутствие голосового дрожания и дыхательных шумов над областью поражения. В периоде рассасывания экссудата, когда плевральные листки начинают соприкасаться между собой, вновь часто выслушивают шум трения плевры.
Состояние больных бывает наиболее тяжёлым при эмпиеме плевры. Характерны высокая температура тела, одышка, ночные поты, резкая слабость, похудание. Если экссудат не будет удалён из плевральной полости, он может заполнить весь гемиторакс и вызвать смещение и сдавление органов средостения с развитием лёгочно-сердечной недостаточности. Такая ситуация служит показанием к срочному удалению жидкости из плевральной полости.
Типичными осложнениями туберкулёзной эмпиемы плевры считают прорыв гнойного экссудата в бронх или через межребёрный промежуток. При прорыве плеврального содержимого в бронх больной выделяет гной с кашлем, иногда в большом количестве. Всегда возникает опасность аспирационной пневмонии. В дальнейшем может сформироваться плевробронхиальный свищ.
Туберкулезный плеврит – это воспалительный процесс плевры туберкулезного происхождения либо по-другому плеврит туберкулезной этиологии. Болезнь способна проходить в сухой форме, а так же с формированием выпота (экссудата) в плевральной полости.
Заболевание может иметь рецидивирующий, острый и хронический характер. Зачастую формируется у людей, предрасположенных к туберкулезу легких.
Поражаются оболочки, покрывающие легкие и образовывающие плевру. В организм попадает лимфогенным (через лимфу) либо гематогенным (через кровь) путем.
- Туберкулёзная эмпиема плевры
Классификация туберкулезного плеврита
Туберкулезный плеврит бывает сухим (фибринозным) и выпотным (экссудативным).
При сухом плеврите очень мало экссудата, но он богат фибрином. Образовавшийся выпот довольно стремительно расходится, а фибрин остается на плевре, со временем от него образовываются фиброзные тяжи, они закупоривают сосуды и просветы легких, тогда сухой плеврит переходит в адгезивный.
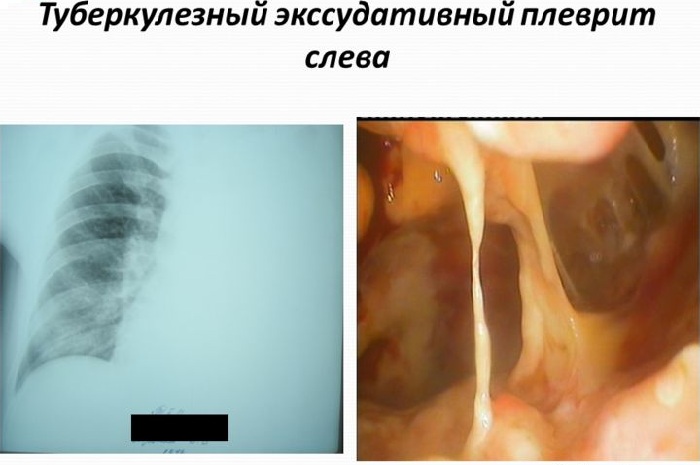
Чаще диагностируется экссудативный туберкулезный плеврит, который отличается большим количеством экссудата. Экссудативный плеврит в то же время подразделяется на:
- серозный,
- геморрагический,
- холестериновый,
- гнойный выпот.
По составу клеток подразделяется на:
- лимфоцитарный,
- эозинофильный,
- нейтрофильный.
Если уровень проницаемости капилляров в плевре резко увеличивается, то выпот преобразовывается в серозно-геморрагический либо геморрагический. При холестериновом выпоте экссудат желтоватого цвета и более густой, отличается высоким уровнем холестерина.
Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
- аллергический,
- перифокальный,
- туберкулезный,
- гнойный.
В развитии туберкулезной этиологии отличают три периода:
- Увеличение объема экссудата, что делает его симптомы более ярко выраженными.
- Стабилизация, выработка экссудата приостанавливается.
- Экссудат рассасывается, клинические признаки отступают.
Эмпиема плевры – гнойный туберкулезный плеврит, который зарождается благодаря нагноению экссудата либо при разложении плевры. Гнойному плевриту свойственно накапливание гноя в полости с поджиманием легкого.
Зачастую в гнойном содержании выявляется присутствие микобактерии туберкулеза, гнойный выпот не рассасывается.
Его можно удалить при помощи оперативного вмешательства либо он прорывается сквозь грудную стенку или бронхи. Все это приводит к тому, что листки плевры начнут утолщаться, образуются рубцы, содействуя склеиванию полости эмпиемы.

Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
В анализах крови повышенный уровень лейкоцитов, с большей частью молодых клеток, повышена СОЭ, развитие малокровия. Если лихорадка продолжается долго, то пациент стремительно теряет вес. При тяжелой форме нагноительного развития летальные исходы происходят в 5-15%.
При осложнениях гнойного туберкулезного плеврита происходит формирование свищей, гной прорывается в ткани и начинается заражение крови.
Причины и диагностика
Причиной заболевания становятся вредоносные бациллы, самым опасным значится палочка Коха – бактерия туберкулеза. Чаще возникает у молодых людей до сорока лет, немного чаще болеют мужчины. Возникновение болезни может произойти благодаря таким факторам:
онкология,- сахарный диабет,
- применение глюкокортикоидов,
- контакт с туберкулезными больными,
- переохлаждение,
- плохое питание,
- индивидуальная предрасположенность к туберкулезу.
По той причине, что симптомы очень похожи на признаки других болезней дыхательной системы, по внешним признакам определить туберкулезный плеврит довольно сложно.
Именно поэтому основным диагностическим методом считается проведение рентгена грудной клетки. На рентгеновском снимке больного видны многочисленные белые пятна на темном фоне, наиболее часто они располагаются на верхней части легких.
При малейшем опасении на существование туберкулезного происхождения болезни пациент должен проконсультироваться с фтизиатром.

Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
При обнаружении экссудата в плевральной полости нельзя забывать, что это может быть результат осложнения туберкулеза. Именно поэтому необходимо пройти исследование органов дыхания (рентген, томография, трахеобронхоскопия).
В выпоте изредка обнаруживаются бациллы туберкулеза, хотя на плевре пораженного легкого есть много туберкулезных гранулем в виде выпуклостей, поэтому эффективней провести торакоскопию и биопсию, это будет более достоверным способом диагностики туберкулезного плеврита.
Пневмонический плеврит получает развитие вместе с воспалением легких, экссудат серозный, в несущественном объеме. Если появляется лихорадка, то это говорит о развитии гнойного выпота.
При дифференциальной диагностике туберкулезного и пневмонического плеврита необходимо принимать во внимание присутствие пневмонии легких и существование гноя в выпоте.
Раковый плеврит начинается с обнаружения метастаз в легких, дает возможность установить первичную онкологию. Наблюдается стабильное накопление выпота, независимо от его регулярного удаления.

Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Плевральный экссудат при болезнях соединительной ткани способен обнаружиться, если первичная болезнь протекает достаточно давно и будет его начальным симптомом. Как единственное заболевание плеврит обнаруживается очень редко, по этой причине его происхождение определяется по основной болезни. Если диагностика затруднительна, то для постановки диагноза проводят биопсию плевры.
Симптомы
Сухой плеврит обычно имеет вторичную этиологию либо осложнение других болезней дыхательной системы, поэтому его признаки способны маскировать главный очаг заболевания.

Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
При дыхании больного видно, что пораженная часть отстает. Также отличительным признаком является то, что при аускультации слышно звук трения плевры. Температура тела немного повышается, иногда возникает озноб, ночью повышается потливость, общая слабость. Также больного сопровождают икота, метеоризм – скопление газов желудочно-кишечного тракта, напрягаются мышцы пресса.
Развитие сухого плеврита напрямую зависит от первостепенного заболевания. У многих пациентов все симптомы исчезают через 2-3 недели, часто возвращаются рецидивами. Если у пациента сопутствующий туберкулез, то лечение долгое, причем зачастую сопровождается поступлением выпотного экссудата в плевральную полость.
При экссудативном плеврите появляются ноющие болевые ощущения с пораженной стороны грудной клетки, мучительный кашель без мокроты.
При дыхании пораженная часть отстает от здоровой, слышен звук трения плевры. По мере того, как накапливается выпот, ноющая боль заменяется ощущением тяжести, начинается одышка, зачастую начинается цианоз , посинение кожи.
Также наблюдаются общие симптомы болезни:
- недомогание,
- повышенная температура тела (при сопутствующей эмпиеме плевры – озноб),
- снижение аппетита,
- повышение потливости.
При развитии осумкованного плеврита появляются следующие признаки:
- затруднение глотания,
- отек кожа лица и шеи,
- сиплый голос.
Серозный плеврит, который спровоцирован бронхогенной онкологией, зачастую проявляется кровохарканье. Плевриты, спровоцированные волчанкой, выдают себя перикардитом , воспалительное процесс серозной оболочки сердца, заболеваниями почек и суставов. Метастатическим плевритам характерно замедленное скопление выпота, внешние симптомы не выражены.
Большое содержание выпота приводит к смещению средостения в другую сторону, нарушению дыхания – становится более поверхностным и частым, а также нарушению работы сердца и сосудов, развитие тахикардии.

К главным признакам туберкулезного плеврита можно отнести:
- режущие боли в боку,
- сухой кашель,
- повышенная (37-38 °С) либо высокая (38°С — 39°С) температура,
- недомогание,
- тяжелое дыхание.
Лечение туберкулезного плеврита
Лечение экссудативного туберкулезного плеврита проходит исключительно в стационаре противотуберкулезной больницы. Поскольку состояние таких больных довольно тяжелое, необходимо проводить диагностические и терапевтические мероприятия, которые нельзя проделать в домашних условиях.
Туберкулез и туберкулезный плеврит — это заразное заболевание, которое чаще всего передается воздушно-капельным путем, особенно если в мокроте есть микобактерии болезни.
Лечение туберкулезного плеврита начинается с назначения трех либо четырех препаратов от туберкулеза:
- Стрептомицин.
- Пиразинамид.
- Рифампицин.
- Этамбутол.
- Изониазид.
Иногда также назначается Преднизолон, который позволяет достичь предотвращения накопления экссудата. Если же формирование выпота продолжается, то осуществляются дополнительные плевральные пункции с впрыскиванием антибиотиков в полость плевры. Для ускорения расправления легкого и образования сращений листков плевры способствует дренирование плевральной полости.
Когда начинается рассасывание выпота, используются:
- НПВС (нестероидные противовоспалительные средства),
- электрофорез,
- гимнастика для дыхания.
Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
При скоплении значительного объема жидкости в плевральной полости назначается плевральная пункция, с ее помощью и выводится экссудат, часто необходимо несколько таких мероприятий. Делается это с целью предупреждения формирования рубцов в полости плевры.
Спустя три месяца после начала лечения определяется достигнутый эффект, если он неудовлетворительный, то происходит замена одних антибиотиков на другие. В общей сложности терапия туберкулезного плеврита продолжается не менее 6-9 месяцев.
Особенно в этот период времени больным необходима хорошая пища с достаточным количеством белка, но с уменьшенным добавлением соли, также необходимо употреблять витамины.
Не следует пить разнообразные травяные отвары, следуя методам народной медицины, так как есть необходимость снизить количество употребляемой жидкости в связи с выделением плеврального экссудата. В период лечения более целесообразно будет принимать лекарственные препараты, назначенные врачом.
При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
Для профилактики болезни проводят вакцинацию и туберкулинодиагностику у детей, взрослые каждый год должны проходить флюорографию и избегать контакта с больными людьми.
Выделение этой нозологической формы плеврита в известной мере условно, так как при ней, главным образом в начальной фазе болезни, в плевральной полости всегда содержится в небольшом количестве воспалительная жидкость. Но в этих случаях экссудат быстро рассасывается или свертывается, что способствует образованию фибринозных наложений главным образом на париетальной и реже на висцеральной плевре. В дальнейшем образуются ограниченные или более распространенные сращения, которые лучше можно выявить при торакоскопии, во время операций на легких, при патоморфологическом исследовании умерших от различных причин.
Клинические проявления сухого плеврита разнообразны. Иногда они выражены незначительно или перекрываются симптомами основного заболевания — туберкулеза легких или лимфатических узлов. Но в большинстве случаев развитие такой формы плеврита сопровождается появлением признаков интоксикации, фебрильной и субфебрильной температуры, сухого кашля, а главным образом болей в груди.
Если в воспалительный процесс вовлекается диафрагмальный нерв в области средостения на почве выпотного или слипчивого медиастинального плеврита, то появляются острые, но быстро проходящие коликообразные боли в нижней части грудной клетки, отдающие в живот. Этот симптом связан с судорожным сокращением диафрагмы. Одновременно в этих случаях боли иррадиируют в область сердца и пищевода. При этом можно также обнаружить симптом Гено де Мюсси.
Из-за резких болей, особенно в острой фазе процесса, больной дышит поверхностно и учащенно. Несоответствие между степенью одышки и распространенностью процесса в легких должно вызвать подозрение на плеврит. По мере затихания болезни дыхание становится более глубоким и замедленным. При образовании обширных сращений и фиброторакса одышка бывает постоянной. В этом случае ее причиной являются стойкое и значительное смещение органов средостения, иногда перекручивание всего сердечно-сосудистого пучка, плеврогенный цирроз легкого.
У многих больных болевые ощущения сопровождаются сухим кашлем, который рефлекторно вызывается раздражением нервных окончаний в пораженной плевре. Но этот признак не может быть отнесен только за счет плеврита, если больные одновременно страдают активным туберкулезом легких.
В острой стадии плеврита обращает на себя внимание вынужденное положение больного, который большей частью лежит па здоровой стороне. Соответствующая половина грудной клетки отстает при дыхании. По мере затихания острых явлений эти признаки постепенно исчезают, но они остаются при образовании массивных плевральных сращений и фибротораксе.
Шум трения плевры в некоторых случаях одновременно сопровождается влажными или сухими хрипами. Такой феномен чаще отмечается при кортико-плевральных формах туберкулеза, при которых, помимо шума трения плевры, слышны своеобразные, как бы поверхностно образующиеся крепитирующие или сухие хрипы. Аналогичное явление наблюдается при реактивном воспалении плевры после образования свежих бронхогенных очагов в нижних отделах легких.
В острой или подострой стадии фибринозного плеврита бывают лейкоцитоз (до 11000—12 000), умеренный левый сдвиг ядерных элементов (до 10—12%), уменьшение количества эозинофилов, ускорение РОЭ (до 30—40 мм/ч). По мере рассасывания или организации плеврита эти гематологические сдвиги исчезают.
Рентгенологически в начальной фазе фибринозного плеврита определяется малоинтенсивное затемнение главным образом в нижнем отделе легочного поля за счет скопления экссудата над диафрагмой. Следует подчеркнуть, что при исследовании больного в вертикальном и горизонтальном положении на спине обнаружение жидкости затрудняется. Оно становится более доступным при латероскопии и латерографии.
После выпадения фибрина отмечается диффузное понижение прозрачности нижне-наружных отделов легочного поля. При образовании плевродиафрагмальных сращений отмечается симптом Вильямса — отставание подвижности купола диафрагмы на больной стороне при глубоком вдохе. Вместе с тем изменяются нормальные контуры диафрагмы: они приобретают нерезкое очертание с многочисленными и неравномерными зубцами, обращенными вверх. При этом наружный и задний реберно-диафрагмальные синусы не расправляются при вдохе. При небольших плеврокостальных фибринозных наслоениях отмечается усиление сосудисто- и соединительнотканного рисунка легкого, что зависит от влияния добавочного поглощающего рентгеновские лучи слоя этих наслоений и мало интенсивных интерстициальных изменений в междольковых перегородках.
При свежих фибринозных наложениях и плевральных сращениях соответственно проекции междолевых щелей видны тонкие одиночные или множественные резко очерченные линейные тени, обычно на уровне III—IV ребер справа. Наслоения в главном междолевом пространстве определяются на боковых снимках грудной клетки в виде одной или двух косорасположенных линейных полосок. По мере рассасывания фибринозного плеврита эти тени исчезают, а после его организации принимают более четкое очертание и перемещаются кверху. При этом они дугообразно изгибаются или приобретают веерообразную форму. При образовании массивных плевральных сращений образуется плеврогенный фиброторакс.
При распознавании сухого плеврита следует иметь в виду, что отнюдь не во всех случаях он обусловлен туберкулезной инфекцией. В течение длительного времени шум трения плевры прослушивается, папример, у больных, перенесших пневмонию. Вот почему при выяснении природы фибринозного плеврита следует учитывать данные о характере и течении основного и прежде всего легочного заболевания, результаты рентгенологических и лабораторных исследований и туберкулиновых проб. В неясных случаях приходится прибегать к туберкулинодиагностике, в частности к диагностической подкожной пробе. При сухих плевритах туберкулезного происхождения при этом иногда повышается температура и появляются другие признаки интоксикации, а вместе с тем усиливается шум трения плевры. Такую общую и очаговую реакцию не удается вызвать у больных неспецифическим сухим плевритом.
Читайте также:


