При лечении туберкулеза ухудшилось зрение

Последствия туберкулеза проявляются многочисленными осложнениями, ухудшающими качество жизни пациента. Проблемы могут возникнуть на первичном и вторичном этапах заболевания. Отрицательные проявления связаны с комплексной терапией патологии, вызванной палочкой Коха.
Последствия агрессивного лечения
Последствия лечения патологии легких проявляются чаще у людей, имеющих сопутствующие заболевания:
- ВИЧ- инфекцию;
- пневмокониоз;
- неспецифическую патологию легких;
- сахарный диабет;
- психические расстройства.
У ВИЧ-инфицированных пациентов результатом агрессивной терапии является летальный исход. Больные умирают от заболеваний, при которых поражается легочная ткань:
- пневмоцистной пневмонии;
- саркомы Капоши;
- легочного криптококкоза;
- микоза.
Последствия туберкулеза у мужчины после курса химиотерапии проявляются следующими патологиями:
- кровотечением из легких;
- пневмотораксом;
- острой дыхательной недостаточностью;
- ХСН;
- амилоидозом внутренних органов.
Заболевание легких сопровождается нежелательными эффектами после приема химиопрепаратов. Спонтанно возникают сопутствующие аллергические и токсические реакции.
Этамбутол воздействует на орган зрения, Пиразинамид вызывает малокровие.
Индивидуальная химиотерапия туберкулеза легкого может способствовать поражению почек и печени. Пациент нередко жалуется на повышение АД, стенокардию, появление судорог.
После лечения Рифампицином наблюдают такие симптомы, как:
Этамбутол наносит непоправимый вред организму больного. Если лекарство принимает беременная, может возникнуть маточное кровотечение. При подагре состояние больного резко ухудшается. Пациент жалуется на слабость, головную боль, плохую работу органов ЖКТ, нередко возникает малокровие.
Прием препарата Пиразинамид вызывает облысение, поэтому больные часто спрашивают у врача, что делать, чтобы предотвратить нежелательные последствия. В период лечения пациенту назначают прием глюкозы.
Псевдоаллергические реакции появляются у людей, страдающих гастритом, язвой желудка, дисбактериозом. У больного изменяется микрофлора кишечника, развивается суперинфекция. Реакция Яриша-Герксгеймера ухудшает здоровье больного: у него повышается температура, возникает кашель, прогрессирует одышка.
Возможные осложнения
Осложнения после туберкулеза, протекающего в абдоминальной форме, проявляются в виде перитонита или воспалительного синдрома, непроходимости ЖКТ, перфорации туберкулезной язвы в тонком кишечнике.
Последствия перенесенного туберкулеза в послеоперационном периоде проявляются гнойным воспалением кишечника.
При туберкулезе легкого развиваются следующие патологические процессы:
- легочная недостаточность;
- ателектаз;
- стеноз бронхов;
- эмпиема плевры;
- свищи в легких.
Недолеченный туберкулезный процесс вызывает амилоидоз внутренних органов, появление спаек, бесплодие.
Негативные последствия патологического процесса проявляются у людей, не соблюдавших схему терапии.
В случае развития инфильтративного туберкулеза последствия могут привести к летальному исходу. Легочное кровотечение развивается в случае, если у больного диагностирован первичный, кавернозный или цирротический процесс.
У пациента появляются следующие патологии:
- аневризма;
- анастомоз между артериями и венами;
- разрушение бронхиальной ткани.
Осложнения после туберкулеза у детей первого года жизни представлены кальцинированными узлами в легких и лимфатических узлах, туберкулезным менингитом.
Клиническая картина при туберкулезном плеврите сопровождается температурой до 39°С, тахикардией, снижением веса. Возможно развитие пневмоторакса, появляются симптомы ОДН.
- рассасывание гнойного содержимого;
- фиброторакс;
- деформация грудной клетки;
- эмпиема плевры.
Прогноз неблагоприятный из-за невозможности проведения хирургического вмешательства. Туберкулезный менингит возникает при угасающем процессе. У больного поражаются черепно-мозговые нервы, непроизвольно опускается верхнее веко, появляется косоглазие, затрудняется глотание.
У пациента возникают судороги, паралич, нарушение дыхания.
Спинальная форма воспаления мозговых оболочек характеризуется корешковой болью, нарушением продвижения спинномозговой жидкости. У больного не функционируют тазовые органы.
Осложнения локальных видов туберкулеза проявляются в виде поражения крупных бронхов, ателектаза, сегментарных или долевых процессов, сопровождающихся появлением ослабленной вентиляции и вздутием сегмента.
Реабилитация
Реабилитация после туберкулеза легких проводится с целью предотвращения выделения палочки Коха.
Функциональное восстановление состоит из следующих этапов: увеличения количества вдыхаемого кислорода, регуляции жизненной емкости легких, предотвращения инвалидности, восстановления способности к труду.
Реабилитационный период направлен на обеспечение пациента работой, налаживание контактов со знакомыми и родственниками.
Виды восстановительного периода:
- курс лечения;
- физиотерапевтические процедуры;
- санаторий для восстановления больных;
- социально-трудовая реабилитация.
Вылечив первичный туберкулез, пациент продолжает восстановление согласно государственной программе.
В санатории ему назначают следующие процедуры:
- аэротерапию;
- инфракрасное или ультрафиолетовое излучение;
- фонофорез;
- фитотерапию;
- диету;
- лечение трудом.
У многих пациентов во время болезни происходят изменения в психике. Психотерапевт помогает бороться с проявлениями депрессии, правильно воспринимать разлуку с родными и друзьями.
Прогноз восстановительного периода обеспечивают следующие факторы:
- клиническая картина процесса;
- своевременность проведенной терапии;
- состояние больного.
Реабилитация больных туберкулезом приносит пользу, если полное восстановление здоровья проходит за 1-2 года.
Жизнь после заболевания
Жизнь после туберкулеза зависит от возможностей пациента, его желания полностью восстановить здоровье. После лечения и реабилитационного периода человек ходит на работу, создает семью, отдыхает, занимается спортом.
Он должен помнить о том, что существуют остаточные изменения после перенесенного туберкулеза, поэтому следует придерживаться рекомендаций врача относительно режима труда и отдыха.
Человек обязан вовремя ложиться спать, принимать пищу по расписанию, необходимо организовать дневной отдых в распорядок дня. Диета больного содержит повышенное количество белков, исключает вредные жиры и углеводы.
Излеченный пациент должен обогащать рацион витаминами.
Особенно важен правильный режим питания для женщин, т. к. он позволяет восстановить функции детородных органов.
Следует отказаться от курения и употребления алкоголя, т. к. легкие человека не в состоянии выдерживать нагрузки после химиотерапии.
Больному рекомендуют занятия спортом. Врач советует нагрузки, способствующие восстановлению иммунитета.
Пациенту рекомендованы следующие виды спорта:
- скандинавская ходьба;
- пилатес;
- йога;
- дыхательная гимнастика.
Рекомендуются прогулки на свежем воздухе в парке или сквере. Больному разрешают плавать в бассейне или открытом водоеме, однако не следует длительно находиться в воде, чтобы не переохладиться.
Отдых в профилактории или санатории 1 раз в год помогает человеку восстановиться после перенесенной инфекции.
Противотуберкулезные препараты , особенно при длительном применении их, могут вызвать побочные явления . Всеми исследователями отмечается, что побочные реакции у детей встречаются значительна реже, чем у взрослых, протекают легче и в основном устранимы. При оценке побочных реакций у детей, особенно аллергического характера, всегда нужно помнить о многих других причинах, способствующих аллергизации детского организма, и четко определить, зависит ли данная реакция от того или иного противотуберкулезного препарата или не связана с его применением.
По нашим данным, у детей и подростков с вновь выявленным туберкулезом легких или внутригрудных лимфатических узлов в период проведения основного курса лечения препаратами первого ряда побочные реакции встречаются в 8-9% случаев, они нерезко выражены и устранимы. Однако у больных с торпидным течением заболевания, при длительном лечении, присоединении препаратов второго ряда процент побочных реакций возрастает до 32,5. Эти реакции также в основном устранимы. Э. В. Пятаева, Л. Л. Сидорова, К. С. Казаков наблюдали в 23,7% случаев побочные реакции при лечении туберкулеза у детей и подростков.
Наиболее частыми симптомами побочного действия препаратов первого ряда являются сыпи, эозинофилия, повышение температуры тела, патологические изменения мочи. При лечении препаратами второго ряда - нарушение функции печени (повышение активности трансаминаз), желудочно-кишечные расстройства, нерезкие нарушения психики (возбудимость, агрессивность), нарушение слуха, зрения.
Возможность продолжения комплексного лечения у детей с побочными явлениями в значительной степени зависит от своевременной патогенетической терапии, направленной на их устранение.
Токсико-аллергические реакции, вызванные стрептомицином, дигидрострептомицином, канамицином, биомицином, проявляются сыпью, подъемом температуры, эозинофилией, бронхоспазмом. Для устранения этих нежелательных реакций показано назначение внутрь глюконата кальция, димедрола, пипольфена, супрастина в возрастных дозировках, пантотената кальция (100- 200 мг на прием 2 раза в день, но не более 0,4 г в сутки). Указанные противотуберкулезные препараты обладают избирательным токсическим влиянием на VIII пару черепномозговых нервов. При назначении их необходимо наблюдение за состоянием слуха.
ПАСК вызывает у детей диспепсические расстройства: тошноту, рвоту, метеоризм. Эти явления можно предупредить: следует назначать ПАСК после еды и запивать молоком или минеральной щелочной водой.
При лечении изониазидом, фтивазидом, метазидом побочные реакции выражаются появлением зуда, высыпаний на коже, головных болей, головокружений, парестезии, периферических невритов, иногда нарушением функции печени.
Большинство побочных явлений, вызванных препаратами группы ГИНК, устраняет пиридоксин (витамин В6). Его назначают внутримышечно в 2,5% растворе по 0.5-1 мл в день. При парестезиях следует вводить тиамин (витамин B1) внутримышечно в 6% растворе по 0,5-4 мл в день.
Циклосерин влияет в основном на центральную нервную систему. Побочные явления выражаются появлением головных болей, повышенной раздражительности, плаксивости, сонливости, агрессивности, ухудшением памяти.
Предупредить или устранить токсическое действие циклосерина можно назначением на период лечения глютаминовой кислоты (детям 3-4 лет - 0,25 г, 5-6 лет - 0,4 г, 7-9 лет - 0,5 г, 10 лет и старше - 1 г на прием 2-3 раза в день). Следует обратить внимание на то, что побочные реакции от приема циклосерина наиболее выраженными бывают у детей младшего возраста. Устранить эти реакции удается не всегда, поэтому приходится отказываться от назначения циклосерина.
Наиболее частыми побочными реакциями у детей при лечении этионамидом являются желудочно-кишечные расстройства. Переносимость этионамида улучшается, если больным давать соляную кислоту во время: еды, висмут (в обычных возрастных дозировках) вместе с этионамидом. Наиболее действенным средством, устраняющим побочные реакции от этионамида, является никотинамид или никотиновая кислота (0,005-0,01 г 2-,3 раза в день после еды). При побочных реакциях на этионамид следует заменить его гомологом - протионамидом, который дети и подростки переносят хорошо.
Пиразинамид иногда вызывает диспепсические явления и нарушения функции печени. Они могут быть ослаблены или устранены применением творога, назначением метионина, витамина B12, иногда пиридоксина в обычных возрастных дозах. В период лечения необходим контроль за функцией печени.
Этоксид может вызвать лейкопенические реакции, поэтому при его назначении необходимо производить анализы крови не реже одного раза в месяц. При появлении указанных реакций препарат следует отменить и назначить витамин B12, фолиевую кислоту, переливание крови. Другие побочные реакции (сыпи, повышение температуры тела, головная боль) быстро проходят при отмене препарата. Этоксид в настоящее время почти не назначается для лечения туберкулеза у детей.
Этамбутол может вызвать понижение остроты зрения, обусловленное невритом зрительного нерва, а также нарушение цветоощущения. Поэтому лечение этамбутолом должно проводиться при систематическом (ежемесячном) контроле окулиста. В случаях нарушения зрения лечение следует прекратить. Медикаментозная корреляция побочных реакций этамбутола может быть осуществлена назначением тиамина (2,4-6 мг 1-5-раз в день внутрь, 6-12 мг в день внутримышечно в зависимости от возраста).
Рифадин хорошо переносится детьми. Обладает гепатоксичностью лицам, перенесшим гепатит, его следует назначать с осторожностью. При лечении рифадином необходим контроль за функцией печени (определение уровня аминотрансфераз, билирубина, тимоловая проба). Изредка могут наблюдаться желудочно-кишечные расстройства, которые быстро проходят при снижении дозы или временной отмене препарата.
Следует сказать, что при появлении побочных реакций на тот или иной препарат нельзя сразу исключить, его из лечения. Необходимо использовать весь арсенал симптоматических, патогенетических средств. Временная отмена препарата и повторное назначение его в уменьшенных дозировках с постепенным доведением до оптимальной возрастной дозы также позволяют продолжить, лечение данным препаратом.
Исследователи постоянно ищут новые возможности предупреждения или устранения побочных реакций. Наряду с общепринятыми методами устранения лекарственной аллергии используется специфическая десенсибилизация к стрептомицину, изоиназиду, ПАСК, основанная на нейтрализации сенсибилизирующих антител блокирующими антителами, возникающими при введении малых доз препарата. Э.В. Пятаева, Л. Л. Сидорова специфическую десенсибилизацию стрептомицином проводили детям после внутрикожной пробы со 100 ЕД препарата. При отрицательной реакции десенсибилизацию начинали со 100 ЕД, а при положительной - с 50 ЕД, каждые 2 дня дозу удваивали. Длительность десенсибилизации составляла 20-25 дней. Стрептомицин растворяли в дистиллированной воде, вводили вначале под кожу, а начиная с дозы 100 000 ЕД - внутримышечно. Специфическую десенсибилизацию препаратами ГИНК начинали с дозы 0,01 г, а ПАСК - 0,1 г, каждые 2 дня дозу удваивали. Десенсибилизацию проводили 10-15 дней. Авторы отмечают, что специфическая десенсибилизация оказалась, эффективной в 80,9% случаев: аллергия снималась, полностью или уменьшалась на длительный срок, что давало возможность продолжить антибактериальную терапию. Следует отметить, что применение специфической десенсибилизации ограничено в связи с трудностями определения препарата - аллергена, а также развития лекарственной устойчивости микобактерий туберкулеза.
С целью устранения лекарственной аллергии Э. В. Пятаева использовала также гистаглобулин - комплексный препарат, в котором гистамин фиксирован на активной протеиновой фракции (у-глобулин) в строго определенных пропорциях. Назначали гистаглобулин больным с повторными аллергическими и токсико-аллергическими реакциями в случаях, когда другие методы снятия этих реакций были неэффективны. Детям дошкольного и школьного возраста вводили подкожно 1 мл гистаглобулина, старшим школьникам- 2 мл с интервалом в 2-3 дня, всего на курс 5-6 введений. При необходимости курсы повторяли через 2-6 месяцев. Применение гистаглобулина оказалось эффективным у 94,2% больных, при этом у 74,7% детей не было рецидивов побочных реакций.
Вопросы предупреждения и ликвидации побочных реакций , раннего распознавания их, четкого определения препарата, вызвавшего лекарственную непереносимость, не являются до сих пор полностью решенными. Не существует единого мнения о диагностической ценности различных лабораторных методов распознавания побочных реакций. Поиски в этом направлении продолжаются. В последние годы для диагностики лекарственной аллергии разрабатываются иммунологические методы.
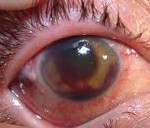
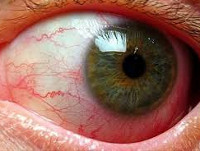
Общие сведения
Туберкулёз глаз – это заболевание органа зрения специфической этиологии, которое характеризуется частыми рецидивами и длительной персистенцией возбудителя в организме пациента. Немецкий патолог Ю. Конгейм в 1879 году экспериментальным путем доказал возможность развития туберкулезного процесса в глазах. Ученый производил трансплантацию небольших биоптатов из других органов (легкие, почки) больных данной патологией в переднюю камеру глаза. При этом прогрессирование туберкулеза глаз приводило к образованию специфических бугорков в структурах глазного яблока.
Поражение органа зрения занимает 4 место в структуре распространенности внелегочных форм туберкулёза. Согласно статистическим данным, показатель заболеваемости с 1991 по 2000 год увеличился в 2,7 раз. Болеют преимущественно лица молодого и среднего возраста. Женский пол более предрасположен к развитию данной патологии. Наблюдается тенденция к увеличению заболеваемости туберкулезом глаз среди лиц детского возраста и социально благополучных классов населения.

Причины
Специфическим возбудителем туберкулёза глаз является Mycobacterium tuberculosis. Поражение органа зрения может быть обусловлено гематогенной диссеминацией возбудителя из туберкулезной гранулемы или реакцией оболочек глазного яблока на течение патологического процесса в организме. Метастатический вариант развития заболевания реализуется при образовании очага инфекции в хориоидее, экссудативной реакции окружающих тканей или проникновении микобактерий в сосудистую оболочку глаза гематогенным путём. Поражение органа зрения может возникать в любом из периодов заболевания. При этом первыми поражаются сосуды хориоидеи среднего диаметра. Течение туберкулеза глаз приобретает абортивный бессимптомный характер. Далее специфический воспалительный процесс распространяется на хориокапилярные отделы и сетчатку, что провоцирует развитие клинической картины туберкулеза глаз. Вовлечение других структур глазного яблока обусловлено перифокальной реакцией тканей на воспаление.
В основе туберкулезно-аллергической реакции лежит повышенная чувствительность тканей глаз к возбудителю заболевания. Этот этиологический вариант развивается при предшествующей сенсибилизации к антигенам микобактерий. Происходит проникновение антигена в собственную сосудистую оболочку глаза. Источником патологических агентов являются очаги туберкулеза (лимфатические узлы, гранулемы легких). Вторичное поражение органа зрения возможно при локализации специфического бугорка в центральной нервной системе. При этом клиническая картина туберкулеза глаз возникает на фоне внутричерепной гипертензии и обусловлена механической компрессией туберкулезным бугорком зрительного нерва.
Патанатомия
Характер морфологических изменений зависит от стадии заболевания. При первичном туберкулезе глаз экссудативные процессы преобладают над пролиферативными. На вторичном этапе патологии усиливается пролиферация, что проявляется образованием специфических гранулем с казеозным некрозом в центральной части. Для туберкулезно-аллергической формы характерен отек окружающих тканей, их лимфоплазматическая инфильтрация в сочетании с гистиоцитарной реакцией. При этой форме туберкулеза глаз в инфильтрате наблюдается повышенное число эозинофилов.
Симптомы туберкулеза глаз
Для туберкулеза глаз при гематогенной диссеминации возбудителя характерно медленно прогрессирующее начало, при этом течение заболевания приобретает торпидный характер. Проведение неспецифической противовоспалительной терапии не приносит облегчения. Острое течение наблюдается при туберкулезно-аллергической форме патологии, при этом клинические симптомы заболевания быстро стихают. Данный вариант характеризуется наибольшей склонностью к рецидивированию, что обусловлено действием неспецифических аллергенов. Клиническая картина туберкулеза глаз определяется локализацией патологического процесса.
Диагностика
Диагностика туберкулеза глаз основывается на проведении биомикроскопии, офтальмоскопии, визометрии, тонометрии, гистоморфологического и цитологического исследования биоптата. Методом биомикроскопии со щелевой лампой удается визуализировать большие преципитаты на роговице, а также задние синехии. Офтальмоскопически выявляются округлые хориоретинальные очаги.
Биопсия наиболее доступна при поражении туберкулезным процессом век, реже проводится хориоретинальная эндобиопсия. Биоптаты подлежат гистоморфологическому исследованию на предмет выявления микобактерий. Цитологическое исследование проводится при получении материалов в ходе аспирации содержимого передней камеры глаза или стекловидного тела после иридэктомии.
При туберкулезе конъюнктивы методом биомикроскопии визуализируется группа узелков серого цвета, склонных к слиянию. Спустя 21-28 дней с момента формирования они подвергаются изъязвлению с образованием глубокой язвенной поверхности. Методом визометрии при поражении конъюнктивы определяется нормальная острота зрения. В свою очередь, при туберкулезе глаз других локализаций острота зрения варьирует от незначительного снижения вплоть до полной потери при панувеите. Подтвердить этиологию заболевания можно после оценки местной реакции ткани на введение туберкулина. При этом на короткое время наблюдается усиление клинических проявлений туберкулеза глаз. Подтвердить этиологию поражения органа зрения помогают иммунологические методики: T-SPOT.TB тест на туберкулез и квантифероновый тест.
Лечение туберкулеза глаз
Тактика лечения туберкулеза глаз зависит от формы патологии. После подтверждения туберкулезной этиологии заболевания при гематогенно-диссеминированном варианте рекомендован длительный курс этиотропной терапии. В схему лечения входят препараты фармакологической группы ансамицинов, аминогликозидов и другие синтетические антибактериальные средства, активные в отношении микобактерий. На протяжении всего периода терапии туберкулеза глаз показан прием поливитаминных комплексов, иммуномодуляторов. Гастропротективные препараты и гепатопротекторы назначаются при первичных проявлениях декомпенсации со стороны данных органов. Длительность интенсивной фазы курса лечения туберкулеза глаз колеблется от 2 до 5 месяцев.
Антибактериальные средства при туберкулезе глаз необходимо вводить в виде парабульбарных инъекций или при помощи электрофореза. При наличии хориоретинальных очагов большого размера проводится их лазерная коагуляция или реваскуляризация хориоидеи. При туберкулезе конъюнктивы показано субконъюнктивальное введение лекарственных средств или их инстилляция. При туберкулезно-аллергической форме туберкулеза глаз в стандартную схему лечения необходимо включить десенсибилизирующие средства и нестероидные противовоспалительные препараты.
Прогноз и профилактика
Активная специфическая профилактика туберкулеза глаз заключается в проведении вакцинации и ревакцинации БЦЖ. Первое введение вакцины проводится здоровым доношенным новорожденным на 1-4 день жизни. Ревакцинация осуществляется только здоровым детям в семилетнем возрасте. Целью химиопрофилактики является предупреждение развития региональных форм туберкулеза у здоровых лиц из группы риска.
Все пациенты с установленным диагнозом туберкулез глаз должны находиться на диспансерном учете у офтальмолога. Санитарные превентивные меры направлены на разрыв механизма передачи заболевания в очаге и включают в себя соблюдение правил гигиены, регулярное проветривание, бактерицидное ультрафиолетовое облучение, использование масок и респираторов. Прогноз для жизни и трудоспособности при туберкулезе глаз при своевременной диагностике и лечение благоприятный.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Clinical variants of a tuberculosis of an eye and orbit
O.B. Chentsova, T.V. Belova
The Moscow Regional Scientific Research Clinical Institute of Vladimirskij M.F.
Last years in many regions of the Russian Federation there is a progressive increase in cases of disease by a tuberculosis.
Purpose: studying of clinical variants of tubercular defeat of an eye and an orbit with the analysis of efficiency of diagnostics and the lead treatment.
Materials: Under our supervision there were two patients with a tuberculosis of an eye and an orbit.
At the first patient tubercular гранулематозный склерит has resulted гематогенного from distribution of specific process through the uveal tract. Possibly, tubercular center as a result гематогенной диссеминации was formed in a zone ciliary body, that complicated its revealing. Process has become complicated necrosis of conjunctiva and sclera with development panuveitis and loss of visual functions. Specific treatment was not effective enough and adequate, that has led to a lethal outcome.
At the second patient took place tubercular periostitis of the left orbit, developed on a background of tuberculosis of additional bosoms of a nose. Distribution of an infection contact has by led to specific defeat of soft fabrics of an orbit, eye–muscles, conjunctiva, sclera, corneas and iris of the left eye. Current of disease has become complicated presence of a secondary glaucoma.
Conclusions: Thus, at occurrence of an inflammation of an eyeball and fabrics of an orbit long and recurrent, not giving in anti–inflammatory treatment should consider an opportunity of specific tubercular defeat as eyes, and orbits.
Больная К., 65 лет, поступила в офтальмологическое отделение МОНИКИ с диагнозом: Подозрение на новообразование левой орбиты, эписклерит с изъязвлением склеры левого глаза.
Из анамнеза установлено, что два года назад пациентке была проведена левосторонняя гаймороэтмоидоэктомия. При гистологическом исследовании выявлена туберкулезная эпителиоидно–клеточная гранулема с казеозным распадом. Проводился курс специфической терапии в туберкулезном диспансере. С учета в ПТД была снята через 1,5 года.
За три месяца до госпитализации заболел левый глаз, снизилось зрение, глаз покраснел, появилась язва конъюнктивы. Лечение проводилось в стационаре по месту жительства по поводу некротической язвы конъюнктивы левого глаза. Эффекта от противовоспалительной, антибактериальной терапии не было.
При поступлении: острота зрения OD=0,9, острота зрения OS=0,08.
Слева – птоз, офтальмоплегия, смешанная инъекция глазного яблока, в верхне–наружном отделе инфильтрат конъюнктивы и склеры с изъязвлением, поверхностное помутнение роговицы по лимбу с васкуляризацией, влага передней камеры прозрачна, реакция зрачка на свет вялая, интенсивные помутнения в кортикальных и ядерных слоях хрусталика, детали глазного дна не видны. Имеется свищевой ход во внутреннем отделе левой орбиты.
Проводилась дифференциальная диагностика между специфическим туберкулезным поражением глаза и левой орбиты и новообразованием левой орбиты.
Результаты обследования: в общем клиническом анализе крови выявлено повышение СОЭ до 40 мм/ч.
Компьютерная томография придаточных пазух носа и орбит: мягкотканные утолщения вдоль медиальной и нижней стенки орбиты слева и вдоль латерального контура сформированной после гайморотомии полости.
На рентгенограмме органов грудной клетки легочные поля без очагово– инфильтративных теней. Легочный рисунок обогащен в базальных отделах. Корни легких не расширены.
Консультирована ЛОР–фтизиатром – признаков рецидива туберкулеза придаточных пазух носа нет.
Посев с конъюнктивы левого глаза роста бактерий не выявил.
Цитологическое исследование соскоба конъюнктивы выявило на фоне воспалительной инфильтрации скопления клеток плоского и цилиндрического эпителия.
Проведено консервативное лечение с применением антибиотиков (цефазолин внутримышечно и субконъюнктивально), кортикостероидов в парабульбарных инъекциях и внутривенно, гемодеза внутривенно капельно.
Свищевой ход дренирован, проводились ежедневные промывания 1% раствором диоксидина.
На фоне лечения состояние улучшилось: уменьшилась инъекция глазного яблока, в верхне – наружном отделе инфильтрат конъюнктивы очистился, значительно уменьшился в размере, эпителизировался
Повторно больная К. поступила через 11 месяцев с диагнозом: вторичная терминальная болящая глаукома левого глаза. Состояние после левосторонней гаймороэтмоидоэктомии по поводу туберкулеза, туберкулез внутренней стенки орбиты слева.
При поступлении: жалобы на боли в левом глазу и левой половине головы, слепоту левого глаза. Острота зрения OS=0 (ноль), офтальмогипертензия, смешанная инъекция, хемоз конъюнктивы, слизисто–гнойное отделяемое, роговица отечная, по лимбу в верхнем и нижнем отделах помутнения роговицы с новообразованными сосудами в периферических отделах; сальные преципитаты на эндотелии, радужка отечна, сращение (заращение) зрачка, хрусталик диффузно мутный.
В связи с болевым синдромом, необратимостью клинических изменений и потерей зрительных функций была проведена энуклеация левого глаза с частичным удалением ткани орбиты слева.
В ходе операции выявлено плотное сращение мягких тканей орбиты с внутренней и нижней костными стенками и наружной оболочкой глазного яблока с развитием соединительной ткани и разрастанием сосудов.
При гистологическом исследовании выявлены воспалительные изменения мягких тканей орбиты и оболочек левого глаза с образованием эпителиоидно–клеточных гранулем с наличием клеток Пирогова –Лангханса.
Пациентка была направлена в туберкулезный диспансер для прохождения курса специфической терапии.
И в третий раз больная К. поступила по срочным показаниям в ЛОР–отделение МОНИКИ с диагнозом: рецидивирующее кровотечение из свищевого хода внутренней стенки левой орбиты. В ЛОР– отделении проведена тампонада левого общего носового хода и орбиты, затем больная переведена в офтальмологическое отделение. Турунды из полости носа и орбиты удалялись под общей анестезией. В послеоперационном периоде проводилось переливание плазмы, эритроцитарной массы, кровезаменителей.
Назначено специфическое лечение: в/м рифампицин, внутрь пиразинамид и тубазид.
Через 1 месяц рецидивов кровотечения не было, уменьшилась интоксикация, состояние пациентки оставалось удовлетворительным.
В данном клиническом случае имел место туберкулезный периостит левой орбиты, развившийся на фоне туберкулеза придаточных пазух носа. Распространение инфекции контактным путем привело к специфическому поражению мягких тканей орбиты, глазодвигательных мышц, конъюнктивы, склеры, роговицы и радужки левого глаза. Течение заболевания осложнилось наличием вторичной глаукомы, что привело к потере зрения и гибели глаза.
Выводы. Таким образом, при возникновении воспаления глазного яблока и тканей орбиты длительного рецидивирующего течения, не поддающегося противовоспалительному лечению, следует учитывать возможность специфического туберкулезного поражения как глаза, так и орбиты.
Диагностика туберкулеза органа зрения представляет большие трудности и требует, помимо офтальмологического обследования, использования всего арсенала современных рентгенологических, ультразвуковых, лабораторных, иммунологических, гистологических методов исследования.
В описанных нами клинических случаях туберкулезная этиология заболевания была установлена только в далекозашедшей стадии, противовоспалительное лечение оказалось неэффективным, что привело к дальнейшему прогрессированию процесса с утратой зрительных функций и потере глаза. Противотуберкулезное специфическое лечение пациенту Р. было назначено без учета тяжести и генерализации заболевания, вследствие чего усиливалась интоксикация и развился инфаркт миокарда с летальным исходом.
Приведенные данные свидетельствуют о разнообразии клинической картины туберкулеза органа зрения, его нередко атипичном и осложненном течении, что затрудняет дифференциальную диагностику и требует дальнейшего комплексного изучения этой проблемы.
Литература
1. Панова И.Е. Пути оптимизации диагностики туберкулеза глаз// Вести медицины. –1998.–№2– с. 23–25
2. Тарасова Л.Н., Панова И.Е. Туберкулезные поражения глаз: патогенез, новые пути повышения эффективности диагностики и лечения. – Челябинск, 2001. –136 с.
3. Тэтина Г.Ф. Клиника туберкулезного поражения глаз//Офтальмологический журнал. –1964. – №1– с. 20–24
4. Устинова Е.И. Пути оптимизации диагностики и дифференциальной диагностики туберкулеза глаз// Проблемы туберкулеза. –1997. – №3– с.28–31
5. Устинова Е.И. Туберкулез глаз и сходные с ним заболевания – М,: Медицина 2002.
6. Ченцова О.Б. Туберкулез глаз. М,: Медицина,1990.–256 с.
Читайте также:


