Проведение кожных проб для диагностики туберкулеза

Техника проведения пробы Манту
Принцип действия пробы Манту
Принцип действия пробы Манту заключается в провоцировании воспалительно-аллергической реакции при помощи специфического вещества туберкулина, структурного компонента палочек Коха (возбудителей туберкулеза, микобактерии туберкулеза).
Оценка результатов пробы (реакции) Манту проводится спустя 72 часа (3 суток) после инъекции туберкулина: врач (обученная медицинская сестра) осматривает место инъекции и измерят размеры папулы в миллиметрах. Ниже в таблице приводится оценка результатов пробы Манту исходя из размеров папулы (уплотнения):
Результат
Размеры папулы
Описание папулы
Значение результата и его возможная причина
Что делать?
Отрицательный
Отсутствие какого-либо уплотнения, точечная ранка от иглы
Отсутствие противотуберкулезного иммунитета.
Необходима вакцинация против туберкулеза
Ложно отрицательный *
( отрицательный результат пробы Манту у лиц инфицированных палочкой Коха )
Анергия – значительное ослабление иммунитета;
Инфицирование туберкулезом произошло недавно (до 10 дней);
Малый возраст ребенка – меньше 6 месяцев.
При наличии жалоб, клинических симптомов, изменений при других методах исследования необходим врачебный осмотр. В ряде случаев необходимо повторение пробы Манту через 10 дней и консультация у иммунолога.
Сомнительный
Только покраснение без уплотнения
Оценка состояния противотуберкулезного иммунитета затруднительна, противотуберкулезный иммунитет очень слаб.
Консультация врача-педиатра с целью решения вопроса о необходимости консультации врача-фтизиатра
Положительный
Образование бляшки (уплотнения) на месте инъекции.
Нормальное состояние иммунитета после вакцинации. Если вакцинация не была проведена, возможно инфицирование.
Консультация врача-фтизиатра и проведение Диаскинтеста
Ложно положительный *
( положительный результат пробы Манту у лиц не инфицированных палочкой Коха )
Аллергия на туберкулин;
Инфекция нетуберкулезными микобактериями.
Консультация у фтизиатра и иммунолога и проведение Диаскинтеста
Гиперергический
³ 21 мм у взрослых
Повышенная реактивность на туберкулин
Обязательная консультация у фтизиатра и аллерголога
Усиление результатов пробы по сравнению с прошлым годом.
Положительная проба после ряда отрицательных результатов;
Усиление прошлогодней реакции на 6 мм;
Папула ³12 мм спустя 3 года после вакцины БЦЖ.
Такой результат, при исключении всех факторов способных исказить пробу Манту, указывает на то, что за прошедший год организм перенес инфицирование туберкулезом.
Обязательная консультация у фтизиатра
Факторы способные исказить результаты пробы Манту
· Острые и хронические инфекционные заболевания
· Техника выполнения и чтения пробы Манту
· Важно! Место введения туберкулина при пробе Манту можно мочить и это не искажает результаты пробы. Нельзя механически травмировать (например, грубо вытирать полотенцем)
Показания для проведения пробы Манту
Пробу Манту проводят для:
· Выявление факта инфицирования туберкулезной палочкой
· Выявления случаев заболевания туберкулезом
· Проверки состояния противотуберкулезного иммунитета и отбора группы для повторной вакцинации
Противопоказания для проведения плановой пробы Манту
Плановую Пробу Манту нельзя проводить в случае:
· Заболевания кожи на месте инъекции
· Острых и хронических инфекционных болезней (проба Манту проводится спустя месяц после выздоровления)
Проба Манту и календарь прививок
Чтобы избежать искажения результатов пробы Манту:
· Нельзя ставить какие-либо прививки в один день с проведением реакции Манту
· Прививки можно ставить после оценки результатов пробы Манту
· Если перед проведением пробы Манту были поставлены прививки, то достоверные результаты пробы можно ожидать только спустя 1 месяц после вакцинации
· Проба Манту не оставляет противотуберкулезного иммунитета и не может заменить вакцину БЦЖ.
Нужно и можно ли принимать антигистаминные препараты перед и после пробы Манту?
Антигистаминные препараты узкого спектра действия (например, супрастин) не влияют на результаты пробы Манту, так как в их проявлении участвуют совершенно другие аллергические механизмы, на которые не влияют антигистаминные препараты.
В случае аллергического фона у ребенка (для избежания получения ложно положительных результатов) антигистаминные препараты следует принимать в течение 5 дней до постановки пробы Манту, а затем принимать еще 3 дня до чтения результата.
Исключение ложно положительных результатов пробы Манту с помощью Диаскинтеста
Ввиду того что положительные результаты пробы Манту могут наблюдаться у лиц зараженных непатогенными микобактериями (бактерии похожие на возбудителей туберкулеза, но не способные вызвать туберкулез), а также у людей (главным образом у детей) получивших в недавнем времени прививку против туберкулеза (БЦЖ) во всех случаях получения положительного результат пробы Манту рекомендуется проведение Диаскинтеста.
Использование препарата Диаскинтест для диагностики туберкулеза, состояния тубинфицированности и исключения ложно положительных результатов пробы Манту
Диаскинтест представляет собой современный метод диагностики туберкулеза. Диаскинтест подразумевает инъекцию в кожу обследуемого человека небольшого количества специального раствора, который содержит белки, характерные только для возбудителей туберкулеза.
Диаскинтест дает положительный результат только в случае людей зараженных туберкулезом, а также у лиц больных туберкулезом. Диаскинтест, дает отрицательный результат у лиц не зараженных и не болеющих туберкулезом, а также после полного выздоровления после туберкулеза. Результаты диаскинтеста также остаются отрицательными в случае наличия у человека иммунитета после прививки против туберкулеза (БЦЖ) или в случае заражения обследуемого человека микобактериями которые не могут вызвать туберкулез (ложно положительные результаты пробы Манту).
Диаскинтест является гораздо более специфичным и эффективным методом диагностики туберкулеза, чем реакция Манту.
Что такое диаскинтест?
Диаскинтест представляет собой способ диагностики туберкулеза и состояний тубинфицированности, в основе которого лежит определение реакции организма обследуемого человека на специальные вещества, которые встречаются только в микробах возбудителях туберкулеза. Диаскинтест был разработан в Российском НИИ молекулярной биологии Московской Медицинской Академии им. И.М. Сеченова. Доклинические и клинические исследования, проведенные в строгом соответствии со всеми современными требованиями, показали его высокую эффективность.
Каковы преимущества Диаскинтеста по сравнению с пробой Манту?
В связи с различным составом результаты Диаскинтеста и пробы Манту выявляют два разных аспекта состояния противотуберкулезного иммунитета: положительный результат пробы Манту означает, что организму обследуемого человека знаком туберкулин, что в свою очередь может значить, что обследуемый человек либо контактировал с туберкулезной инфекцией, либо недавно получил прививку БЦЖ, либо заражен непатогенными микобактериями, которые не могут вызвать болезни и следовательно не требуют никакого лечения. Последние две разновидности результата пробы Манту называются ложноположительными.
В отличие от пробы Манту, Диаскинтест дает положительный результат только в том случае, если организму обследуемого человека знакомы белки, которые можно встретить только в возбудителях туберкулеза. Другими словами, положительный результат Диаскинтеста с большой степенью точности указывает на то, что обследуемый человек либо заражен туберкулезом на данный момент, либо уже болеет им.
Таким образом, Диаскинтест по сравнению с пробой Манту:
· позволяет получить точный результат и отличить состояние заражения туберкулеза от ложно положительных реакций у людей привитых БЦЖ и лиц зараженных непатогенными микобактериями
· обладает высокой чувствительностью: все больные зараженные туберкулезом и тубинфицированные лица, которые могут заболеть туберкулезом в ближайшее время дают положительную реакцию на Диаскинтест
· дает возможность судить об эффективности лечения туберкулеза: у всех лиц выздоровевших после туберкулеза результат Диаскинтеста отрицательный
Положительная реакция Манту – что делать?
В случае положительной реакции пробы Манту (см. Проба Манту – чтение результатов) необходимо найти возможность провести повторное обследование с помощью Диаскинтеста, для того чтобы исключить ложноположительные результаты Манту и избежать необходимости профилактического лечения.
Техника проведения Диаскинтеста
Инъекцию препарата для проведения Диаскинтеста проводят точно также как при пробе Манту: строго внутрикожно, в области средней трети предплечья, тонкой иглой.
Нередко Диаскинтест и пробу Манту проводят одновременно (на разных руках), что позволяет выявить ложно положительные реакции Манту.
Как проводится чтение результатов Диаскинтеста?
Результаты Диаскинтеста считывается через 72 ч с момента инъекции. Врач оценивает диаметр красного пятна (гиперемии) и уплотнения (папулы) которые образовались на месте инъекции. Результаты Диаскинтеста могут быть
1. отрицательными – при отсутствии красного пятна или уплотнения на месте инъекции
2. сомнительными – при наличии на месте инъекции только красного пятна или небольшей припухлости диаметром менее 2-4 мм
3. положительными – при наличии на месте инъекции припухлости диаметром 5 мм и более;
4. гиперергическими: при образовании на месте инъекции уплотнения диаметром более 15 мм и более, а также в случае появления на месте инъекции пузырьков, изъязвлений или увеличения лимфатических узлов в локтевой ямке или в подмышечной впадине.
Все лица, у которых была выявлена сомнительная, положительная или гиперергическая реакция на Диаскинтест, нуждаются в дополнительном обследовании на туберкулез.
В каких случаях нельзя проводить Диаскинтест?
Диаскинтест в плановом порядке нельзя проводить в случае
· острых и хронических инфекционных болезней протекающих с повышением температуры: ОРВИ, пиелонефрит, пневмония, бронхит и пр.
· обострения болезней внутренних органов (гепатит, колит, панкреатит, пиелонефрит и пр.) наличия кожных болезней в фазе обострения (атопический дерматит)
· недавнего обострения аллергии
· у больных эпилепсией (особенно в случае плохого контроля припадков)
Может ли Диаскинтест спровоцировать туберкулез?
Препараты для постановки Диаскинтеста получаются из генетически измененных штаммов кишечной палочки, которые ни в коем случае не могут вызвать развитие туберкулеза.
Диаскинтест обычно переносится очень хорошо, только в редких случаях наблюдается кратковременное и незначительное повышение температуры, легкая головная боль и недомогание.
Диаскинтест и прививки
Интервал между проведением Диаскинтеста и предшествующими профилактическими прививками (в том числе и БЦЖ) должен составлять не менее 1 месяца. После постановки диаскинтеста проведение прививок возможно после чтения его результатов.
Воздушно-капельное поражение возбудителем, известным как палочка Коха или микобактерия, органов дыхательной системы и является причиной легочной формы туберкулеза. Заражению ежегодно подвергаются более 1 млн. детей и около 9 млн. взрослого населения планеты, а по данным Всемирной организации здравоохранения из 10 человек 3 уже являются его носителями. Именно поэтому так важно проходить ежегодное тщательное обследование на туберкулез каждому, независимо от возраста, социального положения и половой принадлежности. Современные методы диагностики туберкулеза легких позволяют вовремя определить форму, степень тяжести и спрогнозировать последствия заболевания, назначить полноценное интенсивное лечение. И не стоит думать, что поставленный диагноз туберкулез — это приговор. Ранее выявление туберкулеза и возможности, которыми обладает на сегодняшний день медицина, способствуют выздоровлению более 70% всех обратившихся пациентов.
Когда назначают обследование на туберкулез легких
Современная палочка Коха и ее многочисленные штаммы, которых насчитывается более 74, очень отличается от ранее открытой микобактерии. Способность вирулентной бациллы проникать в здоровые клетки носителя и оставаться в организме человека незамеченной, жизнеспособность и устойчивость к кислым средам и дезинфицирующим средствам очень усложняют задачу врачам и сотрудникам лаборатории.
Диагностика туберкулеза легких требует все новых возможностей, чтобы провести полноценное исследование. Это касается и людей, которые входят в особую группу риска и имеют предрасположенность к возникновению туберкулеза: ВИЧ-инфицированные пациенты или с поставленным диагнозом СПИД, с зависимостью от алкогольной, наркотической и никотиновой продукции, при наличии сахарного диабета, бронхиальной астмы и наследственного фактора. Нуждаются в медицинском контроле и новорожденные дети от инфицированной матери, несовершеннолетние и подростки до 17 лет, люди пенсионного и преклонного возраста.
Как проявляется туберкулез легких
Опасность, которую представляет собой латентная форма туберкулеза, состоит в том, что на ранней стадии выявление заболевания не всегда возможно по причине отсутствия выраженных симптомов. В остальных случаях, болезнь активно прогрессирует. Как диагностировать туберкулез, и на какие признаки стоит обратить внимание:
- сухой продолжительный кашель или с выделением мокроты, хрипы;
- постоянная температура тела 37°C;
- бледный цвет лица и уставший вид;
- снижение аппетита и потеря веса;
- одышка и боль в боку;
- обильное выделение пота.
У женщин способами определения туберкулеза легких являются нарушения менструального цикла и частые головные боли, со стороны мочевыделительной системы возможен цистит или кровянистые выделения в моче.
Ранняя диагностика туберкулеза у детей и подростков

Люди старшего поколения способны объективно оценивать свое состояние здоровья и следить за ним, обращаться за помощью к специалистам. Несовершеннолетние дети еще не понимают всю опасность инфекционных болезней, поэтому в дошкольных и образовательных учреждениях постоянно проводятся мероприятия по профилактике и предупреждению туберкулеза.
Клинический осмотр — основной первичный вид обследования. Врач педиатр или фтизиатр обязан выслушать жалобы маленького пациента и внимательно ознакомиться с его медицинской картой для определения врожденных патологий дыхательной системы, хронических болезней щитовидной железы. Важную роль играет целостность и цвет кожных покровов, нормальный показатель температуры — 36,6°C — 36,7°C и отсутствие хрипов, одышки при прослушивании стетоскопом.
Если общее состояние оценивается врачом, как удовлетворительное, дальнейшие методы ранней диагностики туберкулеза у ребенка предусматривают обязательное проведение пробы Манту и вакцинация БЦЖ один раз в год. Родители не доверяют составу прививки и отказываются от введения ребенку туберкулина. В этом случае они обязаны предоставить в ближайшее время результаты анализа на туберкулез, который был сделан вместо Манту.
Выявление туберкулеза легких у взрослых

Частые простуды или обострения хронических заболеваний, инфекции и воспалительные процессы, которые спровоцированы переохлаждением, тяжелой физической работой или низким иммунитетом, могут стать причиной туберкулеза у старшего поколения. Реакция Манту — недостаточно эффективное исследование для взрослых. Используется вакцинация уже после лечения туберкулезной инфекции или при наличии ярко выраженных признаков заболевания. Существуют диагностические методы обследования, как распознать туберкулез у взрослых.
Чаще всего на ежегодном медицинском осмотре врачи назначают флюорографию или рентгенографию легких. Обзорный метод визуализации грудной клетки, дает представление о состоянии органов дыхания в виде черно-белого снимка, на основании которого может быть обнаружен очаг туберкулеза. Подозрение рентгенолога или выявленные патологии дыхательной системы потребует дополнительного обследования.
Туберкулинодиагностика

С целью предупреждения распространения заболеваемости среди младшего поколения применяется подкожная инъекция или проба Манту, которая проводится каждый год. Ребёнок получает вещество туберкулин или штамм возбудителя туберкулеза, созданный в искусственных лабораторных условиях. Ослабленная микобактерия должна вызвать реакцию со стороны иммунной системы на месте укола. Оценивают результат проведенной пробы Манту через 72 часа:
- отрицательный — до 1 мм
- сомнительный — 2-5 мм;
- положительный — более 6 мм;
- слабоположительный — 5-9 мм;
- средний уровень интенсивности — 10-14 мм;
- выраженный — до 16 мм;
- гиперергические. У детей и подростков — более 17 мм, у взрослых — более 21 мм.
Кроме этого существуют и ложные показатели. Учитывают и предыдущие данные. Даже отрицательный результат не является гарантией отсутствия палочки Коха в организме. Но даже при таких недостатках, проба Манту — самая распространенная профилактика и диагностика туберкулеза у детей и подростков на ранних стадиях. Недопустима вакцинация при аллергии и бронхиальной астме, воспалительном процессе и заболеваниях органов пищеварения, сахарном диабете.
Тесты на туберкулез

Заменить традиционные методы профилактики и раннего выявления туберкулеза можно с помощью иммуноферментного анализа крови, который часто используется вместо пробы Манту. Принцип проведения данного исследования состоит в иммунной реакции организма, антител, к антигенам IgG и IgM возбудителя, микобактерии. В процессе анализа в среду с предполагаемыми туберкулезными палочками M. Tuberculosis помещают содержащие окрашивающее вещество защитные клетки, которые взаимодействуют с источником инфекции и передают вирусу часть фермента.
Метод диагностики ПЦР. Для лабораторного изучения лучше использовать мокроту. Под воздействие высокой температуры выделяют чужеродное ДНК. Для того, чтобы определить микобактерии или их штаммы, сравнивают образец с уже полученными ранее. Диагностированный туберкулез можно получить уже через 5 часов после сдачи исходного материала. Процедуру часто применяют для детей с противопоказаниями для проведения туберкулинодиагностики или для подтверждения диагноза.
Рентгеноскопическое исследование

Назначается на ежегодном медицинском обследовании у представителей старшего поколения. Не допускаются к процедуре дети из-за высокой дозы радиации для еще недостаточно окрепшего иммунитета. Лучевая диагностика предназначена для скрининга органов грудной клетки, поиска очагов туберкулеза и профилактики других патологий.
Рентгенография и флюорография органов грудной клетки. С помощью специального экрана рентгеновские лучи проходят через тело обследуемого человека, обрабатывается теневое изображение и переносится на пленку. Проявление занимает несколько минут. Цифровая флюорография выводит на монитор уже готовую картинку, которая распечатывается в черно-белом формате на принтере или сохраняется в электронном виде. На снимке флюорографии виден очаговый, инфильтративный и хронический запущенный туберкулез в виде очагов поражения.
Компьютерная и магнитно-резонансная томография легких. Методы более информативного характера для точного выявления туберкулеза, которые дают возможность с точностью определить размеры очагов поражения и жидкостные скопления, патологии. Чувствительность в 100 раз превышает флюорографию и рентген.
Общий анализ крови при туберкулезе
Изучение состава и количественных показателей жидкой соединительной ткани, которая, так или иначе, сталкивается с бациллой M. Tuberculosis, важно для ранней диагностики заболевания. При туберкулезе у пациента наблюдается умеренная анемия, уровень гемоглобина у мужчин ниже 130, у женщин менее 120. В период обострения легочной формы изменяется зернистость лейкоцитов и их количество увеличивается от 20% до 50%, число эозинофилов, молодых иммунных клеток, уменьшается.
Но основной показатель активности туберкулеза — это скорость оседания эритроцитов или СОЭ. Эта проба показывает способность эритроцитов, плотность которых больше плазмы, оседать под действием гравитации. В здоровом организме норма у женщин не должна превышать 15 мм/час, у мужчин — 10 мм/час. Повышение СОЭ от 20 мм/ч и до 80 мм/ч указывает на большое количество иммуноглобулинов и низкий уровень альбумина в крови, что означает активизацию защитных сил организма под действием чужеродных клеток.
Используют часто и лейкограмму, которая основана на изменении белкового состава крови во время острого воспалительного процесса. Учитываются показатели таких лейкоцитов, как нейтрофилы, эозинофилы, базофилы, моноциты и лимфоциты. Обследование на заболевание туберкулез легких выделяет три фазы поражения иммунной системы организма:
- нейтрофильная. Активная защитная реакция. Количество нейтрофилов увеличивается, уровень моноцитов и лимфоцитов снижается, эозинофилы отсутствуют;
- моноцитарная. Попытка преодолеть туберкулезную инфекцию. Число нейтрофилов низкое, прослеживаются единичные эозинофилы, лимфоциты увеличиваются;
- восстановления. Наблюдается после выздоровления пациента. Количество лимфоцитов и эозинофилов увеличено, но их показатели приходят в норму.
В сравнении с ИФА и ПЦР анализами, обнаружен сам возбудитель туберкулеза не будет, но изменения состава крови будет достаточно, чтобы заподозрить наличие в организме воспалительного процесса и продолжить обследование, направленное на поиски источника.
Метод выявления кислотоустойчивых микобактерий
Особенностью клеточной стенки туберкулезной палочки является отсутствие реакции на хлорсодержащие средства и кислые среды. Поэтому проведение диагностических мер в лабораторных условиях часто выполнить невозможно. Заменяет микроскопические методы исследования мазка в таких случаях бактериоскопия или окрашивание мокроты.
Микроскопия мазка или материала, содержащего КУБ, осуществляется по Граму и способом окрашивания, известного, как метод Циля-Нильсена. Вирус Коха сначала подвергается воздействию красного вещества карбол-фуксина, который проникает в мембрану клетки, а потом сверху обрабатывается раствором метиленовым синим. Положительным результатом наличия туберкулезной палочки станет присутствие в мазке на синем фоне красных микобактерий. В современной медицине чаще используется аурамин-родамин. После ультрафиолетового спектра бациллы приобретают желтый оттенок.
Бактериологическое исследование промывных вод бронхов
Используется, как дополнительный способ забора мокроты и метод выявления в ней возбудителя туберкулеза, когда у больного не получается собрать материал самостоятельно или количество выделений недостаточно для проведения обследования. Запрещено назначать людям пенсионного возраста, при заболеваниях сердечно-сосудистой системы и бронхиальной астме, детям до 15 лет.
Процедура предусматривает местную анестезию дыхательных путей и введение в гортань с помощью специального шприца подогретого физиологического раствора для повышения уровня секреции. После проведенных манипуляций мокрота у пациента интенсивно выделяется естественным путем и собирается медицинскими работниками в пробирку для последующего посева и выращивания микобактерий.
Пункционная биопсия легкого
Для определения патологического процесса, протекающего в легких, и получения исходного образца, назначается инвазивная диагностика туберкулеза у взрослых. Она направлена на изучение причин кашля с кровью, внутреннего легочного кровотечения, явной дыхательной недостаточности, взятие материала слизистых, бронхиального секрета или мокроты, получения образца пораженного участка.
Обязательным условием пункционной биопсии является четкий контроль над выполняемыми действиями через ультразвуковой аппарат или с помощью рентгеновских лучей. Суть процедуры состоит в местном обезболивании области грудной клетки и введения иглы Сильвермена для захвата и отделения фрагмента легочной ткани. После проведения биопсии определяется степень и форма поражения дыхательной системы. В запущенных случаях прибегают к открытому хирургическому вмешательству под общим наркозом.
Бронхоскопия
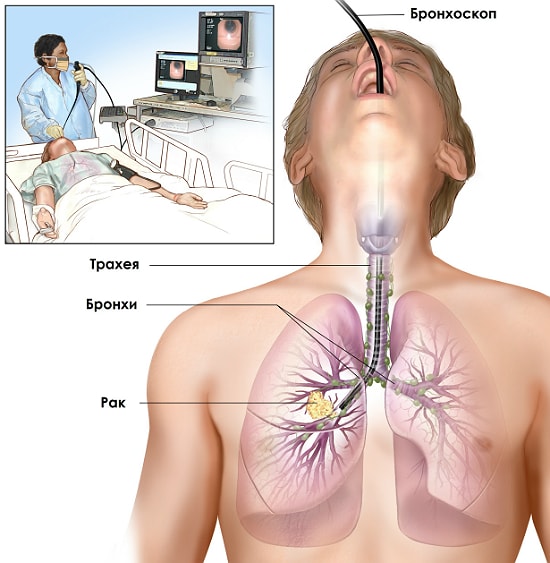
Чтобы изучить и оценить степень поражения легочной системы, включая трахеи, бронхи и слизистые оболочки, в медицинской практике все чаще отдают предпочтение эндоскопической диагностике туберкулеза. К показаниям для проведения процедуры относится длительный кашель, который наблюдается у человека более 1 месяца, выделения мокроты с кровью, выявленные ранее патологии в легких.
Во время обследования необходима местная анестезия и мышечные релаксанты, чтобы обеспечить свободный вход в дыхательные пути гибкого тубуса со светопроводным устройством. Взятие материала слизистой или секрета из трахеи и бронхов способствует изучению цитологического состава мокроты на наличие инородных клеток туберкулезной палочки.
Для туберкулиновых проб наиболее часто применяется старый туберкулин Коха — Alttuberculin Koch (ATK), представляющий собой фильтрат автоклавированной 6—8-недельной бульонной культуры микобактерий туберкулеза, сгущенный выпариванием до 1/10 первоначального объема.
Туберкулин содержит не живые или мертвые микобактерии, а только продукты их жизнедеятельности, элементы микробной клетки и часть среды, на которой росли микобактерии туберкулеза.
Применение туберкулина. Применяются следующие туберкулиновые пробы:
- 1) кожная проба Пирке (Pirquet, 1907);
- 2) внутрикожная проба Манту (Mantoux, 1909);
- 3) подкожная проба Коха (Koch, 1890).
Наибольшее диагностическое значение туберкулиновые реакции имеют у детей. Положительные реакции Пирке у детей до 3 лет могут считаться одним из признаков активного туберкулеза, а не только доказательством инфицирования организма, хотя в этот ранний период болезни у многих детей очень трудно установить локализацию процесса. Предполагают, что микобактерии туберкулеза в ранний период заболевания локализуются в лимфатических узлах.
РРД — Л выпускается в виде готового к употреблению раствора, стерильность которого обеспечивается наличием в нем 0,01% хинезола. Раствор расфасовывается в ампулы по 3 мл с содержанием 30 доз или во флаконы емкостью 5 мл (50 доз). Каждая доза— 0,1 мл содержит 2 туберкулиновые единицы (ТЕ). Для стабилизации биологической активности раствора добавляется 0,005 г твина-80.
Проба Пирке. Пробу Пирке производят на коже средней трети предплечья. Кожу предварительно очищают 2—3% раствором карболовой кислоты (спирт в этом случае не применяют, так как он осаждает белки туберкулина). На обработанную кожу наносят каплю 100% туберкулина, после чего через эту каплю ланцетом для оспопрививания, прокаленным на пламени горелки, производят скарификацию кожи на протяжении 5 мм. Через 5 мин, необходимых для всасывания туберкулина, остатки последнего удаляют ватой. Крови при скарификации не должно быть, так как она мешает всасыванию туберкулина. Результаты скарификационной кожной пробы Пирке проверяют через 48—72 ч. При этом измеряют диаметр возникшей в месте скарификации папулы перпендикулярно царапине. Реакция считается: 1) отрицательной, когда на месте нанесения туберкулина нет никаких изменений, кроме малозаметных кожных скарификаций; 2) сомнительной при диаметре папулы меньше 3 мм; 3) положительной при диаметре более 3 мм и до 10 мм; 4) резко положительной, когда диаметр папулы большее 10 мм, имеется резко выраженная гиперемия кожи вокруг папулы, лимфангит (рис. 4).
Если пробу Пирке производят не только со 100% туберкулином, но и с его разведениями (градуированная проба), то капли раствора следует наносить на кожу предплечья с таким расчетом, чтобы более концентрированные разведения располагались ближе к локтевому суставу, менее концентрированные— к кисти. Ближе всего к кисти наносят каплю растворителя без туберкулина для контроля. Расстояние между каплями должно быть 2—3 см. Скарификацию начинают с капли контроля.
Внутрикожная проба Манту. Для проведения пробы Манту необходимо применять только однограммовые туберкулиновые шприцы и тонкие короткие иглы.
Для каждого обследуемого используются отдельный стерильный шприц и стерильная игла. Шприц не должен пропускать раствор ни через поршень, ни через канюлю иглы.
Стерилизация однограммовых туберкулиновых шприцев и игл производится путем кипячения в дистиллированной (кипяченой) воде в течение 40 мин. Шприцы и иглы кипятят раздельно в маркированных стерилизаторах-укладках после тщательного промывания.
Забор туберкулина из флакона производится следующим образом. После удаления центральной части металлического колпачка резиновая пробка флакона протирается спиртом и
прокалывается инъекционной стерильной иглой, которая остается во флаконе в течение всего дня работы, накрытая стерильной салфеткой. Извлечение раствора туберкулина РРД — Л из флакона производится стерильным шприцем, которым осуществляется проба Манту. В шприц набирают С,2 мм (т. е. две дозы) туберкулина.
Перед каждой туберкулиновой пробой через иглу обязательно выпускается капля раствора.
Проба Манту производится следующим образом. Предварительно на внутренней поверхности средней трети предплечья участок кожи обрабатывается 70% этиловым спиртом и обсушивается ватой. Тонкая игла срезом вверх вводится в верхние слои кожи параллельно ее поверхности — внутрикожно. После введения отверстия иглы в кожу тотчас из шприца вводят строго по делению шкалы 0,1 мл раствора туберкулина, т. е. одну дозу. При правильном проведении пробы в коже образуется маленький плотный инфильтрат беловатого цвета.
Пробу Манту ставит по назначению врача специально обученная медицинская сестра, имеющая документ — допуск к производству туберкулинодиагностики.
Результаты внутрикожной туберкулиновой пробы Манту оцениваются врачом или специально обученной медицинской сестрой, проводившей эту пробу, через 72 ч путем измерения инфильтрата. Прозрачной бесцветной миллиметровой линейкой (из пластмассы) измеряют и регистрируют поперечный (по отношению к оси руки) размер инфильтрата. Гиперемия регистрируется только в случаях, когда нет инфильтрата (рис. 5).
Реакция считается отрицательной при полном отсутствии инфильтрата (гиперемия) или при наличии уколочной реакции (0—1 мм), сомнительной — при инфильтрате (папуле) размером 2—4 мм или только гиперемии любого размера без инфильтрата, положительной при наличии выраженного инфильтрата (папулы) диаметром 5 мм и более. Гиперергическими у детей и подростков считаются реакции с диаметром инфильтрата 17 мм и более, у взрослых — 21 мм и более, а также везикулонекротические реакции независимо от размера инфильтрата, с лимфангитом или без него.
Проба Манту с 2 ТЕ РРД — Л применяется:
С целью раннего выявления туберкулеза проба Манту с 2 ТЕ проводится всем детям и подросткам с 12-месячного возраста один раз в год, независимо от предыдущего результата. Проба ставится на предплечье (в четные годы обследования— на правом, в нечетные — на левом).
Рекомендуется проведение туберкулиновой пробы осуществлять в одно и то же время (лучше осенью).
При решении вопроса о связи положительной реакции Манту у ребенка с инфицированием микобактериями туберкулеза или с состоянием послевакцинной аллергии следует учитывать ряд моментов.
С целью отбора детей и подростков для ревакцинации БЦЖ пробу Манту ставят с 2 ТЕ РРД — Л в следующих возрастных группах: 7, 12 и 17 лет (1-е, 5-е, 10-е классы средней школы). Проведение пробы Манту в этих возрастных группах является одновременно тестом отбора лиц для ревакцинации и для углубленного клинико-лабораторного исследования с целью ранней диагностики туберкулеза.
Ревакцинацию проводят лицам, не инфицированным микобактериями туберкулеза, т. е. клинически здоровым, у которых проба Манту отрицательная.
При массовом обследовании на туберкулез пробу Манту проводят всем практически здоровым детям и подросткам.
Противопоказания к постановке пробы Манту следующие: кожные заболевания, острые и хронические инфекционные заболевания в период обострения, включая реконвалесценцию (не менее 2 мес после исчезновения всех клинических симптомов), аллергические состояния, ревматизм в острой и подострой фазах, бронхиальная астма, эпилепсия.
Не допускают проведения пробы Манту в тех детских коллективах, где имеется карантин по инфекциям.
Пробу Манту производят до проведения профилактических прививок против различных инфекций (оспы, кори и т. д.).
Пробу Манту проводят при обследовании взрослого населения в следующих случаях: при отборе лиц для ревакцинации БЦЖ, для определения инфицированности микобактериями туберкулеза.
Ревакцинации подлежат лица, не инфицированные микобактериями туберкулеза, т. е. клинически здоровые, у которых проба Манту отрицательная.
Лица с положительной пробой Манту направляются в противотуберкулезный диспансер (кабинет) для углубленного исследования и решения вопроса о лечебно-профилактических мероприятиях.
Пробу Манту применяют для определения степени аллергического состояния организма при туберкулезном процессе, а также для дифференциальной диагностики при некоторых заболеваниях. В этих случаях, применяя АТК, устанавливают туберкулиновый титр, т. е. то наименьшее количество туберкулина (или то наибольшее разведение туберкулина), на которое реагирует организм. Выявление высокого титра у больного свидетельствует о наличии активной туберкулезной инфекции и вызванной ею гпперергии; наоборот, отсутствие реакции на разведение туберкулина № 3 (1 : 1000) указывает в большинстве случаев на отсутствие активного процесса. Начинают титрование с введения внутрикожно 0,1 мл большого разведения туберкулина. При отрицательной реакции через 48 ч вводят 0,1 мл следующего, меньшего разведения. Например, после применения разведения № 8 используют разведение № 7, затем № 6 и т. д. до тех пор, пока не будет получена положительная реакция на соответствующее разведение старого туберкулина Коха (АТК).
Подкожная проба Коха. Пробу Коха применяют в сложных в диагностическом отношении случаях. Будучи наиболее чувствительной, проба Коха может вызывать, кроме уколочной (или местной), общую и очаговую реакции. Последние позволяют подтвердить диагноз туберкулеза, а иногда и установить локализацию процесса.
Общая реакция проявляется повышением температуры тела, головной болью, чувством разбитости и недомогания. Характер очаговой реакции зависит от локализации туберкулезного процесса. При поражении туберкулезом сустава появляются припухлость сустава, болезненность, нарушение его функции. Очаговая реакция в туберкулезных очагах легких ведет к возникновению или усилению кашля, к появлению или увеличению мокроты, хрипов, болей в области грудной клетки. Пробу Коха производят после того, как с помощью пробы Манту установлен туберкулиновый титр. Затем под кожу вводят 0,1 мл в 10 раз более слабого разведения ATK-Например, если пороговая реакция была получена на 0,1 мл разведения № 8 ATK, то под кожу вводят 0,1 мл разведения № 9.
В последнее время проба Коха применяется для установления степени активности легочного туберкулезного процесса у лиц, длительно лечившихся или состоящих на диспансерном учете в IIl группе по поводу ограниченных очаговых поражений, стабильных по своему характеру. Больным при этом вводят подкожно 0,2 мл разведения № 3 туберкулина (1:1000). Образование на месте введения туберкулина инфильтрата диаметром 5—10 мм считается положительной реакцией. При отсутствии общей и очаговой реакции через 24, 48 и 72 ч после введения туберкулина легочный процесс считается закончившимся, а больной — клинически излеченным. Как и другие туберкулиновые пробы, проба Коха должна учитываться не изолированно, а в комплексе с другими клинико-лабораторными показателями.
Читайте также:


