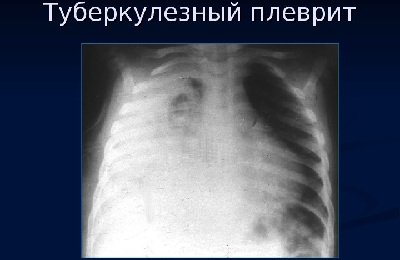
Р грамма характерная для туберкулезного плеврита

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Туберкулёзный плеврит - это острое, подострое, хроническое или рецидивирующее туберкулёзное воспаление плевры, которое может возникнуть как осложнение при любой форме туберкулёза.
Наиболее часто плеврит наблюдают при туберкулёзе лёгких. Изредка он может протекать и как самостоятельная клиническая форма, т.е. без явно определяемого туберкулёзного поражения других органов, и быть первым клиническим проявлением туберкулёзной инфекции в организме.
Код по МКБ-10
Эпидемиология туберкулёзного плеврита
В Украине и России туберкулёзную этиологию отмечают почти у половины всех больных экссудативным плевритом. У впервые выявленных больных туберкулёзом органов дыхания туберкулёзный плеврит диагностируют в 3-6% случаев, чаще у детей, подростков, лиц молодого возраста. В структуре причин смерти от туберкулёза плеврит составляет около 1-2%, причём в основном это хронический гнойный плеврит.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Патогенез и патологическая анатомия туберкулёзного плеврита
Плеврит чаще осложняет течение туберкулёза внутригрудных лимфатических узлов, первичного комплекса, диссеминированного туберкулёза. В патогенезе плеврита большое значение придают предварительной специфической сенсибилизации плевры, как важному условию развития воспаления под воздействием микобактерий. Существенную роль в патогенезе туберкулёзного плеврита играет тесная анатомическая и функциональная взаимосвязь лимфатической системы лёгких и плевры.
Туберкулёзный плеврит может быть аллергическим (параспецифическим), перифокальным и протекать в виде туберкулёза плевры. В зависимости от характера плеврального содержимого туберкулёзный плеврит может быть сухим (фибринозным) и экссудативным. Гнойный экссудативный плеврит называют туберкулёзной эмпиемой плевры.
Аллергический плеврит возникает в результате гиперергической экссудативной реакции плевральных листков на туберкулёзную инфекцию. Такую реакцию наблюдают преимущественно при первичном туберкулёзе, для которого характерна высокая сенсибилизация многих тканей, в том числе серозных оболочек. В плевральной полости образуется обильный серозный или серозно-фибринозный экссудат, появляются наложения фибрина на плевре. Клеточный состав экссудата лимфоцитарный или эозинофильный. Специфических туберкулёзных изменений не выявляют или на листках плевры обнаруживают единичные туберкулёзные бугорки.
Перифокальный плеврит развивается в случаях контактного поражения плевральных листков из субплеврально расположенных источников туберкулёзного воспаления в лёгком. Его наблюдают у больных с первичным комплексом, диссеминированным, очаговым, инфильтративным, кавернозным туберкулёзом. Сначала поражение плевры бывает локальным, с выпадением фибрина, но затем появляется серозный или серозно-фибринозный экссудат.
Туберкулёз плевры возникает разными путями: лимфогенным, гематогенным и контактным. Он может быть единственным проявлением туберкулёза или сочетаться с другими формами заболевания.
При лимфогенном или гематогенном инфицировании на плевральных листках возникают множественные бугорковые высыпания, а в плевральной полости появляется серозно-фибринозный экссудат. В случаях прогрессирования процесса и распада туберкулёзных гранулём выпот становится геморрагическим. При инволюции процесса выпот рассасывается, плевральные листки утолщаются, полость плевры частично или полностью облитерируется.
Контактный путь развития туберкулёза плевры наблюдают при субплевральной локализации туберкулёзного воспаления в лёгком, которое, как правило, распространяется на плевральные листки. У большинства больных поражение плевры ограничивается местной воспалительной реакцией. На висцеральной плевре появляются бугорковые высыпания, фибринозные наложения, грануляционная ткань, в плевральной полости возможно появление выпота. При организации фибрина и грануляций образуются сращения между листками висцеральной и париетальной плевры. Реже контактное туберкулёзное поражение плевры сопровождается образованием большого количества серозного или серозно-фибринозного экссудата с преимущественно лимфоцитарным составом. Рассасывание экссудата завершается формированием фиброзных наложений на плевре, особенно выраженных в плевральных синусах.
Другой вариант контактного пути развития туберкулёза плевры заключается в прямом поступлении инфекции в плевральную полость из поражённого лёгкого. Оно происходит в случаях распада субплеврально расположенных казеозных масс или перфорации лёгочной каверны в плевральную полость. Через образовавшееся отверстие в полость плевры проникают казеозные массы, содержимое каверны и нередко воздух. Плевральная полость инфицируется микобактериями, лёгкое частично или полностью спадается, и развивается острая туберкулёзная эмпиема. Состояние, при котором в плевральной полости одновременно обнаруживают гной и воздух, называют пиопневмотораксом.
При сохраняющемся сообщении каверны с плевральной полостью формируется хроническая туберкулёзная эмпиема с бронхоплевральным свищом. Листки париетальной и висцеральной плевры при хронической туберкулёзной эмпиеме резко утолщены, гиалинизированы, кальцинированы. Их поверхность покрыта казеозно-некротическими и фибринозно-гнойными массами. К туберкулёзной инфекции обычно присоединяется неспецифическая гнойная флора. У больных хронической туберкулёзной эмпиемой нередко обнаруживают амилоидоз внутренних органов.
Излечение туберкулёзной эмпиемы плевры заканчивается образованием обширных плевральных наложений (шварт), облитерацией плевральной полости и фиброзными изменениями в лёгком и грудной стенке.
Симптомы туберкулёзного плеврита
Клиническая картина туберкулёзного плеврита многообразна и тесно связана с особенностями туберкулёзного воспаления в плевральной полости и лёгких. У некоторых больных одновременно с плевритом отмечаются и другие проявления туберкулёза, особенно первичного (параспецифические реакции, специфическое поражение бронхов).
Аллергический плеврит начинается остро. Больные жалуются на боль в груди, одышку, повышение температуры тела. В анализах крови типичны эозинофилия и увеличение СОЭ. Экссудат бывает серозным, с большим числом лимфоцитов, микобактерии обнаружить не удаётся. При видеоторакоскопии может быть выявлена гиперемия плевральных листков. Противотуберкулёзная химиотерапия в комбинации с противовоспалительными и десенсибилизирующими средствами обычно приводит к улучшению состояния и выздоровлению без грубых остаточных изменений в плевральной полости.
Перифокальный плеврит начинается исподволь или подостро с появления боли в груди, сухого кашля, непостоянной субфебрильной температуры тела, небольшой слабости. Больные часто указывают на предшествующие переохлаждение и грипп, как на факторы, провоцирующие развитие заболевания. Боль в боку усиливается при кашле, наклоне в противоположную сторону. Характерными признаками являются ограничение подвижности грудной клетки при дыхании на стороне поражения и шум трения плевры. Шум сохраняется несколько дней, а затем под влиянием лечения или даже без него исчезает. Чувствительность к туберкулину при сухом туберкулёзном плеврите высокая, особенно у детей. При перкуссии, если нет значительного поражения лёгкого, изменений не выявляют. На рентгенограммах обнаруживают локальные туберкулёзные поражения лёгких, уплотнение плевры и плевральные сращения в виде малоинтенсивных участков затемнения. Лишь на КТ более отчётливо определяют воспалительное и фиброзное уплотнение плевральных листков.
По мере накопления в полости плевры экссудата боль постепенно ослабевает, шум трения плевры исчезает и появляются типичные физикальные, эхографические и рентгенологические признаки экссудативного плеврита. Экссудат бывает серозным с преобладанием лимфоцитов и высоким содержанием лизоцима. Микобактерии в экссудате отсутствуют. При видеоторакоскопии отмечают изменения висцеральной плевры над поражённой зоной лёгкого: гиперемию, утолщение, плёнки фибрина. Течение перифокального плеврита обычно длительное, часто рецидивирующее.
Туберкулёз плевры с экссудативным плевритом может проявляться клинической картиной разной степени тяжести. У большинства больных в течение 2-3 нед наблюдают симптомы интоксикации. Затем температура тела повышается до фебрильных значений, появляется и постепенно нарастает одышка, возникает постоянная давящая боль в боку. В раннем периоде воспалительного процесса, до расслоения плевральных листков экссудатом, слышен шум трения плевры. Он может сопровождаться мелкопузырчатыми влажными и сухими хрипами. По мере накопления жидкости при экссуда-тивном плеврите и эмпиеме плевры развивается классическая клиническая картина, рудная стенка на стороне плеврита отстаёт при дыхании. В случаях большого плеврального выпота межребёрные промежутки бывают сглаженными. Характерными физикальными симптомами считают укороченный или тупой перкуторный звук, ослабление или отсутствие голосового дрожания и дыхательных шумов над областью поражения. В периоде рассасывания экссудата, когда плевральные листки начинают соприкасаться между собой, вновь часто выслушивают шум трения плевры.
Состояние больных бывает наиболее тяжёлым при эмпиеме плевры. Характерны высокая температура тела, одышка, ночные поты, резкая слабость, похудание. Если экссудат не будет удалён из плевральной полости, он может заполнить весь гемиторакс и вызвать смещение и сдавление органов средостения с развитием лёгочно-сердечной недостаточности. Такая ситуация служит показанием к срочному удалению жидкости из плевральной полости.
Типичными осложнениями туберкулёзной эмпиемы плевры считают прорыв гнойного экссудата в бронх или через межребёрный промежуток. При прорыве плеврального содержимого в бронх больной выделяет гной с кашлем, иногда в большом количестве. Всегда возникает опасность аспирационной пневмонии. В дальнейшем может сформироваться плевробронхиальный свищ.
Туберкулезный плеврит - это воспаление плевры туберкулезной этиологии, протекающее как в сухой форме, так и с накоплением экссудата в плевральной полости. Основные симптомы туберкулезного плеврита – колющая боль в боку, сухой кашель, одышка, субфебрильная или фебрильная температура тела, недомогание. При постановке диагноза учитывается рентгенологическая картина, результаты пробы Манту, обнаружение МБТ в мокроте или плевральном экссудате, данные плевроскопии. Лечение туберкулезных плевритов осуществляется туберкулостатическими препаратами, кортикостероидами, НПВС; при массивной экссудации показана серия плевральных пункций для аспирации выпота; в фазе рассасывания назначается ЛФК, физиопроцедуры.
МКБ-10
Общие сведения
Туберкулезный плеврит – специфическая реакция листков плевры, обусловленная воздействием микобактерий туберкулеза. Туберкулезный плеврит может развиваться как самостоятельная форма туберкулезной инфекции либо сопровождать течение других клинических вариантов туберкулеза легких. Иногда поражение плевры служит проявлением полисерозита – воспаления серозных оболочек туберкулезной этиологии. В структуре туберкулеза органов дыхания туберкулезный плеврит составляет 8-14%. Распространен преимущественно среди лиц молодого возраста (до 40 лет), несколько чаще болеют мужчины. На долю плеврита туберкулезного генеза приходится почти половина всех экссудативных плевритов, что не может не вызывать настороженности специалистов в области фтизиатрии и пульмонологии.

Причины
В большинстве случаев туберкулезный плеврит развивается на фоне активного туберкулеза легких: очагового, инфильтративного, диссеминированного, туберкулеза ВГЛУ, первичного туберкулезного комплекса и пр. Изредка возникает как самостоятельная клиническая форма в отсутствие признаков туберкулезного поражения других органов. У больного туберкулезом плевритом может осложниться спонтанный или искусственный пневмоторакс (коллапсотерапия).
Микобактерии туберкулеза проникают в плевральную полость одним их трех возможных способов: контактным путем (из легочных очагов распада субплевральной локализации), лимфогенным путем (при распространении по лимфатическим путям) и гематогенным путем (по системе кровеносных сосудов при наличии бактериемии). Источником распространения МБТ в плевру служат внутригрудные лимфатические узлы или реактивировавшиеся очаги туберкулеза в легком. Необходимым условием развития туберкулезного плеврита является специфическая сенсибилизация плевральных листков.
Благоприятствуют возникновению туберкулезного процесса в плевре следующие факторы:
- переохлаждение
- гиповитаминозы и недостаточное питание
- прием ГКС и иммунодепрессантов
- сопутствующие заболевания (онкопатология, сахарный диабет)
- тесный контакт с больным туберкулезом.
Патогенез
В ответ на внедрение МБТ развивается воспалительный отек, гиперемия и утолщение плевральных листков. Вскоре на них появляются множественные милиарные бугорки, иногда – более крупные очаги с казеозным некрозом. Указанные изменения сопровождаются выраженной экссудативной реакцией – пропотеванием и накоплением жидкости в плевральной полости. Характер экссудата (фибринозный, серозный, кровянистый, гнойный) зависит от патоморфологических изменений в плевре.
Классификация
В зависимости от наличия/отсутствия и характера выпота туберкулезные плевриты бывают фибринозными (сухими) и экссудативными (выпотными). В последнем случае может встречаться серозный, геморрагический, холестериновый, гнойный экссудат.
- Фибринозный (сухой) плеврит протекает с минимальным количеством экссудата, в котором повышено содержание фибрина. Жидкая часть экссудата быстро рассасывается, а фибрин откладывается на плевральных листках. Со временем между плевральными листками образуются фиброзные тяжи, полость плевры частично или полностью облитерируется – сухой плеврит переходит в адгезивный (слипчивый) плеврит.
- Экссудативный (выпотной) плеврит. Самый частый вариант туберкулезного плеврита - экссудативный. Количество выпота обычно значительное, экссудат быстро прибывает вновь после аспирации в ходе торакоцентеза. По преобладающему клеточному составу различают следующие виды экссудата: лимфоцитарный, эозинофильный и нейтрофильный. При резком повышении проницаемости капилляров плевры и выходе большого числа эритроцитов характер экссудата становится серозно-геморрагическим или геморрагическим. Холестериновый экссудат имеет густую консистенцию, желтый цвет, в нем определяется большое количество холестерина. Серозно-гнойный и гнойный экссудат обычно образуется при обширной казеозно-некротической реакции плевры.
По локализации различают верхушечный, междолевой, костальный, наддиафрагмальный, парамедиастинальный туберкулезный плеврит. Обычно поражение одностороннее, двусторонний плеврит туберкулезной этиологии развивается редко (1,5%). В клиническим плане наиболее значимо выделение следующих видов туберкулезного плеврита: аллергического, перифокального, туберкулеза плевры и гнойного плеврита. В течении туберкулезного плеврита выделяют 3 периода:
- 1) накопления экссудата и нарастания клинических проявлений
- 2) стабилизации
- 3) рассасывания экссудата и стихания клинических признаков.
Симптомы туберкулезного плеврита
Аллергическая форма плеврита возникает у лиц с первичным туберкулезом, имеющих повышенную чувствительность к туберкулину и склонных к выраженной гиперергической реакции. Клиника разворачивается остро: резко повышается температура тела, фебрилитет сохраняется в течение 10-14 дней. Поскольку в это время происходит быстрое накопление серозного выпота, возникает одышка, боль в боку, тахикардия. Резорбция экссудата происходит в течение месяца, однако при большом объеме выпота этот процесс может принимать затяжное течение. Одновременно с плевритом (иногда до или после него) появляются фликтены, узловатая эритема, полиартрит.
Перифокальный туберкулезный плеврит начинается подостро или исподволь. Нередко пациенты связывают появление симптомов с предшествующим переохлаждением или ОРВИ. Больных беспокоит сухой кашель, покалывание в груди, непостоянный субфебрилитет. Усиление боли в боку провоцируется глубоким дыханием, положением на больном боку, надавливанием на межреберья. Болевой синдром нередко принимается за миозит, плексит, межреберную невралгию, стенокардию, а при иррадиации в живот – за приступ острого холецистита.
Если перифокальный плеврит протекает с накоплением серозного экссудата, клиническая картина становится более выраженной: повышенная температура тела определяется постоянно, возникает тахикардия, одышка, потливость. Течение перифокального туберкулезного плеврита затяжное (4-6 недель), часто рецидивирующее.
Туберкулез плевры может протекать в форме диссеминированного, очагового процесса, казеозно-некротической реакции. Может сопровождаться накоплением серозного, серозно-гнойного или гнойного выпота. Течение туберкулеза плевры упорное и длительное. Начало заболевания подострое или малосимптомное. Преобладают симптомы интоксикации и лихорадка.
Особой разновидностью экссудативного туберкулезного плеврита служит эмпиема плевры. Клиническая картина характеризуется интоксикацией тяжелой степени: температурой тела выше 39°С, ознобами, ночными потами, выраженной слабостью. Постепенно нарастает одышка и тахикардия, появляются тянущие боли в боку, снижается масса тела. Возможно образование бронхоплеврального свища, о чем свидетельствует откашливание гнойного экссудата. Длительно существующий гнойный плеврит может осложниться флегмоной грудной стенки, образованием плевроторакального свища, амилоидозом внутренних органов.
Диагностика
Различные формы туберкулезного плеврита имеют свои характерные физикальные, аускультативные, рентгенологические и лабораторные данные. Поэтому при малейших подозрениях на туберкулезную этиологию заболевания пациент должен быть проконсультирован фтизиатром.
- На аллергический характер туберкулезного плеврита указывает выраженная эозинофилия в крови и плевральном экссудате. В ходе диагностической плевральной пункции получают серозный экссудат, однако МБТ в нем, как правило, не обнаруживаются. При проведении видеоторакоскопии может определяться гиперемия плевральных листков.
- При фибринозном плеврите пораженная сторона грудной клетки отстает при дыхании, выслушивается шум трения плевры, определяется укорочение перкуторного звука. При проведении рентгенографии легких обнаруживаются плевральные наслоения (шварты). По данным УЗИ плевральной полости экссудат не выявляется или определяется в скудном количестве.
- Иная картина типична для экссудативного туберкулезного плеврита. Физикальное обследование выявляет сглаженность (при большом объеме экссудата – выбухание) межреберий, притупление перкуторного звука над областью скопления экссудата, смещение структур средостения в здоровую сторону. В острой фазе изменения гемограммы характеризуются значительным лейкоцитозом и ускорением СОЭ, лимфо- и эозинопенией. При рентгенологическом и ультразвуковом исследовании определяется свободная жидкость в полости плевры. Детальная оценка состояния легочной ткани возможна только после эвакуации экссудата. Диагноз гнойного плеврита подтверждается при получении гнойного экссудата во время плевральной пункции.
Плеврит туберкулезной этиологии требует дифференциации с плевритами, сопровождающими пневмонию, мезотелиому плевры, рак легкого, ТЭЛА, застойную сердечную недостаточность, коллагенозы. В сомнительных случаях верификации диагноза способствует:
Лечение туберкулезного плеврита
Лечение стационарное. В период экссудации и лихорадки назначается постельный режим. Рекомендуется питание с ограничением соли и жидкости, большим количеством белка и витаминов. При любом клиническом варианте туберкулезного плеврита назначается терапия 3-4-мя противотуберкулезными препаратами (изониазид, рифампицин, этамбутол, пиразинамид, стрептомицин) не менее чем на 9 месяцев. При выраженной экссудации и гиперергии проводится курс лечения кортикостероидами (преднизолоном) – это позволяет добиться прекращения дальнейшего накопления выпота.
В случае продолжающейся экссудации проводятся повторные плевральные пункции с введением химиопрепаратов в полость плевры. Добиться скорейшего расправления легкого и облитерации плевральных листков помогает дренирование плевральной полости с наложением активной вакуумной аспирации. В период резорбции экссудата применяются НПВС, электрофорез, дыхательная гимнастика.
При наличии бронхоплеврального свища требуется его хирургическое закрытие. При туберкулезной эмпиеме плевры может выполняться интраплевральная торакопластика, плеврэктомия с декортикацией легкого.
Прогноз и профилактика
При своевременном и полноценном лечении туберкулезного плеврита прогноз благоприятный. Летальность от туберкулеза плевры (главным образом от хронической эмпиемы плевры) составляет 1-2%. У пациентов, не получавших лечение, или получавших его не в полном объеме, в ближайшие три года может развиться диссеминированный туберкулез легких. Профилактика туберкулезного плеврита такая же, как и при других клинических формах инфекции (проведение вакцинации и туберкулинодиагностики среди детей и подростков, профилактической флюорографии среди взрослого населения, исключение контактов с больными туберкулезом и т. д.).
Туберкулезный плеврит – это воспалительный процесс плевры туберкулезного происхождения либо по-другому плеврит туберкулезной этиологии. Болезнь способна проходить в сухой форме, а так же с формированием выпота (экссудата) в плевральной полости.
Заболевание может иметь рецидивирующий, острый и хронический характер. Зачастую формируется у людей, предрасположенных к туберкулезу легких.
Поражаются оболочки, покрывающие легкие и образовывающие плевру. В организм попадает лимфогенным (через лимфу) либо гематогенным (через кровь) путем.
- Туберкулёзная эмпиема плевры
Классификация туберкулезного плеврита
Туберкулезный плеврит бывает сухим (фибринозным) и выпотным (экссудативным).
При сухом плеврите очень мало экссудата, но он богат фибрином. Образовавшийся выпот довольно стремительно расходится, а фибрин остается на плевре, со временем от него образовываются фиброзные тяжи, они закупоривают сосуды и просветы легких, тогда сухой плеврит переходит в адгезивный.
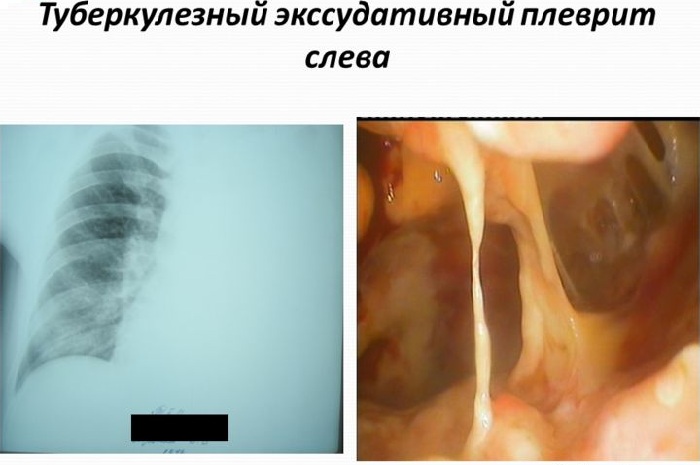
Чаще диагностируется экссудативный туберкулезный плеврит, который отличается большим количеством экссудата. Экссудативный плеврит в то же время подразделяется на:
- серозный,
- геморрагический,
- холестериновый,
- гнойный выпот.
По составу клеток подразделяется на:
- лимфоцитарный,
- эозинофильный,
- нейтрофильный.
Если уровень проницаемости капилляров в плевре резко увеличивается, то выпот преобразовывается в серозно-геморрагический либо геморрагический. При холестериновом выпоте экссудат желтоватого цвета и более густой, отличается высоким уровнем холестерина.
Двусторонний плеврит обнаруживается очень редко (1,5%), чаще односторонний. Также плеврит бывает:
- аллергический,
- перифокальный,
- туберкулезный,
- гнойный.
В развитии туберкулезной этиологии отличают три периода:
- Увеличение объема экссудата, что делает его симптомы более ярко выраженными.
- Стабилизация, выработка экссудата приостанавливается.
- Экссудат рассасывается, клинические признаки отступают.
Эмпиема плевры – гнойный туберкулезный плеврит, который зарождается благодаря нагноению экссудата либо при разложении плевры. Гнойному плевриту свойственно накапливание гноя в полости с поджиманием легкого.
Зачастую в гнойном содержании выявляется присутствие микобактерии туберкулеза, гнойный выпот не рассасывается.
Его можно удалить при помощи оперативного вмешательства либо он прорывается сквозь грудную стенку или бронхи. Все это приводит к тому, что листки плевры начнут утолщаться, образуются рубцы, содействуя склеиванию полости эмпиемы.

Гнойный туберкулезный плеврит характеризуется болью в области груди, ознобом, сильно повышается потливость, нередко появляется одышка. На рентгеновском снимке хорошо видно скопление жидкости.
В анализах крови повышенный уровень лейкоцитов, с большей частью молодых клеток, повышена СОЭ, развитие малокровия. Если лихорадка продолжается долго, то пациент стремительно теряет вес. При тяжелой форме нагноительного развития летальные исходы происходят в 5-15%.
При осложнениях гнойного туберкулезного плеврита происходит формирование свищей, гной прорывается в ткани и начинается заражение крови.
Причины и диагностика
Причиной заболевания становятся вредоносные бациллы, самым опасным значится палочка Коха – бактерия туберкулеза. Чаще возникает у молодых людей до сорока лет, немного чаще болеют мужчины. Возникновение болезни может произойти благодаря таким факторам:
онкология,- сахарный диабет,
- применение глюкокортикоидов,
- контакт с туберкулезными больными,
- переохлаждение,
- плохое питание,
- индивидуальная предрасположенность к туберкулезу.
По той причине, что симптомы очень похожи на признаки других болезней дыхательной системы, по внешним признакам определить туберкулезный плеврит довольно сложно.
Именно поэтому основным диагностическим методом считается проведение рентгена грудной клетки. На рентгеновском снимке больного видны многочисленные белые пятна на темном фоне, наиболее часто они располагаются на верхней части легких.
При малейшем опасении на существование туберкулезного происхождения болезни пациент должен проконсультироваться с фтизиатром.

Но существуют и другие способы диагностики. Например, делается забор слюны и проводится биопсия легкого для дополнительных исследований. Наличие туберкулеза помогает диагностировать туберкулезный плеврит, так как у его бацилл есть способность сохранять некоторые свои свойства в кислотной среде. Также проводятся пробы Манту, исследование мокроты и экссудата.
При обнаружении экссудата в плевральной полости нельзя забывать, что это может быть результат осложнения туберкулеза. Именно поэтому необходимо пройти исследование органов дыхания (рентген, томография, трахеобронхоскопия).
В выпоте изредка обнаруживаются бациллы туберкулеза, хотя на плевре пораженного легкого есть много туберкулезных гранулем в виде выпуклостей, поэтому эффективней провести торакоскопию и биопсию, это будет более достоверным способом диагностики туберкулезного плеврита.
Пневмонический плеврит получает развитие вместе с воспалением легких, экссудат серозный, в несущественном объеме. Если появляется лихорадка, то это говорит о развитии гнойного выпота.
При дифференциальной диагностике туберкулезного и пневмонического плеврита необходимо принимать во внимание присутствие пневмонии легких и существование гноя в выпоте.
Раковый плеврит начинается с обнаружения метастаз в легких, дает возможность установить первичную онкологию. Наблюдается стабильное накопление выпота, независимо от его регулярного удаления.

Если в выпоте есть наличие грибка, то диагностируется микотический плеврит.
Плевральный экссудат при болезнях соединительной ткани способен обнаружиться, если первичная болезнь протекает достаточно давно и будет его начальным симптомом. Как единственное заболевание плеврит обнаруживается очень редко, по этой причине его происхождение определяется по основной болезни. Если диагностика затруднительна, то для постановки диагноза проводят биопсию плевры.
Симптомы
Сухой плеврит обычно имеет вторичную этиологию либо осложнение других болезней дыхательной системы, поэтому его признаки способны маскировать главный очаг заболевания.

Основным симптомом считаются режущие болевые ощущения в области груди, которые значительно увеличиваются во время кашля, резких движений и при тяжелом дыхании. Эти боли вынуждают больного ложиться на больную сторону, чтобы хоть как-то сдерживать движения грудной клетки.
При дыхании больного видно, что пораженная часть отстает. Также отличительным признаком является то, что при аускультации слышно звук трения плевры. Температура тела немного повышается, иногда возникает озноб, ночью повышается потливость, общая слабость. Также больного сопровождают икота, метеоризм – скопление газов желудочно-кишечного тракта, напрягаются мышцы пресса.
Развитие сухого плеврита напрямую зависит от первостепенного заболевания. У многих пациентов все симптомы исчезают через 2-3 недели, часто возвращаются рецидивами. Если у пациента сопутствующий туберкулез, то лечение долгое, причем зачастую сопровождается поступлением выпотного экссудата в плевральную полость.
При экссудативном плеврите появляются ноющие болевые ощущения с пораженной стороны грудной клетки, мучительный кашель без мокроты.
При дыхании пораженная часть отстает от здоровой, слышен звук трения плевры. По мере того, как накапливается выпот, ноющая боль заменяется ощущением тяжести, начинается одышка, зачастую начинается цианоз , посинение кожи.
Также наблюдаются общие симптомы болезни:
- недомогание,
- повышенная температура тела (при сопутствующей эмпиеме плевры – озноб),
- снижение аппетита,
- повышение потливости.
При развитии осумкованного плеврита появляются следующие признаки:
- затруднение глотания,
- отек кожа лица и шеи,
- сиплый голос.
Серозный плеврит, который спровоцирован бронхогенной онкологией, зачастую проявляется кровохарканье. Плевриты, спровоцированные волчанкой, выдают себя перикардитом , воспалительное процесс серозной оболочки сердца, заболеваниями почек и суставов. Метастатическим плевритам характерно замедленное скопление выпота, внешние симптомы не выражены.
Большое содержание выпота приводит к смещению средостения в другую сторону, нарушению дыхания – становится более поверхностным и частым, а также нарушению работы сердца и сосудов, развитие тахикардии.

К главным признакам туберкулезного плеврита можно отнести:
- режущие боли в боку,
- сухой кашель,
- повышенная (37-38 °С) либо высокая (38°С — 39°С) температура,
- недомогание,
- тяжелое дыхание.
Лечение туберкулезного плеврита
Лечение экссудативного туберкулезного плеврита проходит исключительно в стационаре противотуберкулезной больницы. Поскольку состояние таких больных довольно тяжелое, необходимо проводить диагностические и терапевтические мероприятия, которые нельзя проделать в домашних условиях.
Туберкулез и туберкулезный плеврит — это заразное заболевание, которое чаще всего передается воздушно-капельным путем, особенно если в мокроте есть микобактерии болезни.
Лечение туберкулезного плеврита начинается с назначения трех либо четырех препаратов от туберкулеза:
- Стрептомицин.
- Пиразинамид.
- Рифампицин.
- Этамбутол.
- Изониазид.
Иногда также назначается Преднизолон, который позволяет достичь предотвращения накопления экссудата. Если же формирование выпота продолжается, то осуществляются дополнительные плевральные пункции с впрыскиванием антибиотиков в полость плевры. Для ускорения расправления легкого и образования сращений листков плевры способствует дренирование плевральной полости.
Когда начинается рассасывание выпота, используются:
- НПВС (нестероидные противовоспалительные средства),
- электрофорез,
- гимнастика для дыхания.
Если образовался бронхоплевральный свищ, то есть необходимость провести оперативное вмешательство.
При скоплении значительного объема жидкости в плевральной полости назначается плевральная пункция, с ее помощью и выводится экссудат, часто необходимо несколько таких мероприятий. Делается это с целью предупреждения формирования рубцов в полости плевры.
Спустя три месяца после начала лечения определяется достигнутый эффект, если он неудовлетворительный, то происходит замена одних антибиотиков на другие. В общей сложности терапия туберкулезного плеврита продолжается не менее 6-9 месяцев.
Особенно в этот период времени больным необходима хорошая пища с достаточным количеством белка, но с уменьшенным добавлением соли, также необходимо употреблять витамины.
Не следует пить разнообразные травяные отвары, следуя методам народной медицины, так как есть необходимость снизить количество употребляемой жидкости в связи с выделением плеврального экссудата. В период лечения более целесообразно будет принимать лекарственные препараты, назначенные врачом.
При терапии туберкулёзной эмпиемы плевры первоначально требуется приостановить разрушение тканей. Каждый день выполняется выведение гноя, плевральная полость обрабатывается антисептиком, впрыскивается антибиотик. Если положительных результатов в ходе лечения не наблюдается либо гнойный плеврит хронической стадии, то необходимо прибегнуть к хирургическому вмешательству.
Для профилактики болезни проводят вакцинацию и туберкулинодиагностику у детей, взрослые каждый год должны проходить флюорографию и избегать контакта с больными людьми.
Читайте также:


