Синдром матового стекла при туберкулезе обусловлен
Изменение прозрачности легочной ткани – симптом, который довольно часто встречается в практике доктора визуализирующих методик. Основная часть болезней, которая вызывает эту ситуацию, связана с увеличением толщины перегородок между альвеолами. Другое название патологии – симптом (признак) матового или земляного стекла.
Причины развития
Компьютерная томография, применяемая для диагностики легочных заболеваний, в ряде случаев выявляет повышенную плотность ткани органа. Какие признаки типичны этому проявлению?
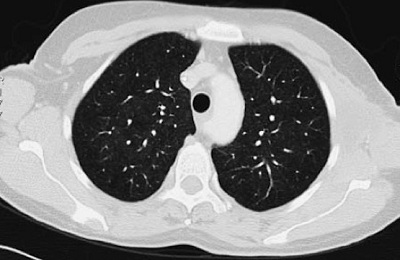
На снимке это выглядит так:
- Появление массивного затемнения.
- Структура бронхов, их стенки четко визуализируются.
- Сохранен сосудистый рисунок.
- Прозрачность ткани легких повышена.
Главное условие для того, чтобы определить, являются ли выявленные признаки патологией, – это проведение томографии с очень небольшим шагом среза. Иными словами, нужны тонкие срезы для получения наиболее достоверной информации. Для исключения физиологического генеза повышения прозрачности легочных полей следует исследовать орган в условиях максимального вдоха.
Симптом (признак) матового (земляного) стекла, развивающийся в обоих легких, сопровождает большое количество легочных и внелегочных заболеваний. Прежде всего, эти заболевания делятся на острые и хронические.
Первая группа патологических процессов представлена следующим списком болезней:
- пневмонии, вызванные вирусными частицами,
- сердечная недостаточность в стадии альвеолярного отека легких,
- кровотечение из легочных сосудов,
- интерстициальные пневмонии.
Эти заболевания развиваются быстро и требуют предельно четкого и своевременного установления причины. Сочетать проявления при томографии следует с клиническими симптомами и данными биохимических и других исследований.
Хронически протекающие состояния могут также стать причиной возникновения симптома матового стекла в легких. К ним относятся заболевания, которые сопровождаются патологическими изменениями в альвеолярных перегородках и интерстициальной ткани.
Довольно часто диагностика системных заболеваний соединительной ткани осуществляется несвоевременно. Именно болезни этой группы могут в трети случаев говорить о легочных проявлениях.
Симптом матового стекла типичен для системной красной волчанки, склеродермии, болезни Шегрена. Дополнять спектр исследований следует проведением поиска биохимических маркеров – антител к ядерным и другим клеточным структурам с помощью иммуноферментного анализа.
Следующая группа болезней связана с поражением интерстиция. К ним относится:
- саркоидоз,
- альвеолярный протеиноз,
- фиброзирующий альвеолит,
- гиперчувствительный пневмонит.
Симптомы и возможные опасности
Клинические проявления указанных болезней довольно разные. Но симптоматика со стороны легочной системы неспецифичная.
Острые ситуации протекают очень ярко. Кровотечение сопровождается:
- падением артериального давления,
- побледнением кожи,
- признаками гипоперфузии тканей и органов.
Эта ситуация опасна развитием фатального шока.
Пневмонии тоже правомочно отнести к острым причинам развития симптома матового стекла. Воспаление легочной ткани вирусной или микоплазменной, хламидийной природы не так просто доказать.
Пневмонию, вызванную пневмоцистами, верифицировать можно даже на этапе томографии. Следует тщательно собрать жалобы и анамнез для того, чтобы четко сложилась необходимая клиническая картина. Обычно пациентов беспокоит:
Общее состояние сильно ухудшается – больным тяжело даже вставать с постели. Температурная реакция может быть гиперпиретической.
Соединительнотканные болезни представляют собой группу разнородных клинических состояний. При них поражаются многие внутренние органы. В первую очередь, это почки и легкие. Поэтому при выявлении симптома матового стекла следует обратить внимание и на состояние мочевыделительной системы, функции ее органов.
В план исследование стоит добавить иммуноферментный анализ на антитела к клеточным структурам. Возможно, в спорных случаях потребуется проведение пункции и гистологическое исследование пунктата.
Заболевания с интерстициальным воспалением проявляют себя прогрессирующим нарушением дыхательной функции. Обычно беспокоит пациентов:
- одышка,
- дискомфорт при дыхании,
- неполноценность вдоха.

Для диагностики потребуется детальный сбор анамнеза и жалоб, а также всестороннее обследование организма. Последняя инстанция – заключение гистолога. То, как будет осуществляться терапия описываемого патологического состояния, зависит от заболевания, которое лежит в основе проявления. Пневмонии, вызванные хламидиями и микоплазмой, требуют назначения антибиотиков, которые действуют именно на эти частицы.
Воспаление легких пневмоцистной природы требует использования Ко-тримоксазола или других сульфаниламидов. Соединительнотканные болезни с системным поражением лечатся с помощью цитостатиков и гормонов.

Указанные изменения определяются в ходе выполнения расшифровки рентгенологических снимков легких, а также при ВРКТ и обыкновенной КТ грудной клетки. Наиболее часто симптом матового стекла в легких становится заметным на высоте вдоха.
Причинным фактором возникновения такого феномена выступает утолщение перегородок промеж альвеол, а также заполнение их некоторой части содержимым. Последнее является состоянием, которое наблюдается достаточно редко и возникает, к примеру, при выполнении аспирации жидкости разнообразного характера, гиповентилировании, в том числе и физиологического плана – на выдохе и гиперперфузии.
Общие сведения

Консолидация же являет собой процесс, при котором происходит заполнение, инфильтрации патологическим субстратом пространств, содержащих воздух.

Симптом образуется по причинам происходящего усреднения показателей воздуха в полостях и измененных анатомических структурах тканей легких, объемы которых располагаются за границами разрешающей возможности КТ.
Основой морфологического характера выступает увеличение толщины интерстиции перегородок между альвеолами легких или их частичного наполнения патологическим содержимым. Также, указанные два процесса могут совмещаться.
Как определить синдром?

Внимание! На толстых срезах визуализация прозрачности образуется лишь по причине частичного объемного эффекта, что не может быть показателем изменений морфологического характера в тканях легких.
Для того чтобы верно понять и интерпретировать изменения требуется применять расширенное электронное окно, показатели которого будут не меньшим, чем 1500HU. Данное обозначение является необходимостью, так как чрезмерная контрастность изображения при выборе сниженной широты электронного окна может становиться причиной дальнейших ошибок в ходе выполнения интерпретации полученной картинки.
О чем может говорить симптом?

В подавляющем числе случаев обнаружения, симптом выявляется при наличии:
- фиброза легких идиопатического характера;
- при системных патологических процессах соединительных тканей в совокупности с фиброзирующим альвеолитом;
- пневмоните гиперчувствительного характера;
- саркоидозах.
Важно! Наиболее редко симптом патология обнаруживается при протеинозе альвеолярного характера.
Причины

| Изменения на КТ | |
| Признак | Описание |
| Затемненные зоны | Возникновение затемненной области массивного характера. |
| Структурные изменения | Структурные особенности бронхиального дерева и стенки крайне четко отображены и визуализированы. |
| Отображение сосудов | На снимке отображается четкий рисунок сети кровеносных сосудов легочных тканей. |
| Прозрачность | Прозрачность легочных тканей, которые визуализированы посредством КТ-снимка, увеличена. |
Основополагающим условием для того, чтобы провести анализ – имеет отношение обнаруженных изменений к патологическому процессу, является выполнение томографического исследования с крайне малым шагом среза. Выражаясь иначе, требуются тонкие срезы для того, чтобы получились наиболее достоверные результаты, и КТ предоставило максимальный уровень информативности.
Внимание! Цена КТ легких может существенно отличаться. Как правило, стоимость проведения обследования в частных клиниках несколько выше.

Для того чтобы исключить физиологическое происхождение увеличения степени прозрачности полей легких, требуется провести исследование дыхательного органа в условиях наибольшей высоты вдоха. Инструкция по проведению мероприятия разъясняется пациенту в частном порядке. Врач сможет получить наиболее информативную картину если пациент будет прислушиваться к его советам.
Характерные заболевания

Симптом, иначе признак, матового либо земляного стекла, который прогрессирует в обоих дыхательных парных органах, сопровождается огромное количество внелегочных и легочных патологических процессов. Первоочередно, указанные состояния подразделяются на заболевания хронического и острого характера.
- Воспалительные процессы легочных тканей, выраженные пневмониями вирусного происхождения.
- Недостаточность сердечной мышцы, которая находится на этапе альвеолярного отека легких.
- Активные кровотечения из сосудов, расположенных в легочных тканях.
- Пневмонии интерстициального характера.
Перечисленные состояния стремительно прогрессируют и требуют своевременного и максимально четкого устранения причины-первоисточника. Проводить сложение проявлений при томографическом исследовании дыхательных органов требуется с симптомами и сведениями, полученными после выполнения биохимических и прочих типов анализовв.
Причины синдрома матового стекла в легких могут состоять в течении хронических недугов. К подобным заболеваниям относят те, которые сопровождаются изменениями патологического характера, протекающими в перегородках альвеол и интерстициальных тканях.

Достаточно часто диагностические мероприятия заболеваний системного характера, которые касаются соединительных тканей, происходят несвоевременно. Непосредственно патологические процессы указанной группы могут в 1/3 части всех случаях повествовать о легочных проявлениях.
В качестве дополнения к спектру исследований требуется проведение поиска маркеров биохимических – антител к ядерным и прочим структурам клеток при использовании иммуноферментного анализа. Следующей группой заболеваний выступает та, которая имеет взаимосвязь с поражением интерстиция.
К подобным патологиям относятся следующие:
- пневмонит гиперчувствительного характера;
- альвеолит фиброзирующего характера;
- протеиноз альвеолярного характера;
- саркаидоз.
Симптоматические проявления и вероятные опасности
Клиническими проявлениями перечисленных заболеваний выступает достаточно обширный список расстройств здоровья. Тем не менее, симптоматика, которую дает система дыхания, а конкретно – легочная ее часть, специфичной не является. Острые расстройства имеют крайне выраженное течение и яркий характер.

К примеру, кровотечения сопровождается такими сопутствующими негативными проявлениями:
- стремительное падение показателей артериального давления;
- побледнением кожных покровов (на фото);
- признаками, свойственными гипоперфузии органов и тканей.
Такая ситуация является угрожающей и может быть представлена фатальным шоком.
Пневмонию, которая спровоцирована пневмоцистами, определить возможно даже на стадии томографии. Требуется с особенным тщанием собрать все субъективные признаки и анамнез для того, чтобы получить возможность составить полноценную картину патологического процесса.
Наиболее часто, субъективными проявлениями у пациентов выступает следующий ряд симптомов:
- озноб;
- повышенная работа потовых желез;
- приступы кашля интенсивного характера.
Общее самочувствие пациента достаточно сильно ухудшается – человеку становится тяжело даже подниматься с постели. Реакция организма в температурном плане может быть отображена чрезмерным повышением, то есть она гиперпиретическая.

Заболевания, связанные с тканями соединительного характера, являют собой категорию различного рода клинических состояний. При них страдают многие внутренние органы.
Внимание! В плане исследования также должны присутствовать иммуноферментный тест на антитела к структурам клеток. Иногда, при спорном варианте, может быть необходимым выполнение пункции, которая дополняется гистологическим исследованием пунктата.
Заболевания, которые дополнены интерстициальным воспалительным процессом, определяют себя прогрессирующим сбоем функции дыхания.
Наиболее часто, пациенты сообщают о таких состояниях, как:
- одышка;
- неполноценность вдоха;
- дискомфорт дыхания.
Для определения мехпанизма медикаментозного воздействия крайне важно отыскать основной фактор, ставший причиной изменений такого характера. К примеру, пневмонии хламидийного и микоплазменного характера лечатся антибактериальными препаратами, а пневмоцистные воспаления проходят при использовании Ко-тримоксазола либо прочих сульфаниламидов.
Болезни соединительных тканей, дополненные системными поражениями, излечиваются гормонами и цитостатиками.
Аннотация научной статьи по клинической медицине, автор научной работы — Карнаушкина М.А., Аверьянов А.В., Лесняк В.Н.
Похожие темы научных работ по клинической медицине , автор научной работы — Карнаушкина М.А., Аверьянов А.В., Лесняк В.Н.
Ground glass opacities on ct of the chest in the practice of the clinician: pathogenesis, significance, differential diagnose
Ground glass opacities , mosaic perfusion , areas of air-trapping on a computed tomography of the lung are one of the most frequent x-ray syndromes. It's are one of the kind of syndromes increase the density of pulmonary parenchyma. It is important to remember that the syndromes of ground glass opacities , mosaic perfusion , areas of air-trapping involve the differential diagnosis and not a diagnosis in itself. Differential diagnostic range very wide, since this syndrome commonly occurs in diseases that affect small bronchi, pulmonary vessels, alveoli and interstitial tissue. It is often observed a combination of lesions of various components of the pulmonary parenchyma. These combinations often help the doctor find the key to the correct diagnosis. Another problem in the evaluation of these syndromes are the distinction between pathological and “healthy” areas of lung tissue. Thus, in certain diseases, regions with higher density of the lung tissue may be normal lung parenchyma. The aim of this lecture is to analyze the reasons for the formation of the CT-types of ground glass opacities , mosaic perfusion , areas of air-trapping in norm and pathology, selection of distinctive features, allowing determining the elements of the lung parenchyma, the underlying pathological process, thereby narrowing the differential diagnosis of several diseases.
М.А. Карнаушкина*1, А.В. Аверьянов2, В.Н. Лесняк3
M.A. Karnaushkina*1, A.V. Averyanov 2, V.N. Lesnyak3
1 — I.M. Sechenov First Moscow State Medical University Moscow, Russia
2 — Pulmonology Research Institute under Federal Medical and Biology Agency, Moscow, Russia
3 — Department of Research, Federal Research Clinical Center Federal Medical and Biology Agency of Russia, Moscow, Russia
GROUND GLASS OPACITIES ON CT OF THE CHEST IN THE PRACTICE OF THE CLINICIAN: PATHOGENESIS, SIGNIFICANCE, DIFFERENTIAL DIAGNOSE
Ключевые слова: компьютерная томография, матовое стекло, мозаичная перфузия, воздушные ловушки, дифференциальный диагноз
"Контакты/Contacts. E-mail: kar3745@yandex.ru
Ground glass opacities, mosaic perfusion, areas of air-trapping on a computed tomography of the lung are one of the most frequent x-ray syndromes. It's are one of the kind of syndromes increase the density of pulmonary parenchyma. It is important to remember that the syndromes of ground glass opacities, mosaic perfusion, areas of air-trapping involve the differential diagnosis and not a diagnosis in itself. Differential diagnostic range very wide, since this syndrome commonly occurs in diseases that affect small bronchi, pulmonary vessels, alveoli and interstitial tissue. It is often observed a combination of lesions of various components of the pulmonary parenchyma. These combinations often help the doctor find the key to the correct diagnosis. Another problem in the evaluation of these syndromes are the distinction between pathological and "healthy" areas of lung tissue. Thus, in certain diseases, regions with higher density of the lung tissue may be normal lung parenchyma. The aim of this lecture is to analyze the reasons for the formation of the CT-types of ground glass opacities, mosaic perfusion, areas of air-trapping in norm and pathology, selection of distinctive features, allowing determining the elements of the lung parenchyma, the underlying pathological process, thereby narrowing the differential diagnosis of several diseases.
Key words: computed tomography, ground glass opacities, mosaic perfusion, areas of air-trapping, differential diagnosis
For citation: Karnaushkina M.A., Averyanov A.V., Lesnyak V.N. GROUND GLASS OPACITIES ON CT OF THE CHEST IN THE PRACTICE OF THE CLINICIAN: PATHOGENESIS, SIGNIFICANCE, DIFFERENTIAL DIAGNOSE. CLINICAL OBSERVATION. The Russian Archives of Internal Medicine. 2018; 8(3): 165-175. [In Russian]. DOI: 10.20514/2226-6704-2018-8-3-165-175
КТ ОГК — компьютерная томография органов грудной клетки
Компьютерная томография органов грудной клетки (КТ ОГК) является сегодня одним из ведущих рентгенологических методов диагностики заболеваний легких, получивших широкое распространение в клинической практике.
В настоящий момент многие диагностические центры, стационары и поликлиники оснащены современными компьютерными томографами. Однако до сих пор практические врачи недостаточно информированы о возможностях компьютерной томографии, в том числе органов грудной клетки, а заключение рентгенолога нередко является для них окончательным диагнозом. Это происходит потому, что клиницисту часто бывает сложно интерпретировать термины, которые используют при описании КТ ОГК врачи лучевой диагностики. Виной этому отсутствие знаний механизмов формирования КТ-изображений, что не позволяет врачу в полной мере овладеть тактикой постановки правильного диагноза.
Цель этой лекции — помочь клиницисту на основании одного из видов КТ-паттерна повышения плотности лёгочной ткани — синдрома «матового
КТ-паттерн повышения плотности легочной ткани
КТ-проявления патологических процессов в легких очень многообразны, но для простоты понимания и их систематизации можно выделить четыре КТ-феномена:
• синдром повышения плотности легочной паренхимы
• синдром понижения плотности легочной ткани
• синдром очагов и очаговых изменений в легочной ткани.
КТ-проявления паттерна повышения плотности легочной паренхимы представлены в таблице 1 [1, 2].
Таблица 1. Проявления КТ-синдрома повышения плотности легочной ткани Table 1. CT pattern - Increased Lung Attenuation
Синдром/CT-pattern of Increased КТ проявления/СТ-types of Increased
Lung Attenuation Patterns Lung Attenuation Patterns
• Синдром консолидации легочной ткани/ Lung consolidation
Основной механизм формирования этого паттерна следующий. Плотность легочной ткани у здорового человека на КТ-сканах немного выше, чем плотность воздуха и определяется тремя составляющими: непосредственно легочной тканью, легочными сосудами и количеством воздуха, заполняющего альвеолы.
Следовательно, плотность легочной ткани увеличивается:
• когда в ней появляются дополнительные образования
• когда легочная ткань становится более плотной и менее воздушной вследствие заполнения внутри-дольковых дыхательных путей и/или интерстици-ального пространства патологическим содержимым, либо ателектаза
• при увеличении кровенаполнения мелких сосудов
Рисунок 2. Компьютерная томография органов грудной клетки в положении пациента на спине (рис. 2а) в базальных отделах выявляются зоны повышенной плотности легочной ткани, исчезающие в положении пациента на животе (рис. 2б)
Figure 2. High-resolution CT of the normal lung at upper and middle levels in supine (2а) and at lower level in prone (2b) body position
Рисунок 3. Компьютерная томография органов грудной клетки у здорового человека (3а - на вдохе; 3б -на выдохе) [2]
Figure 3. High-resolution CT of the normal lung (3а - suspended deep inspiration; 3b - suspended deep expiration) [2]
Figure 4. High-resolution CT of the lung (4a - GOLD (areas of air-trapping); 4b - pneumonia (ground-glass opacity)).
возникает за счет физиологического экспираторного уменьшения воздушности легочной ткани [2]. Отличить его от патологического изменения легочной ткани легко. Поскольку у здорового человека снижение воздушности легочной ткани на выдохе носит практически равномерный характер, то и степень ослабления коэффициента рентгеновского излучения (выраженность серого оттенка) будет равномерна над всем легочным полем (рис. 3), в отличие от патологического процесса, при котором она будет носить мозаичный характер (рис. 4).
1. Образование в междольковых перегородках (сеп-тальный интерстиций) и внутридольковом интер-стиции патологического субстрата (чаще всего воспалительного происхождения) (рис. 5). При этом воздухсодержащие пространства (альвеолы и бронхиолы) остаются практически полностью воздушны, диаметр сосудов в зонах с различной плотностью не изменен.
2. Частичное заполнение альвеолярных пространств клеточными массами, экссудатом, транссудатом, либо другими патологическими включениями.
Figure 6. Pulmonary haemorrhage in the right lobe in a patient with with an injury after a car accident. Ground-glass opacities and areas of lung consolidation [2]
Характер заболевания легких: острое, подострое или хроническое течение болезни, приводит к появлению дополнительных КТ-признаков, которые помогают при проведении дифференциального диагноза.
Течение/ Course of disease
Острое/ Acute course of disease
Подострое/ Subacute course of disease
Отек легких/Pulmonary oedema
Альвеолярные геморрагии/ Pulmonary haemorrhage
ОРДС, диффузное альвеолярное повреждение, гриппозная пневмония, острая интерстициальная пневмония/ Adult (acute) respiratory distress syndrome, рulmonary infection (viral), аcute interstitial pneumonia
Пневмония (чаще всего вызванная РСВ, аденовирусом, вирусом парагриппа или Mycoplasma, Chlamydia pneumoniaе/ Pulmonary infection (bacterial, viral, mycoplasma pneumonia)
Пневмоцистная пневмония/ Pneumocystis jiroveci pneumonia
Грибковая пневмония/ Pulmonary infection (fungus)
Гиперчувствительный пневмонит, подострого течения/
Криптогенная организующаяся пневмония/ Organising pneumonia
Десквамативная интерстициальная пневмония/
Desquamative interstitial pneumonia
Хроническая эозинофильная пневмония/ Eosinophylic pneumonia (chronic)
Хрони- Неспецифическая интерстициальная
Chronic Nonspecific interstitial pneumonia
Идиопатический легочный фиброз/ Usual interstitial pneumonia (UIP): idiopathic pulmonary fibrosis and disease associated UIP
Васкулиты/Vasculitis (Churg-Strauss syndrome)
Аденокарцинома со стелющимся ростом (бывший БАР)/
Bronchioloalveolar carcinoma (mucinous) Альвеолярный протеиноз/ Alveolar proteinosis
с микоплазменной пневмонией
Figure 8. Infectious bronchiolitis (tree-in-bud pattern)
with ground-glass density, in a patient with mycoplasma
Figure 7. The combination of ground-glass opacity and lung consolidation
(фиброзных) изменений 7 и может быть представлен, как:
Figure 11. The combination of ground-glass opacity and intra- and interlobular lines creates the crazy-paving pattern, in a patient with alveolar proteinosis
содержимым воздушного пространства по периферии долек.
Понижение плотности легочной ткани, проявляющееся на КТ-сканах, как незначительное повышение плотности легочной ткани при сохранении видимости стенок сосудов и бронхов в зоне патологических
Table 3. Diseases than can show the crazy-paving pattern
Острые заболевания Acute course of disease
Подострые/хронические заболевания Subacute/chronic course of disease
Отек легких/ Pulmonary oedema
Острый респираторный дистресс-синдром/ Adult (acute) respiratory distress syndrome
Легочные инфекции (бактериальные, вирусные, микоплазменные, пневмо-цистные)/
Pulmonary infection (bacterial, viral, Pneumocystis jiroveci pneumonia, myco-plasma pneumonia)
Альвеолярные геморрагии/ Pulmonary haemorrhage
Острая интерстициальная пневмония/
Acute interstitial pneumonia Радиационный
Острая эозинофильная пневмония/Eosinophilic pneumonia (acute)
Альвеолярный протеиноз/ Alveolar proteinosis
Идиопатический легочный фиброз/
Usual interstitial pneumonia (UIP): idiopathic pulmonary fibrosis and disease associated UIP
Неспецифическая интерстициальная пневмония/ Nonspecifi c interstitial pneumonia
Облитерирующий бронхиолит с организующейся пневмонией/ Organising pneumonia
Васкулит (Синдром Чарджа— Стросса)/
Vasculitis (Churg-Strauss syndrome)
Бронхиолоальвеолярный рак/ Bronchioloalveolar carcinoma
Хроническая эозинофильная пневмония/
Eosinophylic pneumonia (chronic)
Липоидная пневмония/ Lipoid pneumonia
Морфологический субстрат: Возникает в результате двух механизмов или их сочетаний [1, 11]:
1. на фоне патологических изменений в мелких бронхах с последующей рефлекторной вазокон-стрикцией и перераспределением крови в здоровые (хорошо вентилируемые) участки легочной ткани.
2. на фоне сужения дольковых артерий (обструкция, спазм)
Для того, чтобы различить эти два синдрома на КТ сканах необходимо:
Figure 14. Mosaic perfusion secondary to recurrent pulmonary embolism. The areas of ground-glass opacity are "normal" lung regions with increased perfusion and increased blood volume
Рисунок 16. КТ ОГК на вдохе (рис.16а) и выдохе (рис.16б) у пациентки с хронической тромбоэмболией легочной артерии. На скане экспираторной КТ хорошо видно практически однородное усиление затухания КТ-сигнала.
Figure 16. Multiple areas of mosaic perfusion in a patient with recurrent pulmonary embolism. Differential diagnosis is predominantly based on normal vessel size in the high- and low-density areas: inspiration (16a) and expiration (16b)
(неравномерное) Диффузное (однородное)
Symmetric Diffuse distribution
Неспецифическая интерстициальная пневмония/ Nonspecific interstitial pneumonia
Десквамативная пневмония/ Desquamative interstitial pneumonia
Гиперчувствительный пневмонит/ Hypersensitivity pneumonitis
Альвеолярный протеиноз/ Alveolar proteinosis
Ассоциированные с курением интерстициальные заболевания легких (респираторный бронхиолит, десквамативная интерстициальная пневмония)/ Smoking related parenchymal lung disease, respiratory bronchiolitis (Respiratory bronchiolitis — interstitial lung disease, Desquamative interstitial pneumonia)
Неспецифическая интерстициальная пневмония/ Nonspecific interstitial pneumonia
Пневмония/Pulmonary infection (viral, bacterial, fungus)
Отек легких/Pulmonary oedema
ОРДС/Adult (acute) respiratory distress syndrome
Острая интерстициальная пневмония/
Acute interstitial pneumonia
Альвеолярный протеиноз/ Alveolar proteinosis
Table 5. Distribution of Disease: ground-glass opacites
Преимущественно в верхних отделах/ Upper lung
Преимущественно в нижних отделах/ Lower lung
Диффузное распределение/ Diffuse distribution
Хроническая эозинофильная пневмония/ Eosinophilic pneumonia (chronic)
Отек легких/Pulmonary oedema
Usual interstitial pneumonia [UIP]:
idiopathic pulmonary fibrosis and disease associated UIP
Неспецифическая интерстициальная пневмония/ Nonspecific interstitial pneumonia
Десквамативная интерстициальная пневмония/ Desquamative interstitial pneumonia
Lymphocytic interstitial pneumonia (Sjögren syndrome, AIDS) Организующаяся пневмония/Organising pneumonia ТЭЛА/Pulmonary haemorrhage
Hypersensitivity pneumonitis nHeBMOHHa/
Pulmonary infection (viral, bacterial, fungus)
Конфликт интересов/Conflict of interests
Авторы заявляют, что данная работа, её тема, предмет и содержание не затрагивают конкурирующих интересов/The authors state that this work, its theme, subject and content do not affect competing interests
Список литературы/ References:
1. Тюрин И.Е. Компьютерная томография органов грудной полости. СПб: ЭЛБИ-СПб. 2003; 371 с.
Tyurin I.E. Computer tomography of the thorax. SPb: ELBE-SPb. 2003; 371 p. [In Russian]
2. Verschakelen J.A., Wever W.De. Medical Radiology. Computed Tomography of the Lung. A Pattern Approach Encyclopedia of Medical Radiology. Berlin: Springer Berlin Heidelberg New York. 2007; 196 p.
3. Collins J. CT signs and patterns of lung disease. Radiol. Clin. North. Am. 2001; 39: 1115-1135.
4. James C. Reed. Chest Radiology. Plain Film Patterns and Differential Diagnoses. Mosby; 2010; 480 p. with 548 illustrations.
5. Тюрин И.Е. Рентгенодиагностика тяжелой пневмонии
и гриппа. Лучевая диагностика и терапия. 2016; 1: 13-16. DOI: 10.22328/2079-5343-2016-1-13-16 Tyurin I.E. X-RAY radiology of severe pneumonia and flu. Diagnostic radiology and radiotherapy. 2016; 1:13-16. [In Russian] DOI: 10.22328/2079-5343-2016-1-13-16
6. James C. Reed. Chest Radiology: Patterns and Differential Diagnoses. United States of America: Saunders Elsevier; 2017; 614 p.
7. Nestor Muller C. Silva. The Teaching Files: Chest. United States of America: Saunders Elsevier; 2009.
8. Peter J. Winningham, Santiago Martínez-Jiménez, Melissa L. Rosado-de-Christenson et al. Bronchiolitis: A Practical Approach for the General Radiologist. RadioGraphics. 2017; May-June 37(3): 1-18. DOI: 10.1148/rg.2017160131.
10. Georgiadou S.P., Sipsas N.V., Marom E.M. et al. The diagnostic value of halo and reversed halo signs for invasive mold infections in compromised hosts. Clin. Infect. Dis. 2011; 52 (9): 1144-1155.
11. Тюрин И.Е. Рентгенодиагностика внебольничных пневмоний. Поликлиника. 2013; 3(1): 7-11.
Tyurin I.E. Chest radiographs in patients with pneumonia. Poliklinica. 2013; 3(1): 7-11 [In Russian].
12. Ланге С., Уолш Д. Лучевая диагностика заболеваний органов грудной клетки. М.: ГЭОТАР-Медиа. 2010; 432 с.
Lange S., Walsh G. Chest radiographs of lung disease. М.: GEOTAR^dia. 2010; 432 p. [In Russian]
14. The National Lung Screening Trial Research Team. N Engl J Med. 2011; 365:395-409.
Статья получена/Article received 09.04.2018 г. Принята к публикации/ Adopted for publication
Читайте также:


