Современная отечественная классификация туберкулеза построена на

Классификация туберкулеза

В.Ю. Мишин
Она дает возможность врачам получить единое клиническое представление о туберкулезном процессе, оценить прогноз и тактику лечения заболевания.
В основу отечественной клинической классификации туберкулеза положены несколько принципов. К ним относят патогенетические, морфологические и клинико-рентгенологические особенности туберкулезного процесса с учетом локализации и распространенности специфических изменений в органах, характера его течения, т. е. фаз, наличия или отсутствия МБТ, характера лекарственной устойчивости, осложнений и остаточных изменений после клинического излечения туберкулеза.
Основными клиническими формами туберкулеза являются:
• Туберкулезная интоксикация у детей и подростков.
• Туберкулез органов дыхания:
- первичный туберкулезный комплекс;
- туберкулез внутригрудных лимфатических узлов;
- диссеминированный туберкулез легких;
- милиарный туберкулез легких;
- очаговый туберкулез легких;
- инфильтративный туберкулез легких;
- казеозная пневмония;
- туберкулема легких;
- кавернозный туберкулез легких;
- фиброзно-кавернозный туберкулез легких;
- цирротический туберкулез легких;
- туберкулезный плеврит (в том числе эмпиема);
- туберкулез бронхов, трахеи, верхних дыхательных путей;
- туберкулез органов дыхания, комбинированный с профессиональными пылевыми заболеваниями легких (кониотуберкулез).
• Туберкулез других органов и систем:
- туберкулез мозговых оболочек и ЦНС;
- туберкулез кишечника, брюшины и брыжеечных лимфатических узлов;
- туберкулез костей и суставов;
- туберкулез мочевых и половых органов;
- туберкулез кожи и подкожной клетчатки;
- туберкулез периферических лимфатических узлов;
- туберкулез глаз;
- туберкулез других органов.
Характеристику туберкулезного процесса дают по локализации процесса, клинико-рентгенологическим признакам и наличию или отсутствию в диагностическом материале, полученном от больного, МБТ и характера их лекарственной устойчивости.
Локализацию и распространенность в легких процесса проводят по долям и сегментам, а в других органах — по локализации очага поражения.
Фаза туберкулезного процесса определяет активность туберкулезных изменений и отражает в динамике обратное его развитие:
- инфильтрацию, распад, обсеменение;
- рассасывание, уплотнение, рубцевание, обызвествление.
Процесс может протекать:
- с выделением микобактерий туберкулеза (МБТ +);
- без выделения микобактерий туберкулеза (МБТ—);
- с формированием лекарственной устойчивости МБТ к противотуберкулезным препаратам.
Осложнения туберкулеза: кровохарканье и легочное кровотечение; спонтанный пневмоторакс; легочно-сердечная недостаточность; ателектаз; амилоидоз; свищи бронхиальные, торакальные и др.
Остаточные изменения после излеченного туберкулеза:
- в органах дыхания: фиброзные, фиброзно-очаговые, буллезнодистрофические, кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз;
- другие органы: рубцовые изменения и кальцинаты в различных органах и их последствия.
Формулировка диагноза у больного туберкулезом. Последовательно устанавливают:
- клиническую форму туберкулеза;
- локализацию и протяженность туберкулезного процесса;
- фазу развития туберкулезного процесса;
- наличие (МБТ+) или отсутствие (МБТ—) бактериовыделения;
- наличие лекарственной устойчивости МБТ к противотуберкулезным препаратам;
- имеющиеся осложнения;
- сопутствующие заболевания.
Примеры формулировки диагноза:
- Больной К., 45 лет. Диссеминированный туберкулез верхних долей легких; фаза инфильтрации и распада; МБТ+; лекарственная устойчивость МБТ к изониазиду, рифампицину и стрептомицину. Кровохарканье. Язвенная болезнеь двенадцатиперстной кишки в стадии ремиссии.
- Больная М., 34 г. Туберкулез правых шейных лимфатических узлов; фаза инфильтрации; МБТ—. Гепатит С.
Применяемая в РФ клиническая классификация туберкулеза адаптирована к МКБ-10, принятой ВОЗ в 1995 г., где предусмотрены все формы легочного и внелегочного туберкулеза.
В РФ МКБ-10 адаптированный вариант введен в действие приказом МЗ РФ № 170 от 27.05.1997 г.; повсеместно применяется с 01.01.1999 г.
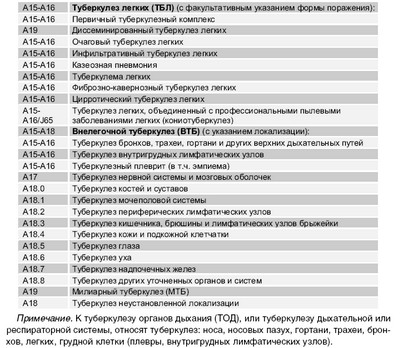
Согластно МКБ-10, туберкулез обозначен шифром А15-А19.
При этом каждый шифр МКБ-10 имеет определенное значение:
- А15 — туберкулез органов дыхания, подтвержденный бактериологически и гистологически;
- А16 — туберкулез органов дыхания, не подтвержденный бактериологически и гистологически;
- А17 — туберкулез нервной системы;
- А18 — туберкулез других органов;
- А19 — милиарный туберкулез

В России применяется классическая классификация туберкулеза, которая не совпадает с международной – МКБ 10.
В действительности, российские медики применяют обе системы. Для постановки диагноза учитывают много факторов: локализацию патологического процесса, степень его распространения, осложнения заболевания, имеющиеся ранее операции по поводу туберкулеза и другие обстоятельства. По этим признакам происходит систематизация болезни.
Следует учитывать, что существует еще форма болезни, развивающаяся у людей, ранее перенесших патологию: вторичный туберкулез, классификация которого совпадает с идентификацией первичной формы патологии.
Формы туберкулеза
Возбудителями заболевания являются палочки Коха (микобактерии особого вида). Основной путь передачи – воздушно-капельный. Часто инфицирование проходит без симптомов. Такая закрытая форма без лечения в дальнейшем перетекает в активную открытую стадию. Эти клинические формы туберкулеза невозможно спутать. Они отличаются признаками, данными диагностических исследований.
При этой патологии палочки Коха проникают в ткани легких. Начинается разрушение клеток с образованием глубоких каверн (полостей).
Иммунитет не в силах справиться с болезнью, поэтому идет выделение бактерий во внешнюю среду и внутрь организма.
Микобактерии заражают другие внутренние органы. Особенно быстро распространяется заболевание в ослабленном организме – из-за пожилого возраста, хронических заболеваний, инфекций.
Симптомы открытой формы:
- боль в грудной клетке;
- кашель с мокротой более 3 недель;
- кровь в мокроте;
- снижение веса;
- постоянная усталость;
- лихорадка;
- озноб;
- потеря аппетита;
- повышенная потливость по ночам.
Заразиться открытой формой туберкулеза можно, находясь рядом с больным во время чихания или кашля. Микобактерии будут распространяться по воздуху, попадая в дыхательные пути здоровых людей. Через посуду, постельное белье, одежду, рукопожатие, книги, другие вещи заразиться нельзя. Сразу поймать открытую форму не получится, должна пройти закрытая стадия патологии.
Микробы попадают в тело человека в неактивной форме. В зависимости от силы иммунитета инфекция может оставаться пассивной или развиваться. Из-за таких перемен применение антибиотиков не дает эффекта при лечении. Человек с закрытой стадией туберкулеза не заразен. Он не выделяет в окружающую среду возбудителей болезни.
В закрытой форме патология может протекать несколько месяцев или лет.
Снижение защитной функции приведет к активизации палочки Коха. Спровоцировать переход в активный туберкулез могут плохое питание, частые простуды, длительное нахождение в сырых помещениях, работа в местах с загрязненным воздухом. Диагноз ставится на основе данных флюорографии и рентгена.
Классификация по клиническим симптомам
Клиническая классификация туберкулеза применяется медиками для точного установления диагноза, определения плана лечения. Она включает в себя основные признаки, по которым можно различить формы патологии.
Одна из неблагоприятных форм заболевания. Милиарный – означает маленький. Это указывает на размер очагов поражения диаметром не более 2 мм. Они возникают в костях, легких, органах брюшной полости, головном мозге. Развивается туберкулез быстро, имеет яркие симптомы, состояние пациента стремительно ухудшается. Признаки зависят от места локализации возбудителя. Причиной заражения является непосредственный контакт с больным открытой формой патологии.
Данная форма характеризуется появлением небольших очагов туберкулеза размерами до 1 см. Часто протекает без симптомов, выявить можно при прохождении флюорографии или случайно по анализу крови. При омертвении частиц легкого скапливаются соли кальция, которые обнаруживаются в моче.
Очаговая форма развивается не как первичный туберкулез, а как осложнение инфекционного процесса. Причинами заболевания могут стать хронические заболевания, которые не вылечили до конца (воспаление легких, сахарный диабет). Способствуют заражению курение, употребление наркотиков, алкогольных напитков, увлечение кальяном, контакты с лицами, больными туберкулезом.
Эта форма болезни сопровождается кашлем с выделением большого количества мокроты, кровохарканьем, болью в области легких, повышением температуры. Для постановки диагноза проводят рентгенографию и специальные пробы. Патология заразна, но при своевременном выявлении, добросовестном лечении прогноз благоприятный.
В группе риска заражения инфильтративным туберкулезом находятся лица, имеющие:
- хронические заболеваниями легких (астма, бронхит);
- травмы грудной клетки;
- ВИЧ, СПИД;
- повышенную реакцию на туберкулин.
Проникновение возбудителей в организм происходит после общения с больным человеком, употребления в пищу мяса или молока зараженного животного.
Редкая форма патологии. Возникает как осложнение инфильтративного туберкулеза. Развивается единичная каверна с тонкими стенками. При быстром обнаружении заболевания и хорошем лечении патологическая полость уменьшается, на ее месте формируется рубец.
Опасная форма болезни, при которой в тканях легких на фоне воспаления и последующего некроза образуется творожистая масса. Распространиться процесс может на большую часть легкого и даже занять целую долю. Постепенно необратимые изменения затрагивают лимфоузлы, кровеносные сосуды.
Высока вероятность заражения кавернозной пневмонией у лиц с низким иммунитетом.
Лечение происходит тяжело, так как возбудители устойчивы к лекарственным препаратам.
Хроническая форма заболевания. Формируются несколько тонкостенных каверн. Течение патологии – волнообразное, со сменой ремиссий и обострений. Относится к гематогенному туберкулезу, причинами распространения которого является проникновение возбудителей в кровеносную систему. У пациентов наблюдается одышка, тяжелый кашель с кровохарканьем, высокая температура, снижение массы тела, повышенная потливость. Могут возникать осложнения – сердечная недостаточность, легочное кровотечение.
Это завершающая стадия туберкулеза органов дыхания. Изменения в тканях легкого необратимы. Характерные симптомы:
- сильная одышка;
- кровохарканье;
- кашель с мокротой;
- сердечная, легочная недостаточность;
- сухая кожа;
- деформация фаланг пальцев рук;
- изменение ногтевых пластин;
- неправильная форма грудной клетки;
- повышение артериального давления.
Отмирающие клетки в тканях легкого замещаются грубой соединительной тканью. Из-за этого уменьшается объем дыхания, что отрицательно сказывается на работе всех органов и систем.
Туберкулема по внешним признакам похожа на доброкачественное новообразование, внутри которого находится очаг с возбудителем. От здоровой ткани микобактерии отделяются 2 слоями особой капсулы. Ее целостность может нарушаться из-за ослабления иммунитета, изменения гормонального фона.
Это воспаление плевральных листков вследствие проникновения внутрь инфекции. Заболевание характеризуется интенсивной болью, т. к. в плевре содержится много нервных окончаний в отличие от легких. Больной старается щадить пораженную часть грудной клетки, поэтому часто лежит на боку, прижимая ребра руками. При туберкулезном плеврите наблюдается высокая температура, слабость до потери сознания, шум в ушах.
Классификация по локализации процесса
Клиническая классификация туберкулеза может основываться по месту нахождения процесса воспаления. Палочки Коха, проникая в организм, попадают в кровеносную систему. Они разносятся по организму, могут оседать в любом внутреннем органе.
Самое распространенное инфекционное заболевание. Передается при непосредственном контакте с больным человеком и вдыхании пыли с палочкой Коха.
Они могут долго сохраняться, например, в плевках пациентов в тени в течение нескольких месяцев. Риск заражения повышается при снижении иммунитета, отсутствии прививки от туберкулеза у детей, недостатке белка в питании, длительном нахождении в сыром помещении.
Заболеваемость туберкулезом кишечника резко выросла за последние годы. Возбудители могут попасть через систему пищеварения или стать осложнением после поражения легких. Специфических симптомов патология не имеет, поэтому для постановки диагноза нужны диагностические обследования. Профилактикой служит полноценное питание, хороший иммунитет, избавление от хронических болезней ЖКТ.
Поражение мозга и нервной системы палочками Коха ведет к менингоэнцефалиту. Часто болезнь развивается как осложнение после туберкулеза легких, почек или поражения лимфатических узлов.
Располагающими факторами являются:
- повышенная склонность к аллергии;
- переохлаждение или перегрев;
- хронические инфекции;
- травмы головы, шеи;
- низкий уровень иммунитета.
Осложнения патологии: атрофия глазного нерва, психические отклонения, паралич.
Это заболевание вторичное, развивается после поражения легких. Провоцировать патологию способны такие факторы:
- непосильная нагрузка на суставы;
- переохлаждение;
- травмы;
- тяжелая работа;
- применение гормональных препаратов, химиотерапии.
Без лечения происходят анатомические нарушения, при которых невозможно нормально ходить. Деформация костей сопровождается появлением гнойников, свищей.
Патология возникает при попадании возбудителя в толщину кожи. Способно развиваться как самостоятельное заболевание или осложнение после недолеченной стадии. Толчком к обострению служат стрессы, хронические инфекции, болезни эндокринной системы, беременность, понижение иммунитета. Классификация туберкулеза кожи включает в себя золотушный лишай, эритему, волчанку, язвенную и бородавчатую форму.
Микобактерии проникают в мочеполовую систему через кровь и лимфу. Патология развивается самостоятельно или на фоне недолеченного заболевания легких, органов ЖКТ. Во время беременности палочки Коха способны поразить плод через плаценту от больной матери. При незащищенном половом акте также происходит передача возбудителей туберкулеза. Характерными симптомами будут кровь в моче, нарушение мочеиспускания, тяжесть в пояснице, почечные колики, повышение температуры.
Чаще отмечается поражение почек. В группу риска попадают дети и пожилые люди, проживающие в районах с плохим качеством питьевой воды.
При туберкулезе почек классификация включает:
- инфильтративную стадию (структура органа не нарушается);
- первичную (происходит формирование полостей в тканях);
- ограниченную (увеличивается количество каверн и площадь, поражения);
- тотальную (почка теряет свою работоспособность).
Классификация по стадии и осложнениям
Медицинская патанатомия выделяет 4 стадии туберкулеза:
- Первичное инфицирование. Симптомов больные не ощущают, о патологии узнают после профилактического обследования. Такая форма не заразна.
- Пациенты – только носители возбудителя, сами не болеют, окружающих не заражают. При небольшом снижении иммунитета палочка Коха активизируется. Обнаруживается болезнь при помощи туберкулиновых проб.
- Хроническая болезнь с рецидивами. В тканях образуются каверны. При формировании полостей в бронхах и их прорывах человек становится заразным. Симптомы этой формы – кашель, кровохарканье.
- Инфекция проникает в кровеносную и лимфатическую системы, разносится по всему организму. Больной заразен, повышается температура, появляются признаки недостаточности органов, одышка.
Все степени патологии опасны; на начальной стадии лечение проходит эффективнее.
Современная классификация туберкулеза по осложнениям предусматривает наличие таких изменений:
- формирование свищей;
- спадание стенок легкого (ателектаз);
- отложение белков (амилоидоз);
- почечная, сердечная, легочная недостаточность;
- пневмоторакс;
- онкология легких.
Туберкулез – сложное заболевание. Благоприятный прогноз может быть только при своевременном выявлении и добросовестном лечении. По этой причине обязательно ежегодно всем нужно проходить флюорографическое обследование.
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
Утверждено
на методическом заседании кафедры Протокол № ___ от ________ 20__г.
профессор _________ В.А. Ситникова
Модуль ІI. Специальная патоморфология.
Содержательный модуль 9. Патоморфология инфекционных заболеваний.
І. Актуальность темы.
Туберкулез представляет собой острое или хроническое инфекционное заболевание, которое вызывается микобактерией туберкулеза, при котором могут поражаться все органы человеческого организма, но чаще всего больные страдают туберкулезом легких. Микобактерией туберкулеза инфицирована третья часть населения всей планеты. Это самая частая причина смерти на земле среди инфекционных заболеваний. Знание темы необходимо для последующего изучения туберкулеза на клинических кафедрах. В практической работе врача знания необходимы для клинико-анатомического анализа секционных наблюдений.
ІІ. План и организационная структура занятия:
| Этапы занятия | продолжительность в мин. | уровень усвоения | учебное оснащение | место проведения занятия |
| средства обучения | оборудова- ние | |||
| І. Организационные мероприятия | учебная комната | |||
| ІІ.Подготовитель- ный этап а) формулировка целей б) проверка исходного и базисного уровня знаний | ІІ | учебные таблицы, макропре- параты, методичес- кие указания | «-----« | |
| ІІІ. Основной этап 1.Самостоятельная работа студентов а) изучение и зарисовка микропрепаратов. б) изучение и описание микропрепаратов, секционного материала. в) изучение макропрепаратов учебного музея кафедры. | ІІІ | микроскопы, макро-микропрепа- раты, слайды, секционный материал. | учебная комната, секционный зал | |
| ІV. Заключительный этап 1. Проверка конечного уровня знаний 2. Проверка и подитоживание протоколов 3. Выставление оценки знаний | ІІ - ІІІ | Карты програм. контроля, ситуацион- ные задачи |
ІІІ. Общая цель занятия: Уметь определять по макро -и микроскопической картине признака туберкулеза, объяснить причины и механизм их развития, оценить вероятные последствия, исход и значение осложнений для организма.
ІV. Конкретные учебные цели:
1. Студент должен знать:
1. Классификацию туберкулеза.
2. Этиологию, патогенез, патоморфологию туберкулеза.
3. Прогноз, осложнения туберкулеза.
2. Студент должен уметь:
1. Определить формы и объяснить морфогенез первичного туберкулеза на основании их морфологической характеристики в зависимости от путей инфицирования.
2. Определить формы и объяснить морфогенез гематогенного туберкулеза на основании его морфологической характеристики.
3. Определить формы и объяснить морфогенез вторичного туберкулеза на основании его морфологической характеристики.
4. Оценить значение структурных изменений в развитии и исходе туберкулезного процесса.
V. Начальный уровень знаний студентов:
- понятие об иммунологической толерантности
- знать особенности микозов, гельминтозов, простейших.
Литература для начального уровня знаний:
О.Д. Луцик, А.И. Іванова, К.С. Шинок - Гістологія людини, Львів, 1993.
VІ. Базисные знания, необходимые для реализации цели занятия:
Перечень вопросов, которые подлежат изучению:
1. Классификация туберкулеза
2. Патоморфология туберкулеза
3. Осложнения туберкулеза
VІІ. Содержание темы в виде развернутого текста:
Туберкулез это общее инфекционное заболевание, которое вызывается туберкулезными микобактериями. Чаще всего поражаются легкие, но в процесс могут вовлекаться и другие органы и ткани. Микобактерия туберкулёза высоко резистентна не только во внешней среде, но и в живом организме. В некротизированных туберкулезных очажках она может сохранить жизнеспособность много лет (10-15 лет). Другое свойство возбудителя - способность изменять чувствительность организма человека, сенсибилизирорвать его. Наконец, микобактерии туберкулеза способны вызывать выработку иммунитета. Иммунитет при туберкулезе существует только в присутствии микобактерии и называется инфекционным иммунитетом. Как только микобактерии погибают, иммунитет исчезает.
Источником заражения является больной человек. В 30% случаев дети заражаются бычьим типом бактерий через молоко больных коров. Очень редко заражение происходит трансплацентарно от матери к плоду. Наибольшее значение имеет заражение легочным туберкулезом через воздух (аэрогенное). По морфологической сути туберкулез представляет собой сложную воспалительную реакцию с 3 фазами: альтерации, экссудации, пролиферации. В зависимости от преобладания одной из фаз выделяют альтернативные, экссудативные и продуктивные формы туберкулеза. Первые две формы аналогичны воспалению любой природы, например, от действия физических и химических факторов. Продуктивное воспаление специфическое, при нем формируются туберкулезные бугорки. Течение туберкулеза волнообразное. Угасание процесса обусловлено преобладанием воспалительной продуктивной реакции, обострение - экссудативной и альтеративной.
Современная клиническая классификация туберкулеза.
А. Основные клинические формы.
Гр. І. Туберкулёз органов дыхания:
Первичный туберкулезный комплекс.
Гематогенно - диссеминированный туберкулез.
Очаговый туберкулез легких.
Инфильтративно-пневмонический туберкулез легких.
Кавернозный туберкулез легких.
Фиброзно-кавернозный туберкулез легких.
Другие формы (плеврит, бронхит, трахеит, ларингит).
Гр. ІІ. Туберкулезная интоксикация у детей и подростков.
Гр. ІІІ. Туберкулез других органов (ЦНС, кишечника, почек, кожи, костей).
Б. Характер туберкулезного процесса.
а). открытые формы (БК+).
б). закрытые формы (БК-).
а). инфильтрация, распад, обсеменение.
бы). уплотнение, рубцевание, обызвествление, рассасывание.
В. Осложнения туберкулеза.
Легочно - сердечная недостаточность.
Рассмотрим всю последовательность развития туберкулезного процесса в его клинико-морфологическом сопоставлении.
Первое заражение микобактериями туберкулеза происходит в раннем детском возрасте от двух до пяти лет. В месте проникновения микобактерий появляется первый очаг воспаления, который называется первичным аффектом. Росполагается субплеврально в средних отделах легких, чаще справа, в сегментах с лучшей вентиляцией (3 или 8 сегмент). Представляет собой очаг серозно-фибринозной пневмонии, который быстро подлежит казеозному некрозу. У детей до 1 года протекает очень тяжело. Размеры первичного аффекта от просяного зерна до вишне, реже крупнее. На плевре в зоне аффекта есть фибринозний выпот, а позже образуются спайки.
Из первичного аффекта процесс распространяется по лимфатическим путям в направлении к корню легких, где находятся региональные лимфоузлы. Вследствие этого развивается сначала лимфангоидно воспаление региональных лимфоузлов вокруг корня легких. Лимфоузлы увеличиваются, сливаются между собой, подвергаются казеозному некрозу.
Триада, которая состоит из первичного аффекта, лимфангоита и лимфаденита называется первичным туберкулезным комплексом. Какая последующая судьба комплекса? Вокруг очага казеозного некроза появляются специфические эпителиоидные гигантские клетки и образуется капсула из волокнистой соединительной ткани. Это инкапсуляция. Казеозные массы ссыхаются, в них выпадает известь - петрификация. В капсуле может образовываться кость - оссификация. В среднем процесс инкапсуляции и обызвествления проходят в течение 2-3 лет, оссификация растягивается на более длительный срок. В этих инкапсулированных и обызвествлённыхх очагах долгое время сохраняются живые туберкулезные микобактерии, что делает очаги потенциально активными, то есть со временем при определенных неблагоприятных условиях они могут стать выходными для развития туберкулеза легких.
Такова картина заживления первичного комплекса.
Очаги заживления называются очагами Гона. Это первичный комплекс без прогресса. Но наблюдаются случаи, когда очаги первичного туберкулеза не останавливаются в своем морфогенезе, а прогрессируют. Обусловлено это плохим развитием иммунитета. Морфологически прогресс туберкулезного комплекса характеризуется тем, что капсула расслаивается, очаг становится большой и наступает генерализация. Генерализация бывает гематогенной и лимфагенной.
а). Гематогенная генерализация - попадание в кровь туберкулезных микобактерий и развитие метастазов инфекции в различных органах и системах. Генерализация возникает в условиях снижений защитных сил организма, а особенно после перенесенных детских инфекций (корь, коклюш и др.) Определяется гематогенная генерализация под видом общего милиарного туберкулеза с мелкими просовидными, массивными высыпаниями узелков продуктивного или экссудативного характера во всех органах.
б). Лимфожелезистая генерализация - распространение инфекции по лимфатическим путям из лимфангоита и лимфаденита и внутригрудинных и других групп лимфатических узлов, которые поражаются казеозным некрозом. Перибронхиальные, бронхопульмональные, паратрахеальные лимфоузлы средостения, глубокие шейные узлы, резко увеличиваются, сливаются в пакеты. Это туберкулезный бронхоаденит. Пораженные лимфоузлы являются резервуаром инфекции, туберкулезные палочки живут в них очень долго. Пакеты лимфоузлов могут сжимать бронхи или трахею, и у маленького ребенка могут привести к удушью. Протекает железистый туберкулез то остро, то хронически. При хроническом течении в части лимфоузлов наблюдается склероз и петрификация. Не всегда благоприятный исход комплекса, его затухания означает полное выздоровление от туберкулеза. После затухания комплекса и всех других очагах может развиться так называемый гематогенный туберкулез. Он занимает промежуточное положение между первичным и вторичным туберкулезом и носит продуктивный характер. Гематогенный туберкулез может быть генерализованным под видом острого или хронического общего милиарного туберкулеза, может быть легочным с двусторонним симметричным поражением обоих легких и наконец внелегочной гематогенный туберкулез: туберкулез костей и суставов, мочеполовой системы и т.д. Это 3 формы гематогенного туберкулеза. После перенесенного в детстве первичного туберкулеза может наступить повторное инфицирование взрослого организма. Такой туберкулез называется вторичным. Вторичное инфицирование организма бывает обусловленно или инфекцией, или обострением очагов первичного туберкулеза - экзогенная реинфекция.
Для вторичного туберкулеза характерны:
1. ограниченность процесса легкими.
2. одностороннее поражение легких.
3. склонность к хроническому течению.
Одной из основных особенностей вторичного туберкулеза является:
1. редкость гематогенных и лимфогенных метастазов в другие органы и системы.
2. формы вторичного туберкулеза достаточно разнообразны, некоторые из них генетически связанны между собой и с фазами в развитии следующих более тяжелых форм. А.І. Струков и І.А. Кусевицкий на основе клинико-рентгенологических и патологоанатомических исследований выделил 8 форм вторичного туберкулеза легких:
1. острый очаговый.
2. фибринозно - очаговый.
3. инфильтративно - пневмонический
4. туберкулома, как форма туберкулеза, которая патогенетически связана с инфильтративно-пневмоническим туберкулезом.
5. казеозная пневмония.
6. острый кавернозный.
8. цирротический туберкулез.
Наибольший вес в прозекторский практике приобрели в настоящее время 3 формы туберкулеза легких: очаговый, туберкулома, фиброзно-кавернозный. Казеозную пневмонию теперь не выделяют в самостоятельную форму, так как она стала осложнением.
Реинфекция или вторичный туберкулез легких бывает отделенным от первичного туберкулеза интервалом в несколько лет или даже десятков лет и, как правило, развивается в легких. Начинается процесс с того, что из загасающего первичного комплекса при неблагоприятных условиях туберкулезная палочка с кровью переносится в надключичную часть легких, - в верхушку, как правило, справа. Это, как правило, I или II сегменты правого легкого. В стенке бронхов, а затем и альвеолах возникает экссудация и казеозный некроз, который дает картину ацинозной, нодозной или лобулярной казеозной пневмонии. Ацинозной она называется, когда несколько соседних ацинусов вовлекаются в процесс, и лобулярной - когда целые доли легкого. Эти казеозные пневмонические очажки достаточно быстро окружаются зоной специфической грануляционной ткани, которая содержит эпителиоидные гигантские клетки Пирогова-Лангханса. Таких очагов бывает несколько, 2 - 4, и называются они очагами Абрикосова, которые отличаются от первичного аффекта рядом признаков:
1. первичный аффект - один, а реинфектив - несколько.
2. отсутствует поражение лимфоузлов.
3. развивается в глубине ткани круг самих ворот.
4. локализация в верхушке.
5. оссификации не бывает.
В медицинской литературе последних десятилетий констатируется ряд существенных сдвигов в эпидемиологической характеристике и клинико-морфологическом профиле туберкулеза. Причины этих изменений обусловлены социальным прогрессом, повышением уровня жизни населения и достижениями медицинской науки в отрасли профилактики, раннего выявления и лечения туберкулеза.
Для клинико-морфологических особенностей туберкулеза при современных методах лечения очень типичное снижение объема специфической инфильтрации и диссеминации. В то же время усиливается неспецифическая дессиминация, компонент локальных проявлений туберкулезного воспаления и развиваются многосторонние параспецифические и метатуберкулезные процессы. Изучение структурно функциональных основ последствий туберкулеза, путей их коррекции и эволюции так называемых остаточных изменений в современной фтизиатрической клинике приобретает глубокое практическое содержание.
В соответствии с изложенным из практики специализированных прозектур в качестве основной причины смерти, фактически исчезли первичный туберкулез, острые и подострые формы гематогенно-диссеминованого туберкулеза. Все реже при развитии фиброзно-кавернозного туберкулеза наблюдается казеозная пневмония. Известно, что иммунологическим фоном ее является энергия и низкий уровень общего и местного иммунитета с безудержным прогрессом тотального казеозного некроза. Практическое значение указанной формы заболевания следует связать с изменениями уровня реактивности больных туберкулезом и с успехами антибактериальной терапии. Туберкулезный менингит постепенно трансформировался в осложнение хронических деструктивных легочных и внелегочных форм туберкулеза. Чаще встречаются случаи смерти с бедной симтоматикой и изолированные формы туберкулезного менингита с пролонгированным клиническим течением даже при отсутствии специфической терапии. Уменьшение во многих случаях остроты менингиального синдрома может быть объяснено также лишь с позиций измененной реактивности человеческого организма. К тому же давно доказана связь диффузных неспецифических изменений стенок сосудов и мозговых оболочек аллергического генеза при специфическом менингите с интенсивной клинической симптоматикой.
Особенности патоморфоаза первичного туберкулеза сводятся к основным положениям:
1. по материалам прозектур общего типа вес первичного туберкулеза неуклонно снижается и в настоящее время составляет 4,5% на фоне исчезновения туберкулезной инфицированности в старшем возрасте.
2. прогрессирующие формы первичного туберкулеза с инфильтративными процессами и дессиминацией исчезают из сферы клинической патологии.
3. клинически замещающей формой первичного периода является туберкулезный бронхоаденит с сопровождающей его бронхолегочной патологией специфического и неспецифического генеза. Основной тенденцией исхода заболевания в условиях современных методов лечения является клиническое выздоровление. Вместе с тем следует подчеркнуть, что в особенных современных условиях возможность развития наиболее тяжелых септических форм сохраняется.
Для патоморфоза дессиминованного туберкулеза легких типичным является снижение количества летальных случаев, преобладания форм с хроническим течением, мозаичность клинико-морфологических проявлений заболевания и четкость инволютивних процессов. Основной причиной смерти указанного контингента больных является легочно-сердечная недостаточность. Формы гематогенного туберкулеза в настоящее время сохраняют прежние тенденции развития.
Очаговый туберкулез в современных условиях характеризуется высоким весом указанной формы в структуре контингентов, особенно среди больных старшего возраста, увеличением патогенетического значения заболевания по отношению к развитию деструктивных легочных поражений и ограниченностью бронхогенных диссеминаций. Важно отметить, что с эндогенной реактивацией очагового туберкулеза связано развитие вторичных деструктивных форм заболевания. В то же время инволюция практически любой формы туберкулеза может иметь своим результатом "остаточные" очаговые изменения.
В настоящее время инфильтративный туберкулез в сравнении с доантибактериальным периодом наблюдается реже, характеризуется меньшим объемом легочных поражений и экссудативного компонента, а также значительным снижением остроты клинического течения.
Фиброзно-кавернозный туберкулез является результатом прогресса любой формы легочного туберкулеза. Протяжность процесса от полисегментарного к двустороннему поликавернозному. На секционном материале фиброзно-кавернозный туберкулез составляет 48% за последние 5 лет. На его долю приходится 5% всех вскрытий. Тенденция к снижению частоты заболеваний в ряде причин смерти отмечена многими авторами. Группа заболеваний, сопровождающих фиброзно-кавернозный туберкулёз лёгких увеличилась с 15,7 до 16 %. Преобладают представители старших возрастных групп и появляются группы риска с особенным спектром патологий. Увеличивается количество заболеваний недостаточности иммунной системы (до 15 %). Среди сопутствующих заболеваний первое место занимают сердечно – сосудистые заболевания и заболевания органов пищеварения. Данные эти не неоднозначны.
Причины смерти больных фиброзно-кавернозным туберкулёзом и погибших от этого заболевания в стационаре разделены на 4 группы:
1. прогрессирование фиброзно-кавернозного туберкулёза;
2. прогрессирование фиброзно-кавернозного туберкулёза при наличии вторичного не менее тяжёлого заболевания, которое само по себе могло стать причиной смерти и лишь условно может быть отнесено к категории сопутствующих.
3. специфические и неспецифические осложнения при фиброзно-кавернозном туберкулёзе независимо от его фазы.
Читайте также:


