Туберкулезного бронхоаденита туберкулиновых пробы

Туберкулезный бронхоаденит

В.А. Кошечкин, З.А. Иванова
Бронхоадениты — заболевание лимфоузлов корня легких и средостения. При этой форме первичного туберкулеза в воспалительный процесс главным образом вовлечены внутригрудные лимфатические узлы.
По своему анатомическому строению лимфожелезистая система легкого является регионарной к лимфососудистой системе легкого, а лимфоузлы корня легкого — как бы коллектором, в котором собирается лимфа. При развитии туберкулеза в легком лимфоузлы корня реагируют на него воспалительным процессом. Вместе с тем в лимфоузлах средостения и корня легкого патологические процессы могут возникать независимо от заболевания в легких.
Клиника туберкулезного бронхоаденита
Туберкулезный бронхоаденит, как правило, начинается с интоксикации, с присущими ей клиническими симптомами: субфебрильной температурой, ухудшением общего состояния, потерей аппетита, падением массы тела, адинамией или возбуждением нервной системы. Иногда отмечаются потливость, плохой сон.
При прогрессировании, особенно у маленьких детей, появляется битональный кашель, т.е. кашель двух тонов. Он вызывается сдавлением бронхов увеличенными в объеме лимфоузлами, содержащими казеозные массы. У взрослых, в связи с потерей эластичности стенки бронха, сдавления наблюдаются очень редко и бывают только у больных с длительно текущим заболеванием, когда лимфоузлы массивны, плотны, содержат казеозные массы с элементами кальцинации.
У взрослых наблюдается сухой, приступообразный, надсадный, щекочущий кашель. Он вызывается раздражением слизистой бронха или появляется вследствие формирования бронхолегочного свища. В результате поражения нервных сплетений, находящихся в зоне туберкулезных изменений, может возникнуть спазм бронха.
У маленьких детей быстро нарастает объем бифуркационной группы лимфоузлов, и по мере накопления в них казеоза и обширной перифокальной реакции могут возникнуть явления удушья. Эти грозные симптомы асфиксии сопровождаются цианозом, прерывистым дыханием, раздуванием крыльев носа и втягиванием межреберных промежутков.
Повороты ребенка в положение на живот облегчают состояние вследствие перемещения вперед пораженного лимфоузла.
Анализы крови — без особенностей по сравнению с гемограммами у туберкулезного больного с другой локализацией поражения. Однако при распаде казеозных масс лимфоузлов и прорыве их в бронх отмечаются более высокие цифры СОЭ, лейкоцитоз нарастает до 13 000-15 000.
Выявление микобактерий туберкулеза. В промывных водах желудка можно обнаружить туберкулезные палочки, особенно часто их находят в мокроте и промывных водах бронха при прорыве казеозных масс в бронх.
Рентгенологическая картина бронхоаденитов
Клинико-рентгенологические бронхоадениты имеют два варианта: инфильтративный и туморозный (опухолевидный).
Чаще встречается инфильтративная форма. После фазы инфильтрации, при правильном лечении довольно быстро развивается рассасывание. Лимфоузлы уплотняются, вокруг них образуется фиброзная капсула, на рентгенограмме видны отложения извести. Если лечение начато своевременно, кальцинаты могут не образоваться, а на месте пораженных лимфоузлов сохраняются рубцовые уплотнения.
Туморозная форма наблюдается у маленьких детей, инфицированных массивной инфекцией. Нередко при этом туморозный бронхоаденит протекает в сопровождении туберкулеза глаз, костей, кожи. В период болезни пораженные лимфоузлы претерпевают типичные для туберкулеза изменения.
При туморозных бронхоаденитах обратное развитие идет медленнее. Рассасывание совершается внутри капсулы, казеозные массы обызвествляются. Кальцинаты формируются в большем количестве, чем при инфильтративной форме, и на рентгенограмме приобретают вид неравномерных теней округлой или овальной формы. Уплотненные участки перемежаются с менее плотными тенями. Очаг напоминает тутовую ягоду или малину.
Осложнения туберкулезных бронхоаденитов. При осложненном течении наблюдаются массивный прикорневой фиброз, обширные неравномерно петрифицированные лимфоузлы, содержащие остатки казеоза с наличием МБТ, дающие возможность обострения или рецидива туберкулезного процесса.
При гладком течении и полном рассасывании инфильтративных процессов бронхоаденит документируется мелкими кальцинатами и огрубением корня легких.
При бронхоадените возможно туберкулезное поражение бронхов с формированием железисто-бронхиальных свищей . При полном нарушении бронхиальной проходимости вследствие закупорки бронха казеозными массами или сдавления его массивными лимфоузлами, пораженными туберкулезом (опухолевидный бронхоаденит), может возникнуть ателектаз участка легких, коллапс доли или сегмента легкого, расположенных выше места закупорки бронха.
При полном нарушении бронхиальной проходимости вследствие закупорки бронха казеозными массами или сдавления его массивными лимфоузлами, пораженными туберкулезом (опухолевидный бронхоаденит), может возникнуть ателектаз.
Нередким осложнением может быть плеврит, в частности, междолевой. Даже после его рассасывания остается уплотненная плевра обеих долей — шварта. Впоследствии шварта несколько истончается, но такое свидетельство перенесенного плеврита остается на всю жизнь.
В редких случаях, когда имеется связь пораженного лимфоузла с дренирующим бронхом, может произойти опорожнение из него казеозных масс с последующим образованием на этом месте лимфогенной каверны.
При хронически текущих бронхоаденитах наблюдаются лимфогематогенные обсеменения, обнаруживаемые в обоих легких, преимущественно в верхних долях.
Лечение туберкулезных бронхоаденитов должно быть комплексным, с применением антибактериальных препаратов и витаминов на фоне санаторно-гигиенического режима. В период затихания процесса больной может вернуться к своему профессиональному труду и продолжать амбулаторное лечение.
Раннее начало лечения туберкулезного бронхоаденита у детей и взрослых и непрерывное его проведение в течение длительного срока гарантирует выздоровление больного и предупреждает осложненное течение болезни. Интенсивная специфическая и патогенетическая терапия быстро дает хорошие результаты.
Дифференциальный диагноз. При установлении диагноза туберкулезный бронхоаденит приходится дифференцировать с бронхоаденитами другой этиологии.
Необходимо хорошо изучить анамнез, наличие контакта с бациллярным больным, характер туберкулиновых проб, перенесенные заболевания, которые можно связать с туберкулезной интоксикацией или с малыми проявлениями первичного туберкулеза. Ряд заболеваний внутригрудных лимфоузлов имеет некоторое сходство с туберкулезным бронхоаденитом.
Лимфогранулематоз — опухолевое поражение лимфоузлов. Характер поражения самих узлов при лимфогранулематозе резко отличается от их изменений при туберкулезе.
При лимфогранулематозе лимфатические узлы поражаются симметрично, нередко с вовлечением в патологический процесс всей группы периферических узлов. Туберкулиновые пробы отрицательные или слабоположительные. Характерно волнообразное повышение температуры с постепенно нарастающими подъемами и спадами, боли в груди, в конечностях и суставах.
Изменения крови не похожи на таковые при туберкулезе. Чаще определяются анемия, лейкоцитоз, нейтрофилез и лимфопения.
При лечении антибиотиками терапия не дает результатов. Диагноз лимфогранулематоза подтверждается цитологически при биопсии лимфоузла.
Саркоидоз Бенье-Бека-Шаумана — болезнь, отличающаяся инфильтративными изменениями внутригрудных лимфоузлов. Встречается главным образом в возрасте 20-40 лет, чаще у женщин.
Иногда его трудно диагностировать, так как общее состояние, несмотря на длительность заболевания, остается хорошим, туберкулиновые пробы отрицательные. Антибактериальная терапия эффекта не дает.
У взрослых туберкулезные бронхоадениты следует дифференцировать с метастазами центрального рака и лимфосаркомой. При проведении дифференциального диагноза между туберкулезным бронхоаденитом и прикорневой формой центрального рака легкого следует принять во внимание следующее:
- Рак развивается, как правило, у лиц старшего возраста, преимущественно у мужчин.
- Имеют место надсадный кашель, одышка, боли в груди, признаки сдавления крупных сосудов.
- При метастазировании рака выявляется увеличение подключичных лимфатических узлов (железы Вирхова).
- Туберкулиновые пробы могут быть отрицательными.
Диагноз подтверждается бронхологическим исследованием: нахождение опухоли в просвете бронха, а в биопсийном материале слизистой оболочки бронхов — элементов опухоли.
На рентгенограмме органов грудной клетки при периферическом развитии центрального рака легкого определяется интенсивное, неправильной формы затемнение. Томография выявляет тень опухоли в просвете крупного бронха, сужение его просвета, увеличение внутригрудных лимфатических узлов.
При эндобронхиальном росте опухоль рано приводит к обструкции бронха, развитию ракового пневмонита и ателектаза. Гемограмма характеризуется анемией, сдвигом в лейкоцитарной формуле влево, ускорением СОЭ (40-60 мм/ч).
Лимфосаркома, с которой приходится дифференцировать туберкулезные бронхоадениты, проявляется различными клиническими симптомами. Больные жалуются на лихорадку, слабость, потливость, быстро наступает истощение организма.
Больные лимфосаркомой значительно чаще, чем при туберкулезном бронхоадените, страдают от мучительного кашля, одышки, сильных болей в груди.
Гемограмма характеризуется выраженной лимфопенией, резко ускоренной СОЭ. Туберкулиновые пробы отрицательные.
В злокачественный процесс быстро вовлекаются все группы лимфатических узлов. Периферические узлы увеличены и образуют большие пакеты, они плотные, безболезненные.
Цитогистологическое исследование лимфоузла обнаруживает большое количество лимфоидных элементов (90-98%), которые содержат крупные ядра, окруженные узким ободком протоплазмы.
Бронхоадениты — заболевание лимфоузлов корня легких и средостения. При этой форме первичного туберкулеза в воспалительный процесс главным образом вовлечены лимфатические узлы средостения. По своему анатомическому строению лимфожелезистая система легкого является регионарной к лимфо-сосудистой системе легкого, а лимфоузлы корня легкого — как бы коллектором, в котором собирается лимфа. При развитии туберкулеза в легком, лимфоузлы корня реагируют на него воспалительным процессом. Вместе с тем, в лимфоузлах средостения и корня легкого патологические процессы возникают независимо от заболевания в легких.
Клиника туберкулезного бронхоаденита.
Туберкулезный бронхоаденит, как правило, начинается с интоксикации с присущими ей клиническими симптомами: субфебрильной температурой, ухудшением общего состояния, потерей аппетита, падением веса, сменой адинамии возбуждением нервной системы. Иногда отмечается потливость, плохой сон. При прогрессировании, и особенно у маленьких детей, появляется битональный кашель, т. е. кашель двух тонов. Он вызывается сдавлением бронхов, увеличенными в объеме лимфоузлами, содержащими казеозные массы. У взрослых, в связи с потерей эластичности стенки бронха, сдавления наблюдается очень редко и то только у больных с длительно текущим заболеванием, когда лимфоузлы массивны, плотны, содержат казеозные массы с элементами кальцинации. У взрослых, наблюдается сухой, приступообразный, “надсадный”, щекочущий кашель. Он вызывается раздражением слизистой бронха или перфорацией бронха туберкулезным поражением. В результате поражения нервных сплетений, находящихся в зоне туберкулезных изменений, может возникнуть спазм бронха. У маленьких детей быстро нарастает объем бифуркационной группы лимфоузлов, и по мере накопления в них жидких расплавляющихся казеозных масс и обширной перифокальной реакции, могут возникнуть явления удушья. Эти грозные симптомы асфиксии сопровождаются цианозом, прерывистым дыханием, раздуванием крыльев носа и втяжением межреберных промежутков. Повороты ребенка в положение на живот облегчают состояние ребенка вследствие перемещения вперед пораженного лимфоузла.
Анализы крови — без особенностей по сравнению с гемограммами у туберкулезного больного с другой локализацией поражения. Однако при распаде казеозных масс лимфоузлов и при прорыве их в бронх СОЭ дает несколько более высокие цифры, лейкоцитоз нарастает до 13000—15000.
Выявление микобактерий туберкулеза.
В промывных водах желудка можно обнаружить туберкулезные палочки, особенно часто их находят в мокроте и в промывных водах бронха при прорыве казеозных масс в бронх.
Рентгенологическая диагностика бронхоаденитов.
Рентгеновское исследование служит хорошим дополнением для установления диагноза бронхоаденита. Клинико-рентгенологически бронхоадениты имеют два разных варианта: инфильтративную форму и туморозную, или опухолевидную форму.
Чаще встречается инфильтративная форма. После фазы инфильтрации, при правильном лечении довольно быстро развивается рассасывание. Лимфоузлы уплотняются, вокруг них образуется фиброзная капсула, на рентгенограмме видны отложения извести. Если лечение начато своевременно, кальцинаты могут не образоваться, а на месте пораженных лимфоузлов сохраняются рубцовые уплотнения.
Туморозная форма наблюдается у маленьких детей, инфицированных массивной инфекцией. Нередко, при этом, туморозный бронхоаденит протекает в сопровождении туберкулеза глаз, костей, кожи. В период болезни, пораженные лимфоузлы, претерпевают типичные для туберкулеза изменения. При туморозных бронхоаденитах обратное развитие идет медленнее. Рассасывание совершается внутри капсулы, казеозные массы обызвествляются. Кальцинаты формируются в большем количестве, чем при инфильтративной форме, и на рентгенограмме приобретают вид неравномерных теней округлой или овальной формы. Уплотненные участки перемежаются с менее плотными тенями. Капсула гиалинизируется. Очаг напоминает тутовую ягоду или малину.
Осложнения туберкулезных бронхоаденитов. При осложненном течении наблюдается массивный прикорневой фиброз, обширные неравномерно петрифицированные лимфоузлы, содержащие остатки казеоза с наличием МБТ, свидетельствующие о возможности вспышки. При гладком течении и полном рассасывании инфильтративных процессов бронхоаденит документируется мелкими кальцинатами и огрубением корня легких.
При бронхоадените возможно туберкулезное поражение бронхов с формированием железисто-бронхиальных фистул. При полном нарушении бронхиальной проходимости вследствие закупорки бронха казеозными массами или сдавления его массивными лимфоузлами, пораженными туберкулезом (опухолевидный бронхоаденит), может возникнуть ателектаз участка легких. Нередким осложнением может быть плеврит, в частности междолевой. Даже после его рассасывания остается уплотненная плевра обеих долей – шварта. Впоследствии шварта несколько истончается, но такое свидетельство перенесенного плеврита остается на всю жизнь. В редких случаях, когда имеется связь пораженного лимфоузла с дренирующим бронхом, может произойти опорожнение из него казеозных масс, с последующим образованием на этом месте полости. При хронически текущих бронхоаденитах наблюдаются лимфогематогенные обсеменения, обнаруживаемые в обоих легких – преимущественно в верхних долях. Бронхоаденит является источником гематогенной диссеминации.
Лечение больного туберкулезным бронхоаденитом должно быть комплексным, с применением антибактериальных препаратов и витаминов на фоне санаторно-гигиенического режима. В период затихания процесса больной может вернуться к своему профессиональному труду и продолжать амбулаторное лечение. Раннее начало лечения туберкулезного бронхоаденита у детей и взрослых и педантичное его проведение в течение длительного срока гарантирует выздоровление больного и предупреждает осложненное течение болезни. Интенсивная специфическая и патогенетичексая терапия быстро дает хорошие результаты.
Дифференциальный диагноз.
При установлении диагноза туберкулезного бронхоаденита приходится дифференцировать его с бронхоаденитами другой этиологии. Необходимо хорошо изучить анамнез, наличие контакта с бациллярным больным, характер туберкулиновых проб, перенесенные заболевания, которые можно связать с туберкулезной интоксикацией или с малыми проявлениями первичного туберкулеза. Ряд заболеваний внутригрудных лимфоузлов имеет некоторое сходство с туберкулезным бронхоаденитом.
Лимфогранулематоз — распространенное поражение лимфоузлов. Характер поражения самих узлов резко отличается от поражений при туберкулезе. Лимфатические узлы поражаются симметрично, нередко бывают поражены все группы периферических узлов. Они резко увеличиваются, плотны, не связаны с окружающей тканью. Туберкулиновые пробы отрицательны или слабоположительные. Характерно волнообразное повышение температуры, с постепенно нарастающими подъемами и спадами ее, боли в груди, в конечностях и суставах. Изменения крови не похожи на изменения при туберкулезе. Чаще определяется анемия, лейкоцитоз, нейтрофилез и лимфапения. При лечении антибиотиками терапия не дает никакого результата. Диагноз лимфгрануломатоза подтверждается цитологически, при биопсии лимфоузла.
Саркоидоз Бенье-Бека-Шаумана — заболевание, отличающееся инфильтративными изменениями внутригрудных лимфоузлов. Встречается главным образом в возрасте 20-40 лет, чаще у женщин. Иногда его трудно диагностировать, так как общее состояние, несмотря на длительность заболевания, остается хорошим, туберкулиновые пробы отрицательны. Антибактериальная терапия не дает эффекта. Более подробно о саркоидозе представлено в разделе Саркоидоз.
У взрослых туберкулезные бронхоадениты следует дифференцировать с центральным раком и лимфосаркомой. При проведении дифференцированного диагноза между туберкулезным бронхоаденитом и прикорневой формы центрального рака легкого следует принять во внимание следующее. Рак развивается, как правило, у лиц старшего возраста, преимущественно у мужчин. Имеет место надсадный кашель, одышка, боли в груди, признаки сдавления крупных сосудов.
При метастазировании рака выявляются увеличение подключичных лимфатических узлов (железы Вирхова). Туберкулиновые пробы могут быть отрицательными. Диагноз подтверждается бронхологическим исследованием: нахождение в биопсийном материале слизистой оболочки бронхов элементов опухоли.
На рентгенограмме органов грудной клетки при перибронхиальном развитии центрального рака легкого определяется интенсивное, неправильной формы затемнение. Томография выявляет тень опухоли в просвете крупного бронха, сужение его просвета, увеличение внутргирудных лимфатических узлов. При эндобронхиальном росте опухоль рано приводит к обструкции бронха, развитию ракового пневмонита и ателектаза. Гемограмма характеризуется анемией, сдвигом в лейкоцитарной формуле влево, ускорением СОЭ (40-60 мм/ч).
Лимфосаркома, с которой приходится дифференцировать туберкулезные бронхоадениты, проявляются различными клиническими симптомами. Больные жалуются на лихорадку, слабость, потливость, у больных быстро наступает истощение. Больные лимфосаркомой значительно чаще, чем больные туберкулезным бронхоаденитом, страдают от мучительного кашля, одышки, сильных болей в груди. Гемограмма характеризуется выраженной, лимфопенией, резко ускоренной СОЭ. Туберкулиновые пробы отрицательные. В злокачественный процесс быстро вовлекаются все группы лимфатических узлов. Периферические узлы, увеличены и образуют большие пакеты, они плотные, безболезненные.
Рентгенологическая картина отличается от туберкулезного бронхоаденита тем, что при лмфосаркоме узлы выраженно увеличены, массивны, бугристы, отличается их быстрый рост. Цито-гистологическое исследование лимфоузла обнаруживает большое количество лимфоидных элементов (90-98 %), которые содержат крупные ядра, окруженные узким ободком протомлазмы.
При первичном туберкулезе, как правило, поражаются различные группы лимфатических узлов и прежде всего внутригрудные. Эта форма первичного туберкулеза — наиболее частая. У взрослых она развивается преимущественно в 18—24 года и редко в старшем возрасте. В ряде случаев за несколько месяцев до заболевания отмечается туберкулиновый вираж. Иногда бронхоаденит развивается вскоре после контакта с бацилловыделителями в семье, по квартире, в школе или на производстве. В части случаев начало болезни относится к детскому или подростковому возрасту и продолжается непрерывно в течение ряда лет.
Клиника опухолевидного бронхоаденита характеризуется более острым началом и выраженными симптомами интоксикации. У больных отмечаются нерезкие боли в груди, кашель, чаще сухой или с выделением небольшого количества слизистой или слизисто-гнойной мокроты, без примеси крови. У взрослых в отличие от детей раннего возраста кашель не бывает битональным или коклюшеподобным. Крайне редко наблюдается в старшем возрасте экспираторный стридор. Эти отличия обусловлены отчасти тем, что у взрослых стенки трахеи и бронхов менее эластичны и податливы, чем у маленьких детей, и поэтому даже значительно увеличенные лимфатические узлы не вызывают сдавления верхних дыхательных путей. У взрослых реже образуются пакеты крупных казеозных лимфатических узлов, особенно в области бифуркации, и поэтому не столь часто, как у детей, в особенности раннего возраста, вовлекаются в воспалительный процесс трахея, крупные бронхи, нервные стволы и их окончания.
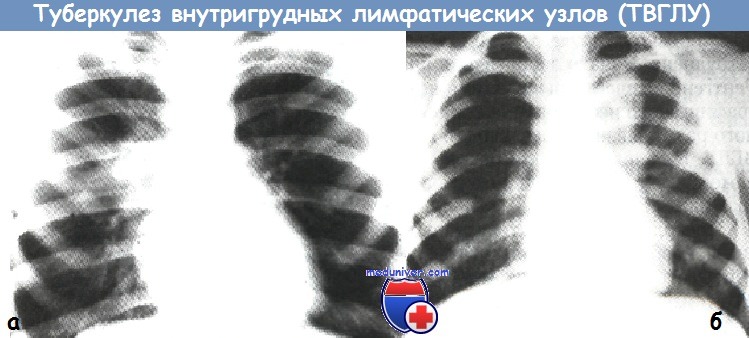
а - правосторонний туберкулез внутригрудных лимфатических узлов
(инфильтративная форма, рентгенограмма органов грудной клетки в прямой проекции)
б - левосторонний туберкулез внутригрудных лимфатических узлов
(туморозная форма, рентгенограмма органов грудной клетки в прямой проекции).
Распознать туберкулезный бронхоаденит с помощью только физических методов исследования трудно, а большей частью невозможно, несмотря на то что с этой целью уже давно предложены различные приемы и описано около 30 признаков (Кораньи и Делякампа, П. И. Философова, д'Эспина, Гейбнера, Смиса и т. д.). При туберкулезном бронхоадените у взрослых многие из перечисленных симптомов либо отсутствуют, либо встречаются непостоянно. Пожалуй, более частыми признаками являются притупление перкуторпого тона в паравертебральном пространстве и повышение тонуса мускулатуры в этой области.
Такое ограниченное значение физических симптомов даже при значительном увеличении внутригоудных лимфатических узлов у взрослых объясняется рядом причин: глубоким их залеганием в корнях легких и в средостении, массивностью мышечного слоя грудной клетки, прослойкой нормальной или воспалительно измененной легочной ткани, прилежанием сердца и крупных сосудов. В тех случаях, когда некоторые из этих признаков и отмечаются, они обусловлены не столько непосредственно аденопатией, сколько вторичными воспалительными и Рубцовыми изменениями в плевре, медиастинальной клетчатке и бронхах.
Основной способ распознавания бронхоаденита — рентгенологический, в основном рентгено- и томографический. Эти исследования проводят не только в дорсо-вентральной, но и в боковых и косых проекциях, применяют также поперечную томографию. Таким путем удается обнаружить тени увеличенных в размерах внутригоудных лимфатических узлов, нередко с сопутствующим периаденитом. Чаще всего поражаются бронхопульмональные узлы, реже другие группы внутригрудных лимфатических узлов. По нашим наблюдениям, только у 1/3 взрослых больных бронхоаденит рентгенологически представляется двусторонним. Но в действительности такие формы процесса встречаются, вероятно, чаще, так как не все группы увеличенных казеозных, но не обызвествленных лимфатических узлов доступны рентгенологическому выявлению.
При инфильтративном бронхоадените определяется картина гилита, т. е. воспаления корня легкого, который представляется увеличенным и деформированным. Наружный контур его тени нечетко очерчен (размыт). В ней теряется отображение сосудистых стволов и просветов крупных бронхов, но иногда дифференцируются очертания нерезко увеличенных лимфатических узлов.
При опухолевидном бронхоадените наружный контур значительно увеличенных корней легких четкий и образует волнистую или полициклическую линию за счет увеличенных лимфатических узлов. Перифокальное воспаление вокруг них отсутствует или слабо выражено, просветы бронхов и тени сосудистых стволов также плохо выявляются.
Лучше определяются увеличенные бронхопульмональные, паратрахеальные, правые трахеобронхиальные лимфатические узлы. Хуже дифференцируются левые трахеобронхиальные и бронхопульмональные узлы у внутренней стенки главного бронха. Почти не выявляются на обычных снимках крупные, но не обызвествленные бифуркационные узлы. Их удается обнаружить при томографии, особенно в косом и поперечном направлениях размазывания.
Несмотря на важное, часто решающее значение этих рентгенологических признаков, диагноз туберкулезного бронхоаденита должен основываться на результатах всестороннего исследования больного. Важное значение имеют различные клипико-иммунологические признаки специфической гиперсенсибилизации организма. По нашим наблюдениям, в этих случаях в 40% отмечаются гиперергические кожные реакции. Заслуживают внимания и некоторые лабораторные данные. Так, левый сдвиг нейтрофилов, относительная лимфопения, значительное ускорение РОЭ, гиперглобулинемия, повышенное содержание глобулинов чаще встречаются при инфильтративном и реже при опухолевидном бронхоадените.
При той и другой форме процесса редко находят микобактерии туберкулеза в мокроте или в промывных водах бронхов. В этих случаях бацилловыделение связано с поражением бронхов или с вовлечением в процесс легочной ткани.

Туберкулез у детей
Туберкулез – это социально опасная инфекционная болезнь, широко распространенная среди взрослых и детей, протекающая с образованием специфических очагов воспаления, туберкулезных гранулем. За последние годы заболеваемость участилась среди детей младшего возраста и подростков, что отражает тревожную эпидемическую ситуацию во всем мире. Раннее обнаружение и профилактика тяжелой инфекции стали первостепенной задачей для совместной работы педиатров и фтизиатров.

Туберкулез легких у детей – это актуальная проблема, с которой борются во всем мире
Причины
Палочка Коха – это туберкулезная микобактерия, которая обладает устойчивостью к внешним факторам. Ее жизнеспособность сохраняется при воздействии кислот и щелочей, заморозке, высушивании, действии многих антибактериальных препаратов. Палочка туберкулеза имеет уникальную способность преобразовываться в L-форму, которая приспосабливается к любым условиям.
Для человека опасны два вида туберкулезной палочки: бычий и человеческий тип.
Палочка Коха попадает в организм ребенка чаще всего воздушно-капельным путем, но возможны плацентарный, интранатальный, пищевой и контактный пути заражения. Вначале происходит образование первичного очага на том месте, где произошло внедрение возбудителя в организме. При благоприятных условиях микобактерия начинает активно размножаться, образуя туберкулезные бугорки в тканях. В дальнейшем очаги поражения способны кальцинироваться, трансформироваться в фиброзную ткань или рассасываться. При повторном контакте с возбудителем туберкулеза нередко возникает обострение болезни с дальнейшим прогрессированием и диссеминацией в другие органы.
К группе риска относятся:
- дети в возрасте до 2–3 лет;
- дети с ослабленным иммунитетом;
- имеющие неполноценное питание;
- дети, которые не получили в период новорожденности вакцину БЦЖ;
- лица, имеющие в анамнезе сахарный диабет и другие хронические болезни с частыми обострениями;
- ВИЧ-инфицированные;
- дети, проживающие в асоциальных семьях, где они могут контактировать с людьми, больными туберкулезом легких;
- эпидемические вспышки в дошкольных учреждениях, интернатах и школах;
- те, кто заразился в больницах и поликлиниках.
Симптомы туберкулёза
Существует несколько клинических периодов течения туберкулезной инфекции.
- Начальная фаза – это бессимптомный период, который длится от 1 до 3 месяцев с момента заражения ребенка туберкулезом. На этом этапе болезни выделяют отсутствие специфических симптомов, но при проведении пробы Манту выявляется вираж. Появляются первые признаки – положительная реакция на туберкулиновую пробу, что является обязательным условием для консультации и наблюдения фтизиатра один полный год.
- Туберкулезная интоксикация – это одна из форм туберкулеза, которая развивается в связи с образованием локального воспалительного процесса, который можно выявить только с помощью инструментальных методов исследования – рентгенографии и компьютерной томографии. Клинические симптомы данной формы неспецифические: дети становятся вялыми, отказываются от приема пищи, вес снижается, появляется головная боль, сонливость, раздражительность, частые простудные заболевания. Специфическим признаком является субфебрильная температура в течение долгого времени, которая периодически сменяется высокими пиками на температурной кривой до 39 °С, такое состояние сопровождается повышенным потоотделением в ночное время суток. При тщательном осмотре пациента врач может заметить небольшое увеличение периферических лимфоузлов.
- Первичный туберкулезный комплекс характеризуется воспалительным процессом, лимфангитом, лимфаденитом. Данный симптоматический комплекс чаще всего распространяется в легочной ткани и кишечнике, реже может располагаться в кожных покровах, мозговых и слизистых оболочках, в миндалинах и других тканях. Первичный туберкулезный комплекс клинически проявляется резким ухудшением общего состояния ребенка, может маскироваться под грипп или пневмонию, появляются выраженная интоксикация, сильный кашель и одышка.
- Туберкулезный бронхоаденит — это поражение палочкой Коха внутригрудных лимфоузлов, характеризуется изменением корня легких и средостения. Помимо лихорадки и интоксикации, у ребенка появляется выраженная боль на спине между лопаток, сильный коклюшеподобный кашель, под кожей в области груди и шеи наблюдается выраженность венозной сети. Осложнениями данной формы туберкулеза у детей могут быть эмфизема или множественные ателектазы.

Первые симптомы туберкулеза неспецифичны, именно поэтому нужно вовремя обследовать ребенка для установления точного диагноза
Диагностика
Для массового обнаружения туберкулеза у детей используют пробу Манту, а позже с 16 лет ежегодно выполняется флюорография с профилактической целью. Для пациентов с подозрением на ранний туберкулез проводится специфический метод – Диаскин-тест, проба Коха или Пирке.
К стандартным методам обследования относят:
- общий анализ крови – незначительная анемия, повышение количества лейкоцитов и увеличение СОЭ;
- общий анализ мочи – незначительное повышение кетоновых тел и белка из-за выраженной интоксикации, лейкоцитоз.
В противотуберкулезном диспансере осуществляется тщательный сбор анамнеза, осмотр родителей, выявление возможных путей заражения и источников инфекции, оценивается динамика туберкулиновых проб, а также проводятся специфические лабораторные и инструментальные методы исследования.
- Бронхоскопия является специфическим методом исследования, так как способна оценить деформацию тканей трахеи и бронхов, выявить признаки туберкулезного бронхита и увеличенные лимфатические узлы, а также получить смывы.
- Рентгенография и компьютерная томография органов грудной клетки визуализирует туберкулезные изменения в легочной ткани, а также наличие увеличенных внутригрудных лимфоузлов.
- Микроскопическое и биологическое исследование мокроты, промывных бронхиальных вод, плевральной жидкости, испражнений, спинномозговой жидкости позволяет выявить с помощью бактериологического метода наличие микобактерии туберкулеза, клеточный состав материала.
Диагностика туберкулеза у детей начинается с раннего возраста, когда производят вакцинацию БЦЖ
Дифференциальная диагностика
Начальный период туберкулеза имеет стертую клиническую картину, именно поэтому опытный доктор должен уметь проводить дифференциальную диагностику болезни.
Коклюш – это детское инфекционное заболевание, которое характеризуется приступообразным, спастическим кашлем со слизью и выраженной интоксикацией. При раннем туберкулезе может наблюдаться подобная клиническая картина, но с отсутствием прозрачной слизистой мокроты.
Эпидемический паротит проявляется поражением слюнных желез. Заболевание характеризуется увеличением околоушной железы. Этот симптом можно спутать с увеличением лимфоузлов при туберкулезе.
Краснуха имеет схожую симптоматику. Наблюдаются лихорадка, интоксикация, что также характерно для туберкулеза, но потом появляется сыпь.
Корь протекает с гриппоподобным синдромом, что затрудняет постановку диагноза в начале данной болезни. Только в период появления особых высыпаний можно выявить истинное заболевание.
Лечение
Принципы противотуберкулезной терапии у детей заключается в следующем:
- ребенок должен находиться в специализированном противотуберкулезном учреждении;
- строгое соблюдение режима отдыха, питания и бодрствования;
- высококалорийное сбалансированное питание;
- применение немедикаментозных методов лечения;
- лекарственная терапия включает комбинации химиотерапевтических препаратов;
- длительность терапии – от 3 месяцев;
- постоянный диагностический контроль во время терапии и в период реабилитации;
- применение поддерживающей терапии после излечения.
Прогноз
После проведенного лечения может наблюдаться значительное улучшение и даже полное выздоровление. Но не стоит забывать о том, что туберкулез легких имеет способность давать рецидивы. Именно поэтому постоянный контроль и наблюдение лечащего врача требуется на протяжении длительного времени.
В запущенных случаях улучшение состояния может не наблюдаться даже при интенсивной терапии. Тяжелый прогноз чаще всего наблюдается у детей раннего возраста.
Профилактика
- В период новорожденности впервые начинают проводить специфическую профилактику туберкулеза с помощью вакцины БЦЖ.
- К неспецифическим методам относятся рациональное и сбалансированное питание, хорошие санитарно-гигиенические условия, физически активный отдых, закаливание ребенка.
- Систематическая туберкулинодиагностика, которая проводится бесплатно в медицинских учреждениях в детских садах и школах с целью обнаружения туберкулеза.
Родителям стоит немедленно обратиться к специалисту при выявлении первых признаков заболевания у ребенка.
Читайте также:


