Возбудителем туберкулеза является пневмококк
1. Возбудителем туберкулеза являются:
г) патогенные грибы.
2. Возбудитель туберкулеза погибает под воздействием:
3. Источниками туберкулезной инфекции являются:
в) продукты питания;
г) больные туберкулезом люди и животные.
4. В плане заражения туберкулезом для человека наиболее опасны:
5. Продукт животноводства, с которым человек чаще всего может получить возбудителя туберкулеза:
6. Основной путь проникновения туберкулезной инфекции в организм человека:
7. Заболевание, при котором человек становится наиболее уязвимым к туберкулезной инфекции:
а) острый бронхит;
г) сахарный диабет.
8. Среди вторичных форм туберкулеза наиболее часто встречается:
9. У детей чаще встречается:
а) туберкулезная интоксикация;
б) туберкулез внутригрудных лимфатических узлов;
в) первичный туберкулезный комплекс;
г) все выше перечисленное.
10. Фаза туберкулезного воспаления, указывающая на активность процесса:
11. Фаза туберкулезного процесса, характерная для неактивного туберкулеза:
12. В активном лечении туберкулеза нуждаются пациенты:
13. К противотуберкулезным препаратам относят:
а) преднизолон, димедрол;
б) лазикс, гипотиазид;
в) этамбутол, пиразинамид;
г) аспаркам, панангин.
14. Препарат, применяемый при туберкулезе с патогенетической целью:
15. С диагностической целью применяют:
16. С диагностической целью туберкулин необходимо вводить:
17. Результат р. Манту читается через:
18. Р. Манту расценивается как отрицательная при размере папулы:
19. Р. Манту расценивается как положительная при размере папулы:
20. Результат р. Манту, при котором ребенку необходима консультация врача-фтизиатра:
21. Метод исследования при туберкулезе, позволяющий получить результат в самое короткое время:
а) окраска мазка;
б) посев на питательную среду;
в) заражение животного;
г) все выше перечисленное.
22. Для ранней диагностики туберкулеза у детей проводят:
а) анализ крови, анализ мочи;
23. Для своевременной диагностики туберкулеза легких у взрослых применяют:
в) анализ крови, анализ мочи;
г) реакцию Манту.
24. Инструментальный метод, применяемый для диагностики туберкулезного менингита:
а) стернальная пункция;
б) плевральная пункция;
в) спинномозговая пункция;
г) все выше перечисленное.
25. Для диагностики туберкулеза почек применяют:
а) анализ мочи, анализ крови;
б) бак. посев мочи;
в) внутривенную пиелографию, УЗИ почек;
г) все выше перечисленное.
26. Туберкулез половых органов у женщин чаще поражает:
в) маточные трубы;
г) наружные половые органы.
27. При туберкулезе легких чаще поражается доля:
г) нет закономерности.
28. В консультации врача-фтизиатра нуждаются пациенты:
а) злоупотребляющие алкоголем;
б) страдающие хроническим бронхитом;
в) страдающие сахарным диабетом;
г) с пневмонией верхнедолевой локализации.
29. Для специфической профилактики туберкулеза применяют:
г) этионамид, пропионамид.
30. Для химиопрофилактики туберкулеза применяют:
а) рифампицин, стрептомицин;
б) ПАСК, пирозинамид;
в) этамбутол, этионамид;
г) фтивазид, изониазид.
31. Витамин, рекомендуемый при проведении химиопрофилактики:
32. Оптимальная продолжительность для проведения химиопрофилактики:
33. Вакцинация от туберкулеза проводится на:
а) 1-2 день жизни;
б) 3-4 день жизни;
в) 4-7 день жизни;
г) 8-10 день жизни.
34. Вакцинацию от туберкулеза проводит:
г) медицинская сестра.
35. Первую ревакцинацию от туберкулеза необходимо проводить в:
36. Перед ревакцинацией детям не проводят:
б) измерение температуры;
г) оценку состояния здоровья.
37. Метод введения вакцины БЦЖ:
38. Прививочная доза БЦЖ в миллиграммах;
39. Прививочная доза БЦЖ в миллилитрах:
40. Для отбора на ревакцинацию необходимо провести:
в) р. Манту с 2 ТЕ;
г). р. Манту с 5 ТЕ.
41. Вакцинация от туберкулеза проводится:
42. Поствакцинный кожный знак, свидетельствующий о качестве проведенной вакцинации:
43. Возможные осложнения на введение БЦЖ:
а) келоидный рубец;
б) холодный абсцесс;
г) все выше перечисленное.
44. Осложнение, возникающие при подкожном введении вакцины:
а) холодный абсцесс:
б) келоидный рубец;
45. Осложнение на введение БЦЖ, которое нельзя лечить оперативным путем:
а) холодный абсцесс:
б) келоидный рубец;
46. Наиболее информативный для диагностики туберкулеза легких вид лабораторного исследования:
в) анализ мокроты;
47. В консультации врача-фтизиатра нуждаются:
б) дети с гиперергической реакцией Манту;
в) контактные по туберкулезу;
г) все выше перечисленное.
48. Туберкулезный очаг медсестра должна посещать:
б) 1 раз в 3 месяца;
в) 1 раз в 6 месяцев;
г) 1 раз в 12 месяцев.
49. Для дезинфекции мокроты применяют:
б) 2,5% активированный хлорамин;
г) все выше перечисленное.
50. При подозрении на туберкулез необходима консультация:

Туберкулез является опасным хроническим инфекционным заболеванием, ежегодно уносящим миллионы человеческих жизней. Коварство болезни заключается в почти бессимптомном течении, разрушении различных органов и внутренних систем, сопровождающееся образованием гранулем и перерожденных очагов.
Возбудитель туберкулеза – микобактерия – патогенный микроорганизм, открытый лишь в середине XIX века.
Последующие исследования выявили несколько видов инфекции, строение, особенности развития и размножения, пути распространения и механизм действия. Но, несмотря на большой багаж знаний о микобактерии туберкулеза, умение с ней бороться, победить страшное заболевание пока не удается.
Общая информация
Предположения о заразном характере туберкулеза высказывались врачевателями еще во времена Гиппократа, но обнаружить возбудителя болезни удалось лишь в XIX веке Р. Коху. В его честь и назвали микобактерию. На сегодняшний день палочка Коха является устаревшим термином, современные врачи используют иное название – микобактерия.
Современной медицине известно около 100 видов микобактерий. Все они относятся к роду Mycobacterium, распространены в земле, воде и среди людей, вызывают лепру, туберкулез, микобактериоз. Ученые подразделяют их на несколько видов:
- Патогенные (вызывающие туберкулез)
- Потенциально патогенные (могут вызвать микобактериоз)
- Сапрофиты (питающиеся мертвыми организмами). Для человека не опасны.
Возбудителями туберкулеза являются микроорганизмы нескольких видов:
- Mycobacterium tuberculosis (относится к человеческому виду) – виновник развития заболевания в 92-97 % случаев.
- Mycobacterium bovis (бычий вид) – провоцирует туберкулез у крупного скота, заражает людей в 5 % случаев. Наиболее распространен в странах с часто возникающей заболеваемостью домашних животных и где принято употреблять в пищу сырое молоко. Микобактерии туберкулеза чаще вызывают заболевания костей и лимфатических узлов.
- Mycobacterium africanum – относится к промежуточному виду, является виновником заболевания в 3 % случаев. К микобактерии туберкулеза этого вида в основном чувствительны жители Черного континента.
В редких случаях вызвать туберкулез могут еще два вида возбудителя, относящиеся к группе потенциально патогенных для человека: мышиного и птичьего типа. Последний тип возбудителя является особенно опасным для ВИЧ-инфицированных.
Строение микобактерий

Возбудители туберкулеза у человека
Возбудители заболевания имеют типичную для всех микобактерий форму – в виде прямых или чуть изогнутых палочек с затупленными краями. У них нет спор, жгутиков. Нередко встречаются зернистые, овальные, стрептококкоподобные формы. Размеры микобактерий могут быть разными, так как на это влияет возраст и факторы существования: наличие питательной среды и условия благоприятствования. В среднем они бывают длиной от 1 до 4-10 мкм и шириной 2,2-0,5 мкм.
Благодаря своему уникальному строению, микобактерии туберкулеза обладают высокой степенью приспособляемостью к различным условиям, что обеспечивает их феноменальную живучесть. Организм состоит из клеточной стенки, бактериальной цитоплазмы, мембраны и ядра, содержащего кольцевую ДНК.
Клеточная стенка состоит из трех слоев, и устроена таким образом, что остается неприступной для многих химических веществ, не поддается она также и механическому давлению, ограждая организм от различных повреждений. Внешний слой содержит восковые полисахариды, обеспечивающие жизнедеятельность и устойчивость к враждебным внешним факторам.
Такое строение и высокая защищенность позволяет микобактерии туберкулеза выдерживать неблагоприятные для нее условия, приспосабливаться к новым факторам существования. Для людей это свойство представляет главную трудность в лечении туберкулеза и его предупреждении. Кроме того, осложняет терапию и умение бактерии при попадании в организм не вызывать ярко выраженной интоксикации. Такие особенности микроорганизма способствуют незаметному развитию болезни.
Ученые установили, что бактерии во многом схожи с лучистыми грибами-актиномицетами. Их роднит медленная скорость развития, особенности размножения, полиморфизм. Также обнаружилось, что микобактерии, как и грибы, при определенных условиях могут создавать нитевидные разветвленные формы с утолщениями на концах. Эта схожесть и стала поводом к изменению термина – вместо палочки Коха микроорганизм стали называть микобактерией.
Состав
Как и во всех живых организмах, значительную часть в составе микобактерий занимает вода – на ее долю приходится около 86 %. Помимо жидкости, она содержит углеводы, белки, соли, жиры, но количественное соотношение и вид соединений настолько сложен, что пока до конца не изучен. Помимо воды, установлено точное содержание золы – 2,6 %.
Липиды в составе микобактерии представляют наиболее многочисленный и разнообразный состав. На их долю приходится до 1/3 веса, а по некоторым научным источникам – до 40 %. Белки (туберкулопротеины) составляют более половины сухого веса микроорганизма. Углеводы представлены различными по структуре полисахаридами (от самых простых до высокоорганизованных). Также в микобактерии имеются минералы: кальций, железо, магний и другие элементы. Необходимость и предназначение некоторых химических соединений микроорганизма пока до конца не установлены.
Особенности размножения и развития
Для нормальной жизнедеятельности микобактериям необходим кислород, по этому признаку их считают аэробными организмами. Но обнаружено, что даже при скудном поступлении кислорода или его отсутствии палочки способны расти и размножаться.
Свойства микобактерий
Благодаря характерным биологическим, физическим и химическим характеристикам, микобактерии обладают высокой устойчивостью ко многим агрессивным веществам: спиртам, кислотам, щелочам. Для удобства и краткости это свойство называют кислотоустойчивостью.
Помимо этого, возбудители туберкулеза обладают следующими свойствами:
- Иммуногенность – то есть способность вызывать иммунный ответ
- Патогенность – способность провоцировать развитие заболеваний
- Вирулентность – уровень болезнетворности, способность заражать организм-хозяин, расти и размножаться в нем, вызывая негативные изменения
- Изменчивость – способность приспосабливаться к разным условиям, приобретать новые свойства и терять прежние.
При возникновении неблагоприятных условий возбудители заболевания способны мимикрировать в ответ угрозе – принимать формы или состояния, которые невозможно обнаружить. Бактерии распадаются на мельчайшие невидимые зерна, которые могут преодолевать бактерийные преграды. Когда условия для существования вновь становятся благоприятными, из этих частиц снова образуются палочки. Такие фильтрующие формы возбудителя считаются не отдельным типом, а проявлением изменчивости микроорганизма.
Что такое механизм передачи
Микобактерии туберкулеза жизненно необходима миграция из инфицированного организма в здоровый – это единственный способ сохранения ее как вида. Постоянное нахождение в одном месте нереально, так как продолжительность жизни каждого живого существа ограничена, а вместе с его смертью прекращает свое существование и возбудитель.
После выхода из зараженного организма микобактерия становится незащищенной, лишившись естественной среды обитания. Несмотря на высокую живучесть, способность сохранять активность в течение многих месяцев и лет, этот процесс не бесконечен, и, для того чтобы продолжить существование, микобактерии требуется попасть в благоприятные условия другого организма. Этот процесс называется механизмом передачи. Условно его можно разделить на несколько этапов:
- Выход возбудителя из прежнего организма
- Временное нахождение во внешней среде
- Внедрение в новый здоровый организм.
Характер механизма передачи определяется местом нахождения возбудителя в старом организме, путей выхода из него и расположения ворот в новом.
Выход из инфицированного организма происходит при естественных физиологических процессах (с дыханием, при лактации, мочеиспускании) и проявлениях болезни (с кашлем, выделениями из носа, при поносе и др.). В новый организм возбудитель проникает через дыхательные пути и ЖКТ.
Как происходит инфицирование
Заражение возбудителями туберкулеза происходит несколькими способами:

Аэрогенным: воздушно-капельным при контакте (со слюной, дыханием), воздушным (в закрытом помещении – воздухом, насыщенным инфекцией), воздушно-пылевым (при вдыхании пылевых частиц с одежды и постели больного). Аэрогенный способ является основным путем проникновения возбудителя в организм (в 95 % случаев).- Алиментарным – при употреблении зараженных продуктов и жидкостей.
- Контактным путем – через кожные покровы и слизистые оболочки.
- Внутриутробным способом (встречается редко) – при нарушении плацентарного барьера или попадании околоплодной жидкости в организм плода.
Источниками заражения туберкулезом являются люди и животные с болезнью в активной стадии, имеющие воспалительные и патогенные изменения.
После инфицирования следует инкубационный период, который длится от двух недель до месяца. В местах локализации инфекции под ее действием происходит образование бугорков, содержащих скопление лейкоцитов и других клеток, в центре которых находится микобактерия. Формируется первичный очаг – инфекционная гранулема, а в близлежащих лимфатических узлах происходит специфический воспалительный процесс, т. е. образуется первичный туберкулезный комплекс.
Если у человека сильная иммунная система, то вокруг очага образуется соединительная ткань, блокирующая выход инфекции. В капсулированном состоянии возбудитель может находиться длительное время, сохраняя жизнеспособность. При таком развитии получается, что у человека есть иммунитет к заболеванию, но одновременно он является носителем инфекции.
В случае низкого уровня защитных сил и под воздействием неблагоприятных факторов, в очаге начинается активное размножение бактерий, развивается творожистый некроз. По мере развития заболевания, в патогенный процесс вовлекаются окружающие ткани органа.
В зависимости от особенностей организма человека, локализации микобактерий у больного может развиться легочная или внелегочная форма туберкулеза.
Устойчивость микобактерий
Характерной особенностью возбудителей туберкулеза является устойчивость к химическим веществам и физическим воздействиям, они способны к восстановлению жизнедеятельности даже после высушивания.
- Доказано, что микобактерии сохраняют жизнеспособность в высохшей слюне, следах мокроты, частичках тканей и пыли в течение 2-7 месяцев, воде – свыше 12, а в земле – около трех лет. Вместе с тем, ученые обнаружили, что микобактерии плохо переносят прямой солнечный свет (гибнут в течение двух часов) и особенно чувствительны к ультрафиолетовым лучам.
- Также весьма неустойчивы микроорганизмы к повышению температуры воды: при нагревании жидкости до 60 °С они погибают в течение часа, при 65°С – спустя 15 минут, 80 °С – после 5-7, 100 °С — 5.
- В свежем молоке микобактерии живут до 10 суток, но погибают в скисшем под воздействием молочной кислоты. Возбудители сохраняют жизнеспособность в масле в течение нескольких недель, а в твердых сырах – месяцев.
- В отличие от иных патогенных микроорганизмов, микобактерии туберкулеза лучше приспособлены к воздействию дезинфицирующих веществ: растворы фенола или лизола (соответственно – 5 % и 10 %-й) уничтожают их в течение суток, а в 4 %-ом растворе формалина возбудители гибнут только через три часа. Наиболее чувствительны они к растворам хлорсодержащих веществ – хлорамину и хлорной извести.
Высокая приспособляемость микроорганизма осложняет работу врачам, так как микобактерия способна получать лекарственную устойчивость в ответ на противотуберкулезные препараты. Привычные лекарства перестают воздействовать на инфекцию, и подобрать оптимальную схему лечения становится все сложнее. Сегодня в мире наблюдается рост туберкулеза, вызванного инфекцией с иммунитетом против лекарств.
Сравнительно недавно – всего полтора столетия назад с момента открытия микобактерии – врачам удалось найти способы лечения одного из самых страшных заболеваний. Несмотря на обширные знания медиков о микроорганизме и умении его подавлять, возбудитель туберкулеза не собирается сдаваться. Он приобретает все более новые формы, приспосабливается к изменяющимся условиям. Поэтому справиться с ним пока чрезвычайно трудно.
На протяжении многих десятилетий людям не было известно, что вызывает заболевание и каким образом происходит заражение.
Первым прогрессом в исследовании туберкулеза стало открытие инфекционного характера болезни. Обнаружение произошло в результате экспериментов Вильмена. Ученый заразил кролика чахоткой при подкожном введение сыворотки, изготовленной из ткани больных.
Возбудитель туберкулеза был открыт в 1882 году немецким микробиологом Робертом Кохом в результате многочисленных экспериментов. Став ученым, чье имя вошло в историю микробиологии.
Палочки Коха относятся к роду микобактерий. Представителей таксона объединяет сапрофитность, широкий ареал обитания и схожая морфология.
Возбудитель такой болезни как туберкулез является анаэробным организмом, поэтому недуг чаще всего поражает легкое, как самый насыщенный кислородом орган. Это устойчивые и неподвижные грамположительные палочковые бактерии, которые могут быть как прямыми, так и изогнутыми по форме.
Разновидности микобактерий

Выделяют два типа микобактерий вызывающих болезни человека: человеческий (Mycobacterium tuberculosis), крупного рогатого скота и других животных (М. bovis).
Первый становится причиной развития заболеваний в 92 % случаев.
Размножение микобактерий туберкулеза
В основном палочка Коха множится бесполым путем, то есть делением пополам. В результате чего из материнской клетки получаются две новые идентичные дочерние клетки.
Микроорганизм делится через каждые 15-18 часов при наличии благоприятных условий. Хотя у стафилококков это действие занимает чуть менее 30 минут. Это усложняет процесс исследования возбудителя. Бактерии размножаются как внутри, так вне клеток.
Характеристика микобактерий
Стенка возбудителя туберкулеза покрыта плотной восковой оболочкой. Поэтому палочку Коха сложно выделить классическими красителями, которые используют в микробиологии.
Применяют специфический метод по Цилю-Нильсену. Этот способ визуализации основан на свойстве кислотоустойчивости возбудителя. Препарат окрашивается при помощи метиленового синего в красный цвет. Это делает бациллы особенно заметными на фоне голубоватого оттенка основных тканей.
Особенности строения клеточной стенки способствует высокой устойчивости микроорганизма в окружающей среде.
Бактерии могут существовать без воды и при резких колебаниях температуры, потому что при воздействии неблагоприятных условий, клетка погружается в состояние анабиоза.
Возбудитель заболевания устойчив к кислотам, щелочам и спирту. Благодаря этому палочки Коха обладают высокой живучестью во внешней среде: на предметах сохраняются 3-4 месяца, в пыле – более недели, в воде – около 150 дней.
Микобактерия туберкулеза погибает под воздействием ультрафиолетового облучения или кипячения в течение 30 минут. Самое главное, что клетки разрушаются от солнечного света за 6-8 часов. Это необходимо помнить при проведении дезинфекционных работ.
Пути заражения
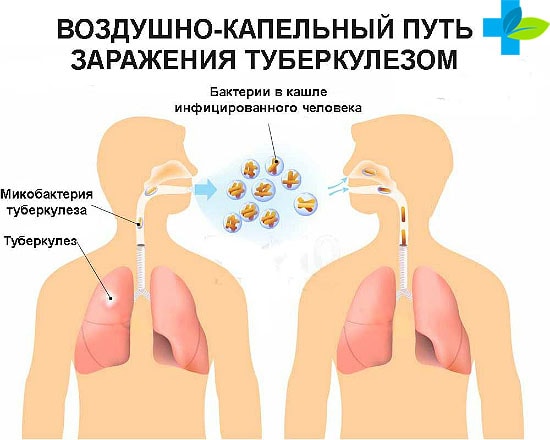
Механизм аэрогенный, а основной способ подхватить это воздушно — капельный и пылевой, так же как и при дифтерии. Но также имеет место алиментарный (при распространении М. bovis), контактный и внутриутробный тип заражения туберкулезом.
Источником возбудителя являются больные чахоткой люди или носители. Благоприятные условия для развития эпидемического очага создают огромные скопления народа, поэтому в нашей стране наибольшую значимость имеют тюрьмы, большие рабочие коллективы, школы и детские сады. Потому что данную категорию жителей сложнее всего контролировать на наличие туберкулеза.
Болезнь часто развивается у ВИЧ положительных пациентов.
Очаг туберкулезной инфекции может быть особо опасным в тех случаях, когда человек страдает открытой формой, при которой микроорганизмы могут диссеминировать в окружающую среду.
Значение при заражении заболеванием имеет продолжительный контакт бациллоносителя со здоровыми людьми.
Входными воротами для инфекции выступает слизистая оболочка ротовой полости, лимфатическое глоточное кольцо и другие системы органов. В зависимости от места инвазии возбудителя, первичный очаг различается локализацией развития заболевания.
Диагностика выявления микобактерий
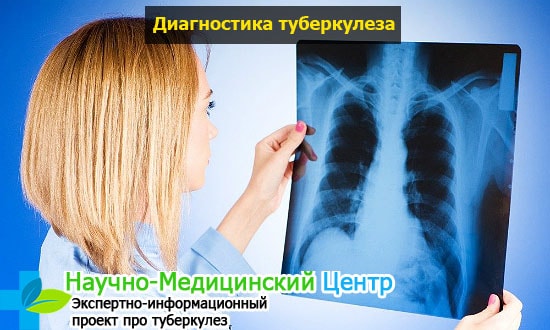
Начальным этапом для определения микобактерий является обнаружение пациентов с типичным для туберкулеза анамнезом. У больного отмечается слабость и субфебрильная температура. При дальнейшем прогрессе патологии наблюдается сухой кашель и мокрота.
Признаки выявляет врач общей практики при приеме в больнице. Он же проводит дифференциальный анализ с другими заболеваниями легких.
Поставить диагноз тубёркулёз поможет флюорография. Метод, который является основным скрининговым тестом для выявления заболевания среди населения. Его проводят всем гражданам один раз в два года.
При наличии подозрений на развитие болезни, проводится рентгенографическое обследование органов грудной клетки для уточнения диагноза. Необходима дифференциальная диагностика туберкулем от раковых образований в легком.
Но данный тип исследования нечувствителен к закрытой форме заболевания.
К способам выявления туберкулеза относится анализ мокроты на возбудителя. Окрашивание биологической жидкости происходит по Циль-Нильсену. Если в исследованном мазке содержится больше 5 микобактерий в одном поле зрении, то риск развития заболевания крайне велик.
Для окончательной постановки диагноза, исследование должно показать положительный результат не менее 3 раз. Наряду с микроскопическим анализом мокроты, в развитых странах проводят посев выделений больного на элективные среды. Однако колонии растут очень медленно — появление первых отмечают через 4-8 недели.
Для диагностики используют анализ крови, несмотря на то, что специфические изменения отсутсвуют. В результатах можно наблюдать признаки воспалительной реакции, которая проявляется лейкоцитозом, увеличением количества лимфоцитов, плазмоядерный сдвигом, СОЭ, моноцитозом.
Проба Манту. Для проведения данного теста используют туберкулин. Вещество, которое Роберт Кох выделили из продуктов жизнедеятельности палочек. Оно вызывает ответную реакцию только у людей, ранее сенсибилизированных микобактериями или вакцинированных.
Принадлежность к одной из данных групп можно определить по степени развития специфической аллергической реакции замедленного типа. Раствор вводится внутрикожно. Через сутки иди двое образуется инфильтрационный очаг, а уже на третьи оценивается состояние места введения туберкулина на руке, и проводятся описание размера кожной реакции при помощи линейки.
Один из новых методов выявление возбудителя основан на избирательной амплификации нуклеиновых кислот при помощи полимеразной цепной реакции (ПЦР). Чаще всего применяется при внелегочных формах заболевания.
Исследование информативно при выборе терапии пациента, так как позволяет определить штамм бактерии и наличие у неё устойчивости к разным видам антибиотиков.
Лечение туберкулеза
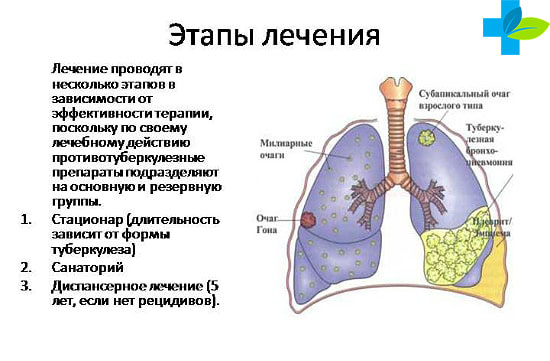
Это долгий процесс, который занимает от 6 месяцев до 2 лет. Длительность терапии зависит от лекарственной устойчивости штамма. Лечение проводится на протяжении всего времени и с использованием противотуберкулезных препаратов разного спектра воздействия.
Отсутствие грамотного лечение в последствие может привести к смертельному исходу.
Признаками выздоровления пациента являются заживление туберкулезных изменений, отсутствие симптоматики и восстановление трудоспособности. Поэтому неправильное проведение лечения может привести к инвалидности больного.
Основными методами терапии заболевания является:
1) Химиотерапия.
Способ лечения химическими реагентами. Химиотерапия направлена на снижение скорости деления микобактерий туберкулеза (бактериостатическое воздействие) или уничтожения их в организме больного (бактерицидное влияние).
2) Санаторно-гигиенический режим и лечебное питание. Нахождение в санатории необходимо для профилактики развития осложнений, а также повторных обострений.
3) Прием гормональных препаратов.
Глюкокортикоиды оказывают противовоспалительный эффект и противосклеротическое воздействие, обусловленное антифиброластическим влиянием и разрушением образованного фибрина. А также снижают степень развития аллергической реакции.
4) Противотуберкулезная терапия;
Используется две группы средств:
- Препараты первого ряда: изониазид, пиразинамид, стрептомицин, рифампицин, этамбутол, фтивазид;
- Медикаменты второго эшелона (при отсутствии эффекта от приема лекарств первого ряда): амикацин, каномицин, аминосалицилат натрия (ПАСК), дапсон, циклосерин и другие.
5) Хирургическое лечение.
Показания к проведению операции.
- Фиброзно — кавернозный туберкулез.
- Низкая эффективность лекарственной терапии на протяжении 4 — 6 месяцев.
- Кровоизлияния, развитие гематом или же кровотечений.
- Туберкулема легких.
- При больших размерах кальцинированных участков.
Основные методы лечения можно дополнить народными средствами. Использование всех рекомендаций врача приводит к быстрой ремиссии заболевания и благоприятному прогнозу.
Профилактика туберкулеза
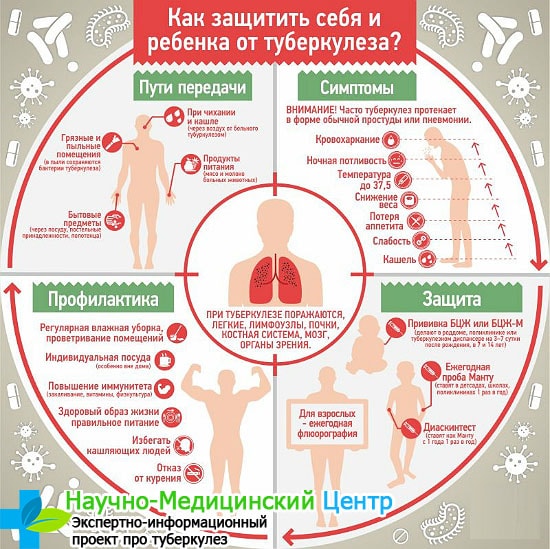
- Ранее выявление источника возбудителя, путем проведение скринингового исследования среди населения. Врач обязан указать в отчете количество инфицированных лиц. Изоляция заразных людей от общества.
- Проведение в очаге развития инфекционного процесса текущей и заключительной дезинфекции, которые представляют собой проведение уборки с применением обеззараживающих средств.
- Специфическая профилактика при помощи вакцинации (БЦЖ). Ослабленные бактерии вводят внутрикожно в первую неделю жизни ребёнка. После проведения данной процедуры на плече остается келоидный рубец.
Также в возрасте 7 и 14 лет проводят ревакцинацию. Данная вакцина имеет хорошие отзывы и зарекомендовала себя, как эффективная мера профилактики.
Бесплатная консультация Вконтакте. ЖМИ на ссылку!

Тесты по Фтизиатрии с ответами. Ответы на вопросы по дисциплине Фтизиатрия.
Фтизиатрия.
Возбудителем туберкулеза является:
Источником туберкулезной инфекции является:
+больные туберкулезом люди и животные
При алиментарном заражении туберкулезом для человека наиболее опасны:
Заболевание при котором человек становится наиболее уязвимым к туберкулезной инфекции:
У детей чаще встречается:
туберкулез внутригрудных лимфатических узлов
первичный туберкулезный комплекс
все выше перечисленное
Какие симптомы характерны для туберкулеза:
слабость, зуд кожи, потливость, боль за грудиной
одышка, раздражительность, плохой сон
периодичное повышение температуры, кровохарканье, приступы удушья
кашель более трех недель, румянец на щеках, бледность кожи лица, повышение температуры +в вечернее время
Осложнения при туберкулезе легких:
острая почечная недостаточность
острая сердечная недостаточность
+кровохарканье, легочное кровотечение
Фаза туберкулезного воспаления, указывающая на активность процесса:
С диагностической целью применяют:
Результат реакции Манту читается через:
Для диагностики туберкулеза легких у взрослых проводят:
анализ крови и мочи общий
+Флюорографию органов дыхания
Для специфической профилактики туберкулеза применяют:
адаптогены (жень-шень и др.)
Вакцинация от туберкулеза проводится детям на:
10-12 день жизни
Вакцинация от туберкулеза проводится:
в противотуберкулезном диспансере
Наиболее информативное лабораторное исследование при туберкулезе:
Возможно ли излечение туберкулеза народными средствами:
Какая группа препаратов используется при этиотропном лечении туберкулеза:
Можно ли прервать лечение туберкулеза при нормализации самочувствия:
да, на короткое время
да, заменив лекарственные препараты на народные средства
Фаза туберкулезного процесса, сопровождающаяся массивным бактериовыделением
Для первичной туберкулезной интоксикации характерна лихорадка:
Проба Манту считается положительной при
инфильтрате размером 1-2 мм
инфильтрате размером 2-4 мм
+инфильтрате размером 5 мм и более
Для проведения пробы Манту используют
комплекс противотуберкулёзного иммуноглобулина
При проведении пробы Манту туберкулин вводят
Место введения вакцины БЦЖ
+верхняя треть плеча
верхняя треть предплечья
средняя треть плеча
средняя треть предплечья
Вакцина БЦЖ – это
комплекс противотуберкулёзных иммуноглобулинов
+живая ослабленная вакцина
Рекомендации по питанию больному туберкулезом:
ограничить жидкость, увеличить количество морепродуктов
увеличить объем легкоусвояемой пищи, ограничить соль
ограничить легкоусвояемые углеводы, растительные жиры
+увеличить калорийность пищи, количество белка и витаминов
Достоверный признак легочного кровотечения:
приступообразный кашель, кровохарканье. бледность кожи
+выделение пенистой алой крови с кашлевыми толчками
рвота с примесью крови или типа кофейной гущи, тахикардия
бледности кожных покровов, снижение артериального давления
При туберкулезе в мокроте можно обнаружить
Ранние симптомы туберкулеза
лихорадка, кашель с гнойной мокротой
приступ удушья, стекловидная мокрота
+длительный субфебрилитет в вечернее время, покашливание
одышка, "ржавая" мокрота
При применении стрептомицина медсестра должна следить за
Для профилактики нейротоксического действия изониазида используются
+витамины группы В
При лечении туберкулеза применяют
Наиболее частый путь передачи туберкулеза
В органах и тканях при туберкулёзе образуются
Устойчивость к двум и более препаратам-это:
+множественная ленаретвенная устойчивость
Наиболее частое осложнение при постановке подкожно БЦЖ:
потеря сознания и остановка дыхания
помутнение в глазах
Для бактериоскопического исследования мокроты на МБТ используют метод окраски:
Первый противотуберкулезный препарат:
Интервал между вакцинацией БЦЖ и любой другой профилактической прививкой составляет не менее:
Читайте также:


