Антибиотики при гепатите и панкреатите
В 35% случаев заболевание протекает с присоединением патогенных микроорганизмов, поэтому антибиотики при панкреатите назначают при высоком риске развития гнойных осложнений за счет активации условно патогенной микрофлоры. При выборе антибактериального препарата учитывают его тропность к ткани поджелудочной железы: его прием должен создавать максимально высокую концентрацию в пораженном органе.
Антибиотики при воспалении поджелудочной железы
Распространение патогенных микроорганизмов при панкреатите происходит:
- гематогенным,
- лимфогенным,
- восходящим путем.
В последнем случае инфекция попадает из близлежащих органов пищеварения: двенадцатиперстной кишки, желчного пузыря, системы воротной вены.
Конкретные антибиотики для поджелудочной железы, кратность и длительность приема назначается врачом с учетом:
- тяжести состояния,
- сопутствующей патологии,
- аллергологического анамнеза,
- противопоказаний.
Правила и особенности приема антибиотиков

При выборе антибактериального препарата учитываются:
- способность проникать через гематопанкреатический барьер в ткани воспаленной железы и близлежащих органов,
- противопоказания к назначению конкретного антибиотика,
- чувствительность микрофлоры,
- побочные явления препарата.
Среди побочных действий чаще всего встречаются аллергические реакции в виде:
- высыпаний, сопровождающихся зудом,
- ринита,
- отека Квинке — жизнеугрожающего состояния.
В таких случаях препарат немедленно отменяется.
Возможно развитие интоксикации противомикробным препаратом. Поэтому прием лекарственных средств имеет определенные правила:
- не употреблять алкоголь на протяжении всего периода лечения,
- соблюдать совместимость назначаемых медикаментов,
- не превышать разовую и суточную дозу,
- принимать строго через равные промежутки времени.
При несоблюдении хотя бы одного правила появляются:
- головные боли,
- головокружения,
- снижение слуха,
- нарушение координации движений.
Частое применение антибиотиков вызывает привыкание патогенной флоры к лекарственному препарату из-за возникающих мутаций. Оно связано с бесконтрольным и беспорядочным употреблением противомикробных средств. Излечить заболевание в таком случае вряд ли удастся. Поэтому пить или колоть можно препарат, назначенный только специалистом.
Лечиться самостоятельно категорически запрещено, иначе больной орган будет вновь воспаляться.
Это может привести к развитию отдаленных тяжелых последствий и вызвать:
Раньше традиционное использование антибиотиков при панкреатите применялось не только для лечения панкреатита, но и для профилактики гнойных некрозов. Было обнаружено, что на фоне снижения случаев развития сепсиса увеличилось число грибковых инфекций после антибиотикопрофилактики. Кроме того, грибковая инфекция:
- сопровождалась значительным повышением летальности при хирургических вмешательствах по поводу инфицированного панкреонекроза,
- увеличивалось как общее пребывание в стационаре, так и нахождение в реанимационном отделении.
Назначение антибиотиков у пациентов с прогностически тяжелым течением панкреатита считается целесообразным. Хотя отбор пациентов для проведения антибиотикопрофилактики сложен: острый панкреатит на ранних стадиях, как правило, редко определяется с помощью КТ. Как высокоточный метод диагностики панкреонекроза он не является рутинным и назначается довольно редко.

Доказано, что антибиотик (если у больного развился острый панкреатит) способен снизить риск инфицирования при панкреонекрозе, но не влияет на летальность.
Назначаются противомикробные препараты в случае подтвержденного панкреонекроза и имеющейся угрозе развития:
- сепсиса,
- перитонита,
- забрюшинной флегмоны,
- абсцесса головки поджелудочной железы.
Но также они используются для лечения:
- холангита,
- стаза желчи, если желчный пузырь заполнен конкрементами,
- множественных кист, если имеется воспалительный процесс и поджелудочная железа резко болезненна.
Если обостряется хронический панкреатит, заболевание необходимо лечить противомикробными средствами, когда достоверно выявлены:
- перипанкреатит методом УЗИ и КТ,
- острый холецистит, холангит или обострение хронического процесса в пузыре,
- избыточный бактериальный рост в толстой кишке.
Виды антибиотиков, применяемых при панкреатите
В случае если обострение выражено, применяется лечение сильнодействующими антибиотиками последних поколений. Назначение делает врач, учитывая клиническую картину, тяжесть состояния, имеющиеся противопоказания. Он также уточнит, зачем назначен каждый конкретный препарат, сколько времени и в какой дозировке и лекарственной форме (таблетка или укол) необходимо принимать медикаменты.
Учитывая, что панкреатит — заболевание тяжелое и трудноизлечимое, если появилось воспаление и хоть один симптом панкреатита, необходимо принять спазмолитик и срочно вызвать врача или бригаду скорой помощи. Назначать самостоятельно себе какие-либо лекарства до осмотра врача опасно: клинические проявления могут стать стертыми, что затруднит диагностику.

Затягивать с комплексным лечением, которое должно быть назначено при панкреатите, недопустимо. Поэтому используется антибиотик широкого спектра действия, если есть показания к его применению. Применяется он, не дожидаясь ответа бакпосева на чувствительность флоры к антибиотикам. Когда будет получен результат исследования, терапия корректируется с учетом состояния больного и чувствительности антибактериального состояния. При необходимости меняется антибиотик.
Список антибактериальных препаратов, необходимых для лечения, обширен:
- цефалоспорины 3 и 4 поколений (Цефтриаксон, Цефаперазон, Цефипим),
- аминопенициллины, устойчивые к В-лактамазе (Сульбактам),
- пенициллины (Амоксиклав, Аугментин, Флемоксин Солютаб),
- карбапенемы (Меропенем, Эртапенем),
- макролиды (Азитромицин, Кларитромици, Амоксициллин),
- фторхинолоны (Моксифлоксацин, Гатифлоксацин).
Название препарата из одной группы может быть разным. Это зависит от страны-производителя и фармацевтической фирмы, которая его выпускает. Цена лекарств с одним и тем же действующим веществом также отличается: оригинальные препараты намного дороже дженериков. Но это не говорит о том, что эффективность копий гораздо ниже брендового препарата.
Взрослый может лечиться любым препаратом, назначенным врачом из этого перечня, при условии, что нет противопоказаний. У ребенка используются не все группы антибиотиков:
- фторхинолоны и карбепенемы угнетают рост и развитие костей,
- цефалоспорины токсически влияют на печень.
Не рекомендуется принимать:
- аминогликозиды (Амикацил, Нетилмицин),
- цефалоспорины I поколения (Цефалексин, Цефазолин),
- аминопенициллины (Ампициллин, Амоксициллин).
Их концентрация в тканях поджелудочной железы не достигает необходимого терапевтического уровня.
Острый панкреатит является асептическим патологическим процессом, возникающим в результате каких-либо препятствий. Поджелудочный сок с содержащимися в нем энзимами не может покинуть пораженный орган — начинается самопереваривание (некроз). Происходит также накопление выпота с высоким содержанием биологически активных веществ – это ответная реакция организма на обостренный процесс воспаления. При контакте с брюшиной ткани раздражаются, развивается перитонит.
В этом случае эффективны антибиотики широкого спектра действия:
Изначально (в первые 2–3 дня) их вводят внутривенно или внутрибрюшинно. В дальнейшем можно делать инъекции внутримышечно или перейти на таблетизированный прием.
Если обостряется хронический панкреатит, антибиотики назначаются только в случае перипанкреатита, когда процесс распространяется на окружающие органы (при воспалении желчного пузыря — холецистите). Применяются:
При отсутствии выраженных клинических проявлений болезни и гнойных осложнений необходимости в назначении антибиотиков при хроническом процессе в поджелудочной железе нет.
Антибиотики в лечении холецистопанкреатита

Реактивный панкреатит развивается вследствие острой патологии других пищеварительных органов: желчного пузыря и его протоков, кишечника. Клиническая картина напоминает острый панкреатит. При обострении холецистопанкреатита, протекающем с высокой температурой, выраженными болями, поносом и рвотой, применяются:
- высокоэффективные цефалоспорины 3 и 4 поколений,
- макролиды (они накапливаются в желчи в высокой концентрации) – Кларитромицин, Азитромицин.
Несмотря на возможные побочные действия и возможность осложнений во время терапии антибиотиками, их необходимо принимать по назначению врача, поскольку в тяжелых случаях эти лекарства могут спасти жизнь.
К жизненно важным органам относятся печень с поджелудочной железой. Они осуществляют секреторную работу, участвуют в пищеварении. Функция печени заключается в очистке крови, обеззараживании и выведение токсичных веществ.
Поджелудочным органом регулируется процедура пищеварительного и обменного процессов. При болезни одного из них происходит ухудшение функционирования второго органа. Для лечения назначают терапию медикаментами.
Подбор препаратов для лечения поджелудочной железы и печени проводится, опираясь на сведения об истории болезни, итоги исследований, диагноз и прилегающие заболевания. Терапия функциональных изменений в продуктивности поджелудочной с печенью пилюлями проходит как при фазе острого течения болезни, так и вследствие патологий хронического типа.
Классификация медикаментозных препаратов для печени и поджелудочной
Диета при панкреатите, протекающем совместно с гепатитом, это непременное условие успеха терапевтического курса, проводимого с помощью определённого курса лекарственных средств.
В арсенале медикаментозных препаратов, позволяющих излечить острый воспалительный процесс, поразивший одновременно поджелудочный секреторный орган и печень, имеется не один десяток названий лекарственных средств.
Все они классифицируются определённым образом, в зависимости от того, какую терапевтическую цель выполняет конкретное лекарство.
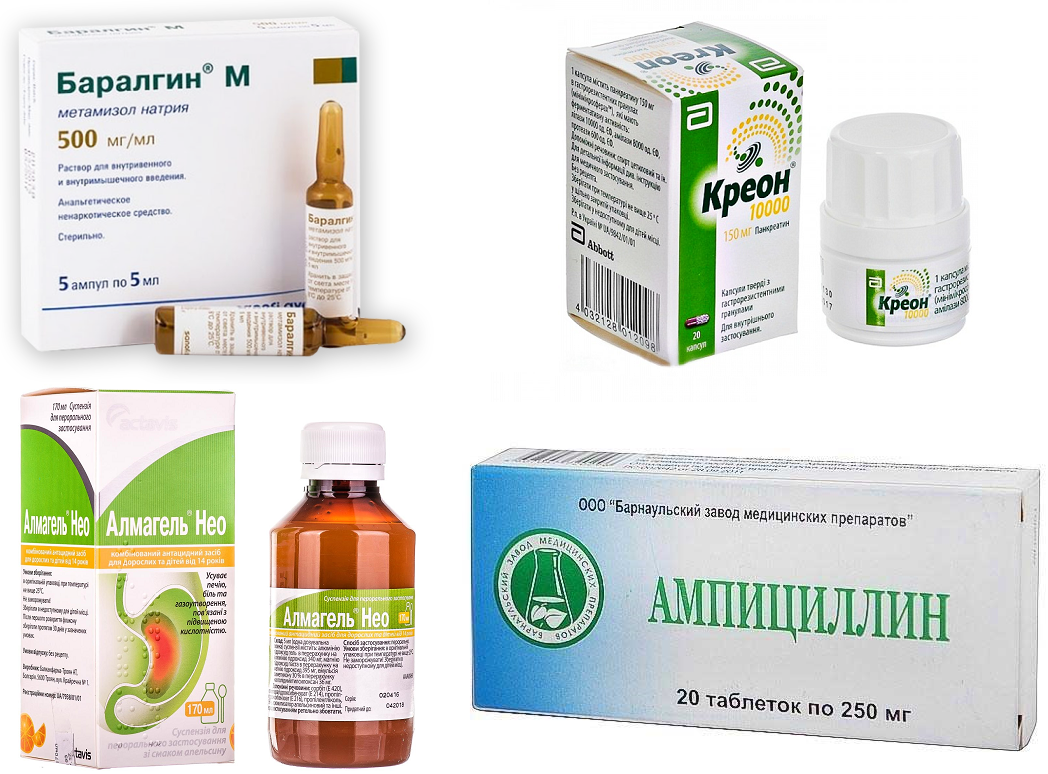
Список лекарств, помогающих лечить совместную болезнь поджелудочной железы и печени, а также их терапевтическое действие, можно посмотреть в таблице:
| Фармацевтическое действие | Терапевтические цели | Препараты выбора |
| Обезболивающий эффект | Купируют спазмы и острые боли. | Баралгин, Но-Шпа, Спазган, Папаверин. |
| Компенсация ферментной недостаточности. | Облегчают работу пищеварительных органов и устраняют воспалительный процесс. | Энзим Форте, Панкреатин, Креон, Фестал. |
| Нейтрализация агрессивного кислотного секрета. | Предотвращают дальнейшее разрушение тканевых структур пищеварительных органов. | Маалокс, Алмагель, Фосфалюгель. |
| Угнетение патогенной бактериальной микрофлоры. | Снижают воспаление и отёчность. | Тобрамицин, Ампициллин, Доксициклин, Цефобид, Цефспан. |
Выбрать оптимальное лекарство для поджелудочной железы и печени может только гастроэнтеролог, ознакомленный с результатами диагностического исследования конкретного пациента.
Врач этой квалификации способен, ориентируясь на общее состояние человека, и учитывая каждый негативный симптом, подобрать такой медикаментозный препарат, который окажет хороший лечебный эффект одновременно на оба органа и не спровоцирует развития побочных эффектов.
А также адекватное назначение лекарств позволит избежать таких опасных осложнений, как дистрофия или инфильтрация жировой клетчатки печени или поджелудочной, рак одного из этих органов или сахарный диабет.
Лекарственные средства для улучшения работы печени и терапии панкреатита
Номенклатура лекарств, предназначенных для улучшения работы печени и при болезни поджелудочной железы, большой. Если одновременно болит поджелудочная железа и печень пострадавшего сразу помещают в больницу на лечение, и прописывается совместная терапия больных органов.
Применяются следующие препараты для восстановления печени и при панкреатите, для лечения поджелудочной железы:
- чтобы устранить болезнетворную микрофлору прописывают таблетки антибактериального воздействия – Бисептол, Сигмамицин, Бактрим. Лечение панкреаса при болях в печени осуществляется на протяжении 7 суток, обязательным условием является прием пробиотиков. Антибиотики не используются при болезнетворных печеночных проявлениях, при беременности;
- для избавления от острой спастической боли применяют лекарства с обезболивающим действием и снимающие спазмы – Дротаверин, Но-Шпа;
- чтобы защитить органы пищеварения от разрушения принимают гепатопротекторы – Гептрал, Карсил, Гепабене.
Однако проводить лечение лишь при помощи данных групп медикаментов расценивается, как нерационально. Для более действенного лечения, пациенту также необходимо принимать таблетки, которые помогают восстановить пищеварение.
Применение гепатопротекторов
Гепатопротекторы это медикаменты, которые способны положительным образом воздействовать на основную функциональность печени, нормализуют выработку пищеварительных ферментов, способствуют защите клеток от распада и восстановить пораженную паренхиматозную ткань органа.
Различают следующие виды гепатопротекторов:
При этом их действенность не доведена. Однако если лечение проводить совместно с лекарствами этой группы, то наблюдается благоприятная динамика.
Гепатопротекторы для защиты печени подразделяются:
- фосфолипиды – способны улучшить биохимические показатели органа, устранить возникшие дистрофичные явления, стабилизовать перепонку клеток гепатоцитов, а также тормозят омертвение здоровых участков.
- аминокислоты – способствуют защите клеток печени от влияния токсинов и продуктов, приводят в норму синтезирование белка и обмен липидов – Орнитин, Метионин.
- синтетические геапатопротекторы – имеют все свойства остальных групп, защищают и восстанавливают печень – Ацетилцистеин, Урсодезоксихолевая кислота.

Противовирусные средства при печеночной патологии
Если изменения в функциональности поджелудочной и печенки были вызваны микроорганизмами вирусного происхождения, то лечебный курс направлен на употребление лекарств в устранении вируса.
В лечении печенки применяют комбинацию эффективных препаратов – Интерферон, Рибавирин. Благодаря Интерферону повышается иммунитет от вируса, подавляется произрастание болезнетворных клеток. Помимо этого средства не позволяют осуществиться вирусному синтезу. Совместное лечение используется при наличии гепатита B и C вирусного происхождения.
Другие недорогие средства противовирусного действия.
Лечебная процедура с использованием медикаментов, которые снимают воспаление, занимает 5-10 суток. Бороться с симптомами болезней печени и поджелудочной допустимо только после консультации с врачом и назначения им дозировки взрослым больным и детям, в каждой конкретной ситуации.

Медикаменты на основе расторопши и артишока
При заболевания печени и воспалении поджелудочной железы рекомендуют пить пилюли на основе расторопши и артишока.
Самым популярным лекарством, где имеется расторопша, выделяют Карсил. Главным элементом пилюль является сухая вытяжка плодов растения.
Расторопша также присутствует в медикаментах:
Из медикаментов, которые владеют полевым артишоком в составе, выделяют Хофитол.
У артишока желчегонный эффект, улучшая отход желчи из желчного пузыря, увеличивая объем образованной за сутки мочи. Наблюдается поэтапная очистка крови от мочевины и аммиака, состояние больного улучшается. Хофитол, пьют, чтобы вылечить печеночный фиброз, помимо этого его советуют для применения при хроническом гепатите.

Особенности одновременного лечения печени и поджелудочной
При нарушении печени, автоматически появляются сбои в работе поджелудочной железы и наоборот.
Это вызвано тесной связью органов, поскольку они задействованы в пищеварительной системе.
Если человек страдает одновременно от гепатита и панкреатита, то лечение может проводиться только под контролем специалиста, но важно знать особенности одновременной терапии:
- Обязательно надо использовать таблетки для печени и поджелудочной железы, которые оказывают защитное действие. Среди них можно выделить Эссенциале, Гептрал. Они надежно защищают печень и поджелудочную от возможных повреждений и раздражений, в результате жирных продуктов, спиртного. Кроме того, медикаменты исключают застойные процессы в организме.
- Нужно использовать фитосредства, среди которых выделяют Гепабене и Силимар. Такие таблетки могут остановить разрушительное действие во внутренних органах, за счет чего печенка начинает восстанавливаться, а поджелудочная стабилизирует свою работу и выделение ферментов
- Рекомендуется инфузионное лечение. Для этого применяются питательные растворы, которые вводятся больным через вену. Они помогают сократить признаки интоксикации, что развивается после воспаления, кроме того нормализуется кислотно-щелочный баланс.
- Для укрепления иммунной системы используют витамины.

Обязательно больным надо придерживаться строго питания, возможно врач посоветуют в дополнение принимать средства из народной медицины, которые улучшать действие медикаментов, избавить от некоторых симптомов болезни.
После удаления острых симптомов болезней в условиях больницы, пациентам обязательно надо использовать лечебный меры в домашних условиях.
Это исключит вероятность рецидива, но точный список препаратов и процедур назначает доктор.

При воспалении поджелудочной железы больному назначается комплексная терапия. Сегодня разберем, какие назначают антибиотики при панкреатите, и какие могут возникнуть последствия при самолечении.
Когда назначают антибиотики
При воспаленной поджелудочной железе в комплексное лечение входит прием спазмолитических, ферментативных и антибактериальных препаратов. Помимо этого, необходимо строго соблюдать режим питания.

При хроническом панкреатите в случае рецидива (повторного развития либо усугубления) болезни, курс лечения антибиотиками подбирается индивидуально для каждого больного.
Если на данном этапе лечения заболевание прогрессирует, то в таком случае назначают уже антибиотики. Как правило, прописывают курсом в 5-7 дней, все зависит от степени тяжести болезни и общего состояния больного.
Важно! При хроническом течении панкреатита длительность приема лекарственных средств рассчитывается в индивидуальном порядке, чтобы предотвратить ухудшения или рецидив.
При тяжелом течении, назначают антибиотики при панкреатите у взрослых с комбинированным спектром действия. В комплексе прописывают антибактериальные препараты.
На заключительном этапе после основного лечения, в обязательном порядке больному необходимо пройти курс пробиотиков. Такие средства помогут восстановить микрофлору кишечника.
При панкреатите у взрослых антибиотики могут назначить в таблетированной форме выпуска.
Что могут прописать больному:
- Азитромицин: относится к группе полусинтетических антибиотиков. Активный компонент азитромицин дигидрат. Препарат обладает достаточно сильным противомикробным и бактериостатическим спектром действия. За счет сильного активного компонента, лекарство быстро подавляет синтез белка, непосредственно микробной клетки. При панкреатите назначают в дозировке по 1 таблетке, принимать утром и вечером после основного приема пищи. Курс лечения составляет от 7 до 10 дней, при необходимости назначают более длительный прием.
- Абактал – противомикробный препарат. Активный компонент пефлоксацин мезилат, способен ингибировать фермент ДНК-гиразы, тем самым нарушается репликация бактерии, которые и вызывают заболевание. Принимать во время приема пищи, средняя суточная дозировка составляет 800 мг.
- Амоксиклав, препарат имеет два активных вещества – амоксициллин, который представлен в форме тригидрата, а также клавулановая кислота. Дозировка таблеток подбирается в индивидуальном порядке (стандартная схема приема: при остром панкреатите назначают по 250 мг, при хроническом по 125 мг).
Каждый перечисленный антибиотик при панкреатите имеет свои противопоказания, в том числе и побочные эффекты. Поэтому перед тем как использовать антибиотики при воспалении поджелудочной железы, необходимо в обязательном порядке проконсультироваться с лечащим врачом.
Не всегда при воспалении поджелудочной железы назначают антибиотики в виде таблеток. Часто врачи прописывают короткий курс инъекций.

Не рекомендуется принимать антибиотики для лечения панкреатита по самоназначению, поскольку это может значительно усугубить дальнейшее прогрессирование болезни.
Хорошо себя зарекомендовал препарат Цефотаксим, отпускает строго при наличии рецепта. Лекарственное средство относится к антибиотикам III поколения, обладает противомикробным действием. Максимальная концентрация веществ в плазме крови наблюдается через полчаса после введения препарата. В отличие от иных антибиотиков, бактерицидная концентрация Цефотаксима в крови больного может сохраняться на протяжении 12 часов. Выводится примерно в 30% в неизменном виде с мочой, около 20% в виде активных метаболитов.
Дозировка: назначают по 2 мл Цефотаксима (препарат разводят с физиологическим растворе в соотношении 1/4). Для достижения лучшего результата, можно разводить препарат с 1% лидокаином.
Второй не менее эффективный препарат – Доксициклин. Полусинтетический антибиотик, который относится к группе тетрациклины. Обладает выраженным бактериостатическим спектром действия, поэтому активные компоненты лекарства быстро угнетают синтез белка патогенных микроорганизмов.

Доксициклин вводится внутривенно или внутримышечно. При приёме внутрь Доксициклин почти полностью абсорбируется из желудочно-кишечного тракта.
Курс лечения длится на протяжении 5-7 дней, дозировка препарата и количество инфекций подбирается в индивидуальном порядке.
Часто при панкреатите врачи назначают больным Цефтриаксон. Лекарственное средство относится к классу цефалоспоринов, поэтому обладает сильным бактерицидным спектром.
Дозировка: внутримышечно вводится по 1-2 грамма каждый день. Если клиническая картина при панкреатите носит ярко выраженный характер, то в таком случае назначают по 0,5-1 грамма каждые 12 часов.
При остром панкреатите
Сразу необходимо отметить, что острое течение болезни характеризуется асептическим патологическим процессом. Так как в поджелудочном соке содержится энзима, то она не может самостоятельно покинуть пораженный орган. На фоне этого у больного возникает некроз, иными словами происходит самопереваривание.
Для того чтобы предотвратить перитонит и иные осложнения, врачи назначают антибиотики с широким спектром действия.
Ципролет: отпускается при наличии рецепта, активный компонент — ципрофлоксацина гидрохлорид, относится к группе фторхинолонов.
Если имеются противопоказания к применению, назначают Левомицетин – бактериостатический антибиотик, который обладает широким спектром действия. За счет имеющегося в составе хлорамфеникола, лекарство на стадии переноса аминокислот т-РНК нарушает синтез белка, непосредственно в микробной клетке.
Дозировка двух перечисленных лекарств подбирается в индивидуальном порядке. Учитывается возраст, степень тяжести болезни, общее состояние и сопутствующие заболевания.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
При обострении хронического панкреатита
При таком течении болезни лучше не использовать лечение панкреатита антибиотиками. В связи с тем, что при хроническом панкреатите воспаление носит неинфекционный генез, то прием некоторых препаратов может вызвать серьезные осложнения со здоровьем. Помимо этого, активные компоненты лекарственных средств, при проникновении в просвет кишечника быстро уничтожают полезную микрофлору, и восстановить ее очень сложно.

Хронический панкреатит поджелудочной железы в подавляющем большинстве случаев — следствие своевременно не вылеченной острой формы.
Но, в редких случаях, даже при обострении хронического панкреатита врач-гастроэнтеролог может прописать короткий курс антибиотиков. Основное показание – развитие парапанкреатита.
Назначают:
- Ампиоксом. Препарат относится к полусинтетическим пенициллиновым антибиотикам. Взрослым назначают в дозировке по 0,5 -1 г, принимать 3-4 раза в день.
- Аугментин. Обладает бактерицидным спектром, выпускается в разнообразной форме выпуска. Таблетки назначают в дозировке по 125 мг, порошок 500/100 для инъекций по 100/200 мг.
Если панкреатит у беременных, то назначают антибиотики только пенициллинового ряда, например: Ампициллин.
Основные правила приема антибиотиков
Нижеописанные правила, помогут предотвратить осложнения и избавят от симптомов панкреатита.
- Максимальный эффект достигается путем в/м или в/в введения.
- Соблюдать строго назначенную дозировку лечащим врачом.
- Не принимать более 14-ти дней.
- Запивать таблетки негазированной водой.
- Соблюдать промежутки между приемами.
Как только вы заметили первые улучшения, не стоит резко прекращать их пить. Отмена препарата должна проходит по схеме, в противном случае вы не добьетесь положительного результата.
В заключении нужно отметить, что список антибиотиков, которые можно принимать при панкреатите большой, мы привели только самые эффективные. Но, не стоит заниматься самолечением, это ухудшит общее состояние или возникнуть осложнения.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Воспаление поджелудочной железы – это не только неприятное, но и довольно опасное явление, которое при отсутствии лечения или при неадекватной терапии способно даже лишить человека жизни. Как и в случае любого воспаления при панкреатите существует большой риск присоединения бактериальной инфекции, что обуславливает тяжелое течение болезни у каждого пятого пациента. Когда в дело вступает бактериальная инфекция купировать воспаление при помощи НПВС, ферментных препаратов и щадящего режима питания, разгружающих поджелудочную железу, практически невозможно. Ослабленный болезнью организм вряд ли сам сможет бороться со столь сильным, активно размножающимся врагом, а значит, нужны специальные препараты - антибиотики, которые и обеспечат противомикробное действие. Но антибиотики при панкреатите врачи предпочитают применять крайне осторожно, ведь это небезопасные лекарства, которые могут вызвать дополнительные проблемы.
Лечение панкреатита антибиотиками
Панкреатит – это болезнь любителей спиртного и почитателей блюд с выраженным вкусом (острая, соленая, жареная пища, использование пищевых добавок и сильных приправ). Конечно, сюда можно отнести и людей с лишним весом, и пациентов с хроническими инфекционными патологиями, и тех, кто слишком увлекается приемом лекарственных препаратов. Но все же две первые группы людей – это основная часть больных панкреатитом, причем более 90% пациентов с острой формой болезни – алкоголики и люди, злоупотребляющие спиртным. Таким образом, можно сказать, что наши вредные привычки превращаются в тяжелые заболевания по нашей же вине.
Острый воспалительный процесс в поджелудочной железе всегда сопровождается нарушением работы органа. Поэтому лечение панкреатита в первую очередь нацелено на то, чтобы не страдал процесс пищеварения. Ведь эффективность переваривания белков, жиров и углеводов напрямую зависит от выполнения поджелудочной железой своих функций.
Увы, даже сильные анальгетики не всегда способны помочь человеку с острым панкреатитом, особенно если болезнь дала осложнения. А осложнения в большинстве случаев объясняются распространением воспаления на другие органы и присоединением бактериальной инфекции. Вот тут как раз антибиотики при панкреатите и сыграют решающую роль в спасении жизни пациента.
Неужели все так страшно? Да, опасность существует и она вполне реальна. Воспалительная реакция всегда сопровождается выделением экссудата в значительных количествах (именно ним можно объяснить отек воспаленных органов). А сам экссудат считается питательной средой для бактерий, которые попав туда, начинают активное размножение, которое является смыслом их жизни.
Часть экссудата выходит на поверхность воспаленного органа (в нашем случае поджелудочной железы) и попадает на близлежащие органы пищеварения и в брюшную полость. Если в воспалительную жидкость попадет хотя бы даже один микроб, через время их станет столько, что воспаление начнется уже в брюшной полости (перитонит), а это патология с высоким уровнем летальности.
Но иногда, панкреатит изначально вызывается бактериальной инфекцией. Такое бывает довольно часто, и причиной всему становится в большинстве случаев холецистит и желчнокаменная болезнь. Мало того, что поджелудочная железа и желчный пузырь находятся в непосредственной близости друг от друга, а значит, воспаление с одного органа может легко перейти на другой. Так эти органы имеют к тому же общий проток, по которому желчь и панкреатический сок поступают в двенадцатиперстную кишку.
Нарушение нормального оттока желчи вследствие воспаления или желчнокаменной болезни приводит к застойным явлениям в желчном пузыре, требующим применения антибиотиков, а зачастую и хирургического лечения. Вместе с желчью патогенные бактерии могут забрасываться и в поджелудочную железу, вызывая воспаление органа. Это объясняет тот факт, что панкреатит довольно часто развивается на фоне холецистита и наоборот.
А поскольку инфекционный фактор в обоих случаях одного и того же вида, то антибиотики при панкреатите и холецистите назначают одинаковые. Чаще всего это защищенные пенициллины, цефалоспорины и макролиды, реже – тетрациклины и другие виды антибиотиков преимущественно широкого спектра действия.
В некоторых случаях приходится последовательно назначать по 2 и 3 вида антибактериальных препаратов, если лечение первым антибиотиком окажется неэффективным. Причиной такой неудачи чаще всего становится антибиотикорезистентность бактерий, которая с каждым годом становится все большей проблемой. Даже микроскопические организмы борются за выживание посредством мутаций и выработки новых свойств, помогающих им терять чувствительность к антибиотикам. А не зная врага (бактерию) в лицо, трудно сказать, какой антибактериальный препарат способен с ним справиться.
Логичнее всего было бы сразу провести анализ на возбудителя и его чувствительность к антибиотикам. Но методика мгновенного определения вида бактерии и ее свойств еще не разработана, а привычный анализ требует довольно продолжительного времени, которого в острой, тяжелой ситуации не так уж и много. Когда речь идет о жизни человека, до получения результатов лабораторных исследований его лечат антибиотиками широкого спектра действия, с которыми шанс повлиять на возбудителя болезни больше, чем в случае узконаправленных препаратов. К тому же зачастую имеет место комплексное воздействие не одного, а нескольких видов возбудителей воспаления.
Длительная болезнь – это удар по иммунной системе, поэтому хронические патологии всегда приводят к снижению иммунитета. А это как раз те условия, которые необходимы условно-патогенным микроорганизмам, чтобы начать активные действия и стать болезнетворными, ведь чем больше бактерий, тем больше в организме накапливается токсических продуктов их жизнедеятельности, которые провоцируют воспалительные процессы и интоксикацию организма.
Таким образом, антибиотики при хроническом панкреатите также могут быть назначены, если есть подозрение на бактериальный характер обострения. Например, человек обращается в больницу с жалобами на боль и тяжесть в области поджелудочной железы, но при этом он без срывов придерживался диеты, не злоупотреблял спиртным, не переедал, вел здоровый образ жизни. В этом случае причиной обострения панкреатита с большой вероятностью можно считать активизацию условно-патогенных бактерий либо проникновение в орган болезнетворных микробов.
По лимфатической системе бактериальный фактор, локализующийся даже в одном органе или его участке, способен распространяться по всему организму, а это еще один факт, говорящий в пользу антибиотикотерапии бактериального панкреатита любой формы.
После применения антибиотиков, боли и воспаление спадают уже буквально в течение ближайших 2-3 дней, но это вовсе не значит, что панкреатит вылечен. Избавиться от этой болезни не так просто. В большинстве случаев после острой фазы наступает хроническая, характеризующаяся периодами ремиссии и обострения. В любом случае тяжелый удар по поджелудочной железе, которым и является острый панкреатит, не проходит бесследно, поэтому врачи после выписки из больницы рекомендуют придерживаться диеты и всегда иметь при себе ферментные препараты.
Читайте также:


