Чем опасен наркоз при гепатите с
Пациентов часто интересует вопрос о том, делают ли операции при гепатите С. Несмотря на то что заболевание передается гематогенным путем, оно не является противопоказанием к проведению хирургического вмешательства. Вместе с этим существуют определенные ограничения, когда операцию делать нежелательно. Это обусловлено наличием серьезных осложнений со стороны печени, в результате чего существует высокий риск неблагоприятного исхода.
Делают ли операцию больным с гепатитом В или С?
Существует 2 вида оперативного вмешательства:
В первом случае пациент должен пройти тщательное обследование, в т. ч. сдать обязательный анализ крови на определение антител к вирусу гепатита С. Но даже при получении положительного результата человека все равно берут на операцию. Главное — убедиться в том, что не нарушено функционирование печени и других органов, что может значительно увеличить опасность хирургического вмешательства. Вместе с этим по данной причине никто не может отказать в операции при гепатите В или С.

Без проблем возьмут на хирургический стол пациента, у которого вирусный гепатит характеризуется минимальной, низкой или умеренной активностью. Ведь отсутствует повышенный риск для больного не перенести вмешательство.
При необходимости делать операцию людям по жизненным показателям подобное обследование даже не проводится. Поскольку для получения результатов анализов требуется довольно много времени, а малейшее промедление может стоить жизни пациенту, особенно если серьезные проблемы создает сердце. В данном случае достаточно определения общеклинических показателей, которые нужны для оценки всех рисков:
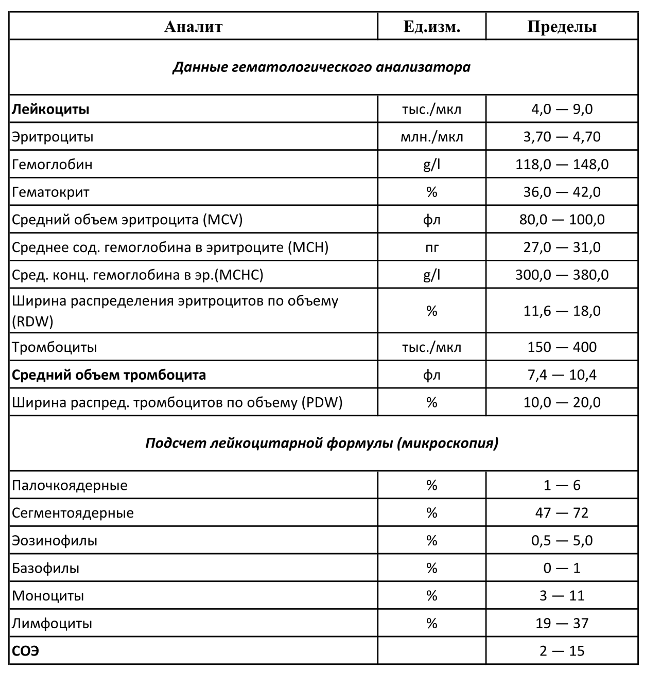
- общий анализ крови;
- биохимия;
- группа крови;
- резус-фактор;
- коагулограмма и др.
При этом каждый человек рассматривается как потенциально опасный, ведь никто не знает, здоров он или инфицирован одной из инфекций, передающихся гематогенным путем.
Более того, в некоторых случаях человек может находиться в стадии инкубации, когда инфицирование вирусом уже произошло, но обнаружить антитела в крови еще невозможно.
Противопоказания к проведению хирургического вмешательства
Можно ли делать операцию больным с гепатитом В или С? На этот вопрос существует только один ответ: никто не имеет права отказать пациенту в оказании неотложной медицинской помощи, особенно по жизненным показаниям.
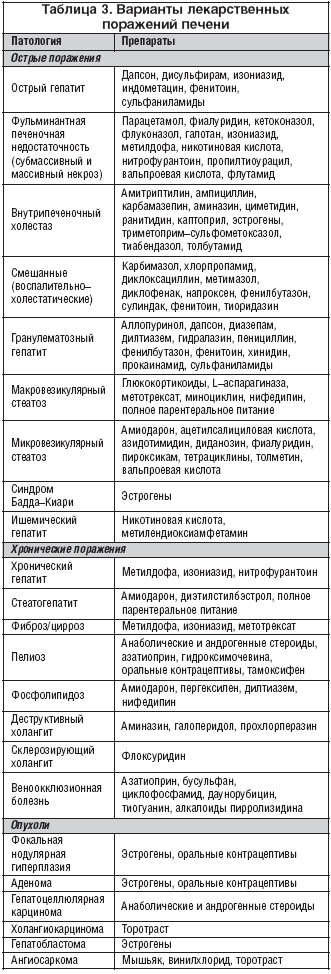
Однако существуют определенные ограничения по состоянию здоровья, когда проведение операции может иметь осложнения и весьма неблагоприятные последствия. В этом случае по возможности от нее нужно отказаться или немного отложить срок проведения до стабилизации состояния больного. Ведь некоторые лекарственные средства, которые используются для введения человека в наркоз, а также для послеоперационного лечения, способны оказать неблагоприятное воздействие на печень.
Плановое хирургическое вмешательство пациентам с гепатитом В или С проводят после полной проверки функции печени, которая более всего страдает от данного инфекционного недуга. Это возможно с помощью лабораторных анализов и инструментальных методов обследования.
Хирургическое вмешательство людям с острой печеночной недостаточностью, острым вирусным или алкогольным гепатитом, циррозом могут сделать только по жизненным показаниям. В других случаях, когда время терпит, сначала нужно пройти комплексную терапию с целью достижения ремиссии и максимальной компенсации нарушенных функций.
При наличии других острых заболеваний, угрожающих благоприятному исходу операции, их также нужно пролечить. К ним относятся:
- асцит;
- патологии свертывающей системы крови;
- энцефалопатия;
- нарушение функционирования почек.
Во время проведения хирургического вмешательства операционная бригада соблюдает технику безопасности, ведь при малейшей неосторожности существует высокий риск инфицирования серьезным недугом.
Частота заболеваний печени в США растет. В последние десятилетия увеличилась летальность от цирроза печени, что связывают с увеличением потребления алкоголя и ростом заболеваемости вирусными гепатитами (передающимися половым путем и при переливании крови). Цирроз печени является одной из основных причин смерти у мужчин 40-50 лет. По данным некоторых исследований, цирроз печени при аутопсии выявляют в 5%. Вследствие большого функционального резерва поражение печени начинает клинически проявляться уже в далеко зашедшей стадии заболевания. При компенсированном или латентно протекающем заболевании печени даже небольшой стресс может спровоцировать тяжелую дисфункцию печени. Примером такого стресса является анестезия и операция, которые оказывают неблагоприятное воздействие на печеночный кровоток (глава 34).
В настоящей главе обсуждается анестезия при сопутствующих заболеваниях печени. За исключением некоторых важных деталей, тактика анестезии при острых и хронических заболеваниях печени не имеет особых отличий. Хотя при желчно-каменной болезни отмечается лишь минимальное поражение печени, влияние анестезии на желчные пути также требует обсуждения.
Гепатит
Острый гепатит
Острый гепатит может быть обусловлен вирусной инфекцией, действием лекарственных препаратов и гепатотоксических веществ. Заболевание представляет собой остро возникшее повреждение гепатоцитов. Клинические проявления зависят от тяжести воспалительной реакции и, что более важно, от объема некротизированной паренхимы печени. Легкие воспалительные процессы могут протекать как бессимптомное повышение уровня сывороточных трансаминаз, тогда как обширный некроз печени проявляется острой печеночной недостаточностью.
Вирусный гепатит
Вирусные гепатиты чаще всего вызываются вирусами гепатита А, В и С. Гепатит С раньше называли сывороточным ни А ни В гепатитом. В последнее время выделяют еще несколько видов вирусного гепатита, в том числе гепатит D (дельта вирус) и гепатит E (кишечный ни А ни В). Гепатиты А и E передаются фекально-оральным путем, тогда как гепатиты В и С передаются чрескожно или при контакте с биологическими жидкостями человека. Гепатит D уникален в том отношении, что может передаваться любым путем, но для развития заболевания необходимо присутствие в организме хозяина вируса гепатита В. Могут вызывать гепатит и другие вирусы, включая вирус Эпштейна-Барр, вирус простого герпеса, цитомегаловирус и вирусы Коксаки, но они оказывают выраженное влияние и на другие органы.
Заболевание дебютирует 1-2-недельным продромальным периодом (усталость, недомогание, субфебрильная температура, тошнота и рвота), который в ряде случаев сменяется желтухой. Желтуха обычно исчезает через 2-12 недель, но для полного выздоровления, подтвержденного исследованием сывороточных трансаминаз, требуется 4 мес. Для определения типа вирусного гепатита необходимы серологические исследования, потому что сходство клинических проявлений не позволяет провести дифференциальный диагноз. Гепатиты В и С протекают тяжелее и выздоровление при них требует больше времени, чем при других формах. Значительно реже ведущим проявлением гепатита является холестаз (см. ниже). В редких случаях развивается фульминантный (молниеносный) гепатит, обусловленный массивным некрозом печени.
Хронический активный гепатит (см. ниже) развивается в 3-10% случаев после гепатита В и не менее чем в 50% случаев после гепатита С. При гепатите В бессимптомное вирусоносительство развивается у сравнительно небольшой доли больных; факторы риска включают лечение иммунодепрес-сантами и программным гемодиализом. В зависимости от исследуемой группы, от 0,3 до 30% больных гепатитом В остаются инфицированными, при серологическом исследовании у них сохраняется поверхностный антиген Bs(HBsAg). При гепатите С бессимптомными вирусоносителями становится 0,5-1% больных. При хроническом гепатите С в крови выявляют очень небольшое количество частиц вируса, они обнаруживаются время от времени или вовсе отсутствуют, поэтому риск заражения при контакте с кровью и биологическими жидкостями таких больных невелик. Риск заражения коррелирует с обнаружением РНК вируса гепатита в периферической крови (с помощью полимераз-ной цепной реакции — ПЦР). Заразные вирусоно-сители представляют большую опасность для персонала операционной. Помимо соблюдения мер защиты, предусматривающих исключение прямого контакта с кровью и выделениями (перчатки, маски, защитные очки, соблюдение предосторожности при использовании инъекционных игл), высокой эффективностью обладает вакцина против вируса гепатита В. Вакцины против гепатита С не существует. Более того, в отличие от гепатита В, после перенесенного гепатита С стойкого иммунитета не вырабатывается, так что при последующем контакте с вирусом возможна реинфекция. Профилактическое введение гипериммунного глобулина эффективно в отношении гепатита В, но не С.
Дата добавления: 2016-03-30 ; просмотров: 725 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ

При современном уровне медицины массивные хирургические вмешательства давно уже стали привычными и, как правило, хорошо переносятся пациентами. Но это всегда большой риск, так как иногда человеческий организм дает сбои, после чего проявляются различные патологии, в том числе печеночные.
Разрешено ли делать операции при гепатитах
Гепатиты B и C передаются гематогенным путем, то есть через кровь, однако это не может стать причиной отказа пациенту, нуждающемуся в оперативном лечении. Есть некоторые ограничения, связанные с состоянием здоровья человека, когда организм не выдерживает чрезмерной нагрузки, что приводит к неблагоприятному исходу.
По срочности операции делятся на две категории: экстренные, плановые. Если лечение запланировано заранее, все вопросы с хирургом урегулированы, то больному остается лишь пройти полное обследование на предмет состояния печени, нарушения в работе других органов и систем, которые могут вызвать осложнения. Рекомендуется сдать АСТ, АЛТ, ГГТП, билирубин. Особое внимание обращают на вирусную нагрузку. При минимальной активности заболевания в организме риск нежелательных эффектов незначительный.
Никто не имеет права отказать больному в проведении необходимой операции по причине выявления вируса гепатита B или C. Нежелание оперировать – это сугубо человеческий фактор, продиктованный страхом заражения, не имеющий под собой юридической почвы. Носителей заболевания лечат на общих основаниях, как и других пациентов.
В экстренных случаях, когда есть угроза жизни человека, обследование на гепатит не проводится вовсе. Анализ требует времени, которого у пациента нет. Даже незначительная заминка может стать фатальной. При этом назначают следующие обследования:
- определение группы крови и резус-фактора;
- тест на свертываемость;
- биохимический, общий анализ крови.

Общий анализ крови
Общеклинические показатели помогут оценить состояние больного и учесть риски. Если точных сведений о наличии вируса гепатита и прочих, передающихся через кровь инфекций, нет, то хирург воспринимает пациента как потенциально опасного. К тому же гепатит имеет продолжительный инкубационный период, когда человек уже заражен, а выявить антитела еще нельзя.
Хирургия подразумевает использование наркоза, что выступает дополнительной нагрузкой для больной печени. Вероятность возникновения угрозы для жизни и здоровья пациента с гепатитом B зависит от многих факторов:
- вида операции;
- применяемой анестезии;
- степени поражения печени;
- наличия сопутствующих патологических процессов в организме.
Обычно наркоз переносится больными гепатитом B неплохо, а вот послеоперационная терапия лекарственными препаратами вредна и дает значительную гепатонагрузку.
Категорически запрещено делать операции при гепатитах C и B, если диагностированы: острая печеночная недостаточность, энцефалопатия, вирусный или алкогольный гепатит в стадии обострения, цирроз, особенно отягощенный почечной или дыхательной недостаточностью, нарушение свертываемости крови. Хирургическое вмешательство проводится только в случае острой необходимости и реальной угрозы жизни.
Обострение заболевания требует сначала комплексной терапии, установления ремиссии и максимальной компенсации поврежденных функций органа. Любые дополнительные патологии, протекающие параллельно с гепатитом, также необходимо вылечить. В противном случае острые признаки и тяжелая симптоматика осложняет проведение операции.
При хроническом гепатите C исследуется активность АЛТ (аланинаминотрансферазы) и АСТ (аспартатаминотрансферазы). Эти показатели наиболее точно определяют степень поражения печени, прогрессирования болезни. Повышение печеночных ферментов в несколько раз является противопоказанием к операции. Если поставлен диагноз цирроз печени, то степень тяжести проверяется по шкале MELD (Model for End-stage Liver Disease). Показатель, превышающий 11, говорит о декомпенсированном заболевании, а индекс свыше 15 не позволяет выполнять хирургические манипуляции.

Регионарная анестезия
Лучше всего для пациентов с гепатитом подходят местная и регионарная анестезии, которые блокируют болевые ощущения на определенном участке тела. Не рекомендуется применять Галотан, так как препарат токсичен для печени. В 20% случаев вызывает ухудшение печеночных показателей, вплоть до некроза.
Возможные последствия
Предварительное обследование призвано максимально оградить пациента от возможных послеоперационных осложнений. Не следует скрывать от лечащего врача информацию о хронических заболеваниях, лекарственных препаратах, принимаемых на постоянной основе. Эти сведения помогут избежать ошибок в результатах лабораторных исследований.
Частота возникновения различных осложнений составляет порядка 35%. Чаще всего наблюдаются:
- обильные кровопотери;
- занесение инфекции, переходящее в сепсис;
- развитие воспалительных процессов;
- тромбоз вен;
- печеночная недостаточность.
Избежать дыхательных расстройств позволит ранняя активизация пациента и проведение специальной дыхательной гимнастики. Реактивный плеврит может развиться во время операции на фоне недостаточного дренирования, плохого оттока лимфы от печени, поддиафрагмального абсцесса.

Асцит
Довольно часто при хирургических вмешательствах наблюдаются кровотечения и пониженное давление, что вызывает снижение циркуляции крови и доставки кислорода в печень. Это может привести к асциту (скоплению свободной жидкости в брюшной полости) и гидротораксу (застою транссудата в плевральной полости).
В случае удаления части печени, длительная гипоксия и гипотония вызывают кровотечения, аллергию, сердечно-сосудистую недостаточность, что, в свою очередь, приводит к печеночной недостаточности культи органа.
Отдельно следует остановиться на рисках для медицинского персонала, связанных с возможностью заражения вирусами гепатита B и C. Биологическая безопасность при работе с режущими, колющими инструментами зависит от различных факторов: стажа (чем меньше опыта, тем чаще ранения), загруженности (усталость плохо сказывается на внимательности, координации), обеспеченности персонала средствами индивидуальной защиты (кольчужные перчатки, очки, аптечки, прививки).
Перед операцией лечащий врач предупреждает пациента о возможных рисках и осложнениях. Решение о целесообразности хирургического вмешательства может принять только опытный доктор на основании комплексной диагностики.
Узнаем как и для чего делают биопсию печени: пошаговое описание процедуры

Биопсией называется изъятие части клеток из органа или ткани при жизни организма и с наименьшим вредом для него. Это делается для исследования состояния данного органа (если биопсия преследует диагностические цели) или изучения строения клеток и тканей, принципов работы органа (если речь идёт о научных исследованиях).
В случае с человеческим организмом, в том числе и печенью, биопсию делают, чтобы исследовать, насколько орган здоров и выполняет возложенные на него функции.
Как правило, биопсия печени преследует следующие цели:
- Уточнение данных УЗИ печени и других форм и методов исследования (это может быть магнитно-резонансная либо компьютерная томография;
- При анализе на ферменты печени может понадобиться уточнение, что именно послужило причиной изменения их концентрации, в таких случаях так же применяют биопсию;
- Выяснение причин увеличения печени (которое легко прощупывается при пальпации);
- Выяснение причин возникновения желтухи (приобретение кожей жёлтого оттенка, жёлтые, вплоть до оранжевого, белки глаз).
- При заболевании гепатитом С также могут делать биопсию печени. При этом в одних медицинских учреждениях биопсию делают всем заболевшим этим видом гепатита, в других – только тем, у кого вирус генотипа 1, поскольку считают его наиболее опасным (лишь около ½ пациентов с этим вирусом излечиваются интерфероном, а состояние печени требует постоянного наблюдения).
- Больным же с запущенной стадией заболевания биопсию печени не делают вообще. поскольку считают эту процедуру довольно рискованной.
- Нужна биопсия печени и при раке. Причём, это не обязательно должен быть рак именно печени: многие другие виды рака способны давать метастазы в этот орган. Например, рак прямой кишки, желудка, молочной железы, лёгкого может давать метастазы в печень. Выяснить, есть метастазы или нет, без биопсии часто вообще не представляется возможным.

Биопсии печени предшествует довольно длительная подготовка. Сначала (за неделю до процедуры) прекращается приём противовоспалительных препаратов, антикоагулянтов (средств для разжижения крови), и т.п. Неделя – примерный срок, более точно промежуток времени между отменой опасных в данном случае препаратов и процедурой биопсии должен установить врач.
Перед процедурой следует пройти ряд тестов: на свёртываемость крови, аллергические реакции (процедура делается под местной анестезией, и важно, чтобы не было аллергии на анестетик), и т.д.
Непосредственно перед процедурой обкладываемому могут давать успокоительные средства, чтобы облегчить его психологическое состояние.
Четыре часа после биопсии пациент находится в больнице под наблюдением врачей. В это время возможны сильные боли, и для их предотвращения используются различные обезболивающие.
Сутки после процедуры нельзя управлять автомобилем, как минимум в течение двух недель не допускается приём противовоспалительных, аспирина и антикоагулянтов.

Процедура биопсии не является особо вредной или опасной для организма человека. Осложнения возникают примерно в 1% случаев, и связаны в основном с проникновением в брюшную полость инфекции.
Реже бывают кровотечения, вызванные повреждением капилляров печени, или излияния жёлчи, которые связаны с травмой жёлчных протоков.
Также возможно случайное попадание гарпуном с другие органы, например, в жёлчный пузырь или кишку, что так же может быть опасно.
Лечение производится путём хирургического вмешательства. Смертность от осложнений крайне низка и составляет около 1 случая из тысячи.
Отзывы на форумах, посвящённых медицине, можно найти следующие:
- Мне делали биопсию печени два года назад. Чувствительно. но я считаю, что пережить вполне можно, особенно, если речь идёт о серьёзном диагнозе;
- Я спрашивала у врача, он говорил, что для подтверждения некоторых диагнозов процедура совершенно необходима. При этом она относительно безопасна, если её правильно выполнять;
- Биопсию обычно делают, если в печени обнаруживают какие-либо новообразования на УЗИ. Мне делали в прошлом году. Скажу, что ничего страшного в этом нет, и осложнений никаких не было, кроме боли, конечно.
Цена на биопсию широко колеблется в зависимости от каждой конкретной клиники и региона. В среднем цены составляют от 7500 рублей до 17 000 рублей.
В стоимость входят:
- Лабораторные анализы и обследования;
- Медикаменты (обезболивающие, успокоительные, средства для предотвращения кровотечений и т.д.);
- Работа врачей;
- Пребывание больного в больнице под наблюдением после анализа;

Таким образом, пункция печени представляет собой забор ткани этой железы с помощью специального прибора для последующих исследований. Проводится при ряде заболеваний печени, таких как гепатит С. рак печени, рак других органов с метастазами в печени, другие инфекционные и неинфекционные заболевания.
Пункции предшествует длительный период подготовки, который включает в себя отказ от многих препаратов, способных разжижать кровь, и ряд анализов. Производят пункцию печени под местным наркозом и при помощи успокоительных препаратов, которые способны облегчить психологическое состояние больного, если тот испытывает сильный страх перед процедурой.
После пункции возможна сильная боль, поэтому больной должен оставаться некоторое время в больнице, чтобы была возможность ввести ему обезболивающие средства.
Процедура является достаточно безопасной, осложнения возникают не чаще, чем в одном случае из сотни.
Биопсия в диагностике заболеваний печени: показания, виды, стоимость
общие; противопоказания к общей анестезии
Оптимальный метод исследования в каждом конкретном случае выбирает врач-гепатолог. Пункционная биопсия печени – самый распространённый инструментально-морфологический метод исследования ввиду малой инвазивности, доступности, информативности и достоверности результатов.
При раке предпочтительнее инцизионная биопсия.
- ранение сосудов, внутреннее кровотечение:
- перфорация жёлчных путей и полых органов, перитонит;
- пневмоторакс;
- инфицирование тканей печени, абсцесс, сепсис.
При должной квалификации персонала, отсутствии противопоказаний и соблюдении правил забора материала осложнения возникают редко.
Цена услуги может изменяться в зависимости от вида услуги, клиники, региона. В Москве средняя стоимость услуги – 7 569 рублей.
Таблица 2. Стоимость биопсии печени в некоторых клиниках Москвы и Санкт-Петербурга.

Врачи ошарашены! Эффективный способ в восстановлении ПЕЧЕНИ
Для лечения печени нужно каждый день …
За неделю до процедуры отменяют некоторые лекарства (антикоагулянты, антиагреганты, НПВС).
Делают клинический анализ крови и коагулологические исследования, определяют группу крови.
Обратите внимание! За 8 часов до процедуры необходимо отказаться от еды и питья.
Пункционная биопсия печени выполняется амбулаторно или в стационаре.

Пациент находится в положении лёжа на спине с закинутой за голову правой рукой. Место пункции обрабатывается антисептическим раствором, проводится местная анестезия, затем на коже между рёбрами делают надрез, в который вводится игла.
После процедуры пациента укладывают на правый бок. Срок нахождения в клинике под наблюдением составляет 2-24 часа.
Часто пациентов беспокоит вопрос, будет ли больно в процессе процедуры. Во время манипуляции больно не будет, благодаря анестезии. Может иметь место некоторый дискомфорт. Боль начнёт ощущаться позднее, в этом случае обычно назначается анальгетик.
Сегодня есть несколько распространённых систем, позволяющих давать количественную оценку патологическим процессам, вызванным вирусом гепатита C. По гистологической картине тому или иному изменению паренхимы присваивается определённое количество баллов, исходя из такой оценки, рассчитываются следующие показатели:
Многие наши читатели для лечения и чистки печени активно применяют широко известную методику на основе натуральных ингредиентов, открытую Еленой Малышевой. Советуем обязательно ознакомиться.
- индекс гистологической активности – показывает, насколько активен вирус;
- стадию фиброгенеза #8212; замещение паренхимы соединительной тканью.
Таблица 3. Показатель воспалительной активности HCV
Гистологическая картина интенсивности воспаления
Как делают биопсию печени
Биопсией называется процедура, при которой делается забор маленького фрагмента ткани органа для уточнения диагноза. Для тех, кому назначена такая процедура, как биопсия печени как ee делают это необходимо знать.

Чаще всего биопсию проводят при отклонениях, которые выявляются по результатам печеночных тестов, для выяснения причин появления желтушности кожных покровов, гепатомегалии, уточнения диагноза после проведения УЗИ, МРТ или КТ.
В целом такая манипуляция считается безопасной, но при ее проведении могут возникать осложнения в виде кровотечения, разлития желчи, или занесения инфекции. Поэтому важно, чтобы она проводилась хорошим специалистом.
Для того, чтобы пункционная биопсия печени прошла успешно, необходимо к ней правильно подготовится. Если вам назначили проведение этого метода исследования, то следует заблаговременно сообщить врачу, есть ли у вас сердечные или легочные заболевания, аллергия, в том числе на лекарственные препараты.
В случае необходимости постоянного приема препаратов, разжижающих кровь, необходимо также довести эту информацию до сведения врача. За неделю до проведения биопсии нужно прекратить прием аспирина и противовоспалительных средств. Без консультации и совета доктора не рекомендуется самостоятельно отказываться от обычного лечения.
В день проведения биопсии, или за 2 дня до нее, необходимо сдать кровь на количество кровяных телец, а также определить протромбиновое время. Эти результаты очень важны, так как по ним определяется состояние свертывающей системы крови.
Процедура заключается в проколе специальной иглой через кожу, подкожную клетчатку и печень для забора небольшого участка этого органа. Биоптат для исследования берется в длину 2см, а диаметр его – около 1мм. При необходимости берется кусочек большего размера с иссечением ткани клиновидного вида.
Биопсия проводится лежа, при этом больной находится на спине, а правая рука его закладывается за голову. Обязательное условие – полная неподвижность пациента. Общий наркоз при биопсии не делается, если человек проявляет признаки беспокойства, то ему назначается легкий седативный препарат. Место на коже, где производится взятие ткани, обрабатывается анестетиком, потом туда вводится специальная игла.
Такой больной подлежит наблюдению еще 4 часа после проведения манипуляции, с целью оказания немедленной помощи при возможных осложнениях. Еще 8 часов он должен провести в покое, не приступая к работе, особенно если она связана с нагрузками или сложной мыслительной деятельностью. Сутки он проводит в щадящем режиме, при этом не рекомендуется заниматься физическими упражнениями. В течение недели ему противопоказан прием препаратов, содержащих ацетилсалициловую кислоту и противовоспалительные нестероидные средства.
При раковом перерождении печеночных клеток биопсия стала уже традиционным методом подтверждения диагноза и определения вида опухоли. На данный момент биопсия печени при раке печени проводится под контролем УЗИ, КТ или с применением перитонескопии.
Визуально перерожденная ткань имеет белесоватый оттенок и более рыхлую консистенцию, чем обычная. При невозможности получения небольшого кусочка такой ткани на исследование можно взять детрит или небольшой объем кровяного сгустка. В этих тканях также можно выявить раковые клетки.
Если затруднен и такой вид подтверждения диагноза или клетки не выявляются, то косвенными признаками, которые говорят о наличии рака печени, являются пролиферативные изменения желчных протоков, отечность портальных путей с наличием нейтрофилов, а также расширение синусов на некоторых участках.
При гистологическом исследовании (когда ткань помещается под микроскопом) не всегда есть возможность своевременного и правильного выявления истинной локализации онкологического очага. Гораздо выше ценность методики определения рака печени при цитологическом (клеточном) исследовании.
Биопсия печени при гепатите C – это наилучший инструмент, позволяющий определить не только правильный диагноз, стадию болезни, но и оценить степень повреждения органа, а также установить наличии других сопутствующих заболеваний печени. От результатов такого обследования напрямую зависит решение врача о методах дальнейшего ведения больного и определения им схемы лечения патологии.
Биохимические тесты, которые проводятся при гепатитах и циррозе, как показывают исследования последних лет, у ряда больных не выявляются. Поэтому на данный момент исследование биоптата является единственным достоверным подтверждением наличия цирротических изменений печени. Трактовка результатов биопсии позволяет определять стадию и прогнозирование скорости развития гепатита.
При необходимости помимо пункционной биопсии проводится трансвенозная или лапароскопическая биопсия печени. Суть последней состоит в том, что через небольшой надрез вводится трубка, на конце которой находится камера. На специальном мониторе появляется изображение, и врач может контролировать взятие участка ткани на определенном участке печени.
Трансвенозная методика заключается во введении катетера с иглой в шейную вену и проведение ее до печеночных вен с последующим забором материала. Такой способ применяется, если у человека есть нарушения системы свертывания крови или при наличии жидкости в брюшной полости.
Читайте также:


