Что такое гепатит в анамнезе в медицине
Вирусный гепатит B – инфекционная патология печени, которая протекает в нескольких клинических вариантах – начиная от скрытого носительства и заканчивая деструктивными процессами в паренхиматозных тканях. Поражение гепатоцитов носит аутоиммунную природу.
В любой биологической жидкости больного человека находится достаточная концентрация вирусных частиц для инфицирования. Заражение происходит парентеральным путем и на фоне травматических процедур (стоматологические манипуляции, набивание тату, пирсинг, маникюр или педикюр). Вирус может передаваться во время секса без использования презерватива.
В диагностике инфекции доминирующую роль играет определение антигена HbsAg и антител HbcIgM. Медикаментозная терапия включает в себя базисные препараты противовирусного свойства, диетическое питание, дезинтоксикационные мероприятия и симптоматические средства.
Итак, гепатит B, что это такое и как передается, эпидемиология, клинические проявления у взрослых людей и маленьких детей, особенности противовирусной терапии – рассмотрим подробно.
Особенности вирусного гепатита B
Гепатит Б – вирусное заболевание. Возбудитель, который способен вызывать болезнь, относится к семейству гепаднавирусов – Orthohepadnavirus. У больного человека врачи обнаруживают в крови три разновидности возбудителей, которые имеют различия по морфологическим признакам.
Для инфицирования достаточно всего 0,0005 мл крови больного человека. Особенность вирусного агента состоит в том, что он устойчив к повышенному температурному режиму. Неоднократное замораживание никак не сказывается на контагиозности, после оттаивания он по-прежнему заразен.
Вирус в лабораторных условиях не культивируется, поэтому до конца не изучен. Находится в любой биологической жидкости человека, и его контагиозность в сравнении с ВИЧ-инфекцией больше в 100 раз.
Наиболее распространенный путь инфицирования – парентеральный, то есть через кровь. Для заражения достаточно незначительного количества жидкости, попавшей на раневую поверхность – трещину, царапину, ссадину или порез.
Где можно заразиться:
- Во время любого оперативного вмешательства, медицинских манипуляций.
- В салонах красоты, в которых нестерильными инструментами делают педикюр, маникюр, набивают тату, прокалывают уши.
- Переливание крови (редкий вариант, поскольку кровь проверяют на различные инфекции, вирусы).
- В стоматологических кабинетах.
- Половой путь – через вагинальный секрет, семенную жидкость или кровь, если присутствуют травмы эпителия.
- Вертикальный способ – вирус передается от матери к ребенку во время родовой деятельности либо в послеродовой период.
В медицинской практике выделяют несколько вариантов реакции человека на проникновение вируса в организм. Восприимчивый тип – ранее не было гепатита, отсутствует иммунитет, высокая восприимчивость к возбудителю. Иммунный ответ организма подразумевает, что человек болел гепатитом, было лечение, повторное заражение невозможно.
И носитель вируса – возбудитель находится в неактивной форме, клинические проявления патологии отсутствуют. Вирусоноситель не подозревает о своем состоянии, поэтому часто определяют наличие соответствующих антител в крови случайно.
Существует определенная классификация патологии в зависимости от формы течения. Так, выделяют такие виды:
| Молниеносный (реактивный) тип | На фоне такой разновидности в течение 2-4 часов возникает отек головного мозга, наступает кома. Прогноз неблагоприятный, в 90% случаев летальный исход. |
| Острый тип | Выделяют несколько стадий этого вида. Изначально пациент жалуется на неспецифичные симптомы в виде ухудшения самочувствия, тошноты. После проявляется печеночная клиника – желтуха, изменение цвета урины, белков глаз, слизистых оболочек. При отсутствии лечения развивается дисфункция печени. |
| Хронический тип | Острая форма трансформируется в хроническое течение через 1-6 месяцев после проникновения возбудителя в кровь. Это время предстает инкубационным периодом, по истечению которого выявляется клиника. |
Клинические проявления у взрослых и детей
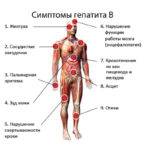
Период инкубации варьируется в широких пределах от 1 месяца до 180 дней. При диагностировании хронической формы оценить инкубационный период невозможно. Острая форма начинается как болезнь Боткина (гепатит разновидности A), но может протекать в артралгической форме, иметь диспепсическое или астеновегетативное течение.
Диспепсический вариант течения гепатита B сопровождается отвращением к еде, что приводит к возникновению анорексии, непрекращающейся тошноты, постоянной рвоте. Для гриппоподобного вида преджелтушного течения характерен рост температуры тела, симптомы интоксикации – обычно катаральные признаки не наблюдаются.
На фоне изменения окраса кожного покрова состояние больного не улучшается, а общая клиника состоит из таких признаков:
- Усугубление диспепсических нарушений.
- Зуд кожного покрова.
- Астения.
- Геморрагический синдром.
- Темная моча, светлый кал.
- Увеличение печени в размере.
- Болевой синдром в области проекции пораженного органа.
Если на фоне выраженной желтизны кожи отсутствует гепатомегалия, это плохо, поскольку говорит о более тяжелом течении инфекционного процесса.
В 50% клинических картин выявляется увеличение селезенки и печени одновременно. Со стороны ССС наблюдается брадикардия или тахикардия (при гепатите протекает крайне тяжело), лабильность показателей артериального давления. Общее состояние – апатичность, слабость, постоянные головокружения, нарушение сна.
Длительность желтушного периода от 1 месяца и дольше, после чего наступает стадия реконвалесценции (выздоровления), которая характеризуется следующим:
- Исчезновение диспепсических проявлений.
- Постепенное нивелирование желтушности покровов.
- Нормализация концентрации билирубина в крови.
- Печень возвращается к нормальному размеру в течение 2-х месяцев.
Если в анамнезе склонность к холестазу, то заболевание способно приобретать вялотекущий характер. При этом симптомы интоксикации слабые, уровень билирубина выше нормы, каловые массы ахоличные, урина темного цвета, стойкая гепатомегалия, повышенная температура тела – до 37-37,5 градусов.
В 5-10% хроническое течение гепатита приводит к развитию циррозного поражения печени у взрослых людей.

Циклически течение вирусной патологии у ребенка включает в себя периоды – скрытый, дожелтушный, желтушный и этап выздоровления. Длительность периода инкубации 2-4 месяца, вариабельность обусловлена количеством вирусных частиц, попавших в кровь. И возрастом – чем меньше ребенку лет, тем короче период инкубации.
Во время этого периода клиники не наблюдается, но по завершению в крови появляются маркеры вирусного гепатита B, повышается активность ферментов печени.
Клинические проявления у детей:
- В дожелтушный период преобладает в основном общая симптоматика – вялость, разбитость, сыпь, рвота, ухудшение аппетита, повышенное газообразование. Только в редких случаях первыми признаками вирусной патологии является изменение цвета кала, урины.
- В желтушный период у ребенка окрашиваются в желтый цвет склеры, видимые слизистые оболочки, кожа. Интенсивность цвета нарастает в течение недели. В отличие от болезни Боткина, состояние не улучшается, а ухудшается. Растет температура тела, скачет артериальное давление.
На фоне благоприятного течения патология завершается периодом выздоровления, по продолжительности он составляет 3-4 месяца. Постепенно нормализуется окрас кожи, аппетит, восстанавливается активность.
У грудничков нередко диагностируют гепатит тяжелой формы, поэтому возрастают риски осложнений, летального исхода. В последнем случае относительно быстро проявляется печеночная форма энцефалопатии, печеночно-клеточная недостаточность, после кома.

При постановке на учет требуется сдать анализы на маркеры гепатитов. При положительном результате проводится глубокое обследование. Если подтверждается активность вирусного агента, требуется противовирусная терапия. Но во время беременности лекарства такого плана противопоказаны, поскольку пагубно влияют на внутриутробное развитие.
Поскольку риск внутриутробного заражения небольшой, рекомендуется врачебное наблюдение до рождения малыша. Ребенку после появления на свет сразу делают прививку.
Хроническая форма болезни протекает скрыто, не сказывается на самочувствии беременной женщины. При остром гепатите выявляются такие симптомы:
- Тошнота и рвота – их относят к признакам токсикоза, поэтому рассматриваются в совокупности с другой клиникой.
- Слабость, отсутствие аппетита, температура на уровне субфебрилитета.
- Осветление кала, потемнение мочи.
- Суставные, мышечные боли.
- Желтуха (не всегда).
- Нарушение сна.
- Боль в области проекции печени.
Так, на ранней стадии острого гепатита преобладают неспецифические симптомы, а по мере прогрессирования болезни проявляется специфическая клиника при беременности.
Осложнения вирусного гепатита B
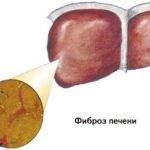
При вялотекущем гепатите хронической формы имеются риски развития циррозного поражения, фиброза печени.
Самое опасное последствие – развитие острой формы печеночной недостаточности.
На фоне массовой гибели печеночных клеток ухудшается функциональность органа, формируется геморрагический синдром, который характеризуется токсическим воздействием на ЦНС.
Развитие печеночной энцефалопатии имеет такие стадии:
| Прекома I | Резкое ухудшение самочувствия, выраженность желтухи, нарастание диспепсических нарушений, геморрагические признаки. Изо рта специфический запах, выявляются проблемы с эмоциональной стабильностью. На этой же стадии расстраивается мелкая моторика, сильно болит печень, растет температура тела. |
| Прекома II | Прогрессируют функциональные нарушения ЦНС. К основным симптомам относят полную дезориентацию во времени и пространстве, чередование эйфории и агрессивности. На этой стадии печень уменьшается в размере, наблюдается мелкий тремор ног, рук. В последующем ухудшается клиника, развивается печеночная кома. |
| Терминальная стадия | Сопровождается угнетением сознания, и в последующем полной потерей. Первоначально рефлексы сохраняются, пациент способен реагировать, например, на громкий звук, пальпацию, но после они нивелируются. Летальный исход наступает по причине острой сердечной недостаточности. |
В тяжелых картинах, когда у пациента одновременно в анамнезе два вида гепатита B, D, печеночная кома может развиться на ранней стадии, в 90% наступает смерть.
Диагностика вирусной болезни

Диагностика подразумевает выявление специальных антигенов в крови человека, еще иммуноглобулинов к ним. Посредством ПЦР определяют РНК возбудителя, что позволяет говорить об активности патологического процесса.
Решающее значение отводится определению антигена HbsAg и антител HbcIgM. Серологические исследования осуществляются с помощью РИА, иммуноферментного анализа крови. Еще делают анализы на определение генотипа.
УЗИ, КТ и МРТ требуются для выявления степени поражения печени. Так, при гепатите расшифровка аппаратных исследований показывает неоднородность структуры, повышенную эхогенность, умеренную либо выраженную гепатомегалию.
Дополнительно вычисляют протромбиновый индекс. Если он менее 40%, то это говорит о критическом состоянии больно. По отдельным показаниям осуществляется биопсия.
Лечение гепатита B
После постановки окончательного диагноза назначается лечение. При острой форме проводится дезинтоксикационная терапия, прописывают лекарства для восстановления печени, купирования негативной симптоматики.
При хроническом течении требуется комплексная схема. В нее включают противовирусные средства – интерфероны в сочетании с Рибавирином, препараты иммуномодулирующего свойства, гепатопротекторы, витамины.
У хронического гепатита бывает две стадии – репликация – вирус активно размножается и ремиссия – возбудитель встраивает свою ДНК в геном печеночной клетки. И для достижения выраженного терапевтического результата требуется воздействовать на инфекцию во время репликации.
Если развился холестаз, то рекомендуются лекарственные средства с УДХК. В тяжелых случаях, когда высоки риски развития печеночной энцефалопатии, осуществляется интенсивная терапия в стационаре.
Народные средства в отношении возбудителя неэффективны, однако положительно влияют на работу печени. Для отваров и настоев используют овес, зверобой, бессмертник, корни одуванчика.
При легком течении гепатита назначают стол №5, в тяжелых случаях №5a. Важно исключить из меню больного жирную пищу, сладости, хлебобулочные изделия, алкогольную продукцию, кофе, крепкий чай. Обязательно соблюдение питьевого режима. Питание маленькими порциями до 5-6 раз в сутки. Способы приготовления – на пару, запекание на воде, отваривание.
Вакцинация от гепатита
Прививка от гепатита позволяет сформировать иммунитет, благодаря чему появляется устойчивость организма к негативному воздействию возбудителя заболевания.
Если отсутствуют противопоказания, иммунизация проводится новорожденному в первые 12 часов жизни. Рекомендуется вводить вакцину людям, которым постоянно переливают кровь, а также членам семьи пациента, страдающего от вирусного гепатита.
Вакцинация осуществляется перед оперативным вмешательством для любого, ранее не привитого человека. Иногда прививку делают грудничкам, если в роддоме не проводилась иммунизация по причине медицинских противопоказаний либо отказа родителей.
Экстренная вакцинация рекомендуется в случаях, когда произошел контакт с биологической жидкостью больного человека.
В обычных условиях, когда отсутствуют противопоказания, 1-я прививка в первые 12 часов после рождения, в последующем делают в 1, 6 и 12 месяцев. Такая иммунизация обеспечивает стабильный иммунитет до 18-летнего возраста.
Когда ребенок появился на свет от больной матери (в анамнезе гепатит либо носительство вируса), то схема выглядит так – 0-1-2-12 месяцев. В возрасте 13 лет делают прививки трехкратно – 0-1-6 месяцев.
В большинстве случаев иммунизация хорошо переносится. Иногда возникает гиперемия в месте введения инъекции, повышается температура тела, проявляется головная боль, слабость и ухудшение общего самочувствия. Симптомы не представляют опасности, проходят сами, лечение не требуется.
Иммунизация не назначается, если ребенок родился менее 2000 г. Противопоказанием является обострение любого хронического заболевания, рак, беременность, СПИД, злокачественные патологии кровеносной системы.
Прогноз для взрослых и детей
Острый гепатит проявляется яркими симптомами, что позволяет своевременно диагностировать заболевание, поэтому прогноз для детей и взрослых благоприятный. Прогноз ухудшается, когда в анамнезе комбинация вирусов, например, B + C или D + B.
С профилактической целью рекомендуется предупреждение травм кожного покрова, использование только своих предметов гигиены, безопасный секс, вакцинация.
Гепатит B – это воспалительное заболевание печени вирусной этиологии. Проявляется острым или хроническим течением с проявлением общих симптомов, свойственных болезням печени. Развитие гепатита B не связано с большим уровнем потребления алкоголя или неправильным питанием. Возбудитель – гепаднавирус. Диагностики гепатита В опирается на сбор анамнеза, выявление клинических данных и лабораторных исследованиях.
О чем я узнаю? Содержание статьи.
Что такое гепатит В?
Гепатит В – опасное вирусное заболеваний, поражающее орган фильтрации человека – печень. Поздняя диагностика может сильно ухудшить качество жизни человека и даже привести к смерти от гепатита В. Поэтому ранняя профилактическая диагностика способна качественно улучшить жизнь больного, выявить присутствие чужеродного агента в крови. Назначение поддерживающей терапии в ранние сроки развития заболевания повышает шанс сохранить жизненный уровень на прежнем уровне.
Причины заболевания
Возбудителем гепатита в организме человека – опасный вирус из семейства гепадновирусов. Характерное свойство вируса, сохраняться во биологических жидкостях, вырабатываемых организмом. Это стоит учитывать при постановке диагноза, исключая возможный риск человека контактировать с инфицированной жидкостью.
Причины возникновения тесно связаны с факторами передачи агента.
Передача возбудителя происходит:
- Гематогенным путем. При донорстве в момент переливания крови и ее плазмы или форменных элементов есть возможность заразиться.
- Несоблюдение правил асептики и антисептики при использовании игл и шприцов. Случай заражения характерен для лиц, употребляющих наркотики в инъекционном виде.
- Половой путь. Устойчивость вируса гепатита в сперме или предэякуляте очень велико. Данный способ заражения наиболее часто проявляется у партнеров, практикующих незащищённый секс.
- Внутриутробный. Передача вируса происходит от зараженной женщины через плаценту прямиком плоду, в результате чего ребенок рождается уже заболевшим.
- Наличие одного из пунктов в анамнезе пациента может стать причиной для подозрения на гепатит.
Диагностика гепатита В
Подтверждают диагноз на основе данных анамнеза, клинических симптомов и лабораторных исследований. Решающим пункт в диагностике – лабораторное исследование крови больного серологическим методом. Опасность заболевания в силу вирусной этиологии требует комплексного перечня исследований на основе которых устанавливаются тонкости возникшего заболевания и назначается терапия.
Сбор анамнеза является мощным оружием в руках лечащего врача. Получение информации об условиях жизни больного, обиходе и причинах обращения за помощью – важны. Стоит обратить на факторы передачи заболевания. Это поможет подтвердить возможность проникновения вирусного агента в организм. Возможное донорство пациента, употребление наркотиков или незащищенный секс – все это может стать почвой для подозрения на заражение возбудителем вирусного гепатита.
Осмотр больного дает возможность обнаружить специфические для болезни симптомы. Вирусный гепатит проявляется в виде острого и хронического течения. Инкубационный период составляет около 60-120 дней.
При остром течении характерные признаки следующие:
- Желтушность. Слизистые конъюнктивы и ротовой полости приобретают желтый цвет, при тяжелом проявлении желтый оттенок приобретает и кожа.
- Апатия. Человек вяло реагирует на внешние раздражители, склонен к сонливости, потере аппетита и интереса к жизни.
- Снижения функций желудочно-кишечного тракта. Симптом проявляется в виде запоров, тяжести в животе и метеоризме.
- Воспалительные образования на кожном покрове. Артриты и артрозы.
Отдельно стоит отметить состояние печени – пальпация указывает на ее увеличение и даже болезненность, область правого подреберья становится чувствительной, местная температура выше нормы.
Хроническое течение наиболее опасно для человека. Подобное проявление болезни нередко приводит к смерти в силу отсутствия осведомленности больного о своем статусе. Также, хронически больной пациент, служит потенциально опасным носителем – передача возбудителя другому человеку может стать полной неожиданностью.
Хроническое течение характеризуется низкой болевой реакцией в области печени, временами снижением функции активности желудка или кишечника.
Часто лабораторная диагностика вирусного гепатита связана именно с проведением исследования биологических материалов пациента.
Лабораторные исследования – это гарант постановки точного диагноза. Только проверка крови больного на гепатит В способна подтвердить диагноз.
Наиболее применяемыми материалами, используемыми в лабораторных исследованиях на гепатит б, является кровь больного, а также отобранные образцы печеночной ткани для диагностики.
Для анализа крови берется исключительно венозная составляющая. Учитываются показатели, указывающие на работу печени – билирубин, аланинаминотрансфераза(АЛТ) и аспартатаминотрансфераза(АСТ). При увеличении количества указанных пунктов можно говорить о нарушениях в работе органа и его поражении вирусным агентом.
Метод основан на исследовании крови на наличие антигенов и антител, образующихся в крови при проникновении чужеродного организма. Для исследования производится забор цельной венозной крови, из которой выделяют красные кровяные тельца – эритроциты. Именно в данных клетках происходит обнаружение комплекса антиген-антитело.
Наиболее часто встречаются следующие виды антигенов, характерные для гепатита В:
- НВеАg – данный вид антигена коварен. С одной стороны – присутствие говорит о повышении защитных свойств внутренней среды организма, выздоровлении и снижении вирусной активности, с другой – может характеризовать процесс перетекания клинической формы в хроническую.
- Постановка диагноза на вирусный гепатит б может основываться только по единственному маркеру – НвсIgM, так как только он является гарантом положительного или отрицательного диагноза заболевания.
Этот метод основывается на выявлении следов ДНК вируса, которые обладают способностью методично копировать участки обнаруженного следа возбудителя и идентификации.
Часто этот способ применяют уже после проведения серологических исследований. Метод ПЦР дает возможность оценить, насколько положительно влияет на организм назначенное врачом лечение.
Один наиболее применяемый инструментальный метод диагностики гепатита – гистологический. Исследование ткани больного – сложная процедура. Она применяется на самых последних этапах диагностики. Для исследования необходимо получение образца ткани пациента или проведение биопсии. Метод отличается своей болезненностью и требует мастерства проводящего процедуру специалиста. Полученный участок печеночной ткани исследуется на уровень инфекционной плотности и характера ткани – количественных изменений в гепатоцитах, замещении печеночной ткани соединительной или жировой.
Вспомогательным инструментальным методом выявления может быть проведение ультразвукового исследования.
Сравнение и исключение заболеваний с похожими признаками дает способ поставить правильный диагноз и назначить необходимую терапию.
Дифференцируют гепатит В следующим образом:
- цирроз печени;
- абсцесс печени;
- желчнокаменная болезнь;
- гепатиты иной этиологии и вызванные другими штаммами вирусов;
- отравления разной этиологии;
- воспалительные заболевания желудочно-кишечного тракта.
Возможна ли ошибка при диагностике гепатита В?
Диагностика гепатита Б – сложный процесс, требующий специфического внимания клинициста при исследовании. Чуткость, которая прикладывается при анализе полученных данных, дана не каждому лечащему врачу. Поэтому случаи ошибок не редки.
Обратите внимание насколько полно назначаются исследования лечащим врачом. Выводы о состоянии здоровья, основанные на общем осмотре, говорят о возможной некомпетентности медика в вопросах диагностики.
Что делать если обнаружили гепатит В?
Даже ведение добропорядочного образа жизни не способно защитить человека от заражения гепатитом В. Не падайте духом – заболевание не приговор. Утрите слезы и действуйте. Для поддержания уровня жизни возникнет необходимость строгого режима – изменения в питании, гигиене и быте.
Потребление необходимого перечня лекарственных средств плотно войдет в обиход, а посещение врачей будет проходить регулярно. Однако, не стоит расстраиваться – жизнь не закончена. Соблюдение перечня правил и профилактических мер оставят вас таким же равноправном членом общества.
Делая выводы, отмечено, что диагностика на гепатит B должна проводится комплексно. В число методов включены как клинические способы, так и лабораторные методы диагностики, способные указать на присутствие возбудителя в организме больного. Подтвердить гепатит В можно только при проведении лабораторного исследования венозной крови пациента. Диагностировать гепатит одним способом невозможно.

Хронический гепатит
Спектр хронических воспалительных заболеваний печени очень широк – от острого до хронического гепатита и в конечном счёте до цирроза печени. Независимо от их этиологии наблюдаются сходные в своей основе гистологические изменения. Однако, прежде чем решить вопрос о назначении пункционной биопсии печени, врач должен убедиться в наличии клинических и соответствующих лабораторных признаков, предполагающих такой диагноз.
Хронический гепатит определяют как хронический воспалительный процесс в печени, протекающий без улучшения по меньшей мере в течение 6 мес. Однако в тех случаях, когда диагноз очевиден, как при аутоиммунном хроническом гепатите, нет необходимости ждать 6 мес для назначения лечения.
Наиболее существенным симптомом является слабость. Вирусная этиология (гепатит В и С) может быть установлена у доноров во время сдачи крови. Отклонения биохимических показателей или вирусные маркёры могут обнаруживаться при рутинном обследовании. Реже заболевание диагностируют, когда отсутствуют признаки выздоровления после острого вирусного гепатита.
Хронический гепатит В можно заподозрить у представителей некоторых этнических групп, при указании в анамнезе на гомосексуальные контакты, пристрастие к наркотикам или контакт с кровью носителей HBV.
Имеющиеся в анамнезе данные о переливании крови или её компонентов, использовании наркотиков независимо от их давности предполагают диагноз гепатита С. Больной может предоставить записи, отражающие колебания активности сывороточных трансаминаз, которые велись в течение многих месяцев или лет.
Возможна также аутоиммунная природа гепатита, но у некоторых больных этиология остается неясной.
Субъективные проявления при хроническом гепатите трудно систематизировать. Они включают тошноту, боли в верхнем отделе живота, в мышцах и суставах. Несмотря на ценность результатов опроса больного, при их интерпретации могут возникнуть трудности.
Клинические признаки включают желтуху, редко сосудистые звёздочки, увеличение или уменьшение размеров печени и спленомегалию.
Явные проявления портальной гипертензии (асцит, кровотечение из варикозно-расширенных вен пищевода) наблюдаются на поздних стадиях заболевания.
Биохимические исследования выявляют разную степень повышения уровня билирубина в сыворотке. Активность трансаминаз, а также концентрация γ-глобулина в сыворотке обычно повышены. Уровень билирубина, альбумина и активность ЩФ в пределах нормы, за исключением тяжёлых случаев заболевания.
Как показывает биопсия печени, активность трансаминаз не всегда отражает истинную степень поражения печени, но может быть использована для ориентировочной оценки.
- Лёгкое поражение – менее 100 МЕ/л (менее 3-кратного превышения нормы).
- Умеренное – 100-400 МЕ/л (до 10-кратного превышения нормы).
- Тяжёлое – больше 400 МЕ/л (более 10-кратного превышения нормы).
В печени наблюдаются в разной степени выраженные гепатоцеллюлярный некроз и воспаление. Портальные тракты расширены за счёт воспалительной инфильтрации, в основном лимфоцитами и плазматическими клетками. С увеличением тяжести появляется фиброз, воспаление распространяется на печёночную дольку, вызывая повреждение пограничной пластинки и ступенчатые некрозы. Отдельные гепатоциты набухают (баллонная дистрофия), сморщиваются (ацидофильные изменения) и формируют ацидофильные тельца. Холестаз редок. Возможно повреждение жёлчных протоков, особенно при гепатите С. Гистологическая картина может напоминать острый вирусный гепатит, однако сохраняется дольше и характеризуется преимущественно внутрилобулярным воспалением и некрозом. Некроз может быть фокальным (пятнистым, очаговым) с вовлечением отдельных клеток или групп клеток.
Наиболее тяжёлая форма характеризуется обширными полями сливающихся лобулярных некрозов с изоляцией групп печёночных клеток в виде розеток.
- Слабость, недомогание
- Последствие донорства – положительные маркёры HBV и HCV
- После острого гепатита – неполная реабилитация, клиническая и/или биохимическая
- Отклонения печёночных функциональных проб либо выявление маркёров гепатита В или С при рутинном обследовании
- Отклонения при обследовании – гепатомегалия, спленомегалия, желтуха
- Переливания крови в прошлом
- Наркомания в прошлом
Тщательный сбор анамнеза и обследование
- Рутинные лабораторные тесты
Функциональные печёночные пробы
- Билирубин АсАТ АлАТ
- γ-Глобулины Альбумины ЩФ
- Гематологические исследования
- Гемоглобин
- Лейкоциты
- Тромбоциты
- Протромбиновое время HBsAg Анти-HCV-антитела
- Сывороточные антитела: антинуклеарные к гладким мышцам антимитохондриальные к микросомам печени и почек (LKM)
- Церулоплазмин и медь сыворотки
- Исследование роговицы с помощью щелевой лампы
- HBeAg Анти – НBe-антитела
- HBV-ДНК
- Анти-HCV-антитела и HCV-PHK
- α-Фетопротеин
- Железо сыворотки
- Трансферрин сыворотки
Пункционная биопсия печени
- Окраска гематоксилином и эозином, окраска соединительной ткани в гистологических препаратах
Ультразвуковое исследование печени
Сливающиеся участки некроза, соединяющие сосудистые структуры, называются мостовидными некрозами. Они могут быть между двумя портальными трактами или между портальными трактами и терминальными венулами, что гораздо серьёзнее.
Цирроз определяется как широко распространённый фиброз с формированием узлов. Нормальная зональная архитектоника печени нарушается. Это исход хронического гепатита.
Биопсия имеет большое значение для подтверждения диагноза и определения этиологии. Она позволяет уточнить степень активности и стадию заболевания, выявить цирроз, оценить эффективность лечения.
Значение биопсии печени при хроническом гепатите
- Подтверждение диагноза
- Выяснение этиологии
- Определение степени активности (воспаление)
- Уточнение стадии прогрессирования (фиброз)
- Верификация цирроза
- Оценка эффективности лечения
Поражение печени может быть неравномерным по тяжести в зависимости от локализации, и это обусловливает артефакты, которые более вероятны, если биоптат печени небольшой.
Не всегда легко отличить перипортальные ступенчатые некрозы от простого скопления воспалительных клеток внутри дольки, как при остром вирусном гепатите.
(495) 50-253-50 – информация по заболеваниям печени и жёлчных путей

Противопоказания и предосторожности по введению прививок указывают на те ситуации, в которых введение прививки ребенку или взрослому может привести к возникновению серьезных осложнений.
Противопоказания это состояния, при которых наблюдается повышенный риск развития серьезного побочного эффекта от введения той или иной прививки. В случае наличия одного или более противопоказаний вводить прививку нельзя. Например, введение прививки от гриппа пациенту с анафилактической аллергической реакцией на яичный белок (противопоказание) может вызвать серьезное заболевание или даже смерть пациента.
Предосторожности это состояния, в которых введение прививки может привести к возникновению некоторых побочных реакций, однако допускается в случае наличия реального риска заражения человека той или иной инфекцией. Соблюдение противопоказаний и предосторожностей по введению прививок значительно снижают риск вакцинации.
Основные противопоказания, то есть ситуации, в которых введение прививок категорически запрещается следующие:
- Тяжелая аллергическая реакция, вызванная в прошлом другой дозой данной прививки или каким-либо из веществ, входящим в состав прививки (это относится ко всем типам прививок).
- Пациентам с сильно ослабленным иммунитетом нельзя вводить живые вакцины.
- Детям, у которых развилась энцефалопатия (которая не могла быть вызвана другой очевидной причиной) в течении 7 дней после введения предыдущей дозы АКДС или АДС нельзя вводить вакцины, содержащие коклюшный компонент.
- Беременным женщинам нельзя вводить живые ослабленные вирусные вакцины, так как это, может отрицательно повлиять на развитие ребенка.
Предосторожность – это состояние человека, которое может повысить риск развития серьезных побочных эффектов (однако, это менее вероятно, чем при наличии противопоказаний) или которое может нарушить способность прививки вызвать достаточный иммунный ответ (например, введение прививки от кори человеку, который пассивно получил антитела против кори во время недавнего переливания крови).
Как правило, при наличии предосторожности введение прививок должно быть отсрочено на некоторое время, однако, если польза защиты, предоставляемая вакцинацией, превышает риск появления побочного эффекта, вакцина может быть введена даже при наличии предосторожности (например, в случае наличия реальной угрозы заражения той или иной инфекцией).
Например, в случае детей у которых в течении 48 часов после введения АКДС наблюдались:
- температура выше 40,5 С
- держался непрерывный сильный плач 3 часа и более
- ребенок потерял сознание
- у ребенка были судорожные конвульсии после прививки.
рекомендуется отказаться от введения последующих доз АКДС, однако в случае высокого риска заражения коклюшем (например, в случае вспышки коклюша в школе или в детском саду) необходимо рассмотреть возможность введения коклюш-содержащей прививки.
Другой распространенной предосторожностью для введения всех прививок является острое заболевание с температурой или без температуры (сильная простуд а, ангина. бронхит. грипп. пневмония, пиелонефрит. гломерулонефрит и пр.). В таких случаях необходимо отложить прививку до улучшения состояния.
Некоторые медицинские работники могут ошибочно принимать некоторые состояния или обстоятельства за противопоказания или предостережения (так называемые ложные противопоказания), что может привести к тому, что пациенты не получат все рекомендуемые им вакцины.
С другой стороны, возможно и неправильное распознавание верных противопоказаний или предостережений и введение вакцины в случаях, когда было бы правильно отказаться от введения прививок.
Среди самых распространенных ложных противопоказаний являются понос, легкие заболевания верхних дыхательных путей (включая отит с повышением температуры тела или без, легкая или умеренная местная реакция на предыдущую дозу прививки, прием антибиотиков, а также фаза выздоровления после острого заболевания (пневмония, простуда, бронхит, пиелонефрит, кишечная инфекция и пр.).
Решение вводить вакцину или отсрочить вакцинацию из-за настоящего или недавно перенесенного острого заболевания зависит от тяжести симптомов и причины последнего. Все прививки могут быть введены пациентам с легкими формами острых заболеваний. Пациенты с умеренной или тяжелой формой острого заболевания могут быть вакцинированы сразу же после улучшения состояния, при отсутствии противопоказаний. Эта предосторожность необходима для предотвращения наложения побочных эффектов прививки на существующие симптомы заболевания.
Подробное описание противопоказаний и предосторожностей по введению самых распространенных прививок представлено в Таблице 1.
Проведение плановой вакцинации не требует дополнительных анализов или обследований в случае людей, которые чувствуют себя здоровыми.
Наличие судорог или других заболеваний центральной нервной системы (например, Эпилепсии) у членов семьи не является противопоказанием для введения прививки от коклюша или любой другой прививки. Однако, если у грудничка или маленького ребенка ранее были судороги (см. фебрильные судороги), целесообразно отложить введение прививки от коклюша до получения на это разрешения от невропатолога.
В случае прогрессирующего неврологического заболевания, нельзя вводить прививку от коклюша до стабилизации болезни.
Таблица 1. Противопоказания и предосторожности для введения самых распространенных прививок
Недавний (менее 11 месяцев) прием продуктов крови, содержащих антитела
Тромбоцитопения или тромбоцитопеническая геморрагическая сыпь
+ предосторожности для всех прививок
Положительная проба Манту
Проведение в рамках одного приема у врача пробы Манту и прививки КПК
Беременность матери получателя прививки или другого человека, с которым получатель прививки входит в тесный контакт
Женщина детородного возраста
Член семьи получателя страдает иммунодефицитом
Асимптоматическая ВИЧ инфекция
Аллергия на яйца
Прививка против гемофильной инфекции
Наличие в анамнезе холецистита или гепатита
Ошибка в диагностике острого аппендицита может быть обусловлена наличием в анамнезе холецистита или гепатита.
Узнав, что у больного в последние годы были приступы болей в области правого подреберья, у него диагностировали холецистит или какое-либо другое заболевание печени, по поводу которого он лечился, частности проходил курсы санаторно-курортного лечение врач иногда невольно переоценивает значение подобного анамнеза и в первую очередь отмечает все то, что может свидетельствовать в пользу очередного обострения хронического холецистита, не придавая должного значении аппендикулярным симптомам, которые на этот раз могут быть слабо выражены. Однако не учитывать их нельзя.
Примером подобной переоценки анамнеза может служить следующая история болезни.
Больная, 38 лет, находилась в детской больнице, где ухаживала за своим ребенком. Почувствовала нелокализованные боли животе, тошноту. Боли не иррадиировали, стул оформленный, мочеиспускание учащенное, без рези. Ночь из-за болей не спала, промыла себе желудок, выпив три стакана теплой воды с пищевой содой вызвав рвоту. Утром дежурный врач-терапевт направил ее в хирургический стационар с диагнозом #171;холецистит, подозрение на острый аппендицит#187;.
В прошлом перенесла гепатит и дизентерию. Считала себя больной холециститом, который был диагностирован у нее 4 года назад после того, как болела гепатитом.
Общее состояние при поступлении удовлетворительное. При осмотре отмечено небольшое вздутие живота и наличие резкой болезненности в области правого подреберья, где #171;пальпировался болезненный желчный пузырь#187;, определялись положительные симптомы Щеткина-Блюмберга и Ортнера.
Болезненность отмечалась также в левой половине живота. Температура тела 38,5°С, количество лейкоцитов в крови 13,8- 109/л, пульс 104 в минуту. Диагноз: острый холецистит. Назначено консервативное лечение. Осмотрена старшим дежурным хирургом, который подтвердил диагноз.
В палате лечащий врач усомнился в правильности диагноза и вызвал для консультации заведующего отделением. Общее состояние больной было расценено как тяжелое. Ее беспокоили резкие боли по всему животу и тошнота.
Живот умеренно вздут, болезнен во всех отделах, но больше в области правого подреберья. Несколько меньшая болезненность определялась в правой подвздошной области. Вся правая половина живота напряжена, симптом Щеткина-Блюмберга выражен по всему животу.
В отлогих частях живота определяется притупление перкуторного звука. Перистальтика ослаблена, газы отходят, стул был накануне, мочеиспускание не нарушено. При влагалищном исследовании патологических изменений не обнаружено. Язык сухой, обложен налетом. Пульс 110 в минуту, число лейкоцитов увеличилось до 14,4-109/л. Диагностирован перитонит, возможно, аппендикунулирного происхождения, но, учитывая анамнез и локализацию болей, нельзя было исключить острый холецистит.
Через 6 часов после поступления в клинику и 24 часа с момента возникновении заболевания больная оперирована. Произведена срединная липтомия. В брюшной полости между петлями кишки густой гной без запаха, серозная оболочка гиперемирована, с наличием точечных кровоизлияний. Желчный пузырь не изменен, камней нет.
Червеобразный отросток расположен по краю восходящей ободочной кишки, направлен кверху, его верхушка расположена у желчного пузыря. На 1 см выше основания отростка обнаружено перфорационное отверстие размером 0,2х0,2 см.
Произведена аппендэктомия. Брюшная полость осушена, промыта раствором антибиотиков, введены дренажи. Первые 4 дня состояние больной тяжелое, преобладали явления отграниченного перитонита. И дальнейшем послеоперационный период без осложнений.
Трудно сказать, какой исход был бы у этой больной, если бы лечащий врач продолжал проводить назначенное консервативное лечение, полагая, что у больной имеется острый холецистит. Промедление с операцией могло бы закончиться трагически.
Читайте также:


