Что такое рецидивирующий вирус
Вирусные инфекции принято делить на антропонозы (ими заражается только человек) и зоонозы (болезни животных, которые передаются и человеку, например, бешенство). Механизм инфицирования вируса членистоногими называют трансмиссивным. Болезнь может передаваться от животного к человеку посредством кровососущих — комаров, клещей. Не исключено заражение не одним конкретным вирусом, а сразу несколькими, в таком случае инфекция будет смешанной.
Вирусные инфекции бывают острыми, а также рецидивирующими (хроническими). Поговорим подробнее о вторых. Ввиду своей частой бессимптомный рецидивирующие инфекции не распознаются больными на раннем этапе, они могут латентно протекать на протяжении долгого времени и приводить к более серьезным нарушениям внутренних органов. К примеру, хронический гепатит В выливается в цирроз печени.
Существует несколько видов рецидивирующих вирусных инфекций, среди которых вирус Варицелла-Зостер (Varicella Zoster), опоясывающий лишай (Herpes zoster), генитальный герпес (Herpes simplex II), вирус Эпштейн-Барра (ВЭБ). Довольно часто на сегодняшний день в клинической картине таких заболеваний отмечаются общее ухудшение состояния больного, а также другие различные жалобы. Обратим внимание на некоторые виды.
Вирус Варицелла-Зостер (Virus Varicella Zoster)
Такой поливалентный вирус является причиной ветряной оспы, а также опоясывающего герпеса. Может поражать кожно-слизистые оболочки человека. Осложнения, как правило, затрагивают нервную систему. Лечение производится строго по назначению врача ациклическими нуклеозидами.
Это довольно распространенный вирус, присутствующий (но никак себя не проявляющий) в организме большинства из нас. Протекает часто бессимптомно. Передача вируса происходит воздушно-капельным путем (при поцелуе — со слюной). Иногда человека инфицируют при переливании крови.
Хронические гепатиты (ХГ)
Многие медики сходятся во мнении, что хронические гепатиты следует рассматривать не иначе как хроническую вирусную инфекцию, поэтому-то и методы лечения стали по большей части противовирусными. Основными видами являются гепатит В и С.
Патологический процесс развивается в соединительной ткани (печени). Происходит некроз паренхимы печени. Общая слабость, тяжесть в правом подреберье, субфебрильная температура — вот основные признаки хронического гепатита. Лечение сводится к назначению специальной диеты, соблюдению режима дня, а также принятию интерферон-α, нуклеозидных аналогов (ламивудин, адефовир, энтекавир), а также пегилированного интерферона α-2а (пегасиса).
Цитомегаловирус широко распространенное заболевание. Передача происходит различными способами (от больного человека в основном при половом контакте). Если иммунная система человека достаточно крепкая, то течение вируса может происходит бессимптомно. В противном случае оно принимает генерализованные формы. У беременных женщин такой вирус может спровоцировать заражение плаценты, а также ребенка в родах. Иногда в тяжелых случаях развивается патология плода.
Поражает такой вирус и внутренние органы — печень, почки, сердце. Основным лечением является прописанные врачом антивирусные препараты и иммуномодуляторы.
Вирус простого герпеса
Различают простой вирус герпеса 1 (локализуется на губах, в области лица), а также простой вирус герпеса 2 (в зоне гениталий). Хотя в настоящее время такая локализация по типам вируса не является обязательной. В картине рецидивов немаловажную роль играет сезонность (осенне-весенний период).
Основное лечение обострения — противовирусные препараты (ацикловир, валацикловир, фамцикловир). При хроническом рецидивирующем течение любой локализации, прежде всего, проводится комплексное обследование для диагностики и последующего устранения всех возможных причин, которые могут приводить к неправильному функционированию иммунной системы.
Синдром хронической усталости (СХУ)
Проявляется ночной потливостью, мышечной слабостью, болями в суставах, генерализованным увеличением лимфоузлов, а также неврологическими изменениями, из которых на передний план выступает общая слабость. На сегодняшний день наиболее вероятную теорию возникновения данного синдрома высказали американские ученые (Д. Гольдштейн и Дж.Саламон). Она говорит о том, что основной причиной возникновения СХУ является вирусное поражение центральной нервной системы (происходит дисрегуляция височно-лимбической области) у генетически предрасположенных лиц, а также на фоне вторичных иммунодефицитов. Причем основное значение отводится нейротропным вирусам, перечисленным выше (ВПГ-1,2, ВПГ-6,7,8, ВЭБ, ЦМВ).
ОРВИ у ЧДБ детей нередко характеризуются затяжным течением и присоединением осложнений в виде обострений хронических очагов бактериальной инфекции ЛОР-органов, респираторного и урогенитального тракта. В ряде случаев пациенты из группы ЧДБ нуждаются в помощи клинического иммунолога, поскольку имеют серьезные нарушения функционирования иммунной системы и интерферонового статуса. Таким пациентам, как правило, показана адекватная иммунодиагностика, исследование интерферонового статуса, микробиоценоза слизистых (ПЦР, бакпосевы) с последующим проведением интерфероно- и/или иммунотерапии, санации хронических очагов инфекции на фоне диагностического мониторинга.
Наиболее часто педиатрами для формирования групп детей ЧДБ используются возрастные критерии, предложенные Барановым А. А. и Альбицким В. Ю. (1986): на первом году жизни — 4 и более острых и обострений хронических заболеваний в год, на втором-третьем годах жизни — 6 и более ОРЗ в год, на четвертом году — 5 и более, на пятом-шестом годах — 4 и более, на седьмом году жизни и старше — 3 и более ОРЗ в течение года.
Именно с персистенцией вирусных и бактериальных антигенов, возникающей на фоне нарушений иммунитета и в то же время их усугубляющей, в последние годы связывают рецидивирующее течение респираторных заболеваний. Причем у 40–60% детей ОРЗ имеют вирусную природу. Среди вирусов ведущее место занимают риносинцитиальные (РС) вирусы, аденовирусы, риновирусы, вирусы гриппа и парагриппа. При неосложненном течении ОРЗ главенствующая роль отводится, как правило, моновирусной инфекции. Элиминация вирусных антигенов значительно затрудняется при частых рецидивах ОРЗ, особенно при наличии вторичной иммунной недостаточности. Так, вирусы гриппа, парагриппа, РС-вирусы, риновирусы, аденовирусы удается идентифицировать в течение продолжительного времени после острого периода болезни — от 2 недель до нескольких месяцев. От 10% до 30% ОРЗ у детей имеют бактериальное происхождение. Из бактериальных возбудителей, вызывающих острые заболевания органов дыхания, доминирующая роль принадлежит пневмококкам, гемофильной палочке. Однако развитие бактериального процесса может быть обусловлено и такими условно-патогенными микроорганизмами, как золотистый стафилококк, клебсиелла, представителями семейства кишечных палочек.
Особую настороженность вызывает возросшая частота заболеваний дыхательных путей, вызванных хламидиями, микоплазмами, уреаплазмами. Эти внутриклеточные паразиты способны к длительной персистенции в клетках эпителия респираторного тракта, особенно у иммунокомпрометированных детей, что и служит причиной инициации бронхообструктивного синдрома, а в дальнейшем формирования хронических воспалительных заболеваний легких, в том числе бронхиальной астмы.
Этиологическая значимость вирусно-бактериальных ассоциаций установлена в 25–30% острых заболеваний респираторного тракта. Клинически смешанная инфекция обусловливает неосложненное и осложненное течение ОРЗ. В случаях развития у детей острого воспалительного процесса нижних дыхательных путей смешанной этиологии вирусный компонент обычно предшествует бактериальному. Наслоение микробной инфекции нередко связывают с агрессией аутофлоры. При повторных ОРЗ, наряду с инфицированием новыми микроорганизмами, происходит активация латентной, персистирующей инфекции вирусного и бактериального генеза, что утяжеляет течение болезни, способствует хронизации процесса.
Ведущими отличительными признаками в клинической картине у ЧДБ детей являются: 1) резистентность (неотвечаемость) к традиционной терапии ОРЗ вирусной или бактериальной этиологии в соответствии с российскими формулярами; 2) проводимое традиционное лечение не предотвращает упорного рецидивирования (повтора) респираторных инфекций; 3) частота повторных инфекций превышает допустимый возрастной уровень и колеблется от 4–6–10 до 12–24 и более в год; 4) длительность ОРЗ превышает 7 дней и может колебаться от 8 до 14 и более дней; 5) ОРЗ вирусной этиологии провоцируют обострение хронических очагов бактериальной инфекции: хронического тонзиллита, хронических риносинуситов, хронического фаринготрахеита, хронического обструктивного бронхита и т. д.; 6) ОРЗ вирусной этиологии осложняется повторными пневмониями, резистентными к традиционной терапии.
Респираторные вирусы — облигатные внутриклеточные паразиты. Они различаются по своему строению и способам размножения. Одни из них вызывают острые инфекции и достаточно быстро элиминируются из организма хозяина, другие способны к персистенции.
К основным механизмам противовирусной защиты респираторного тракта относят: локальный иммунитет слизистых респираторного тракта (секреторный IgA, ИФН альфа, ИФН бета, провоспалительные цитокины, секретируемые эпителиальными клетками респираторного тракта), систему ИФН (ИФН альфа, ИФН бета, ИФН гамма), естественные киллерные клетки (CD3 + CD16 + CD56 + ), Т-клеточное звено иммунитета (CD3 + CD8 + ; CD3 + CD56 + ; CD8 + CD25 + ; CD3 + CD4 + ; CD8 + HLA-DR; CD4 + CD25 + ), гуморальные механизмы (нейтрализующие противовирусные антитела класса IgG). В настоящее время известно три основных типа ИФН: ИФН альфа, ИФН бета, ИФН гамма. В инфицированных вирусами клетках респираторного эпителия возрастает продукция ИФН альфа и ИФН бета. Эффекты ИФН альфа и ИФН бета: 1) активация противовирусных механизмов в неинфицированных клетках респираторного эпителия — протективный эффект, клетки приобретают невосприимчивость к вирусной инфекции; 2) активация генов с прямой противовирусной активностью. Антивирусные эффекты ИФН альфа и ИФН бета развиваются через несколько часов и длятся 1–2 дня.
Формирование иммунной системы и становление противовирусного иммунитета является результатом реализации генетической программы онтогенеза, для полноценного завершения которой необходима внешняя и внутренняя антигенная стимуляция. В этом аспекте неизбежные инфекции респираторного тракта у детей раннего возраста должны вести к иммунному тренингу организма. Склонность детей, особенно первых лет жизни, к ОРЗ отчасти обусловлена возрастными особенностями развития их ИС, в том числе и местного иммунитета. В свою очередь, слишком частые ОРЗ не могут негативно не влиять на становление ИС растущего организма, так, постоянная вирусно-бактериальная стимуляция ИС у детей ЧДБ ведет к возникновению нарушений ее функционирования, что сопровождается формированием стойкой иммунной недостаточности — вторичного иммунодефицита (ВИД). ВИД может быть представлен нарушениями как общего, так и местного иммунитета и носить комбинированный или изолированный характер.
В таблице приведена частота встречаемости нарушений различных механизмов противовирусного иммунитета у ЧДБ детей.
С целью повышения функциональной активности ИС, системы ИФН и ускорения восстановления их нарушенных функций, направленных на элиминацию вирусных и бактериальных антигенов, необходимо проведение заместительной и/или модулирующей иммунотерапии, восстанавливающей и модулирующей силу иммунного ответа, что должно обеспечить адекватный иммунный ответ на присутствие инфекционного патогена с последующей его элиминацией.
Тактика иммунотропной терапии при ВИД с синдромом вирусных и вирусно-бактериальных инфекций отличается тем, что в основе восстановления системы интерферонов и иммунной системы лежит базисная терапия отечественным рекомбинантным ИФН альфа-2 — Вифероном. Далее проводится необходимая иммунотерапия заместительного или модулирующего характера. При этом тактика иммунотерапии и, в первую очередь, ее длительность зависят от вида ВИД — острого или хронического. У детей ЧДБ, как правило, имеет место хронический или персистирующий ВИД, т. е. нарушения функционирования системы ИФН и иммунной системы существуют достаточно длительное время — от 6 месяцев до нескольких лет. Безусловно, при такой ситуации, в отличие от острых ВИД, когда иммунотерапия может занимать от 10 до 14 дней, проведение иммунотерапии в рамках программы иммунореабилитации детей ЧДБ занимает от 2,5–4,5 месяцев, в редких случаях до 2–3 лет.
Разработанная нами программа иммунореабилитации (Нестерова И. В., 1992) включает следующие положения:
Иммунотерапия, заместительного и модулирующего характера, органично включается в программы иммунореабилитации. К лекарственным препаратам, используемым для заместительной иммунотерапии, относятся внутривенные иммуноглобулины IgG и IgM обогащенные (Интраглобин и Пентаглобин), специфические иммуноглобулины против цитомегаловирусной инфекции (Цитотект), интерфероны (комплексный препарат рекомбинантного ИФН альфа-2 с антиоксидантами — Виферон в различных дозировках), тимические факторы (Тимоген, Тактивин).
С нашей точки зрения иммуномодулирующая терапия, используемая в лечении ЧДБ детей, должна иметь направленный характер: точкой приложения используемого иммуномодулирующего препарата должно являться то или иное поврежденное звено иммунной системы. При этом используется преимущественная направленность влияния(ний) иммуномодулятора. Так, для восстановления Т-клеточного звена предпочтительным является применение Тактивина, Тимогена, Имунофана, для восстановления гуморального звена, ЕКК, НГ Ликопида и Полиоксидония. Для восстановления системы ИФН — Виферона, который при определенных условиях обладает и иммуномодулирующими свойствами, направленными на восстановление Т-клеточного звена, системы нейтрофильных гранулоцитов. Для иммунопрофилактики и иммунотерапии бактериальных инфекций у детей ЧДБ может проводиться пролонгированная (в течение 5–6 месяцев) терапия топическими иммуномодуляторами — низкоиммуногенными вакцинами (ИРС 19, Имудон, Рибомунил, Бронхо-мунал и т. д.).
Интерферонотерапия с использованием Виферона обладает не только интерферонкорригирующей, иммуномодулирующей, но и противовирусной активностью и в большинстве случаев при возникновении ОРВИ может использоваться локально и системно, без синтетических противовирусных препаратов. Синтетические противовирусные препараты (Арбидол, Ремантадин) лучше использовать в остром периоде ОРВИ при среднетяжелом или тяжелом течении. При необходимости синтетические противовирусные препараты хорошо сочетаются с Вифероном. Хорошо известным фактом является повреждение клеточных мембран, наблюдаемое в ходе развития инфекционного процесса, что по данным В. В. Малиновской (1998) служит основной причиной снижения противовирусной активности интерферона. С целью восстановления взаимоотношений между антиокислительной активностью плазмы крови и перекисным окислением липидов в состав препарата Виферон введены токоферола ацетат и аскорбиновая кислота — антиоксиданты, являющиеся мембраностабилизирующими компонентами. В сочетании с ними противовирусная активность рекомбинантного ИФН альфа-2 возрастает в 10–14 раз, при этом отсутствуют побочные эффекты (повышение температуры тела, лихорадка, гриппоподобные явления, психогенная депрессия), возникающие при парентеральном введении препаратов других природных и рекомбинантных ИФН. Ректальное введение Виферона и комбинация с антиоксидантами, по-видимому, обеспечивают эти позитивные эффекты, также как и быструю высокую концентрацию и длительную циркуляцию в крови ИФН альфа-2. Следующим позитивным моментом является установленный факт: при применении Виферона в течение двух лет не выявлены антитела, нейтрализующие противовирусную активность рекомбинантного ИФН альфа-2. Особенности лекарственной формы Виферона — мазь, гель, ректальные суппозитории в различных дозах создают возможность проведения локальной и системной интерферонотерапии.
Нами разработаны основные принципы дифференцированной терапии Вифероном при вторичных ВИД с синдромом повторных ОРВИ, т. е. для детей ЧДБ (Нестерова И. В., 2003; 2005; 2007):
Ниже приведена разработанная нами ранее программа терапии Вифероном для детей ЧДБ с повторными ОРВИ:
- Местное: обработка ротоглотки и интраназальное использование Виферон-мази: от 2–3 до 4–7 раз в день в течение 2–2,5 месяцев, возможно в сочетании с антисептиками.
- Системное: ректальное введение свечей в возрастной дозе (Виферон 150 000 МЕ — детям до 7 лет, Виферон 500 000 МЕ — детям старше 7 лет) курсом общей продолжительностью 2–2,5 мес:
• базисный курс 1 свеча, 2 раза в день, ежедневно — 10 дней;
• далее 1 свеча, 2 раза в день, 3 раза в неделю — 2 недели;
• далее 1 свеча, 2 раза в день, 2 раза в неделю — 2 недели;
• далее 1 свеча, 1 раз в день, 2 раза в неделю — 2 недели;
• далее 1 свеча, 1 раз в день, 1 раз в неделю — 2 недели.
Общая продолжительность курса 2,5–3,5 месяца.
NB! При необходимости (значительное снижение уровней индуцированного ИФН альфа!) начальная доза Виферона может увеличиваться в 1,5–2 раза, а курс лечения продлеваться до достижения позитивного клинического эффекта.
Использование описанных выше подходов в лечении детей ЧДБ позволяет получать позитивные результаты, которые можно видеть при оценке клинической эффективности лечения: значительно снижается количество ОРВИ с 10–18 в году до 2–3 в году, сокращается число бактериальных осложнений в 4–6 раз, ускоряется выход в клиническую ремиссию в 6–8 раз, длительность ремиссии увеличивается в 8–10 раз, с 7–10 дней до 100–150 дней, повышается качество жизни детей. Положительные клинические эффекты сопровождаются позитивной динамикой со стороны системы ИФН и иммунной системы.
И. В. Нестерова, доктор медицинских наук, профессор
Учебно-научный медицинский центр Управления делами Президента РФ, Москва
Таблица
Дефекты противовирусного иммунитета у ЧДБ детей (частота встречаемости в %)
- Дефекты продукции цитокинов (96,95%):
1.1. Дефект индуцированной продукции ИФН альфа (96,25%)
1.2. Дефект индуцированной продукции ИФН гамма (48,66%)
1.3. Дефицит сывороточного ИФН (24,33%) - Дефекты гуморального иммунитета (37,47%)
- Дефицит естественных киллерных клеток (ЕКК) (35,75%)
- Дефицит Т-клеточного звена (77,27%)
- Дефекты нейтрофильных гранулоцитов (НГ) (54,86%):
5.1. Нейтропения
5.2. Дефекты фагоцитоза
В период прохладной погоды, а иногда и летом приходится слышать такие слова — у нас снова ОРВИ.

Что же это такое?
Повторные признаки болезни
Казалось бы полностью купированы все симптомы респираторного заболевания. Но через несколько дней вновь повышается температура и возвращаются признаки поражения дыхательных путей.
Почему так происходит?
Причины повторных заболеваний.
Двухволновое течение ОРВИ
Есть определенная группа респираторных вирусов, которые вызывают двухволновое течение болезни.
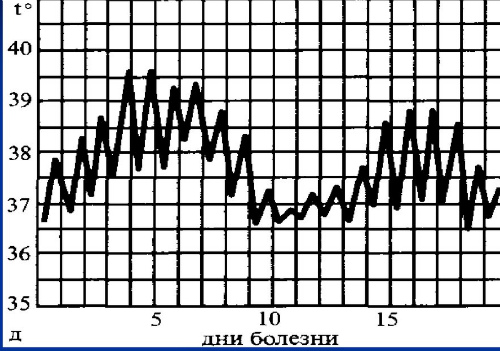
Так может быть при парагриппе.
Данная инфекция протекает с умеренной интоксикацией. Развиваются проявления ларингита и бронхита.
Респираторно-синтициальный вирус может дать эпизод повторной лихорадки в период реконвалесценции.
Метапневмовирус часто дает двухволновое течение болезни. При поражении этим агентом развиваются проявления бронхиолита и альвеолита.
Вторая волна как правило начинается в период реконвалесценции и может протекать с менее выраженной клинической симптоматикой.
Рецидивирующее течение респираторных заболеваний
Данная особенность больше свойственна микоплазменной и хламидийной инфекциям.
Микоплазмы
В течение короткого срока отмечаются повторы определенных симптомов болезни. Обычно рецидивы протекают менее продолжительно и более легко. Но, однако, выбивают из колеи пациента и его родственников.
Хламидии
Конечно, кому же понравится болеть несколько раз подряд.
Ошибки в лечении и нарушение режима
Данная ситуация может сложиться как у детей, так и у взрослых. Чаще этим страдают люди среднего возраста. Им постоянно некогда. Да это и понятно, учитывая современный ритм жизни.
Поэтому при улучшении общего самочувствия, достигнутого применением определенных препаратов.

Они незамедлительно возвращаются на работу, учебу, к своим ежедневным делам. Именно в такой ситуации возможно повторение симптомов болезни и появление вновь лихорадки и интоксикации. И не всегда это развитие осложнений. А часто просто продолжение заболевания.
Новое заражение
Ну и конечно повторно можно заболеть, если заразиться другим вирусом, вызывающим катаральные симптомы и интоксикацию.
Вирусов и других возбудителей респираторов достаточно много, число их составляет более 200 агентов. Иммунитет специфический, свойственный только перенесенной инфекции. Поэтому возможно приобретение нового активного возбудителя. А вместе с ним и полного симптомокомплекса болезни.
Кто более подвержен повторам болезни
У кого же наиболее часто можно ожидать частое повторение симптомов ОРЗ, спросите Вы.
- Дети, посещающие детские учреждения.
- Пожилые люди, отягощенные хроническими недугами.
- Лица, подверженные аллергическим заболеваниям.
- ВИЧ инфицированные.
- Пациенты, страдающие первичными и вторичными иммунодефицитами.
- Те, кому некогда лечиться.
Почему происходит повторное развитие симптомов болезни
Отсутствие адекватной противовирусной терапии
Средств непосредственно действующих на вирусы нет.
В настоящее время возможна данная терапия только на вирус гриппа. Все остальные препараты являются иммуномодуляторами и способны оказывать воздействие на иммунную систему, повышая общие защитные силы организма.
Не всегда и не на всех препараты действуют одинаково.
Возможна низкая эффективность некоторых лекарств.
Обычно не проводятся при первичном заболевании обследования на микоплазму и хламидии. А именно они часто являются причиной рецидивирующего течения болезни. Для излечения от них необходима антибактериальная терапия.
Иммунодефициты возникают вследствие воздействия внешних факторов, перенесенных и пролеченных некоторыми видами методов (облучение, химиотерапия).
Снижение защитных сил может произойти вследствие не рационального питания, хронической интоксикации, применения голодных диет.
В общем причин, способных привести к повторам ОРВИ достаточно.
Для возможной профилактики этих проявлений призываю Вас не прерывать лечение при малейшем улучшении состояния.
Лицам, подверженным болезням проводить профилактический прием иммуномодуляторов и поливитаминов. Особенно в состав которых входит селен и цинк.

Эти два микроэлемента благотворно воздействуют на систему образования антител.
Стараться в период повышения заболеваемости ОРЗ меньше контактировать и посещать многолюдные места, поликлиники и аптеки. При необходимости одевайте медицинские маски.

По возможности определяйте возбудителей болезни. Это позволит своевременно добавить к лечению антибактериальную терапию.
Что такое герпес и как он может проявляться

Чаще всего на протяжении жизни человек сталкивается с двумя видами заболевания: вирусом первого типа (простым герпесом) и второго (генитальным).
Носителями первого типа является около 90% взрослого населения планеты. Ученые подсчитали: 75% подростков в возрасте 13-14 лет заражены вирусом. К 35 годам процент носителей вырастает до внушительных цифр 90-95%. При этом ситуация, когда человек, один раз переболев, выработает стойкий иммунитет к заболеванию, исключена. Вирус, однажды встроившийся в клетки, уютно обустраивается там и остается в организме навсегда. Строго говоря, хронический герпес наблюдается у каждого зараженного. Избавиться от него невозможно.
Причины обострений

Хронический рецидивирующий герпес представляет для организма серьезную опасность. Это, по сути, маркер неблагополучия: частыми высыпаниями организм сигнализирует нам, что его защитные силы на пределе.
Рецидив герпеса никогда не случается сам по себе. Его причиной всегда является ослабление иммунитета.
Почему падает иммунитет? Самые распространенные случаи:
- сильное переохлаждение;
- длительное нахождение под интенсивными солнечными лучами;
- хронический вялотекущий или однократный очень сильный стресс;
- постоянная усталость, недосыпание;
- недостаток витаминов;
- депрессивные состояния;
- обострение имеющихся хронических болезней;
- смена климата.

У некоторых женщин частые рецидивы герпеса на половых губах бывают перед началом менструации.
Причин частого рецидива герпеса много, поэтому в каждом конкретном случае нужно разбираться и выяснять, что могло привести к очередному обострению.
Хронический рецидивирующий герпес – это знак, который подает нам организм, пытаясь заставить нас обратить пристальное внимание на свое здоровье и пересмотреть образ жизни. Поняв, почему часто появляется герпес, мы можем постараться исключить провоцирующие факторы и заняться укреплением иммунитета.
Виды заболевания и симптоматика
- под носом, на крыльях носа;
- на щеке;
- на груди;
- в области ушей.

Часто выскакивает герпес в местах, где поверхность кожи повреждена.
Вирус второго типа – генитальный – проявляется внешне на половых губах, внутренней поверхности бедер. Он таит особую опасность: симптомы его иногда не выражены ярко, а иногда носительство протекает бессимптомно. В таких случаях заболевший, не зная о своем недуге, легко заражает половых партнеров.
Что наблюдается при появлении герпеса? Признаки заболевания представлены в таблице.
| Вид вируса | Симптомы | Что вызывает |
| Простой | Зуд, жжение, покраснение, мелкие пузырьки, покрывающиеся корочкой. | Постоянный герпес способен стать толчком для развития серьезных болезней внутренних органов: почек, миндалин, сердца. |
| Генитальный | Проявления разнообразны: 1. Зуд, жжение, пузырьки; 2. боль, язвочки, трещинки без высыпаний; 3. отсутствие внешних проявлений. | Вызывает заболевания внутренних органов, особенно часто – женской половой сферы. Чрезвычайно опасно первое обострение для плода: если беременная женщина заразилась вирусом, плод может иметь пороки развития. Повреждаются ЦНС, органы зрения. Возможны выкидыш, мертворождение. Если мать болела еще до беременности, повторные обострения несут значительно меньший риск. |
При подозрении на герпес врач назначает анализы:
- культурный метод (посев);
- тест ИФА (на антитела к герпесу);
- ПЦР.
Такие анализы необходимы, если симптомы герпеса выражены ярко и наблюдаются часто.
Когда вирус представляет опасность?

Если обострения случаются до 6 раз в год, пора заняться укреплением иммунитета. Проанализируйте свой образ жизни: может быть, вам не хватает витаминов? Мало бываете на свежем воздухе? Не любите физкультуру и побаиваетесь закаливающих процедур? Нужно внести коррективы в свое ежедневное расписание.
Пристального внимания требуют случаи, когда герпес постоянно мучает человека, больше 6 раз в году случаются рецидивы. При этом симптомы могут стать более яркими: к пузырькам и язвочкам добавляются и другие признаки обострения. В частности, это:
- Высыпания множественные, наблюдаются сразу на губах, в области глаз.
- Ухудшается общее состояние, заметна слабость, вялость.
- Повышается температура (чаще всего до субфебрильных цифр), человека лихорадит.
Что делать в таких случаях? Чрезмерно активный вирус бурно размножается в лимфоцитах. Это приводит к воспалению лимфоузлов, которые увеличиваются в размерах, становятся болезненными. В дальнейшем развивается состояние иммунодефицита.
При каждом рецидиве болезни гибнет все больше своих клеток–защитников, а потому организм становится слабее, не может противостоять воздействию внешних неблагоприятных факторов. Начинаются бесконечные ОРВИ, гриппы, после присоединяется бактериальная инфекция, и речь идет уже о циститах, пиелонефритах, ангинах… Чтобы свести к минимуму эти последствия и саму возможность их появления, необходимо проводить лечение рецидивирующего герпеса. Заниматься этим должен иммунолог.
Как лечить герпес?

Лечение хронического герпеса требует терпения и курсового применения не только наружных, но и внутренних препаратов, которые могут быть назначены:
- в таблетированной форме;
- в виде инъекций.
Подавление активности вируса происходит при помощи следующих препаратов:
Их необходимо принимать внутрь по специальной схеме. Первоначальный курс длится минимум 5-7 дней.
Кроме того, используются противовирусные препараты, которые способствуют активизации иммунитета. Их прописывают при большинстве вирусных заболеваний, таких как ОРВИ, грипп. Это:
В борьбе с герпесом помогает препарат интерферон.
Для устранения наружных проявлений циркулирующего в крови вируса можно наносить на пораженную поверхность мази:

Во время лечения следует учесть наличие у пациента сопутствующих заболеваний. При большинстве аутоиммунных болезней (таких, как ревматоидный артрит, когда организм силами собственного иммунитета пытается атаковать свои же внутренние органы) иммуномодуляторы либо не назначают, либо подбирают их с крайней осторожностью.
Профилактика рецидивов
Несмотря на неутешительные выводы ученых о невозможности стопроцентного излечения от герпеса, с его проявлениями обычно удается справляться даже в случаях значительного ослабления организма.
Бороться необходимо, чтобы не допустить развития трудноизлечимых заболеваний: вирус может стать пусковым фактором для проявления наследственных аутоиммунных процессов.

Основные меры профилактики:
- регулярное мытье рук, особенно в период межсезонья, когда циркулируют вирусы и инфекции;
- предоставление заболевшему члену семьи отдельного полотенца и других средств личной гигиены;
- использование презервативов (если партнер имеет в анамнезе генитальную форму).
Если кто-либо из вашего окружения заболел, избегайте близких контактов с ним до полного исчезновения признаков болезни: поцелуев, пользования общей посудой.
Пути передачи вируса:
Зная пути заражения, можно максимально снизить риск рецидива герпеса у себя.
Но главное – это приложение усилий по укреплению иммунных сил. Следует стараться разнообразно питаться, включая в свое ежедневное меню белки, жиры и углеводы в сбалансированном количестве. Не сидите на строгих диетах. Каждый день съедайте несколько свежих фруктов (зимой можно добавить сухофрукты и компоты из них).
Важная мера – закаливание. Если нет серьезных хронических болезней, старайтесь приучить себя к контрастному душу (постепенно), купайтесь летом в открытых водоемах при любой возможности, плавайте в бассейне. Ходите босиком по квартире, в летнее время – по траве на даче.
Внимание тех, кто болен хроническим пиелонефритом, аднекситом, тонзиллитом и другими склонными к сезонным обострениям недугам! Закаливание по общей схеме проводить нельзя, начинать следует с горячего и теплого душа, а может быть, и вовсе стоит отказаться от закаливания, поскольку иммунных сил может не хватить.
Чаще занимайтесь физкультурой. Малоподвижный образ жизни ведет к застойным явлениям, обмен веществ замедляется, а это приводит к тому, что любая инфекция легче проникает в организм. Активизация же кровообращения способствует созданию надежного защитного барьера от вирусов и инфекций.
Часто рецидивирующий герпес нельзя оставлять без внимания. Без лечения он будет только прогрессировать.
При диагностировании генитального герпеса следует перед планированием беременности убедиться, что он находится в стадии ремиссии. Нужно также проверить полового партнера. Ведь иммунитет женщины, готовящейся к материнству, несколько снижается: это происходит вследствие естественных процессов, предусмотренных природой, чтобы организм не принял формирующийся эмбрион за нечто враждебное и не принялся за его изгнание. Будущая мать становится уязвимой для любых заболеваний, в том числе для герпеса.
Итак, если вовремя принимать меры и следить за здоровьем, можно взять коварный вирус под контроль. Самолечением заниматься не стоит: так можно лишь помочь вирусу обрести устойчивость к лекарствам. Обратитесь к врачу, чтобы он подобрал индивидуальный курс лечения.
Читайте также:


