Цирроз печени при гепатите с и беременность

Печень и беременность
Беременность – естественный стресс для организма женщины, состояние функционирование на пределе физиологических возможностей.
Беременность не вызывает изменений размеров печени. Во время третьего триместра увеличенная матка смещает печень назад и выше. У 50% здоровых беременных при осмотре можно обнаружить эритему ладоней и сосудистые звездочки на коже груди и спины, обусловленные высоким уровнем циркулирующих эстрогенов.
Значительных изменений со стороны функции печени во время беременности не наблюдается, однако при клинико-лабораторных исследованиях можно выявить некоторые отклонения. При биохимическом исследовании крови в последнем триместре беременности может выявляться слабый холестаз: умеренное повышение активности ЩФ (щелочная фосфатаза) (за счет плацентарной фракции), уровня холестерина, триглицеридов, а1 и а2 глобулинов. Уровень желчных кислот незначительно повышается. Уровень альбумина, мочевины и мочевой кислоты в сыворотке снижаются в связи с разведением плазмы.
Гистологическое исследование ткани печени при нормальной беременности не обнаруживает патологических изменений.
При патологически протекающей беременности наступает срыв адаптации, функциональные нарушения в печени могут стать органическими. В настоящее время выделяют следующие формы патологии печени при беременности:
Заболевания печени, обусловленные патологией беременности:
Заболевания печени, возникающие остро во время беременности:
- острый холестаз , обусловленный билиарной обструкцией (механическая желтуха;
Хронические заболевания печени, предшествовавшие беременности:
Острая жировая печень беременных характеризуется жировой инфильтрацией печени и может быстро вызвать печеночную недостаточность и смерть. Несмотря на то, что частота встречаемости данной патологии невысокая (1 на 10 000–15 000 рожениц), проблема остается крайне серьезной ввиду высокой смертности материнской (18%) и новорожденных (23%).
Этиологическим фактором накопления микровезикул жира гепатоцитами является повреждение митохондрий в результате генетически обусловленного нарушения перекисного окисления липидов. Острая жировая печень чаще развивается в 3 триместре, с пиком встречаемости на 36–37 неделе гестации, редко заболевание развивается после родов. Чаще патология наблюдается у первородящих, при многоплодной беременности, при развитии пре-эклампсии и эклампсии.
Клиническая картина может варьировать от неспецифических симптомов до фульминантной печеночной недостаточности. Развивается тошнота, рвота, боли в верхних отделах живота, общая слабость. Прогрессирование печеночной недостаточности может вызвать желтуху, нарушения свёртываемости крови ( ДВС -синдром), генерализованное кровотечение, гипогликемию, печеночную энцефалопатию и почечную недостаточность. В тяжелых случаях ухудшение состояния продолжается и после родоразрешения
При лабораторных исследованиях определяется повышение трансаминаз до 300 ед/л, в некоторых случаях до 1000 ед/л, щелочной фосфатазы и билирубина. При гистологическом исследовании печени определяются микровезикулы жира в гепатоцитах
Развитие острой жировой печени требует экстренного родоразрешения, переливания компонентов крови, коррекции гипогликемии.
Внутрипеченочный холестаз
Внутрипеченочный холестаз – наиболее часто встречающаяся патология печени у беременных. Рецидивирующий холестаз беременных часто носит семейный характер и развивается у близких родственников матерей, дочерей и сестер.
Внутрипеченочный холестаз беременных чаще развивается в последнем триместре, проявляется генерализованным кожным зудом и/или желтухой. В некоторых случаях зуд может начинаться уже в сроке 6–12 недель. В самой легкой форме он проявляется лишь кожным зудом, в более тяжелых случаях больные предъявляют жалобы на слабость, сонливость, раздражительность, нарушения сна, тупые боли в правом подреберье, стойкие запоры, мучительную изжогу, интенсивность которой нарастает со сроком беременности.
При осмотре больные заторможены, вялы, апатичны, постепенно нарастают явления энцефалопатии. Симптомы постепенно регрессируют после родов, через 1–2 недели исчезает зуд. Заболевание обычно рецидивирует при последующих беременностях.
Заболевание связывают с повышением секреции прогестерона и других плацентарных гормонов, что тормозит выработку гонадотропных гормонов гипофиза и приводит к повышенному синтезу холестерина в печени. В пользу роли гормональных факторов свидетельствуют рецидивы кожного зуда при повторных беременностях, а также тот факт, что холестаз чаще развивается у женщин, применявших до беременности пероральные контрацептивы.
Не исключается связь внутрипеченочного холестаза беременных с хронической или острой инфекцией.
Холестаз повышает риск недоношенности, дистресс синдрома и смерти плода или новорожденного в перинатальном периоде. Необходимо наблюдение за состоянием плода.
Родоразрешение показано в 38 недель, но при тяжелом холестазе может быть проведено в 36 недель. Новорожденные часто страдают от гипоксии различной степени тяжести.
У женщин с холестазом беременных несколько чаще развиваются воспалительные послеродовые заболевания.
При беременности снижается сократительная способность желчного пузыря и нарушается его опорожнение, поэтому беременность способствует развитию клинических проявлений желчнокаменной болезни
Женщинам с холестазом беременных в анамнезе не показаны пероральные контрацептивы
Гестозы беременных
В случаях тяжелых форм преэклампсии и эклампсии может развиваться некроз гепатоцитов, обусловленный повреждением эндотелия и накоплением фибрина и тромбоцитов в синусоидах ( HELLP-синдром ). Редко встречается подкапсулярная гематома и разрыв печени.
Большинство случаев разрыва печени наблюдается у пациенток с пре-эклампсией и эклампсией. Также разрыв печени может развиться на фоне острой жировой печени, HELLP-синдрома , гепатоцеллюлярной карциномы, аденомы печени, гемангиомы, абсцесса печени. Чаще встречается разрыв правой доли печени, по сравнению с левой долей. Обычно разрыв печени развивается в конце 3-го триместра или в течение 24 часов после родов.
У пациенток появляется острая боль в брюшной полости, тошнота, рвота, гиповолемический шок, напряжение брюшной стенки. Методами диагностического исследования являются ультразвуковое исследование брюшной полости, компьютерная томография, ядерно-магнитный резонанс, ангиография. Осуществляется оперативное вмешательство.
Прогноз – обычно тяжёлый: уровень материнской смертности и новорожденных высокий (50–75%).
Заболевания печени, возникающие остро во время беременности
· острый гепатит (вирусный, лекарственный, токсический)
. м еханическая желтуха
Беременность не противопоказана женщинам, инфицированным вирусами гепатита.
Для состояния беременности характерно развитие иммунологической толерантности, в связи с чем хронические вирусные гепатиты у беременных обычно характеризуются низкой активностью и постепенным ростом виремии. В то же время, есть данные об эпидемиологической связи ХГС с угрозой раннего прерывания беременности.
Цирроз печени
Количество наблюдений течения беременности на фоне цирроза печени невелико. Летальный исход наблюдается в 9,6–66%, спонтанный выкидыш в 15–20%. Спонтанный аборт реже развивается у беременных с компенсированным циррозом печени. Большинство случаев спонтанного выкидыша приходится на первый триместр. Частота внутриутробной смертности увеличивается при циррозе печени или портальной гипертензии, и составляет 11–18%.
Течение беременности у женщин с циррозом печени и портальной гипертензией может осложниться кровотечением из варикозно-расширенных вен пищевода, развитием печеночной недостаточности, печеночной энцефалопатией, послеродовым кровотечением, разрывом спленоренальных шунтов, спонтанным бактериальным перитонитом, материнской смертностью.
Во время беременности увеличивается объем циркулирующей крови, в результате физиологического ответа на формирование системы кровообращения плода. При наличии портальной гипертензии, варикозном расширении вен кровь из портальной системы поступает в системный кровоток по шунтам. При развитии кровотечения из варикозно-расширенных вен снижается кровоснабжение плода, что может вызвать ишемические повреждения головного мозга.
Кровотечение из варикозно-расширенных вен развивается у 19–45% пациенток, начиная со второго триместра. Во время родов кровотечение из варикозно-расширенных вен развивается у 78% рожениц. Послеродовое кровотечение встречается в 7–26% случаев. Облитерация вен пищевода при планировании беременности улучшает её исход.
Беременная пациентка с портальной гипертензией должна наблюдаться гинекологом, гепатологом, перинатологом . С целью снижения потенциального риска для матери и плода рекомендуется проведение эндоскопической облитерации вен пищевода, при наличии противопоказаний – назначение β-блокаторов. Необходимо проводить регулярный контроль параметров свертывающей системы, доплерографии селезеночной артерии.
Для каждой женщины вынашивание и рождение ребенка — необходимый процесс как с физической, так и психологической стороны. Цирроз печени при беременности — нежелательный союз, но если пациентка все-таки хочет стать матерью, шансы есть. Цирроз — это сложнейшее заболевание, которое не появляется просто так. Причинами чаще всего является алкоголь, генетическая предрасположенность, инфицирование гепатитом С. Если женщина решилась рожать, она должна полностью обследоваться. Если беременность незапланированная, и уже присутствует печеночная патология, необходимо находиться под присмотром врача весь срок.

Можно ли беременеть при циррозе?
Врачи не советуют этого делать, потому что это опасно для будущей мамы и малыша. Заболевание негативно влияет на развитие плода. Часто у девушек происходят выкидыши или рождаются мертвые дети. Так происходит, потому что организм не справляется с интоксикацией, кровь заражена, и плод не получает нужных средств для выживания. Цирроз — неизлечимая болезнь, но при должном лечении с ним можно долго жить. Решение беременеть должно зависеть от стадии развития недуга, состояния организма, переносимости препаратов. Планировать необходимо с врачом, который назначит обследования и терапию для подготовки организма, а также поможет выбрать благоприятное время для зачатия.
Бывает, что заболевание наступает во время беременности. В таком случае также следует обращаться к специалисту, самостоятельное лечение противопоказано. Максимально положительный прогноз наблюдается на первой стадии заболевания в непрогрессируемой форме.
Особенности ведения беременности и риск осложнений
Если будущая мама решает все-таки рожать, ей необходимо постоянно находиться под контролем специалистов. Для улучшения обмена веществ и функционирования клеток печени назначаются соответствующие препараты. Заболевание является необратимым, но с помощью лечения можно избежать опасных осложнений и сохранить полноценный плод. Если беременность незапланированная, нужно рассказать о заболевании гинекологу. Он сможет уделить внимание, подобрать оптимальные средства для обеспечения нормального протекания беременности на фоне недуга. Во время вынашивания ребенка при пораженной печени стоит придерживаться таких правил:
- Не принимать препараты, влияющие на печень.
- Придерживаться назначенной диеты, поддерживать организм витаминами и минералами.
- Избегать заражения инфекциями.
Для ослабленного органа назначают терапию фолиевой кислотой, которая поддерживает функции печени. В основном течение цирроза во время вынашивания ребенка не меняется, но возможно образование осложнений в виде кровотечений из пищевода и желудка, поскольку в организме происходят перемены, иммунитет ослаблен на фоне беременности. Риск развития осложнений зависит от общего состояния организма, стадии, реакции на гормональные изменения.
Причины цирроза при беременности
Образование цирроза печени у беременных — не частое явление, но все же оно случается. Организм будущей мамы восприимчив к вирусам и заболеваниям. К примеру, можно подхватить гепатит С, который перерастает в цирроз. Иногда специалисты не могут выяснить причину патологии печени у больных. Такие случаи называют криптогенным циррозом. К факторам, способным спровоцировать недуг, относятся следующие:
- аутоиммунный и токсический гепатит;
- желчнокаменная болезнь;
- нарушения пищеварительной системы;
- продолжительная терапия медикаментами;
- злоупотребление спиртными напитками;
- ослабление иммунитета;
- билиарный цирроз — нарушение вырабатывания желчи;
- холангит — воспаление желчных протоков.
Симптоматика
Определить заболевание у беременной бывает проблематично из-за сходства с токсикозом и общим переменчивым состоянием организма. В основном признаки заболевания ничем не отличаются от здоровых будущих рожениц. К ним относят:
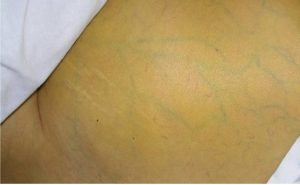
Кожа приобретает желтоватый оттенок.
- боль в правом боку;
- ощутимое увеличение печени и селезенки;
- повышение температуры;
- пожелтение кожи, зуд;
- постоянная усталость;
- снижение веса;
- тошнота, отрыжка, отсутствие аппетита;
- потемнение мочи;
- заметное покраснение языка.
Диагностика и лечение
Диагностировать цирроз у беременной лучше на ранних сроках, но это не всегда получается. Чтобы выявить заболевание, нужно пройти тщательное обследование: сначала осмотр врача, выяснение жалоб и симптомов. После этого пациентку отправляют на УЗИ печени и сдачу анализов. Иногда назначают биопсию, но стараются избегать такой процедуры, потому что беременным ее проводить нежелательно.
Профилактические рекомендации
Женщинам запрещено употреблять алкоголь во время беременности.
Чтобы не допустить цирроза печени у будущей мамы, нужно беречь иммунную систему, своевременно выявлять и лечить простуды, грипп и другие заболевания, которые могут вызвать осложнения, избегать мест скопления людей и не подцепить инфекцию. Полезно принимать витамины, минералы, правильно питаться, включая в рацион фрукты, овощи, злаки, орехи. Если в роду были заболевания печени, нужно тщательно обследоваться минимум раз в год.
Гепатит печени – это заболевание, которое вызывает поражение и отмирание некоторых участков и клеток печени. Возникает он преимущественно под воздействием вирусов. На данный момент медикам известно 8 типов возбудителей. Однако специалисты допускают, что вирусов может быть значительно больше.
Причины
В зависимости от вида заболевания, причины могут различаться:
- Если у беременной диагностирован гепатит А, заразиться она им могла через грязные руки, питьевую воду, овощи и фрукты. Также вирус может передаться при общении с заражённым человеком или во время использования его личных вещей;
- Гепатит В также является вирусным заболеванием. Возбудитель очень устойчив к внешней среде. Кровь, моча, сперма – все эти выделения могут явиться причиной заражения опасным заболеванием во время беременности;
- Гепатит С тоже относится к вирусным недугам. Передаётся гепатит С через кровь, но не исключено заражение при незащищённом половом контакте;
- Развитие аутоиммунного гепатита происходит по невыясненным причинам. Но специалисты пришли к выводу, что спровоцировать недуг могут некоторые вирусные заболевания, а также средства, содержащие интерферон;
- Токсический гепатит также может возникнуть у беременной. Причиной этого недуга является длительное употребление некоторых лекарственных препаратов или воздействие алкоголя;
- В некоторых случаях у будущей мамы может быть обнаружено несколько возбудителей гепатита.
Симптомы
Проявляется заболевание по-разному, в зависимости от формы и вида гепатита:
- Гепатит А обычно начинается с постепенного поднятия температуры тела. Беременная ощущает слабость и общее недомогание. Цвет мочи становится тёмным, а кал – светлым. Через некоторое время желтеет кожа и слизистые оболочки;
- Гепатит В имеет похожие признаки гепатита А. Но протекает это заболевание тяжелее. Помимо вышеперечисленных симптомов, при гепатите В у беременных возникает воспаление в суставах, появляется зуд кожного покрова;
- Острая форма гепатита С обычно не проявляется внешне. Выявить патологию можно при хроническом гепатите С. У беременной, которая заражена опасным вирусом, ухудшается состояние, появляются боли в правом боку. Цвет кожи становится жёлтым, возникают частые приступы тошноты и рвоты;
- Проявление аутоиммунного гепатита внешне похоже на гепатит В. Но часто острая форма этой разновидности заболевания может протекать бессимптомно;
- При токсическом гепатите также возникает боль в области печени, желтеет кожа и оболочки глаз, наблюдается тошнота и рвота.
Чтобы диагностировать заболевание, будущая мама должна обратиться к врачу. При первичном осмотре доктор сможет заметить увеличенную в размерах печень. Назначаются дополнительные обследования, в том числе и сдача анализа крови. С помощью показателей крови можно узнать о начале заболевания любой формы и происхождения до начала проявления внешних симптомов.
Ультразвуковое исследование назначается беременным для того, чтобы оценить состояние печени, проверить возможное возникновение опухоли. В тяжёлых случаях будущей маме приходится сдать биопсию ткани поражённой печени. В дальнейшем будет проведена гистология.
МРТ беременным назначается также редко из-за негативного воздействия на плод.
Осложнения
Чем опасен гепатит печени для девушки, ожидающей малыша на свет? Осложнения могут возникнуть различные:
- Вирус гепатита негативно влияет на развитие плода. Особенно он оказывает отрицательное влияние в первые месяцы внутриутробной жизни будущего малыша;
- епатит может вызвать выкидыш или мертворождение;
- Наиболее опасным, для жизни мамы, осложнением гепатита считается цирроз печени. При этом заболевании высока вероятность летального исхода;
- Печёночная недостаточность также может привести к смерти;
- Но при лечении гепатита печени у беременной на ранней стадии есть шанс полного выздоровления, независимо от причины его возникновения.
Лечение
Лечение в домашних условиях без консультации врача и с помощью методов народной медицины не допускается. Беременная должна обязательно обратиться к доктору для назначения правильного лечения.
Диета является одним из важных условий успешного лечения. Из рациона будущей мамы исключаются жареные, острые, копчёные, жирные продукты. Питаться беременным, которым диагностирован гепатит, необходимо часто, но небольшими порциями.
Чтобы вылечить патологию, врачу необходимы результаты всех обследований будущей мамы. После этого он сможет назначить необходимое лечение:
- При вирусных гепатитах эффективными средствами считаются противовирусные препараты. При гепатите А могут быть применены препараты, улучшающие работу жёлчных путей;
- Аутоиммунный гепатит у беременных лечится с использованием безопасных гормональных средств и глюкокортикоидов;
- Токсический гепатит помогают вылечить гепатопротекторы после применения дезоинтоксикационной терапии;
- Часто беременным, которым диагностирован гепатит, назначается приём витаминных препаратов.
Профилактика
Предотвратить развитие вирусного гепатита у будущей мамы можно, если она соблюдать некоторые правила:
- Желательно ограничить общение с человеком, у которого диагностирован гепатит А;
- Если в окружении находится человек с гепатитом В или С, нельзя пользоваться его личными предметами гигиены;
- После посещения улицы и туалета, а также перед каждым приёмом пищи надо мыть руки с мылом;
- Овощи и фрукты следует употреблять чистыми. Питьевая вода может быть очищенной или кипячённой;
- Беременным не нужно посещать заведения по оказанию услуг, в которых мастера не используют одноразовые перчатки и не дезинфицируют приборы
- Половой акт должен быть защищённым, если партнёр плохо знаком или заражён вирусом гепатита;
- Регулярно проходить обследования, чтобы выявить начавшееся заболевание на ранней стадии.
Обычно беременность не усугубляет течение цирроза печени, но ухудшение состояния женщины возможно. Частотность развития осложнений при циррозе печени и беременности составляет 20%. Исход относительно матери и ребенка зависит от особенностей течения недуга до беременности. Особенно на прогноз влияет степень метаболической дисфункции и варикоза вен пищевода или желудка. Наибольший риск развития осложнений во время беременности при циррозе наблюдается в III триместре, что связано с повышением ОЦК. Если до планируемой беременности провести шунтирование, риск развития кровотечений снижается. При ВРВ пищевода рекомендуется склеротерапия.
Причины
Возникнуть цирроз печени может во время беременности. Это связано с общей ослабленностью естественной защиты и организма в целом. Из-за слабости иммунитета будущая мама подвержена частому воздействию вирусных и бактериальных инфекций. В этот период повышается риск развития вирусного гепатита, который часто провоцирует цирроз. Другими неблагоприятными факторам, способствующими появлению осложнений в виде опасной и тяжелой патологии печени, при которой постепенно отмирают клетки органа без возможности их восстановления, являются:
- Аутоиммунный, токсический гепатит.
- Желчнокаменная болезнь до беременности.
- Нарушение протекания метаболических процессов в организме.
- Длительный прием некоторых лекарственных средств, которые приводят к дисфункции печени.
- Сильно сниженный иммунитет, при котором развился первичный билиарный цирроз. На фоне патологи поражаются желчеточные каналы, что провоцирует гибель клеток печени.
- Первичный холангит склерозирующего типа, когда желчные протоки постепенно засоряются, из-за чего они сужаются и воспаляются.
- Злоупотребление спиртосодержащими напитками.
- Плохая наследственность.
Симптомы
Болезнь, развивающаяся при беременности, проявляется уже на начальном этапе, именуемом стадией компенсации. Первоначальные симптомы усугубления болезни следующие:
- повышение температуры тела до субфебрильных величин (37,2—38°С);
- снижение аппетита, следовательно, потеря массы тела;
- общая ослабленность, быстрая утомляемость от выполнения легкой работы;
- признаки диспепсии в виде подташнивания, рвоты, метеоризма, запоров, чередующихся с диареей;
- тупые, слабые болевые ощущения справа в подреберье;
- желтушность кожных покровов и склер глаз.
Опасность состояния в том, что многие перечисленные симптомы, например, тошнота, рвота, метеоризм, температура до 37,5⁰C, небольшая потеря веса и аппетита, можно списать на обычные проявления беременности в I триместре. Слабость, плохое самочувствие также могут быть причислены к первым признаками наступившего зачатия, в то время как на самом деле развился цирроз печени.
Запоры, чрезмерное газообразование часто сопровождают III триместр беременности и проходят уже после родоразрешения. Но, если эти симптомы возникают одновременно с постоянной, ноющей болезненностью в правом боку и желтушностью кожных покровов, следует заподозрить развитие цирроза печени. Но эти признаки также могут говорить о появлении редкого осложнения периода вынашивания плода, такого как внутрипеченочный холестаз, когда нарушается циркуляция желчи в печени и ее ток в 12-перстную кишку. Развивается недуг на фоне гормональных изменений во время беременности. Для уточнения диагноза дополнительно назначаются специфичные исследования.
Зачатие при циррозе
Перед зачатием новой жизни на фоне ранее обнаруженного цирроза в обязательном порядке нужна консультация специалиста. Женщине придется пройти широкий комплекс обследований и предварительного лечения. Эти меры необходимы для подготовки женского организма к будущим изменениям во время вынашивания плода.
Если беременность наступила у больной циррозом печени женщины случайно, важно сообщить гинекологу при постановке на учет о наличии болезни. К такой беременной будет обращено больше внимания. Подберутся оптимальные препараты по улучшению ее состояния и протекания беременности на фоне цирроза. В период вынашивания малыша при пораженной печени следует:
- отказаться от приема любых лекарств и препаратов, оказывающих влияние на печеночные ткани;
- придерживаться основ диетотерапии со столом № 5;
- пропить поливитамины и минералы для поддержания организма.
В начале беременности обязательно назначается курс фолиевой кислоты. Это вещество поддерживает функцию печеночных тканей. В основной массе случаев течение цирроза во время беременности не меняется, но возможно появление осложнений. Степень риска развития осложненного цирроза зависит от показателей компенсации и степени прогресса недуга. Максимально положительный прогноз наблюдается при первой стадии заболевания в непрогрессируемой форме. Наиболее неблагоприятный исход цирроза и беременности на декомпенсированной стадии недуга. Однако забеременеть на этой стадии также проблематично.
Диагностика
Обнаружить заболевание возможно на ранних и поздних сроках беременности. Для этого назначается:
- осмотр беременной пациентки специалистом с выявлением симптомов и оценкой жалоб;
- общий и биохимический анализ сыворотки крови, что необходимо для определения концентрации билирубина, холестерина, альбумина, желчных кислот, ферментов печени;
- УЗИ печени.
После выявления цирроза необходима его дифдиагностика от печеночного холестаза и первичного билиарного поражения печени. Обращается внимание, что при холестазе и ПБЦ существенно подскакивает содержание щелочной фосфатазы при слабом повышении активности АсТ, АлТ, гамма-ГГТ. Билирубин при этом остается в допустимом диапазоне. ПБЦ определяется по выявленным антимитохондриальным антителам. Других специфических признаков, например, по эхо-теням в результатах УЗИ, не определяется. При классическом циррозе обнаруживаются узелки регенерации.
Для уточнения диагноза в крайних случаях проводится биопсия печени. Но решение о ее назначении определяется по соотношению возможных рисков для матери и ребенка, так как процедура может привести к развитию осложнений в виде ДВС-синдрома.
Осложнения
Главная опасность цирроза, полученного до или во время беременности, заключается в высоком риске развития осложнений. Во многих случаях отяжеленного течения цирроза возможен летальный исход для матери и малыша. Одновременно при нарушении работы главного фильтра крови и его структуры отмечается общая дисфункция организма. Основные последствия цирроза при беременности:
- выкидыш в I триместре;
- родоразрешение с мертвым малышом;
- преждевременные роды недоношенного плода;
- отек и асцит из-за скопления чрезмерных количеств жидкости и соли в тканях и внутренних органах;
- развитие кровотечения из-за варикозного расширения сосудов, особенно из желудка или пищевода;
- печеночная энцефалопатия с поражение нервной системы, что проявляется беспокойным сном и странным поведением беременной с циррозом;
- гиперсленизм с изменением состава крови с нехваткой эритроцитов, тромбоцитов, лейкоцитов на фоне увеличенной селезенки;
- острый бактериальный перитонит, развивающийся на фоне кровотечения из пищевода или желудка — самое опасное осложнение, требующее срочной госпитализации и принятия экстренных мер.
Лечение
Рекомендации врачей относительно возможности забеременеть женщине с циррозом заключаются в следующем:
- Беременеть не рекомендуется, так как недуг утяжеляет процесс вынашивания малыша, отрицательно сказывается на развитии плода, увеличивает риск выкидыша в I и II триместрах и рождение мертвых детей в III триместре до 20%.
- При наступлении беременности во время цирроза рекомендуется постоянный контроль над состоянием женщины. При этом беременная должна отказаться от самолечения, а следовать требованиям врача.
При циррозе печени у беременных есть вероятность проведения аборта для спасения жизни больной.
Общая терапевтическая тактика цирроза не меняется от его типа. Урсодезоксихолиевая кислота обязательно назначается при любых формах недуга — холестаз, первичное билиарное или классическое циррозное поражение печени. Этот медпрепарат стабилизирует и восстанавливается нормальное состояние беременной. Лекарство уникально в том, что улучшает и прогноз для плода путем снижения риска внутриутробной смерти и начала преждевременного родоразрешения.
При возникновении осложнений или утяжелении течения недуга и беременности принимаются экстренные меры, степень которых определяется ситуационно.
Профилактика цирроза печени при беременности
Для предотвращения возникновения цирроза во время беременности важно соблюдать ряд правил по сохранению должной работоспособности иммунной системы и исключению воздействия причинных факторов, например, неправильного питания, алкоголизма, курения.
Профилактические меры для будущих мам заключаются в следующем:
- прием поливитаминных и минеральных комплексов до беременности и во время;
- полный отказ от алкоголя, курения, наркотиков, самолечения сомнительными лекарствами;
- вакцинация от всех возможных видов гепатита, которые чреваты осложнениями в виде цирроза печени, еще на этапе планирования беременности.
Читайте также:


