Цитомегаловирус что это за болезнь симптомы и причины развития заболевания
Цитомегаловирус - что это за болезнь, знают далеко не все. Патологией может заболеть как ребенок, так и взрослый – независимо от возраста. По статистике, около 80 % людей инфицированы цитомегаловирусом. Интересен факт, что заразившись однажды, человек навсегда становится инфицирован этим вирусом. Но если иммунитет крепок, жизнь размеренна и без особых стрессов, вирус мирно существует в организме.
Особенности
Многие слышали про цитомегаловирус, а что это за болезнь, так и не понимают. Возбудитель – герпетический вирус 5 типа. Он активируется при снижении иммунитета.
Название болезни неслучайно. Попадая в организм, вирус нарушает структуру тканей, переполняет их жидкостью и увеличивает размеры клеток. Жизнедеятельность вируса сохраняется при комнатной температуре. Он устойчив к антибиотикам, но чувствителен к эфиру и дезинфицирующим средствам.
Формы и симптомы заболевания
Симптомы цитомегаловируса (что это за болезнь, указано выше) различные, поскольку заболевание может приобретать такие формы:
- Обычная простуда или ОРВИ.
- Пневмония, бронхит с поражением внутренних органов.
- Воспаление почек, которое плохо поддается лечению.
- Отсутствие симптомов и ярких проявлений.
У мужчин наиболее часто характер течения заболевания стерт.
Если болезнь протекает в форме острой цитомегаловирусной инфекции, то по симптомам она похожа на инфекционный мононуклеоз. Увеличиваются лимфоузлы, температура тела держится на 38 градусах. Человек чувствует себя слабым, он быстро утомляется, у него отсутствует аппетит.

Кроме того, возникают мышечные, суставные, головные боли. Воспаляются миндалины, боли горло. В большинстве случаев уже через 14 дней наступает выздоровление.
Описанные симптомы болезни при цитомегаловирусной инфекции также схожи с ОРВИ. Однако простое простудное заболевание длится около 2 недель, а острый период цитомегаловируса может продолжаться 1-1,5 мес.
Инкубационный период вируса длится на протяжении 20-60 дней. В этот временной промежуток происходит активное размножение вируса и его выделение. Человек становится опасным, и это состояние может продолжаться на протяжении 2-3 лет.
В тяжелых случаях может появиться кашель, нарушения работы ЖКТ, поражение печени, боли в области грудины, желтуха.
У людей, имеющих иммунодефицит, течение болезни наиболее сильно, так как вирус довольно быстро распространяется по всему организму. Он приводит к поражению ЦНС, осложненному судорогами или даже комой. Возникает сильная диарея, поражается сетчатка органов зрения, печень. Дыхание становится затрудненным и появляется пневмония.

Новорожденные дети, получившие цитомегаловирусную инфекцию внутриутробно, могут болеть:
- желтухой;
- пневмонией;
- мелкоточечной пурпурной сыпью.
У них в размерах увеличивается печень и селезенка. Вес при рождении, как правило, недостаточен. Такие дети имеют маленький размер головы.
При внутриутробной цитомегаловирусной инфекции у большинства детей наблюдаются мелкие кожные кровоизлияния. У 67 % встречается желтуха, в 53 % - микроцефалия, у 50 % - гипотрофия, у 34 % - недоношенность, у 20 % - гепатит.
Если вирус попадает в мужской организм половым путем, то при мочеиспускании могут возникать боли. Происходит поражение тканей яичек и мочеиспускательного канала. Если вирус попадает в организм женщины этим же путем, то он нередко приводит к развитию вагинита, эрозии, эндометрита, воспалительным процессам в яичниках. Из влагалища появляются бело-голубые выделения.
Способы передачи вируса
Что это такое - цитомегаловирус, и как передается заболевание, многие не знают. Существует 4 основных пути:
- Воздушно-капельный. Зараженный человек передает инфекцию с помощи кашля, чихания, разговора, поцелуя. Даже находясь в закрытом пространстве с носителем цитомегаловируса, можно заразиться заболеванием.
- Половая инфекция. Цитомегаловирусная инфекция попадает через сперму или влагалищный секрет.
- Вертикальный. Беременные женщины, носители цитомегаловируса, могут заразить своего малыша. Во время лактации мама может передать ребенку вирус.
- Трансмиссивный. Переливание зараженной крови.
Называют цитомегаловирус и болезнью поцелуев. Даже при контакте с предметом, на котором есть частицы мочи, слюны больного человека можно заразиться этим недугом.
Большинство людей заражаются еще в детском саду или яслях, где между детьми существует тесный контакт. В 10-35 лет также можно инфицироваться, но вероятность этого довольно низка.
Как организм реагирует на вирус?
При первой встрече с вирусом, как правило, не возникает никаких симптомов. Лишь у 2 % людей наблюдается повышение температуры тела, боль в горле, мышцах, суставах, лихорадка, увеличение лимфоузлов.

Если у человека иммунитет не ослаблен, то, как правило, осложнений не возникает. Особую опасность представляет врожденная цитомегаловирусная инфекция - инфекционная болезнь уже присутствует у ребенка, как только он появился на свет.
Женщины наиболее часто заражаются вирусом от детей младшего возраста. По статистике у 10 % детей, инфицированных во время внутриутробного развития, обнаруживаются разнообразные врожденные патологии.
При вопросе, чем опасен цитомегаловирус, стоит помнить, что он входит в группу Torch-инфекций, влияющих на аномальное развитие плода и появления патологий. Женщина до беременности может заразиться вирусом или во время вынашивания ребенка. В первом случае клинические проявления заболевания будут отсутствовать, а в крови будут выявлены специфические антитела. Описанная ситуация не опасна ни для будущей матери, ни для плода. Риск появления осложнений не более 1 %.
Если же инфицирование произошло во время беременности, то риск для плода составляет 30-50 %. В среднем у 10-15 % детей диагностируются различные патологии, вызванные цитомегаловирусом.
У ребенка может быть нарушен слух или зрение, появиться судороги, произойти замедление внутриутробного развития. Возможна даже микроцефалия или уменьшение мозга в размерах. После появления малыша на свет могут наблюдаться неврологические симптомы. Ребенок может отставать в умственном и физическом развитии.
К каким врачам обратиться за помощью?
При подозрении на цитомегаловирус, появлении его симптомов, следует обратиться к инфекционисту. Детей также необходимо показать неврологу.
Следует учитывать, что при цитомегаловирусной болезни причины, симптомы и лечение взаимосвязаны.
Способы диагностики
Уже по общему анализу крови можно заподозрить существование цитомегаловирусной инфекции. В результате анализа уровень лейкоцитов превысит 50 %, а атипичные лимфоциты будут составлять до десятой части всех клеток крови.
Независимо от причин и симптомов диагностика цитомегаловирусной инфекции, даже при малейшем подозрении на заболевание, подразумевает такие исследования:
- ДНК-диагностику или ПЦР. С помощью этого метода можно определить, есть ли ДНК возбудителя во взятых биоматериалах. Исследование имеет высокую точность около 95 % и результат можно получить уже через несколько дней с момента сдачи биоматериалов.
- ИФА. Выявляет наличие антител к цитомегаловирусу в сыворотке крови. Исследуют количество иммуноглобулинов IgG и IgM. Высокий уровень первого показателя говорит о том, что человек первично инфицирован. Этот же показатель также может расти при повторной активации вируса, однако не с такой скоростью, как в первые. Если выявлен второй тип иммуноглобулинов, то это значит, что организм не в первый раз встретился с этим вирусом. Такие антитела сохраняются на всю жизнь. При активации вируса их количество может расти.
Лишь специалист сможет расшифровать анализ. Специфические антитела к вирусу могут появляться на протяжении 1 месяца с момента заражения. Если полученный результат вызывает сомнения, то врач назначит повторное исследование.
Если кроме цитомегаловируса выявлен вирус Эпштейн-Барра, то анализ на инфекцию скорей всего будет положительным. Оба этих вируса относятся к герпетической группе.
Чтобы диагностировать вероятность поражения печени, определяют количество билирубина. Проводят АСТ и АЛТ диагностику.
Осложнения заболевания
Особо опасно заболевание для беременных женщин, так как плод может перенять болезнь от матери. Но это происходит не в каждом случае, а только тогда, когда у будущей мамы в крови обнаруживаются цитомегаловирусы. Если женщина заразилась вирусом после зачатия ребенка, то вероятность заражения плода увеличивается в разы.
Цитомегаловирус может привести к самопроизвольному аборту, тяжелым патологиям плода, врожденной цитомегалии. Кроме того, при вопросе, какие болезни вызывает цитомегаловирус, следует знать, что могут появиться такие патологии:
- Анемия.
- Желтуха.
- Кровотечения и кровоизлияния в органы.
- Увеличение печени и селезенки.
- Тромбогеморрагический синдром.
Болезнь цитомегаловирус у детей приводит к патологиям органов дыхательной системы, центральной нервной системы, органов зрения, слюнных желез и почек. В 30 % возможно наступление летального исхода.
Заболевания далеко не всегда приводит к осложнениям. Многие взрослые легко переносят болезнь. При этом заболевание протекает незаметно без видимых симптомов. Однако у некоторых здоровых людей в качестве осложнений возможны боли в животе и мышцах, диарея.
У людей, имеющих иммунодефицит, возможно появление:
- хориоретинита;
- колита, панкреатита, гепатита;
- энцефалита;
- поражения периферических нервов;
- воспаления легких;
- поражения сердечной мышцы, кожных покровов.
Лечение
Что это за болезнь - цитомегаловирус и как ее лечить, знают только врачи. Но если у пациента иммунная система находится в хорошем состоянии, то лечение возможно и не потребуется. Болезнь пройдет самостоятельно через 1-2 недели.
В том случае, если цитомегаловирус приобрел генерализированную форму, то инфекционист назначает пребывание в стационаре. Используются иммуномодулирующие, общеукрепляющие, противовирусные группы препаратов.

При наличии иммунодефицита необходимо принимать противовирусные средства. Они не помогут полностью избавиться от вируса, но замедляет его размножение.
При цитомегаловирусе диагностика заболевания, симптомы и лечение интересуют многих. Среди препаратов, которые обычно назначают при терапии, есть следующие:
Во время лечения необходимо каждые 2 дня сдавать кровь на анализ. Если в результате оказалась выраженная нейропения или тромбоцитопения, то прием препаратов незамедлительно прекращают.
Применение противовирусных средств должно проходить под врачебным контролем, так как препараты из этой группы имеют немало побочных эффектов. Их необходимо принимать 2 недели.
Для лечения детей используют препараты, подавляющие активность вируса. Также важно перевести инфекцию в латентную фазу и предотвратить возможные осложнения.
Детям могут быть назначены такие препараты:
- Глицирризиновая кислота, получаемая из корня солодки.
- Протефлазид.
- Травяные чаи на основе калины, зверобоя, мелиссы, шиповника.
Меры профилактики
Вакцины против цитомегаловирусной инфекции на данный момент нет. Более того, полностью избавиться от вируса невозможно. Человечество еще не придумало таких препаратов. Поэтому при лечении в первую очередь уделяется внимание модуляции иммунитета, во вторую – витаминной терапии.
Так как вирус передается контактным способом, необходимо особенно тщательно следить за личной гигиеной. Перед приготовлением и употреблением пищи необходимо тщательно мыть руки с мылом. То же самое необходимо делать после смены подгузника ребенку или после похода в туалет.
Предупредить появление и развитие цитомегаловируса поможет укрепление иммунитета. Важно болезнь выявить на ранней стадии развития. Особо тщательный контроль необходим беременным женщинам. Желательно избегать контактов с маленькими детьми, не целовать их и не есть пищу из одной посуды.
Если необходимо сделать переливание крови или трансплатацию органов, потенциальный донор должен сдать анализ крови на цитомегаловирус. Если заражение произошло во время беременности, то назначается особая тактика лечения.
Активный, здоровый образ жизни, полноценное, правильное питание также важны в качестве профилактики. Для укрепления иммунитета можно применять закаливания, обливания.
Заключение
Симптомы, лечение и последствия цитомегаловирусной инфекции интересуют многих. Вирус весьма коварен и может привести к печальным осложнениям. Не стоит откладывать визит к специалисту и заниматься самолечением. Только лишь врач сможет подобрать наиболее эффективную терапию этой инфекции, рассчитать правильную дозу и схему лечения.
Беременным женщинам и кормящим матерям следует особо относиться к своему здоровью, так как для их детей цитомегаловирус наиболее опасен, ведь вероятность летального исхода полностью исключить невозможно.
При планировании беременности еще до зачатия малыша желательно пройти обследование на цитомегаловирус. Так женщина сможет убедиться в наличии или отсутствии этого вируса. Если же рузультат анализа окажется положительным, то следует обязательно посетить соответсвующего специалиста.
Цитомегаловирус – не повод не беременеть, но подавить его активность необходимо. Кроме того, необходимо будет регулярно сдавать анализы и следить за титрами. Важно, чтобы во время вынашивания ребенка возбудитель не активизировался.
При наличии цитомегаловируса особенности лечения цитомегаловируса подскажет только врач, поэтому не стоит откладывать с визитом к специалисту.
Что такое инфекция цитомегаловирусная? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Цитомегаловирусная болезнь (ЦМВИ, цитомегалия, вирусная болезнь слюнных желёз, болезнь с включениями) — это общее системное инфекционное заболевание, вызываемое вирусом семейства герпесов V типа — цитомегаловирусом, который специфически поражает лейкоциты и клетки различных органов (слюнных желёз, почек, лёгких, печени, головного мозга и другие).
Клинически характеризуется многообразием проявлений — от бессимптомного течения до генерализованных (распространённых) форм с поражением внутренних органов и центральной нервной системы, а также пожизненного пребывания в организме.
Вид — Cytomegalovirus hominis (открыт в 1956 году)
Является древним человеческим вирусом (предположительно с Кембрийского периода), который в ассоциации с другими герпесвирусами оказал значительное влияние на формирование иммунитета современного человека.
Внутривидовая структура неоднородна. Известно о трёх штаммах вируса: Davis, АД 169, Kerr и Towne. Они могут иметь различия в тропизме к тканям человека, различаться по степени вирулентности и патогенности.
Цитомегаловирус имеет внешнюю гликопротеиновую оболочку, в составе которой есть B и H звенья — к ним формируются антитела. Представляет собой двухцепочечный ДНК-содержащий крупный вирус с диаметром нуклеокпсида до 180 нм.
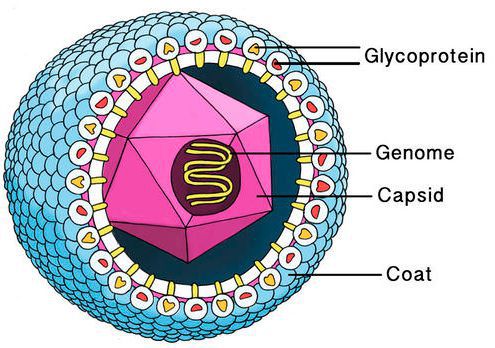
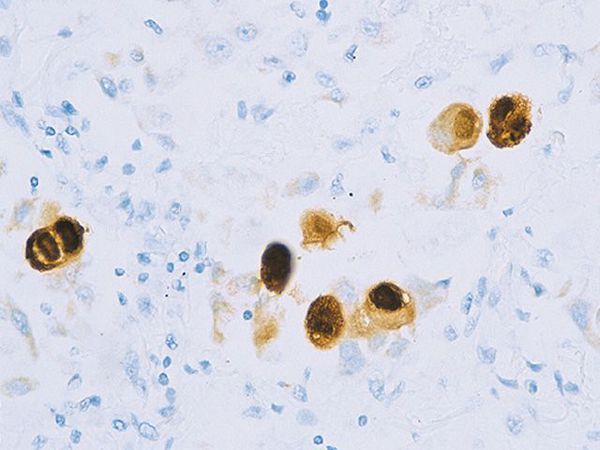
Вирус способен поражать практически любую ткань человеческого организма, т.е. обладает политропностью. При развитии в ядрах инфицированных клеток образует включения (незрелые вирионы), описываемые как "глаз совы".
Вызывает цитомегалию (увеличение) клеток, не приводя к их гибели. Способен при активном течении значительно снижать иммунитет. Возможна трансплацентарная передача вируса с развитием врождённой инфекции.
Культивируется на культуре фибробластов (клеток соединительной ткани) человека. Изменения хромосомного набора клеток не вызывает. Очень чувствительны к ЦМВ клетки плода и новорождённого.
Малоустойчив в окружающей среде, быстро погибает при повышении температуры до 56°С и действии дезинфицирующих средств, теряет заражающие свойства при замораживании. В условиях комнатной температуры способен сохраняться в течение нескольких дней. [1] [3] [4] [8]
Антропоноз. Источник инфекции — только человек (больной различными формами и носитель), причём выделение вируса возможно в течение всей жизни человека и зависит от его индивидуальных иммунологических особенностей. Возможно заражение различными штаммами ЦМВ, роль этого в изменении патологии и клинической картине пока не выяснена.
Механизмы передачи — воздушно-капельный (аэрозольный путь), контактный (контактно-бытовой и половой пути), гемоконтактный (парентеральный, при пересадке органов), вертикальный (от матери к плоду), фекально-оральный (алиментарный — через грудное молоко).
Факторами передачи вируса выступают слюна (преимущественно), моча, кровь, вагинальный секрет, слёзы, сперма, фекалии, грудное молоко.
Восприимчивость среди населения высокая, наибольшее количество заражённых выявляется в детском и подростковом возрасте, когда происходит повышение контактных взаимодействий между людьми. Во взрослом состоянии ЦМВ инфицировано до 95% населения планеты, которые являются пожизненными носителями вируса. [1] [2] [3] [8]
Симптомы цитомегаловирусной инфекции
Инкубационный период — от 15 дней до трёх месяцев (при манифестной, т. е. явно выраженной форме).
Чаще всего первичное инфицирование протекает или бессимптомно, или по типу ОРЗ нетяжёлого течения. Наблюдаются лёгкая слабость, субфебрилитет (температура 37,1-38,0°С), дискомфорт в мышцах, першение в горле, иногда насморк, увеличение лимфатических узлов шеи, увеличение и болезненность слюнных желёз.
Зачастую такие проявления не вызывают настороженности в плане ЦМВ и самостоятельно купируются в течение 1-2 недель — болезнь переходит в стадию латентного течения (носительство).
При инфицировании в более позднем возрасте (взрослые люди), а также у некоторых детей (с нарушением иммунитета) и ослабленных больных заболевание, как правило, протекает с явными морфофункциональными нарушениями и гораздо тяжелее, чем у первой группы лиц. Наблюдается:
- длительная лихорадка с повышением температуры тела до фебрильных цифр (37,5-38,0°С);
- выраженная слабость, недомогание, головные боли;
- дискомфорт и боли в животе в области правого и левого подреберий;
- увеличение и болезненность области слюнных желёз;
- увеличение и чувствительность шейных и углочелюстных лимфоузлов;
Синдром тонзиллита не характерен. Увеличивается печень и селезёнка, значимо изменяются показатели гемограммы и функциональных печёночных проб.
В зависимости от состояния иммунной системы и возможностей её коррекции клинически значимая первичная инфекция у данной группы людей продолжается в течение 1-3 месяцев и, как правило, завершается победой организма над вирусной экспансией с последующим формированием вирусоносительства без каких-либо явных клинических проявлений.
В некоторых случаях (ВИЧ-инфекция, онкологические заболевания, длительный приём цитостатических препаратов, генетические дефекты иммунной системы) может наблюдаться длительное волнообразное течение первичной инфекции или реактивация (обострение) имеющегося носительства вируса (латентной формы). В этом случае отмечается:
- длительная волнообразная лихорадка с повышением температуры тела от субфебрильных до фебрильных цифр;
- общее недомогание;
- чаще генерализованное увеличение всех групп лимфоузлов;
- широкий спектр органной патологии (исходя из пантропизма вируса и индивидуальных особенностей) в виде одиночного или чаще комбинированного поражения слюнных желёз (сиалоаденит), цитомегаловирусного гепатита, поражения глаз, пневмонии, поражения половых органов, пищевода, кишечника, сердца;
- увеличение печени и селезёнки, повышение АЛТ и АСТ, изменения периферической крови вирусного характера (почти всегда).
У беременных первичная инфекция может протекать бессимптомно или с ограниченными клиническими проявлениями (чаще всего). При заражении ребёнка (плода) до родов в зависимости от сроков первичного инфицирования женщины (иногда истинной реактивации ЦМВ при СПИДе) возможно развитие врождённой цитомегаловирусной инфекции.
Риск внутриутробной передачи — до 90% от всех случаев инфицирования на любом сроке беременности. Большинство детей после рождения имеют те или иные последствия цмв-инфекции.
При заражении в ранние сроки беременности высок риск самопроизвольного выкидыша, мертворождения или рождения детей с явными пороками развития (патологии лёгких, головного мозга, почек, сердца, сосудов, органа слуха, психоневрологическими нарушениями). При обследовании у такой группы больных сразу после рождения выявляются низкая масса тела, увеличение печени и селезёнки, желтуха, увеличение всех групп лимфоузлов, высыпания геморрагического характера, различные органные поражения, резкие изменения гемограммы и функциональных тестов. В крови, слюне и моче выявляется вирусная ДНК (в ряде случаев выделение вируса продолжается на протяжении нескольких лет).
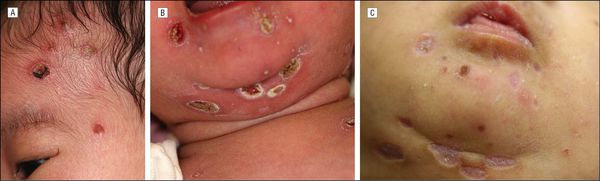
Прогноз серьёзен и зависит от тяжести поражения и объёма проводимых лечебных мероприятий. В более поздние сроки инфицирования беременной вероятность тяжёлых проявлений заболевания существенно ниже, и новорождённые, как правило, не имеют симптомов врождённой ЦМВ-инфекции на начальных этапах после родов, однако это не говорит о полном клиническом благополучии в будущем — возможно поражение нервной системы различной степени выраженности и нейросенсорная тугоухость. Поэтому такие дети нуждаются в обследовании и наблюдении профильных специалистов, а при необходимости — в лечении.
Интересной особенностью является влияние возраста беременной, на котором произошло первичное инфицирование, на частоту передачи инфекции: у женщин до 20 лет риск передачи в три раза выше и не зависит от сроков беременности, а после 20 лет риск внутриутробного инфицирования существенно ниже. [1] [2] [3] [5] [8] [10]
Патогенез цитомегаловирусной инфекции
Входные ворота — слизистая оболочка различных органов, преимущественно ротоглотки и верхних дыхательных путей (также желудочно-кишечного тракта, мочеполовой системы и других органов).
В месте внедрения никаких структурных и воспалительных изменений не наблюдается. После проникновения вируса в организм он атакует свои главные мишени — лимфо- и моноциты, эпителиальные клетки слюнных желёз, лёгких, почек и других органов.
Поражённые клетки увеличиваются в размерах в 3-4 раза (цитомегалия), в ядре клетки формируются включения (незрелые вирионы), в результате чего клетка приобретает вид "совиного глаза". При активном течении болезни развивается депрессия большинства звеньев иммунитета, в том чичле и белка ИНФ-α.
В дальнейшем в ответ на проникновение ЦМВ развивается защитная реакция в виде образования специфических антител различных классов, активации Т-киллеров и развития реакций гиперчувствительности замедленного типа, проявляющейся в поражённых органах образованием узелковых лимфомоноцитарных инфильтратов.
Однако инфицированные клетки не погибают, а продолжают функционировать и выделяют специальный слизисто-белковый секрет, который, обволакивая вирионы, обеспечивает маскировку вируса от иммунной системы человека. Это выражается в слабом иммунном ответе и переходу острого заболевания в длительный латентный процесс (носительство).
При слабой репликации и равновесных отношениях с иммунитетом вирус может длительно (пожизненно) сохранятся в организме в состоянии относительной стабильности, не вызывать никаких органных поражений и не причинять никаких неудобств человеку. Вирусную ДНК при таком состоянии в крови выявить не удаётся, однако в эпителии слюнных желёз и моче вирус можно обнаружить (обычно в незначительном количестве).
При значительном снижении иммунитета (ВИЧ, онкологические заболевания, пересадка органов, длительный приём цитостатиков) происходит активизация вирусной репликации, вирус попадает в кровь и вновь атакует различные органы. [1] [3] [10]
Классификация и стадии развития цитомегаловирусной инфекции
Общепринятой классификации не существует, она разнится в зависимости от особенностей медицинского подхода к проблематике заболевания.
Классификация по клинической форме:
1. Приобретённая ЦМВ:
- латентная — отсутствие клинических проявлений, постановка диагноза возможна только при выполнении лабораторных тестов;
- манифестная — с наличием клинических проявлений и изменением лабораторных показателей:
○ генерализованная (мононуклеозоподобная, лёгочная, церебральная и почечная, печёночный гепатит, с поражением ЖКТ, комбинированного вида);
2. Врождённая ЦМВ:
Отдельно выделяют цитомегаловирусную болезнь у ВИЧ-инфицированных.
Классификация по МКБ-10:
- P35.1 Врождённая цитомегаловирусная инфекция;
- B27.1 Цитомегаловирусный мононуклеоз;
- B25.0 Цитомегаловирусный пневмонит (J17.1*);
- B25.1 Цитомегаловирусный гепатит (K77.0*);
- B25.2 Цитомегаловирусный панкреатит (K87.1*);
- B25.8 Другие цитомегаловирусные болезни;
- B25.9 Цитомегаловирусная болезнь неуточненная.
Классификация по степени тяжести:
- лёгкая — нет явного поражения внутренних органов и изменения их функции;
- среднетяжёлая — умеренно выраженные поражения внутренних органов с нарушением функционирования без критичных сдвигов;
- тяжёлая — ярко выраженные поражения внутренних органов (генерализованный характер с катастрофичными функциональными провалами и развитие осложнений). [1][2][10]
Осложнения цитомегаловирусной инфекции
Осложнения при цитомегалии бывают специфическими неспецифическими.
Специфические осложнения:
- пневмония, плеврит (новое повышение температуры тела, кашель с мокротой и без, боли в груди при кашле, одышка, изменения на ФЛГ);
- миокардит (боли и дискомфорт в области сердца, ощущение перебоев в работе, тахикардия, колебания артериального давления, изменения на ЭКГ);
- артрит (дискомфорт и боли в различных суставах, повышение ревматологических показателей);
- энцефалит (синдромы поражения нервов, появление патологической очаговой симптоматики, нарушения психики);
- синдром Гийена — Барре (нарушения чувствительности и двигательных функций).
Неспецифические осложнения обусловлены наслоением вторичной бактериальной флоры. Это гнойные осложнения — повышение температуры тела до 41°С, соответствующие симптомы поражения определенных органов, нейтрофильный лейкоцитоз. [1] [3] [9] [10]
Диагностика цитомегаловирусной инфекции
Лабораторная диагностика:
- клинический анализ крови (лейкоцитоз или лейкопения, нейтропения, абсолютные лимфо- и моноцитоз, при остром течении — тромбоцитопения и повышение СОЭ);
- биохимический анализ крови (повышение трансаминаз, преимущественно АЛТ и АСТ, щелочной фосфатазы, ГГТ);
- иммуноферментный анализ крови (выявление антител классов М в острый период и при обострении и появление антител классов G в более поздний период, что свидетельствует о давнем заражении и авидности антител класса G);
- ПЦР диагностика (материал для исследования — кровь, моча, слюна, соскоб эпителия и другие, причём наиболее актуальные показатели при активной стадии даёт именно ПЦР крови, т.к. присутствие вируса в других средах может отражать фазу носительства);
Также проводится инструментальная диагностика:
- УЗИ, КТ и МРТ органов брюшной полости — появление внутренних увеличенных лимфоузлов, увеличение печени и селезёнки, периферических лимфоузлов, слюнных желёз и прочее;
- нейросонография;
- ЭЭГ, ЭКГ и ЭХО-КГ.
Дифференциальная диагностика:
- инфекционный мононуклеоз (ВЭБ-инфекция);
- вирусные гепатиты;
- ОРЗ затяжного течения;
- ВИЧ;
- токсоплазмоз;
- заболевания крови;
- другие герпесвирусные заболевания (герпесы 6,7 типов);
- листериоз, псевдотуберкулёз;
- эпидемический паротит. [1][2][3][6][7]
Лечение цитомегаловирусной инфекции
Лечения больных ЦМВ лёгкой степени тяжести осуществляется в амбулаторных условиях. Больные средней тяжести, тяжёлые пациенты и дети неонатального возраста подлежат стационарному обследованию, наблюдению и лечению.
Питание больных осуществляется согласно тяжести заболевания, проявлениям и возрастному фону. В общем показана диета №5 по Певзнеру с отказом от жирной, жареной, острой и раздражающей пищи, механически и химически щадящие питание.
Принципы терапии должны отвечать следующим требованиям:
- предупреждении прогрессии заболевания;
- предупреждение генерализации инфекции;
- предупреждение инвалидизации и остаточных явлений.
С учётом индивидуальных особенностей проводится этиотропная терапия, направленная на ослабление вируса, прекращение его генерализованной циркуляции (персистенции) и патогенного потенциала.
В зависимости от условий могут применяться специфические цитомегаловирусные иммуноглобулины, специфические противовирусные препараты прямого противоцитомегаловирусного действия (в основном в условиях реанимации и интенсивной терапии).
В целях повышения сопротивляемости организма показано назначение средств иммунокоррекции и иммунотерапии, патогенетическое и симптоматическое лекарственное обеспечение.
Важно отметить, что заболевание носит всеобщий характер и чаще всего не сопровождается сколько-нибудь значимыми отклонениями в жизнедеятельности человека, т.е. иммунная система среднестатистического жителя планеты способна самостоятельно найти достойный выход из ситуации. Это определяет основную лечебно-диагностическую тактику при выявлении активной (острой) ЦМВ-инфекции (при отсутствии тяжёлого течения и осложнений) — это здоровое питание, полноценный отдых и динамическое наблюдение. Лишь в случаях упорного течения и выраженных отклонений клинико-лабораторного характера следует подключать средства медикаментозного лечения.
После выписки за переболевшими устанавливается диспансерное наблюдение в течении 6-12 месяцев с периодическими осмотрами профильных специалистов и обследованием, объём и кратность которого определяется лечащим врачом. [1] [2] [5] [8] [10]
Прогноз. Профилактика
Прогноз, как правило, благоприятный (переход в неактивное носительство ).
Специальной профилактики заражения не существует.
В очаге заболевания противоэпидемические мероприятия не проводятся, карантина нет.
После клинического выздоровления дети допускаются в коллективы без ограничительных мероприятий.
В целях выявления источников повышенной опасности ЦМВ проводятся обследования донорам крови, органов и тканей, а также беременным женщинам. Если беременная не имеет специфических антител IgG к ЦМВ, за ней следует установить более тщательное наблюдение с трёхкратным обследованием на ЦМВ за время беременности. В это время ей следует по возможности минимизировать общение с детьми, не пользоваться чужой посудой и не целоваться с новыми людьми.
Рекомендовано назначение профилактического лечения больным СПИДом и после трансплантации органов препаратами прямого противовирусного действия.
Вакцина для предотвращения врождённого ЦМВ находится в стадии разработки. [1] [2] [9]
Читайте также:


