Детские вирусы у взрослых
Вирус Коксаки относится к числу энтеровирусов (обитающий преимущественно в кишечнике человека и вызывающий разнообразные по клиническим проявлениям болезни человека). Энтеровирусная инфекция относится к числу самых распространенных инфекций. Вирусу Коксаки наиболее подвержены дети до 10 лет, особенно первых двух лет жизни. Заболевание регистрируется преимущественно в летнее время, наиболее часто в июле-августе.
Распространение вируса Коксаки
Вирус Коксаки впервые был выделен в лаборатории городка Коксаки штат Нью-Йорк, США и именно поэтому носит такое название.
Вирус Коксаки распространен не только в странах Юго-Восточной Азии, но и по всему миру. Вспышки регистрировались во Франции, Испании, Германии, Греции, Турции. Наиболее крупные вспышки отмечались на Тайване и Тунисе. В российской Федерации вирус Коксаки регистрируется в Сочи, Приморском крае. Вирус Коксаки любит повышенную влажность.
Пути заражения вирусом Коксаки
Характеристика вирусов Коксаки
Вирусы Коксаки делят на подгруппы А и В, в подгруппу А входят 23 серотипа, в подгруппу В – 6 серотипов.
Деление вирусов Коксаки на 2 подгруппы (А и В) связано с их способностью по-разному поражать ткани: Вирусы Коксаки подгруппы А вызывают вялые параличи, а подгруппы В – спастические параличи. Заболевания которые вызывают вирусы Коксаки: асептический менингит, ангина, лихорадочные заболевания с сыпью.
В связи с тем, что вирус Коксаки А и В способны оказывать воздействие на различные органы и системы, возможно развитие нескольких клинических форм болезни.
При этом могут наблюдаться поражения нервной, сердечно-сосудистой, пищеварительной, дыхательной, выделительной систем, а также мышц, органа зрения, слизистой оболочки рта, эндокринных органов.
Вирус Коксаки – симптомы
Инкубационный период продолжается от 2 до 14 дней, в среднем 2-4 дня. Болезнь начинается остро с повышения температуры до 38-40°С от 2 до 5 дней. Температура тяжело сбивается жаропонижающими препаратами. Появляется головная боль, покраснение лица, насморк, боль в горле при глотании, кашель, боль в мышцах и животе. Ребенок становится очень вялым, капризным, часто отказывается от еды.
Возможно нарушение стула, стул становится водянистым, с примесью зелени и слизи. Отмечается урчание в животе, с или без болевого синдрома.
Очень часто вирус Коксаки путают с ангиной, сыпь с аллергией (в том числе и на антибиотики), корью или ветрянкой, поскольку клинические проявления этих заболеваний похожи.
У части взрослых и детей можно увидеть только один синдром, у других – их различные комбинации.
Основным проявлением инфекции является появление сыпи на кистях, стопах, в области коленных суставов, слизистой полости рта (внутренние поверхности щек, десна, боковые и нижняя поверхности языка) и вокруг рта. Сыпь не сливается. Обычно высыпания появляются у детей до 3 – 4-летнего возраста и детей и взрослых с ослабленным иммунитетом.
Выделяют две группы заболеваний, вызываемых вирусом Коксаки:
- потенциально тяжелые: серозный менингит, энцефалит, острый паралич, миокардит, перикардит, гепатит, хронические инфекции у лиц с иммунодефицитами;
- менее опасные формы: трехдневная лихорадка с или без сыпи, герпангина, плевродиния, везикулярный фарингит, геморрагический конъюнктивит, увеит, гастроэнтерит.
Наиболее характерные симптомы герпетической ангины (герпангины): резкий подъем температуры до 40°С. Сильные боли в горле. Боль значительно усиливается при приеме пищи и воды. Насморк, заложенность носа, часто кашель. Общее недомогание, слабость в теле. Увеличение лимфоузлов на шее. Возможны боли в животе, понос, тошнота. В большинстве случаев герпангина протекает, как обычное ОРВИ или ангина, но с характерными клиническими проявлениями в виде пузырьков на поверхности глотки и рта. В отличие от обычной ангины, на слизистой появляются пузырьки с жидкостью, которые через несколько дней лопаются. При этом видны небольшие эрозий, покрытые белым налетом. Герпангина, вызванная вирусом Коксаки больше похожа на стоматит, чем на ангину. Все симптомы болезни проходят примерно через неделю.
Наиболее характерные симптомы плевродинии: острое начало с мышечными болями в верхней части живота или в груди, лихорадка и головная боль. Заболевание продолжается в течение 2-4 суток.
Наиболее характерные симптомы везикулярного фарингита: резкое повышение температуры тела до 39-40 градусов, воспаление слизистой глотки, головная боль, боли в животе, тошнота, рвота, высыпания на мягком небе, миндалинах и задней поверхности глотки, кашель.
Наиболее характерные симптомы геморрагического конъюнктивита: сначала поражается один глаз, затем симптомы появляются и в другом глазу – ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз.
Наиболее характерные симптомы серозного менингита: заболевание начинается остро с повышения температуры до 38–40°С, рвота, связаная с приемом пищи, часто многократной и головной боли, снижения аппетита, вялость, катаральные явления, реже боли в животе. Симптомы сохраняются от 2 до 5 дней, после чего наступает улучшение. Ведущим симптомом является головная боль в первый день болезни. Обычно боль локализуется в лобных областях, иногда в затылочных, у некоторых детей усиливается при повороте головы. Дети старшего возраста могут жаловаться на боли в области глазных яблок, особенно при их движении.
При появление у ребенка или взрослого одного или нескольких признаков данного заболевания его необходимо изолировать от других детей и обязательно обратиться к врачу.
Типичное проявление вируса Коксаки у взрослых
Появляется боль в горле, стоматит (белый налет и волдыри в полости рта), поднимается температура 38-40°С, которая не сбивается жаропонижающими. Специфические высыпания появляются обычно у людей с ослабленным иммунитетом. На 2-3 день появляется сыпь на ладонях, стопах, под носом и на нёбе (сыпь вызывает сильный зуд), ощущается боль в ладонях и ступнях. Горло перестает болеть. Через 2-3 дня зуд проходит и кожа начинает шелушиться. Через 7-10 дней кожа на руках и стопах начинает слезать пластами, могут слезать ногти на руках и ногах.
Диагностика вируса Коксаки
В клиническом анализе крови также возможно как значительное увеличение СОЭ (до 50 мм/ч) так и лейкоцитоз с умеренным повышением СОЭ. Для постановки диагноза необходимо использование лабораторных методов диагностики: обнаружение в моче или крови методом РНИФ (иммунофлюоресценция) наличия антител класса IgG к вирусу.
Профилактика вируса Коксаки
Меры специфической профилактики (вакцинация) от вируса Коксаки на сегодняшний день не разработаны.
По возможности не допускать посещения ребенком мест большого скопления детей в периоды эпидемий. Укрепление иммунитета. Требуется мыть руки после посещения туалета, строго соблюдать правила личной гигиены, тщательно мыть овощи и фрукты перед употреблением в пищу; купаться только в специально отведенных местах.
Лечение вируса Коксаки
На сегодняшний день стандартных схем лечения вируса Коксаки не разработано. Терапия направлена, прежде всего, на облегчение симптомов.
Общие рекомендации: постельный режим до нормализации температуры, обильное питье для выведения энтеровирусной инфекций. Применения жаропонижающих средств в возрастной дозировке. Необходима обработка кожи и слизистых оболочек полости рта антисептиком, например Мирамистином, после каждого приема пищи.
Ребенка следует больше поить для вывода из организма токсинов и снижения температуры. Пить лучше прохладную или комнатной температуры воду или прохладный ромашковый чай.
Для облегчения симптомов интоксикации и более быстрого выведения вируса и его токсинов из организма помимо питьевого режима используются энтеросорбенты, например: Энтеросгель, Смекта, Полисорб, Лактофильтрум и другие.
Если сыпь вызывает зуд, то элементы сыпи можно смазывать гелем Финистил или принимать внутрь антигистаминные средства (например, Зиртек, Лоратадин или Супрастин).
Полоскание полости рта антисептическими и противовоспалительными препаратами: Мирамистин, Хлоргексидин, Гексорал, Стоматидин (не применяется у детей до 5 лет), отвар ромашки, содовые раствор для полоскания.
Взрослые пациенты могут возвращаться к привычному ритму жизни уже через 3 дня, в тяжелых случаях – не позже, чем через 10 дней после появления первых симптомов. У ребенка через 3 суток проходит только температура, а остальные симптомы могут остаться на 1-2 недели.
Антибиотики при заболевании вирусом Коксаки не назначаются, если антибиотики были назначены в качестве лечения ангины (как ошибочно постановленный диагноз), то обычно они отменяются, так как применение антибиотиков не влияет вирусы и на течение болезни.
Продолжительность болезни в среднем около одной недели. Полное заживание красных волдырей наблюдается спустя 6-7 дней, а сыпи – через 10-12.
Человек максимально подвержен разным простудным явлениям в осенний и весенний период. Вирусные инфекционные заболевания – вид заболеваний, которые вызывает инфекция, проникшая в ослабленный организм. Они могут провялятся в острой форме или вялотекущей, но лечение нужно проводить в обоих случаях, чтобы не усугубить ситуацию, избежать опасных осложнений. Человек в среднем болеет от 2 до 3 раз за год простудными патологиями, но развитие болезнь всегда получает из-за вирусных ДНК.
Что такое вирусные заболевания
Следует понимать, что простуда – это не конкретное заболевание, это состояние, которое стало последствием сильного переохлаждения. Это привело к ослаблению иммунитета, росту температуры и создало благоприятную почву для того, чтобы вирусные болезни человека получили дальнейшее развитие после проникновения патогенных микроорганизмов. Они проникают в клетки организма человека, начинают там активно размножаться, паразитируя на разных участках систем тела и используют их как питательный субстрат. Это приводит к гибели клеток, проявлению симптомов недуга.
Виды вирусов
Вызывать симптомы патологии могут разные типы бактерий, которые отличаются по месту локализации, скорости развития, признакам. Вирусы человека обладают специальной классификацией, условно они делятся на стремительные и медленные. Второй вариант очень опасен тем, что симптоматика очень слабая и обнаружить сразу проблему не получается. Это дает ей время размножиться, укрепиться. Среди основных видов вирусов выделяют следующие группы:
- Ортомиксовирусы – все вирусы гриппа.
- Аденовирусы и Риновирусы. Провоцируют ОРВИ – острая респираторная вирусная инфекция, которая поражает дыхательную систему. Симптомы очень схожи с гриппом, могут вызывать осложнения (бронхит, пневмонию)
- Герпесвирусы – вирусы герпеса, которые могут долгое время жить в организме бессимптомно, активизируются сразу же после ослабления иммунитета.
- Менингит. Провоцирует его менингококковая инфекция, происходит поражение слизистой головного мозга, питается вирус ликвором (спинномозговая жидкость).
- Энцефалит – поражает оболочку головного мозга, провоцирует необратимые нарушения в работе ЦНС.
- Парвовирус, которые является возбудителем полиомиелита. Очень опасная болезнь, способна вызывать судороги, воспаление спинного мозга, паралич.
- Пикорнавирусы – возбудители вирусных гепатитов.
- Ортомиксовирусы – становятся причиной паротитов, кори, парагриппа.
- Ротавирус – становятся причиной энтерита, кишечного гриппа, гастроэнтерита.
- Рабдовирусы – возбудители бешенства.
- Паповирусы – причина папилломатоза человека.
- Ретровирусы – возбудители СПИДА, сначала развивается ВИЧ, а потом уже СПИД.

Список вирусных заболеваний человека
Медицине известно огромное количество заразных вирусов и инфекций, которые способны провоцировать разные заболевания в организме человека. Ниже будут приведены только основные группы болезней, с которыми есть вероятность столкнуться:
- Одна из самых объемных групп вирусных болезней – грипп (А, В, С), разные виды простуд, которые вызывают воспалительный процесс в организме, высокую температуру, общую слабость и боль в горле. Терапия проводится при помощи общеукрепляющих средств, антивирусных препаратов, при необходимости назначают антибактериальные медикаменты.
- Краснуха. Распространенная детская патология, реже встречается у взрослых. К симптомам относится поражение оболочек дыхательных путей, кожи. глаз, лимфатических узлов. Передается вирус капельным путем, всегда сопровождается высокой температурой, кожными высыпаниями.
- Свинка. Опасное вирусное заболевание, затрагивающее дыхательные пути, сильно страдают слюнные железы. Редко встречается у взрослых мужчин, отмечается поражение семенников этим вирусом.
- Корь – часто встречаются у детей, поражает болезнь кожу, дыхательные пути, кишечник. Передается воздушно-капельным путем, возбудителем является парамиксовирус.
- Полиомиелит (детский паралич). Патология поражает дыхательные пути, кишечник, затем проникает в кровь. Далее происходит поражение двигательных нейронов, что приводит к параличу. Передается вирус капельным путем, иногда ребенок может заразиться через испражнения. В некоторых случаях переносчиками выступают насекомые.
- Сифилис. Это заболевание передается половым путем, поражает оно половые органы. Затем затрагивает глаза, внутренние органы и суставы, сердце, печень. Для лечения используют антибактериальные средства, но очень важно определить наличие патологии сразу, потому что она может длительное время не вызывать симптомов.
- Тиф. Встречается редко, характеризуется сыпью на коже, поражением кровеносных сосудов, что приводит к образованию тромбов.
- Фарингит. Заболевание провоцирует вирус, который проникает вместе с пылью в организм человека. Спровоцировать развитие патологии могут и холодный воздух, стрептококки, стафилококки. Сопровождается вирусный недуг повышение температуры, кашлем, болью в горле.
- Ангина – распространенное вирусная патология, которая имеет несколько подвидов: катаральная, фолликулярная, лакунарная, флегмонозная.
- Коклюш. Эта вирусная болезнь характеризуется поражением верхних дыхательных путей, образуется отек гортани, наблюдаются сильные приступы кашля.
Большинство вирусных патологий – это заразные болезни, которые передаются половым путем, воздушно-капельным. Существует ряд заболеваний, которые встречаются крайне редко:
- Туляремия. Патология по своим симптомам сильно напоминает чуму. Происходит заражение после проникновения в организм Francisella tularensis – это инфекционная палочка. Как правило, попадает она вместе с воздухом или при укусе комара. Передается заболевание и от больного человека.
- Холера. Очень редко в современной медицинской практике встречается данное заболевание. Вирус холерного вибриона, который попадает в организм через грязную воду, зараженную пищу, вызывает симптомы патологии. Последняя вспышка патологии была зафиксирована в 2010 году на Гаити, болезнь унесла жизни более 4500 человек.
- Заболевание Крейтцфельдта-Якоба. Очень опасная патология, которая передается через мясо зараженных животных. Возбудителем считается прион – особый белок, который начинает активно разрушать клетки организма после проникновения. Коварность патологии заключается в отсутствии симптомов, у человека начинается расстройство личности, появляется сильное раздражение, слабоумие. Вылечить болезнь невозможно и человек в течении года умирает.

Симптомы вируса
Проявляется симптоматика не всегда сразу, некоторые виды вирусных болезней могут длительное время протекать без явных признаков, что становится проблемой при дальнейшем лечении. Каждое инфекционное заболевание проходит следующие этапы:
- инкубационные период;
- продромальный;
- разгар патологии;
- выздоровление.
Длительность первого этапа всегда зависит от конкретного типа вируса и может длиться от 2-3 часов, до полугода. Симптоматика будет отличаться в зависимости от развивающегося заболевания, но, как правило, к общим симптомам вирусных патологий относят следующие проявления:
- болезненность, мышечная слабость;
- небольшой озноб;
- стойкая температура тела;
- чувствительность кожных покровов при прикосновении;
- кашель, боль в горле, слезотечение;
- нарушения функции некоторых органов;
- увеличение лимфатических узлов.
Это одна из основных реакций организм на проникновение любого возбудителя. Температура является защитным механизмом, который активизирует все другие функции иммунитета для борьбы с вирусами. Большая часть заболеваний протекают с высоким показателем температуры тела. К вирусным патологиям, которые провоцируют этот симптом относятся:
- грипп;
- ОРВИ;
- клещевой энцефалит;
- детские заболевания: ветряная оспа, инфекционный паротит, краснуха, корь;
- полиомиелит;
- инфекционный мононуклеоз.
Часто отмечаются случаи развития заболеваний, пи которых температура не растет. В качестве основных симптомов выступают водянистые отделения с насморком, першение в горле. Отсутствие температуры объясняется недостаточной активностью вируса или иммунитет сильный, поэтому не полностью использует все возможные методы борьбы с инфекцией. Если же рост пошел, то держатся высокие показатели, как правило, около 5 дней.
Признаки
Большинство вирусов провоцируют развитие острых респираторных патологий. Существует некоторые сложности с тем, чтобы определить заболевания, которые были вызваны бактериями, потому что схема лечения в этом случае будет сильно отличаться. Существует более 20 0разновидностей вирусов, которые вызывают ОРВИ, но их основные симптомы схожи. К первичным признакам относят следующие проявления:
- ринит (насморк), кашель с прозрачной слизью;
- невысокая температура (до 37, 5 градусов) или лихорадка;
- общая слабость, головные боли, плохой аппетит.
Как отличить простуду от вируса
Существует разница между этими двумя понятиями. Простуда возникает при длительном пребывании на холоде, сильном переохлаждении организма, что приводит к ослаблению иммунитета и появлению воспалительного процесса. Это не название заболевания, а только причина развития других патологий. Вирусная патология часто становится последствием простуды, потому что у организма не хватает защитных сил, чтобы противостоять возбудителю.
Диагностика вирусов
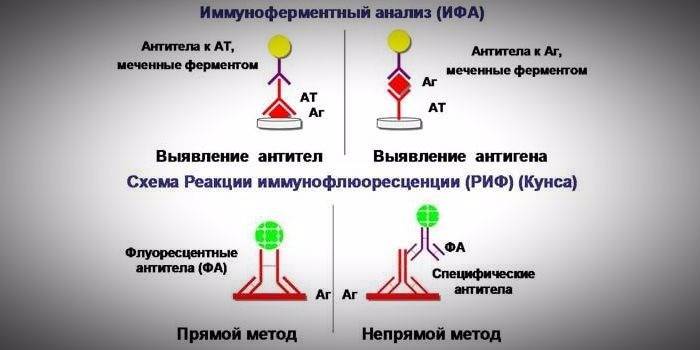
При обращении к врачу он должен провести визуальный осмотр и собрать анамнез. Как правило. вирусные болезни сопровождаются температурой, кашлем, насморком, но уже через 3-4 дня человек чувствует улучшение. Специалисты могут по общим симптомам определить типа заболевания или опираясь на сезонные вспышки заболеваний, к примеру, зимой часто начинаются эпидемии гриппа, а осенью – ОРВИ. Определение точного вида вируса потребуется при специфическом лечении (ВИЧ, сифилис и т.д.). Для этого применяют вирусологическое исследование.
- иммуноферментный анализ (ИФА);
- радиоизотопный иммунный анализ (РИА);
- реакция торможения гемагглютинации;
- реакция связывания комплемента;
- реакция иммунофлюоресценции.
Лечение вирусных заболеваний
Курс терапии составляет в зависимости от вида возбудители. К примеру, если необходимо лечить ОРВИ, детские вирусные патологии (паротит, краснуха, корь и т.д.), то все медикаменты используются для устранения симптомов. При соблюдении постельного режима, режима питания организм сам справляется с болезнью. Лечение вирусов проводится в случаях, если они доставляют ощутимый дискомфорт человека. Применяют к примеру:
- жаропонижающие средства, если температура выше 37,5 градусов;
- для снятия отека носа используют сосудосуживающие капли;
- в редких случаях антибиотики (если присоединилась бактериальная инфекция);
- НПВС, которые обезболивают и понижают температуру, к примеру, аспирин, парацетамол, ибупрофен.
Врачи во время лечения рекомендуют пить больше жидкости, чтобы бороться с интоксикацией организма, умеренное питание, постельный режим и влажность комнате не ниже 50%, где находится пациент. Терапия гриппа не отличается, но врач должен обязательно наблюдать за больным, потому что это заболевание может вызывать тяжелые последствия. Одно из них – пневмония, которая способна привести к отеку легких и смерти.
Если начались такие осложнения, то лечение должно обязательно проводиться в стационаре с применением специальных медикаментов (Занамивир, Осельтамивир). При диганостировании вируса папилломы человека, то терапия заключается в подержании иммунитета в тонусе, хирургическом удалении бородавок, кондилом. В случаях тяжелых вирусных патологий. К примеру, ВИЧ, необходим курс антиретровирусных лекарств. Устранить полностью его нельзя, но можно держать под контролем и не допускать распространения заболевания.
При заражении герпесом половых органов необходимо принимать специальные препараты, максимальная эффективность их подтверждена в первые 48 часов. Если использовать средства потом, их лекарственное действие значительно снижается и курс лечения может длиться от нескольких недель до нескольких месяцев. Герпес на губах нужно лечить местными средствами (мази, гели), но даже без них ранка заживает в течение недели.
В медицине существует определенный ряд медикаментов этой группы, которые доказали свою эффективность и применяются постоянно. Весь перечень препаратов условно делят на два типа:
- Лекарства, стимулирующие иммунитет человека.
- Средства, которые атакуют обнаруженный вирус – препараты прямого действия.
Первая группа относится к средствам широкого спектра действия, но их использование приводит к серьезным осложнениям. Один из примеров таких препаратов – интерфероны и самый популярный из них интерферон альфа-2b. Он назначается при терапии хронических форм Гепатита В, ранее еще прописывали при гепатите С. Больные тяжело переносили такую терапию, что приводило к побочным эффектам со стороны ЦНС, сердечно-сосудистой системы. В некоторых случаях проявляются пирогенные свойства – вызывают жар.
Второй тип медикаментов ППД имеет большую эффективность, легче переносится пациентами. Среди востребованных лекарств выделяют следующие варианты для лечения:
- Герпес – ацикловир. Помогает побороть симптомы заболевания, но не убивает его полностью.
- Грипп – ингибиторы нейраминидазы гриппа (Занамивир, Осельтамивир). К предыдущим лекарствам (адамантаны) у современных штаммов гриппа выработалась устойчивость, и они не эффективны. Название препаратов: Реленза, Ингавирин,Тамифлю.
- Гепатит. Для терапии вирусов группы В используются интерфероны вместе с Рибавирином. Для гепатита С используют средства нового поколения – Симепревир. Его эффективность достигает 80-91% стойкого вирусологического ответа.
- ВИЧ. Полностью вылечить его нельзя, антиретровирусные лекарства обеспечивают стойкий эффект, вызывают ремиссию и человек не может заразить окружающих. Терапия продолжается всю жизнь.

Профилактика
Профилактические меры могут несколько отличаться в зависимости от типа вируса. К примеру, для предотвращения заражения гепатитом или ВИЧ необходимо предохранятся во время половых контактов. Выделяют два основных направления профилактики вирусных болезней:
- Специфическая. Проводится для выработки у человека специфического иммунитета при помощи вакцинации. Человеку вводят ослабленный штамм вируса, чтобы организм выработал к нему антитела. Это поможет защитить вас от больных корью, гриппом, полиомиелитом, гепатитом (заболевание печени). Большинство опасных для жизни человека заболеваний можно предотвратить при помощи вакцин.
- Неспецифическая. Укрепление иммунной защиты человека, здоровый образ жизни, физические нагрузки и нормальное питание. Человек должен соблюдать правила гигиены, что защитит его от кишечных инфекций, предохраняться во время половых контактов, чтобы предотвратить заражение ВИЧ.

Общие сведения
Вирус Коксаки и ECHO вирус входят в группу энтеровирусов и являются основными возбудителями энтеровирусной инфекции (ЭВИ). В последние годы наблюдается тенденция к активации вирусов Коксаки и рост инфекционных заболеваний, вызванных энтеровирусами. Показатели заболеваемости ЭВИ в странах СНГ варьируют в пределах 11,5-16,2/100 тысяч населения. Большинство заболевших составляют дети (90%). Спецификой ЭВИ является полиморфизм клинических проявлений, что обусловлено их способностью поражать различные ткани/органы (почки, сердце, ЦНС, легкие, печень и другие), длительное вирусоносительство, наличие и широкое распространение бессимптомных форм, отсутствие четкой выраженной зависимости нозологических форм от серологического типа возбудителя, а также отсутствие специфических методов профилактики, что делает энтеровирусные инфекции практически неуправляемыми.
Патогенез
Диссеминация возбудителя происходит в сердце, печень, легкие, почки, сосуды глаз, поджелудочную железу, где происходит его размножение и накопление. Клиническая симптоматика, тяжесть течения и исходы заболевания определяются рядом факторов — биологическими свойствами серотипов вируса, их тропизмом, состоянием гуморального/клеточного иммунитета организма человека. В пораженных органах развивается отек, воспаление и формируются участки некроза. Схематически стадии патогенеза представлены на рисунке.

У переболевших лиц формируется длительно сохраняющийся (на протяжении нескольких лет) типоспецифический иммунитет.
Классификация
Единая классификация энтеровирусов в связи с широким полиморфизмом клинической симптоматики отсутствует. В РФ принята классификация по типу заболевания.
- Типичные формы энтеровирусной инфекции: герпангина, энтеровирусная лихорадка, острые респираторные заболевания, экзантема, эпидемическая миалгия, асептический серозный менингит, энцефаломиокардит, гепатит, миокардит, мезаденит, менингоэнцефалит, гастроэнтеритическая форма, геморрагический конъюнктивит, везикулярный стоматит.
- Атипичные формы энтеровирусной инфекции: стертая, инаппарантная.
По течению: легкая, среднетяжелая. тяжелая.
Причины
Вирусы Коксаки группы A (серотипы 1-22, 24) и группы B (серотипы1-6) — этиологический фактор целого ряда энтеровирусных инфекций.
Энтеровирус Коксаки — это РНК-вирионы небольших размеров (28 нм) с симметрией в форме куба и способностью внутри пораженных клеток образовывать кристаллы. Капсид вириона без оболочки. Внешний вид вируса Коксаки приведен на рисунке ниже (Википедия).

По антигенной структуре вирусы Коксаки делят на две большие группы: А-26 и В-6 серологических типов. Вирус отличает высокая устойчивость в средах и на объектах внешней среды. Но быстро инактивируются при температурах превышающей 50 Градусов, они могут сохраняться на протяжении 2 месяцев при температуре 37°С, длительно выживают в речной/водопроводной воде, но особенно длительно в сточных водах.
Устойчивы в кислой среде (pH 3-5). Активность энтеровирусов сохраняется на протяжении нескольких лет и при замораживании, а при нахождении в холодильнике при температуре +4-6°С — несколько недель. При этом, многократное замораживание и последующее оттаивание не приводит к снижению их активности. Быстро погибают при высушивании, под ультрафиолетовым облучением и при воздействии на них растворов формальдегида даже в небольших концентрациях. Разрушаются при кипячении (при 100°С — мгновенно, 60°С за 6-8 минут).
Вирусы Коксаки распространены повсеместно: их резервуаром в природе является вода, почва, продукты питания. В человеческой популяции — организм человека. Основной эпидемиологической особенностью является широко распространенная способность формирования здорового вирусоносительства в организме человека с длительным сроком выделения вируса во внешнюю среду (до 3-6 недель). Вирусоносительство у здоровых лиц варьирует в пределах 17-40%. Среди детей процент вирус-выделителей достигает 20,0%, а в возрасте до 1 года он еще выше — 32,6%. Эта особенность способствует выживанию вируса даже в условиях высокого уровня иммунитета у населения.
Уровень естественного иммунитета увеличивается с возрастом, достигая 90% уже в возрасте 5-10 лет. Среди взрослого населения антитела к наиболее распространенным серотипам Коксаки встречаются у 30-80% населения. При этом, серопозитивность человеческой популяции значительно выше в регионах/странах/городах с низким социально-гигиеническим уровнем жизни. Некоторые авторы даже рассматривают эти данные, как показатель уровня жизни населения и даже эффективности противоэпидемической защиты.
Источник инфекции больной человек, рековалисцент или вирусоноситель. Заражение вирусами Коксаки происходит на протяжении всего года, но в северном полушарии пик заболеваемости ЭВИ приходится на летне-осенний сезон. В теплых регионах и тропиках заболеваемость не имеет выраженной сезонности. ЭВИ болеют лица всех возрастных групп, но показатели заболеваемости при этом обратно пропорциональны возрасту. Около 75% случаев ЭВИ приходится на детей до 15 лет, а дети возрастной группы до 1 года болеют в несколько раз чаще, чем дети старшего возраста и взрослые. Лица мужского пола болеют чаще.
Ведущий механизм передачи — фекально-оральный. Его реализация осуществляется водным, пищевым и контактно-бытовым путем. Возможен воздушно-капельный путь и трансплацентарный (от матери плоду). Основным условием реализации механизма передачи инфекции являются плохие санитарные условия жизни. Зараженность детей, проживающих в неблагоприятных санитарных условиях, может достигать 50%.
Важнейшим путем распространения вирусов Коксаки является контакт с инфицированными руками другого человека и предметами с последующей инокуляцией вируса через нос, рот или глаза, а также через загрязненные продукты питания и воду. Наиболее заразными являются инфицированные лица в первую неделю болезни.
Симптомы вируса Коксаки
Инкубационный период вируса Коксаки при различных нозологических формах различается и может составлять от 2 до 35 дней. В среднем инкубационный период составляя 7-10 дней. Клинические симптомы вируса Коксаки у взрослых, также, как и симптомы вируса Коксаки у детей чрезвычайно разнообразны. Среди основных клинических синдромов, вызываемых вирусом Коксаки различных серотипов, можно выделить:
- Вирусы Коксаки А — герпангина, серозный менингит, острый фарингит, параличи, экзантема, пневмония новорожденных, экзантема полости рта и конечностей, контагиозный насморк, гепатит, диарея новорожденных/детей младшего возраста, острый геморрагический конъюнктивит.
- Вирусы Коксаки В — серозный менингит, плевродиния, тяжелая системная инфекция новорожденных, пневмония и заболевание верхних дыхательных путей, миокардит и менингоэнцефалит, лихорадка, гепатит, сыпь.
Рассмотрим кратко клинические проявления наиболее часто встречаемых нозологических форм энтеровирусных инфекций у взрослых, вызываемых вирусом Коксаки.

Фото вируса Коксаки у детей (синдром «рука-нога-рот)
Современные исследования убедительно доказывают роль ЭВИ в возникновении изолированного энцефалита, гломерулонефрита и геморрагического цистита.
Анализы и диагностика
Диагноз конкретной нозологической формы ЭВИ ставится на основании жалоб, клинических проявлений, данных лабораторных и инструментальных обследований.
Лабораторные исследования включают: ОАК, ОАМ, анализ на вирус Коксаки (мазок из носоглотки, содержимое везикул, ликвор на энтеровирусы методом ПЦР), кровь на РСК/ПГА.
Дополнительные диагностические обследования: ЭКГ, биохимический анализ крови (билирубин, креатинин, АлАт, АсАт, мочевина), кровь на коагулограмму, УЗИ комплексная, МРТ.
Лечение вируса Коксаки
Лечение вируса Коксаки у взрослых направлено на купирование симптоматики интоксикации и клиническое выздоровление, нормализацию биохимических показателей крови/спинномозговой жидкости и предупреждение осложнений. Госпитализация пациентов осуществляется по клиническим показаниям (симптомы поражения ЦНС, периферические параличи, наличие менингеального синдрома, энцефаломиокардит, интенсивные боли в мышцах, требующих купирования, выраженные симптомы интоксикации, тяжелая фоновая патология, присоединение вторичной инфекции и другие). При лечении амбулаторно при необходимости — постельный режим. Поскольку медикаментозные средства для этиотропной терапии до настоящего времени не разработаны, лечение пациентов сводится к проведению патогенетической терапии и купированию симптомов заболевания в соответствии с клиническими проявлениями, формой и тяжестью течения.
При выраженном болевом синдроме — НПВС, неопиоидные анальгетики (Кетопрофен, Диклофенак, Кеторолак, Лорноксикам), при гипертермическом синдроме (свыше 39,5 С)— жаропонижающие препараты (Ацетаминофен, Парацетамол). При выраженной интоксикации проводится дезинтоксикационная терапия путем инфузии растворов Гемодеза, Реополиглюкина, Глюкозы (5-10%), Натрия хлорида (0,9%). При необходимости (менингите и менингоэнцефалите) — дегидратационная терапия (Маннит, Фуросемид, Диакарб). Для десенсибилизирующей терапии — Хлоропирамин. При паралитической форме ЭВИ назначают Прозерин. При миалгии: Ибупрофен, Преднизолон. При энцефалите и судорогах — Фенобарбитал, Диазепам. В тяжелых случаях при отеке головного мозга проводится оксигенотерапия.
Что касается антибиотиков, то их назначение оправдано лишь в случаях присоединения бактериальной флоры и развития бактериальных осложнений. С этой целью назначаются Азитромицин и бета-лактамные антибиотики (Амоксициллин, Ампициллин, Оксациллин, Тикарциллин/клавуланат и другие).
Индикаторами эффективности лечения является отсутствие симптомов интоксикации и лихорадки, исчезновение сыпи, отсутствие двигательных нарушений, болевого синдрома, нормализация показателей со стороны крови и СМЖ.
Лекарства
- Азитромицин.
- Галантамин.
- Дексаметазон.
- Декстран.
- Диазепам.
- Ибупрофен.
- Маннитол.
- Парацетамол.
- Иммуноглобулин человека (IgG+IgA+IgM).
- Интерферон альфа 2b.
- Натрия хлорид.
- Преднизолон.
- Фенобарбитал.
- Фуросемид.
- Хлоропирамин.
Процедуры и операции
Вирус Коксаки у детей
Иногда родители интересуются: заразен ли и сколько заразен ребенок. Ребенок является источником возбудителя ЭВИ с возможностью его передачи окружающим лицам на протяжении всего заболевания, а во многих случаях и после заболевания на протяжении 1-2 недель. Поэтому больной ребенок должен быть изолирован в кратчайшие сроки.
Особую группу риска представляют дети новорожденные и младшего возраста дети. В большинстве случаев у них ЭВИ проявляется в форме относительно доброкачественной лихорадки, у некоторых с сыпью на теле. В то же время вирусы Коксаки являются наиболее частой причиной энцефаломиокардита. Ребенок заражается преимущественно от родственников в семье, иногда внутриутробным путем. Характерна вялость, рвота, повышение температуры тела, симптоматика поражения сердца: одышка, акроцианоз, тахикардия, нарушение сердечного ритма, расширение границ сердца. При энцефалите — очаговые симптомы. Течение тяжелое, возможны летальные исходы.
Еще одним чрезвычайно серьезным, является сепсис-подобное заболевание, этиологическим агентом которого являются вирусы Коксаки. Очень часто инфекционное заболевание протекает крайне тяжело, молниеносно с некрозом печени и поражением сердца, легких, поджелудочной железы и мозга и заканчивается летальным исходом. Тяжесть заболевания определяется уровнем материнских антител, состоянием здоровья ребенка и вирулентностью возбудителя инфекции.
Диета
Сбалансированная молочно-растительная диет с обильным питьем. При лечении энтеровирусных экзантем из рациона питания исключаются продукты, раздражающие слизистую оболочку полости рта (жареная пища, пряности, соления, цитрусовые, горячая пища/напитки).
Профилактика вируса Коксаки
Специфическая профилактика до настоящего времени отсутствует, что обусловлено большим числом серотипов вируса. Неспецифическая профилактика предусматривает:
- соблюдение правил личной гигиены (тщательное мытье рук с дезраствором после посещения туалета/перед приемом пищи);
- тщательное мытье фруктов, овощей перед употреблением с ополаскиванием кипятком;
- использование для питья бутилированную воду;
- купаться только в разрешенных местах, во время купания не заглатывать воду;
- избегание контактов с лицами, имеющими клинические проявления ЭВИ.
При выявлении очага ЭВИ, с целью его локализации проводятся:
- Активное выявление больных ЭВИ и лиц, контактировавших с больными и установление за ними наблюдения.
- Изоляция и госпитализация больных (по необходимости).
- Дезинфекционные мероприятия — дезинфекцию (заключительную и текущую).
- Усиление санитарного надзора за организацией питания, системой водоснабжения, содержанием территории, соблюдением режима организованных детских коллективов и ЛПУ.
- При неблагоприятной эпидситуации рекомендуется введение по 0,3 мл/кг гамма-глобулина всем лицам в очагах инфекции.
Последствия и осложнения
ЭВИ, протекающая в легких формах заканчивается в подавляющем большинстве случаев полным выздоровлением. Однако, при менингитах, энцефаломиокардитах и менингоэнцефалитах у новорожденных нередки осложнения в виде отека мозга, геми/монопарезов, эпилептоидных припадков, снижения мышечного тонуса. Тяжело протекающая ЭВИ может способствовать острой дыхательной недостаточности и развитию пневмонии, при поражениях глаз — катаракте.
Прогноз
При большинстве нозологических форм ЭВИ, протекающих в легкой форме прогноз благоприятный. Однако, тяжело протекающие формы (менингоэнцефалит, миоперикардит), особенно у новорожденных и детей до года могут давать серьезные осложнения, которые могут заканчиваться летальным исходом.
Список источников

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Читайте также:


