Дифференциальная диагностика парагриппа с гриппом
Дифференциальную диагностику гриппа и других острых респираторных заболеваний необходимо проводить как между собой, так и с рядом других инфекций, так как начало многих из них ввиду интоксикации и катаральных явлений напоминает грипп и другие ОРЗ .
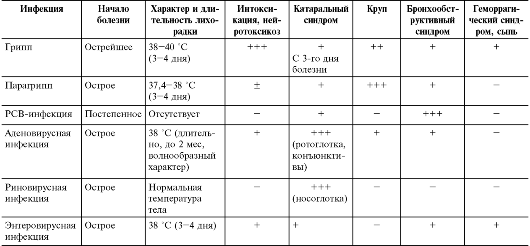
Грипп и другие ОРЗ различаются по локализации поражения дыхательных путей и ряду эпидемиологических и клинических проявлений. Ниже представлены опорные дифференциально-диагностические критерии различных по этиологии ОРЗ.
Опорные диагностические критерии эпидемического гриппа:
– острое внезапное начало;
– преобладание признаков генерализованного инфекционного процесса (высокая лихорадка, выраженная интоксикация) при относительно меньшей выраженности катарального синдрома;
– жалобы на выраженные головные боли, особенно в лобно-височной области, надбровных дугах, ретроорбитальные боли, интенсивные мышечные боли в спине, конечностях, потливость;
– быстрая эволюция катарального синдрома от вирусной фазы (блокада носового дыхания, сухой кашель, гиперемия и мелкая зернистость слизистой оболочки глотки) к вирусно-бактериальной (слизисто-гнойный насморк, влажный кашель, исчезновение зернистости);
– отсутствие воспалительных изменений крови, наклонность к лейкопении.
Распознавание гриппа в период эпидемической вспышки не представляет трудности, когда клинические проявления его типичны, а удельный вес гриппа среди всех ОРЗ достигает 90%. В межэпидемическое время, когда преобладают атипичные формы гриппа, клинически его трудно отдифференцировать от других острых респираторных заболеваний, так как на долю гриппа в этот период приходится 3–5% от всего числа ОРЗ. В это время диагноз гриппа можно поставить только после лабораторного подтверждения.
Опорные диагностические критерии парагриппа:
– установление групповой заболеваемости, эпидемического очага;
– сезонность – конец зимы, начало весны;
– инкубационный период чаще составляет 2–4 дня;
– начало болезни чаще постепенное;
– катаральный синдром возникает рано. Характерно преобладание синдрома ларингита (охриплость или осиплость голоса, упорный сухой кашель), который у маленьких детей может протекать тяжело с развитием ложного крупа (острого стеноза гортани). Возможно распространение воспалительного процесса на бронхи;
– лихорадка чаще не превышает 38,0°С, проявления интоксикации выражены слабо;
– течение вялое, у взрослых не тяжелое с относительно большей общей продолжительностью болезни.
Опорные диагностические критерии аденовирусной инфекции:
– установление групповой заболеваемости, эпидемического очага аденовирусной инфекции;
– преимущественный сезон – летне-осенний период;
– возможны как воздушно-капельный, так и фекально-оральный механизм заражения;
– инкубационный период 5–8 дней;
– начало болезни острое с характерного сочетания экссудативного воспаления слизистых оболочек ротоглотки, глаз с системным увеличением лимфатических узлов (преимущественно шеи);
– основной симптомокомплекс заболевания – фаринго-конъюнктивальная лихорадка (ринофарингит, катарально-фолликулярный или пленчатый конъюнктивит, лихорадка выше 38°С);
– характерна яркая гиперемия зева с развитием острого тонзиллита (ринофаринготонзиллит);
– проявления интоксикации умеренные;
– возможно развитие диареи, увеличение селезенки, реже – печени;
– течение чаще нетяжелое, может затягиваться до 7–10 дней.
Опорные диагностические критерии респираторно-синцитиальной инфекции:
– установление групповой заболеваемости и эпидемического очага (РС-инфекция – высококонтагиозное ОРЗ);
– сезонность – холодное время года;
– инкубационный период длится 3 – 6 дней;
– клинически манифестные формы наблюдаются у маленьких детей, протекают с поражением дистальных отделов дыхательных путей (острый бронхит, острый бронхиолит) с выраженным бронхоспастическим компонентом, длительностью течения до 2 – 3 недель;
– характерен упорный приступообразный кашель, сначала сухой, затем продуктивный;
– проявления дыхательной недостаточности (экспираторная одышка, цианоз);
– лихорадка не выше 38°С при выраженных проявлениях общей инфекционной интоксикации;
– часто осложняется вирусно-бактериальной пневмонией;
– у взрослых протекает легко, с постепенным началом, слабовыраженными проявлениями интоксикации, субфебрильной температурой, нерезко выраженными проявлениями трахеобронхита.
У взрослых при клинической диагностике учитывается преобладание симптомов бронхита над симптомами поражения верхних отделов дыхательного тракта при слабо выраженной интоксикации. Для детей раннего возраста характерно острое начало с быстрым развитием симптомов бронхиолита и пневмонии.
Опорные диагностические критерии коронавирусной инфекции:
– установление групповой заболеваемости коронавирусной инфекции в детских коллективах, семьях;
– сезонность – преимущественно зимне-весенняя;
– инкубационный период 2 – 4 дня;
– начало болезни острое;
– ведущий симптомокомплекс – интенсивный ринит, иногда развиваются признаки ларинготрахеита (осиплость голоса, непродуктивный кашель);
– лихорадка не постоянна, интоксикация выражена умеренно;
– течение болезни острое, продолжительность 1 – 3 дня.
Клинически коронавирусную инфекцию диагностировать трудно, так как она не имеет специфического симптомокомплекса. Дифференциальную диагностику чаще проводят с риновирусной инфекцией, в отличие от которой коронавирусная имеет более выраженные насморк и недомогание и реже сопровождается кашлем.
При вспышках острых гастроэнтеритов следует проводить дифференциальную диагностику с другими вирусными диареями.
Опорные диагностические критерии риновирусной инфекции:
– установление групповой заболеваемости риновирусной инфекцией;
– инкубационный период 1 – 3 дня;
– лихорадка, интоксикация отсутствуют или выражены слабо;
– течение болезни легкое, общая продолжительность 4-5 дней.
Клинически о риновирусной инфекции можно думать при остром респираторном заболевании, протекающем с выраженными симптомами ринита, умеренном кашле и отсутствии симптомов интоксикации.
Дифференциальная диагностика проводится с коронавирусной инфекцией, имеющей сходную клиническую симптоматику, и парагриппом.
Опорные диагностические критерии реовирусной инфекции:
– установление групповой заболеваемости преимущественно в детских коллективах;
– механизм заражения воздушно-капельный и/или фекально-оральный;
– инкубационный период 1 – 5 дней;
– характерно сочетание катарального синдрома (ринофарингит) с гастроэнтеритическим (тошнота, боли в животе, послабление стула);
– возможно увеличение лимфатических узлов, печени;
– лихорадка и синдром интоксикации разной степени выраженности;
– течение болезни чаще нетяжелое продолжительностью 5 – 7 дней.
Опорные диагностические критерии энтеровирусной инфекции:
– установление групповой заболеваемости энтеровирусной инфекцией;
– механизм заражения воздушно-капельный и/или фекально-оральный;
– инкубационный период 2 – 4 дня;
– начало болезни острое с лихорадкой выше 38°С, интоксикацией (характерны мышечные боли). Острый период длится 2 – 4 дня;
– катаральный синдром – ринофарингит (гиперемия и зернистость слизистой оболочки ротоглотки) выражен слабо;
– часто выявляются другие формы энтеровирусной инфекции (экзантема, миалгия, герпангина, серозный менингит);
– иногда выявляется лимфоаденопатия, увеличение печени и селезенки;
– течение болезни чаще нетяжелое длительностью до 7-10 дней.
Опорные диагностические критерии респираторного микоплазмоза:
– установление групповой заболеваемости микоплазменной инфекции;
– отсутствие сезонности (регистрируется круглый год);
– инкубационный период 7 – 14 дней;
– начало болезни острое с высокой лихорадкой, выраженной интоксикацией;
– катаральный синдром характеризуется преимущественным развитием ринофарингита (диффузная гиперемия мягкого неба, дужек, задней стенки глотки) и трахеобронхита (интенсивный мучительный кашель, сначала сухой, в дальнейшем продуктивный);
– увеличение шейных лимфатических узлов;
– иногда отмечается небольшое увеличение небных миндалин;
– воспалительная лейкоцитарная реакция и увеличение СОЭ чаще отсутствуют;
– течение болезни может затягиваться до 14 дней.
Опорные диагностические критерии бактериальных ОРЗ:
– преимущественное развитие у лиц с хронической очаговой патологией дыхательных путей;
– связь развития с простудными факторами или с предшествующими вирусными ОРЗ;
– катаральный синдром в виде ринофарингита (насморк со слизисто-гнойным отделяемым с первого дня болезни, покашливание быстро переходит в продуктивный кашель);
– при первичных бактериальных ОРЗ начало постепенное, течение торпидное, лихорадка и интоксикация выражены незначительно;
– при вторичных бактериальных ОРЗ, осложняющих вирусные ОРЗ, течение тяжелое со второй лихорадочной волной, развитием воспалительных очагов разной локализации (синусит, отит, пневмония, лимфаденит);
– воспалительная лейкоцитарная реакция разной степени выраженности.
Опорные диагностические критерии ОРЗ хламидийной этиологии:
– характерный эпиданамнез (контакт с птицами, групповая профессиональная заболеваемость или возникновение семейного очага);
– механизм передачи воздушно-капельный и/или воздушно-пылевой;
– острое (гриппоподобное) начало с лихорадки (до 38–39°С) и интоксикации (головная боль, слабость, нарушение сна, ломота в мышцах и суставах) с одновременным развитием острого трахеобронхита (сухой упорный кашель, жесткое дыхание, сухие хрипы), реже – постепенное;
– пневмония развивается на 2–4–и день болезни, имеет преимущественно интерстициальный характер и склонность к затяжному течению;
– признаки дыхательной недостаточности выражены нерезко;
– характерно увеличение печени и селезенки;
– в крови характерно отсутствие лейкоцитоза при резком увеличении СОЭ.
Грипп и другие ОРЗ необходимо дифференцировать с другими инфекциями, характеризующимися воздушно-капельным механизмом заражения и преобладанием в начальном периоде болезни катаральной симптоматики:
Опорные диагностические критерии локализованной формы менингококковой инфекции – острого менингококкового назофарингита:
– установление эпидемического очага менингококковой инфекции;
– инкубационный период от 2 до 10 дней, чаще 5 – 7 дней;
– умеренная лихорадка (до 38,5°С) в течение 3 – 5 дней;
– проявления общей интоксикации (головная боль, недомогание, вялость, нарушение сна) относительно слабовыраженные или умеренные;
– жалобы на затруднение носового дыхания, насморк (с самого начала слизисто-гнойный), першение и боли в горле;
– при фарингоскопии яркая гиперемия и гиперплазия (отечность) слизистой оболочки задней стенки глотки, нередко со стекающей гнойной слизью;
– воспалительные изменения крови (лейкоцитоз с нейтрофильным сдвигом влево, увеличенная СОЭ) при локализованной форме менингококковой инфекции выражены нерезко;
– течение нетяжелое, до 5 – 7 дней;
– возможны признаки менингизма и трансформация в генерализованные формы менингококковой инфекции;
– диагноз устанавливается только на основании положительных результатов бактериологического и серологического исследования.
Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся поражением различных отделов дыхательного тракта, интоксикацией, частым присоединением бактериальных осложнений.
ОРВИ — самое распространённое заболевание, в том числе у детей. Даже в неэпидемические годы регистрируемая заболеваемость ОРВИ во много раз превышает заболеваемость всеми основными инфекционными болезнями
Возбудителями ОРВИ могут быть вирусы гриппа (типы А, В, С), парагриппа (4 типа), аденовирус (более 40 серотипов), РСВ (2 серовара), рео- и риновирусы (113 сероваров)
Болеют дети любого возраста.
Источник инфекции — больной человек.
Пути передачи инфекции — воздушно-капельный и контактно-бытовой (реже).
Естественная восприимчивость детей к ОРВИ высокая. Больные наиболее контагиозны в течение первой недели заболевания.
Для ОРВИ характерна сезонность — пик заболеваемости приходится на холодное время года.
После перенесённого заболевания формируется типоспецифический иммунитет. ОРВИ распространены повсеместно. Крупные эпидемии гриппа возникают в среднем 1 раз в 3 года, их обычно вызывают новые штаммы вируса, но возможна рециркуляция сходных по антигенному составу штаммов после нескольких лет их отсутствия. При ОРВИ другой этиологии в основном регистрируют спорадические случаи и небольшие вспышки в детских коллективах, эпидемий практически не бывает.
Патогенез ОРВИ
Все возбудители ОРВИ эпителиотропны. Вирусы адсорбируются (фиксируются) на эпителиальных клетках, проникают в их цитоплазму, где подвергаются ферментативной дезинтеграции.
Последующая репродукция возбудителя приводит к дистрофическим изменениям клеток и воспалительной реакции слизистой оболочки в месте входных ворот.
Каждое заболевание из группы ОРВИ имеет отличительные черты в соответствии с тропностью тех или иных вирусов к определённым отделам дыхательной системы.
Вирусы гриппа, РСВ и аденовирусы могут поражать эпителий как верхних, так и нижних дыхательных путей с развитием бронхита, бронхиолита и синдрома обструкции дыхательных путей, при риновирусной инфекции преимущественно поражается эпителий носовой полости, а при парагриппе — гортани. Кроме того, аденовирусы обладают тропностью к лимфоидной ткани и эпителиальным клеткам слизистой оболочки конъюнктивы.
Через повреждённые эпителиальные барьеры возбудители ОРВИ проникают в кровоток.
Выраженность и продолжительность фазы вирусемии зависит от степени дистрофических изменений эпителия, распространённости процесса, состояния местного и гуморального иммунитета, преморбидного фона и возраста ребёнка, а также от особенностей возбудителя. Продукты распада клеток, поступающие наряду с вирусами в кровь, оказывают токсическое и токсико-аллергическое действия. Токсическое действие в основном направлено на ЦНС и сердечно-сосудистую систему. Из-за нарушений микроциркуляции возникают гемодинамические расстройства в различных органах и системах. При наличии предшествующей сенсибилизации возможно развитие аллергических и аутоаллергических реакций.
Поражение эпителия дыхательных путей приводит к нарушению его барьерной функции и способствует присоединению бактериальной флоры с развитием осложнений.
Интоксикация и лихорадка наиболее выражены при гриппе.
Парагрипп протекает с менее выраженной интоксикацией и кратко- временной вирусемией, но опасен, особенно для детей раннего возраста, в связи с частым развитием ложного крупа.
Аденовирусную инфекцию отличает постепенно нисходящее поражение дыхательных путей, репродукция вируса не только в эпителии, но и в лимфоидной ткани, длительная вирусемия, некоторые серотипы вируса (40, 41) могут размножаться в энтероцитах с развитием диареи.
РСВ поражает мелкие бронхи и бронхиолы, что приводит к нарушению вентиляции лёгких и способствует возникновению ателектазов и пневмоний.
Грипп
Продолжительность инкубационного периода составляет от нескольких часов до 1-2 дней.
Особенность начального периода гриппа — преобладание симптомов интоксикации над катаральными.
В типичных случаях заболевание начинается остро, без продромального периода, с повышения температуры тела до 39-40 ?C, озноба, головокружения, общей слабости, ощущения разбитости.
У детей раннего возраста интоксикация проявляется лихорадкой, вялостью, адинамией, ухудшением аппетита. Дети старшего возраста жалуются на головную боль, светобоязнь, боли в глазных яблоках, животе, мышцах, суставах, ощущение разбитости, першение в горле, жжение за грудиной, иногда появляются рвота и менингеальные знаки.
Иногда обнаруживают точечные кровоизлияния на мягком нёбе. Часто наблюдают лёгкую гиперемию лица и инъекцию сосудов склер, реже — носовые кровотечения. Отмечают тахикардию и приглушённость сердечных тонов. При выраженном токсикозе наблюдают транзиторные изменения со стороны мочевыделительной системы (микроальбуминурию, микрогематурию, снижение диуреза).
Состояние больных улучшается с 3-4-го дня болезни: температура тела становится ниже, интоксикация уменьшается, катаральные явления могут сохраняться и даже усиливаться, окончательно они исчезают через 1,5-2 нед.
Характерная черта гриппа — длительная астения в период реконвалесценции, проявляющаяся слабостью, быстрой утомляемостью, потливостью и другими признаками, сохраняющимися несколько дней, иногда недель.
В тяжёлых случаях возможно развитие геморрагического бронхита и пневмонии, возникающих в течение нескольких часов. Иногда в течение 2 сут от начала заболевания наблюдают прогрессивное усиление одышки и цианоза, кровохарканье, развитие отёка лёгких. Так манифестирует молниеносная вирусная или смешанная вирусно-бактериальная пневмония, нередко заканчивающаяся летально.
Показатели общего анализа крови: со 2-3-го дня болезни — лейкопения, нейтропения, лимфоцитоз при нормальной СОЭ.
Парагрипп
Продолжительность инкубационного периода составляет 2-7 дней, в среднем 2-4 дня.
Заболевание начинается остро с умеренного повышения температуры тела, катаральных явлений и незначительной интоксикации. В последующие 3-4 дня все симптомы нарастают. Температура тела обычно не превышает 38-38,5 ?C, редко сохраняясь на таком уровне более 1 нед.
При осмотре больного выявляют гиперемию и отёчность миндалин, нёбных дужек, зернистость слизистой оболочки задней стенки глотки.
Аденовирусная инфекция
Инкубационный период составляет от 2 до 12 дней. Основные клинические формы аденовирусной инфекции у детей — фаринго- конъюнктивальная лихорадка, ринофарингит, ринофаринготонзиллит, конъюнктивит и кератоконъюнктивит, пневмония.
Заболевание начинается остро с повышения температуры тела, кашля, насморка.
Лихорадка в типичных случаях продолжается 6 дней и более, иногда бывает двухволновой.
Интоксикация выражена умеренно. Постоянные симптомы аденовирусной инфекции — выраженные катаральные явления со значительным экссудативным компонентом, ринит с обильным серозно-слизистым отделяемым, гранулёзный фарингит, ринофарингит, ринофаринготонзиллит, тонзиллит с отёком миндалин (часто с фибринозными наложениями), влажный кашель, полилимфаденопатия, реже увеличение печени и селезёнки.
В разгар заболевания наблюдают признаки ларингита, трахеита, бронхита.
Патогномоничный симптом аденовирусной инфекции — конъюнктивит (катаральный, фолликулярный, плёнчатый). В процесс чаще вовлекается конъюнктива одного глаза, в основном нижнего века (рис. 19-1 на вклейке). Через 1-2 дня возникает конъюнктивит другого глаза. У детей раннего возраста (до 2 лет) нередко наблюдают диарею и боли в животе, обусловленные поражением мезентериальных лимфатических узлов.
Аденовирусная инфекция протекает довольно длительно, возможно волнообразное течение, связанное с новой локализацией патологического процесса. Некоторые серотипы аденовирусов, в частности 1-й, 2-й и 5-й, могут длительно сохраняться в миндалинах в латентном состоянии.
Респираторно-синцитиальная инфекция
Инкубационный период составляет от 2 до 7 дней. У детей старшего возраста респираторно-синцитиальная инфекция протекает обычно в виде лёгкого катарального заболевания, реже по типу острого бронхита.
Температура тела субфебрильная, интоксикация не выражена.
Наблюдают ринит и фарингит. У детей раннего возраста, особенно первого года жизни, часто поражаются нижние дыхательные пути — развивается бронхиолит, протекающий с бронхообструктивным синдромом.
Заболевание начинается постепенно с поражения слизистых оболочек носа, появления скудного вязкого отделяемого, умеренной гиперемии зева, нёбных дужек, задней стенки глотки на фоне нормальной или субфебрильной температуры тела.
Отмечают частое чихание.
Затем присоединяется сухой кашель, который становится навязчивым, несколько напоминающим кашель при коклюше; в конце приступа кашля выделяется густая, вязкая мокрота. По мере вовлечения в патологический процесс мелких бронхов и бронхиол нарастают явления дыхательной недостаточности.
Дыхание становится более шумным, усиливается одышка, преимущественно экспираторного характера.
Отмечают втяжение уступчивых мест грудной клетки на вдохе, усиливается цианоз, возможны короткие периоды апноэ. В лёгких выслушивают большое количество рассеянных средне- и мелкопузырчатых хрипов, нарастает эмфизема. В большинстве случаев общая продолжительность заболевания составляет не менее 10-12 дней, у части больных процесс приобретает затяжное течение, сопровождается рецидивами.
В общем анализе крови выраженных изменений обычно не обнаруживают. Содержание лейкоцитов нормальное, может быть небольшой сдвиг лейкоцитарной формулы влево, СОЭ в пределах нормы.
Риновирусная инфекция
Продолжительность инкубационного периода составляет 1-6 дней, в среднем 2-3 дня. Риновирусная инфекция протекает без выраженной интоксикации и повышения температуры тела, сопровождается обильным серозно-слизистым отделяемым из носа. Тяжесть состояния определяется обычно количеством носовых платков, использованных за сутки. Выделения при риновирусной инфекции очень обильные, что приводит к мацерации кожи вокруг носовых ходов. Наряду с ринореей часто наблюдают сухой кашель, гиперемию век, слезотечение. Осложнения развиваются редко.
Осложнения при ОРВИ могут возникнуть на любом сроке заболевания и бывают обусловлены как непосредственным воздействием возбудителя, так и присоединением бактериальной микрофлоры. Наиболее частыми осложнениями ОРВИ считают пневмонии, бронхиты и бронхиолиты. Второе по частоте место занимают гаймориты, отиты, фронтиты и синуситы. К грозным осложнениям, особенно у детей раннего возраста, следует отнести острый стеноз гортани (ложный круп). Реже наблюдают неврологические осложнения — менингиты, менингоэнцефалиты, невриты, полирадикулоневриты. При высокой лихорадке и резко выраженной интоксикации при гриппе возможны общемозговые реакции, протекающие по типу менингеального и судорожного синдромов. Тяжёлые формы гриппа могут сопровождаться появлением геморрагического синдрома (кровоизлияния на коже и слизистых оболочках, повышенная кровоточивость и т.д.). На высоте интоксикационных явлений возможны функциональные нарушения деятельности сердца, иногда развитие миокардита. ОРВИ у детей любого возраста может протекать с такими осложнениями, как инфекция мочевыводящих путей, холангит, панкреатит, септикопиемия, мезаденит.
Диагноз ОРВИ ставят на основании клинической картины заболевания. Учитывают выраженность и динамику появления основных клинических симптомов (лихорадки, интоксикации, катаральных явлений со стороны слизистых оболочек дыхательных путей, физикальных изменений в лёгких) и эпидемиологические данные.

ЛЕЧЕНИЕ
Лечение больных ОРВИ обычно проводят в домашних условиях. Госпитализация показана лишь при тяжёлом или осложнённом течении заболевания.
Объём лечебных мероприятий определяется тяжестью состояния и характером патологии.
Во время периода лихорадки необходимо соблюдать постельный режим.
Традиционно в лечении ОРВИ широко используют симптоматические (обильное тёплое питьё, полноценное питание), десенсибилизирующие (хлоропирамин, клемастин, ципрогептадин) и жаропонижающие (парацетамол, ибупрофен) средства.
Кислота ацетилсалициловая детям противопоказана (риск развития синдрома Рея).
Комплексное лечение больных с тяжёлыми формами ОРВИ, помимо этиотропного, включает обязательное проведение дезинтоксикационной патогенетической терапии. В период реконвалесценции желателен приём адаптогенов и витаминов, повышающих иммунную защиту.
ПРОФИЛАКТИКА
• введение в период эпидемии гриппа ограничительных мер для уменьшения скученности населения (отмена массовых праздничных мероприятий, удлинение школьных каникул, ограничение посещения больных в стационарах и т.д.);
• предупреждение распространения инфекции в детских учреждениях, семьях (ранняя изоляция больного — одна из важнейших мер, направленных на прекращение распространения ОРВИ в коллективе);
В большинстве случаев прогноз благоприятный. Тяжёлые формы (с развитием энцефалопатии, отёка лёгких, крупа III-IV степени) могут представлять угрозу для жизни.


Парагрипп
Парагрипп – антропонозное острое вирусное заболевание с воздушно-капельным путем передачи, вызванное вирусом парагриппа, поражающее верхние дыхательные пути, особенно гортань. Характеризуется умеренно выраженной общей интоксикацией и субфебрильной температурой тела. В катаральном синдроме преобладают симптомы ларингита, проявляющиеся охриплостью или осиплостью голоса. У маленьких детей парагрипп может протекать тяжело с развитием ложного крупа (острого стеноза гортани).
Репродукция вируса в клетках эпителия верхних отделов респираторного тракта вызывает их разрушение, воспалительную реакцию, сопровождающуюся гиперемией и отечностью слизистой оболочки. Частая локализация вируса - в гортани, где воспалительные изменения максимально выражены, что может привести к развитию ложного крупа, особенно у детей раннего возраста.
Диагностируется парагрипп на основании клинико-эпидемилогических данных. Специфическое лечение не разработано. Лечебные мероприятия ограничиваются применением симптоматических средств.
-
Эпидемиология
Резервуар и источник инфекции - больной с клинически выраженной или стертой формой болезни. Наибольшую эпидемическую опасность больные представляют в первые 2-3 дня болезни, но выделение возбудителя происходит в среднем в течение 7-10 суток.
Механизм передачи инфекции аэрозольный, путь передачи – воздушно-капельный. Естественная восприимчивость людей высокая.
Постинфекционный иммунитет несовершенен и непродолжителен. Пассивный иммунитет у новорожденных сохраняется до 6 месяцев, в случае заражения заболевание у них протекает легче.
Распространено заболевание повсеместно, сезонность осенне-зимняя, но заболевание может встречаться в любое время года. Вирусы парагриппа обуславливают до 20% ОРВИ у взрослых, до 30% - у детей. Регистрируют как спорадические случаи, так и эпидемические вспышки. Заболеванию подвержены все возрастные группы, но чаще болеют дети, особенно в возрасте до 1 года.
Классификация. Не разработана.
- Код МКБ-10
- Острый бронхит, вызванный вирусом парагриппа - J20.4
- Пневмония, вызванная вирусом парагриппа - J12.2
-
Этиология
Возбудитель - РНК-геномный вирус рода Paramyxovirus семейства Paramyxoviridae. По антигенной структуре выделяют 4 типа вируса со стабильным набором антигенов; подтипы 1, 2 и 3 родственны между собой.
Вирионы хорошо размножаются в живых тканевых культурах, обладают гемадсорбирующими и гемагглютинирующими свойствами, проявляют тропность к эпителию дыхательных путей.
Вирусы нестойки во внешней среде, при комнатной температуре сохраняются не более 4 ч, полная их инактивация происходит после прогревания в течение 30 мин при 50 °С.
-
Патогенез
Вирусы аэрогенным путем попадают на слизистые оболочки верхних дыхательных путей и проникают в эпителиальные клетки носа, гортани и трахеи. Здесь вирионы репродуцируются, разрушая эпителий слизистой и вызывая воспалительную реакцию, сопровождающуюся гиперемией и отечностью слизистой оболочки. Частая локализация вируса - в гортани, где воспалительные изменения максимально выражены. Это может привести к развитию ложного крупа, особенно у детей раннего возраста.
Воспалительный процесс в респираторном тракте развивается медленно. Из мест первичной локализации и репродукции возбудители могут проникать в кровь, но вирусемия неинтенсивная и кратковременная, что проявляется умеренными явлениями интоксикации.
-
Клиника
Инкубационный период имеет продолжительность от 2 до 7 дней, что зависит от типа вируса.
У большинства больных парагрипп протекает как кратковременное заболевание (не более 3-6 дней).
Чаще характерно постепенное развитие заболевания со слабыми проявлениями интоксикации: нерезкая головная боль, недомогание, познабливание, небольшая ломота в мышцах. В типичных случаях температура тела субфебрильная, иногда возможны кратковременные подъемы до высоких цифр или высокая лихорадка с самого начала заболевания.
Тяжесть болезни зависит от возраста и преморбидного фона больного, как правило, у взрослых заболевание протекает легче, чем у детей. Ларингит и трахеит у взрослых встречается сравнительно редко (14-20 %), значительно чаще у детей. Описаны тяжелые формы заболевания с выраженной интоксикацией, галлюцинациями, менингизмом.
Течение парагриппа может затягиваться до 2-3 недель, после него часто длительно остается астенический синдром.
-
Осложнения
- Диагностика Диагноз парагриппа можно предположить при постепенном начале заболевания, раннем развитии катарального синдрома с преобладанием синдрома ларингита в виде охриплости или осиплости голоса, упорного сухого кашля, протекающего с умеренно выраженной общей интоксикацией и субфебрильной температурой тела.
- Цели диагностики
- Диагностировать парагрипп.
- Определить степень тяжести заболевания.
- Выявить факторы, повышающие риск развития осложнений.
- Своевременно диагностировать осложненное течение заболевания.
- Сбор анамнеза При сборе анамнеза необходимо обратить внимание:
- на постепенное начало заболевания;
- на раннее развитие катарального синдрома в виде охриплости или осиплости голоса, упорного сухого кашля;
- на слабую выраженность симптомов интоксикации;
- на лихорадку, не превышающую субфебрильных цифр (не выше 38 °С);
- при сборе эпидемиологического анамнеза уделяется внимание контактам и частоте общения с больными людьми со сходными признаками заболевания, то есть устанавливается групповой характер заболевания;
- выясняется наличие факторов, повышающих риск развития осложнений: возраст больного, наличие хронических заболеваний легочной, сердечно-сосудистой, мочевыводящей, эндокринной систем, у женщин детородного возраста – возможность беременности.
- Физикальное исследование
При осмотре больного выявляют неяркую гиперемию и в части случаев отечность слизистых оболочек носа, задней стенки глотки, отечность и зернистость мягкого неба. Часто выявляется увеличение и умеренная болезненность периферических лимфатических узлов: поднижнечелюстных, заднешейных, реже – подмышечных.
Со стороны других органов и систем существенных изменений нет, но у детей раннего возраста и у взрослых, страдающих хроническими заболеваниями органов дыхания, процесс часто и быстро распространяется на нижние отделы дыхательных путей с развитием клинической картины бронхита.
При развитии пневмонии выслушивается ослабление дыхания над очагом воспаления и звучные мелкопузырчатые хрипы, чаще над нижними долями легких
Диагноз ставится с учетом положительного эпидемиологического анамнеза и на основании типичных клинических проявлений парагриппа. В случае необходимости лабораторного подтверждения проводятся экспресс-диагностики и серологические исследования.
- Цели диагностики
- Дифференциальный диагноз Проводится с гриппом (необходимо для решения вопроса о применении противовирусных препаратов), а также с другими острыми респираторными вирусными инфекциями: аденовирусная, респираторно-синцитиально-вирусная инфекция, риновирусная инфекция, энтеровирусная инфекция.
- Цель лечения
- Устранение симптомов заболевания.
- Профилактика бактериальных осложнений.
- Повышение иммунологической реактивности организма.
- Показания к госпитализации Легкие и среднетяжелые формы заболевания при отсутствии осложнений лечатся в амбулаторных условиях. Госпитализация в инфекционный стационар проводится по клиническим и эпидемиологическим показаниям.
- Клинические показания для госпитализации:
- Тяжелое состояние больного.
- Осложненное течение заболевания (сохранение высокой лихорадки и интоксикации, стенозирующем ларинготрахеобронхите, пневмонии).
- Больные со средней степенью тяжести при неблагоприятном преморбидном фоне (наличие хронических заболеваний легких, сердечно-сосудистой, эндокринной систем).
- Эпидемиологические показания:
- Больные из организованных и закрытых коллективов (военнослужащие, учащиеся интернатов, студенты, проживающие в общежитиях) при невозможности их изоляции от окружающих по месту жительства.
- Больные, за которыми невозможно организовать постоянное медицинское наблюдение (жители удаленных и труднодоступных районов).
- Клинические показания для госпитализации:
- Методы лечения
- Немедикаментозное лечение
Режим. Постельный режим показан в течение всего лихорадочного периода и интоксикации, а также до ликвидации острого периода осложнений. После нормализации температуры и исчезновения симптомов интоксикации назначают полупостельный, через три дня – общий режим.
Диета . Механически и химически щадящая. В первые дни болезни - рацион преимущественно молочно-растительный, по мере выздоровления рацион расширяют, повышая его энергетическую ценность. Прием жидкости до 1500-2000 мл, дробно, небольшими порциями. Диета должна содержать продукты, богатые витаминами, с достаточным количеством белка.
Комплекс лечебных мероприятий включает в себя базисную (режим и рациональное лечебное питание), патогенетическую и симптоматическую терапию. При необходимости проводится физиотерапевтическое лечение.
Терапия симптоматическая включает в себя: местные сосудосуживающие средства (капли или спреи в нос), антипиретики (при температуре выше 38,5 °С), поливитамины. Развитие острого ларинготрахеобронхита со стенозом гортани требует оказания срочной медицинской помощи. Детям внутримышечно вводится литическая смесь, внутрь – кортикостероидные препараты в возрастных дозах, паровые ингаляции, горячие ножные ванны.
При присоединении вторичной бактериальной флоры назначаются антибактериальные препараты. Длительность курса антибиотикотерапии – 7-12 дней.
- Правила выписки Переболевшие парагриппом выписываются после полного клинического выздоровления, при нормальных контрольных результатах общих клинических анализов крови и мочи, но не ранее, чем через 3 дня после установления нормальной температуры тела. Средние сроки временной нетрудоспособности перенесших заболевание в легкой форме составляют не менее 6, средней тяжести - не менее 8, тяжелые формы - не менее 10-12 дней. При выписке из стационара больничный лист может оформляться на срок до 10 суток.
- Немедикаментозное лечение
-
Стеноз гортани
У детей первых лет жизни наиболее опасное осложнение - ложный круп, который развивается вследствие быстро прогрессирующего отека слизистой оболочки, рефлекторного спазма мышц гортани и накопления секрета в ее просвете. Начинается ложный круп обычно внезапно, чаще ночью. Ребенок просыпается от приступа кашля, затруднения дыхания. Голос становится хриплым или сипловатым. Выражен цианоз носогубного треугольника, нарастает тахикардия.
Читайте также:


