Дружба вирусов с антителами

Когда нам хорошо, вирусу тоже неплохо

Все уже привыкли к тому, что эпидемия гриппа — абсолютно сезонная история, угрожает осенью и весной. А куда же грипп испаряется летом? Никуда.
— Мы его носим в себе. Вирус вызывает не только болезнь, он вызывает еще и скрытую, латентную форму инфекции. Когда вам хорошо, то и вирусу хорошо — это очень удобная и обоюдовыгодная ситуация, потому что есть гарантия не заразиться и не заболеть от этого вируса, — говорит вирусолог и предостерегает: — Можем ли мы ждать лихорадку Эбола? Конечно, можем. А почему нет? Кстати, она у нас бывала, но мы ее перехватили в аэропорту.
— Для кого вакцина хорошо? Не для того, кто заразился, а для того, кто собирается ехать в опасные по этим заболеваниям районы: врачам, техникам, инженерам, рабочим. Почему Эбола вдруг всколыхнулась? Мы с вами и слова такого никогда не произносили, — говорит Виктор Зуев. — Вирус лихорадки Эбола был характерен для регионов Западной Африки, где были богатые залежи меди. Когда медные рудники начали разрабатывать, в регион приехали непривитые люди. Туда, обратно — и активировали очаг. Кто-то привез в одну страну, кто-то в другую, третью — и пошел разговор о лихорадке Эбола.

Ученый объясняет: нам угрожают вирусы, причем угрожают по нашей собственной вине. Приводит пример: лет 40 назад весь наш отдых сводился либо к отпуску в деревне, на даче, либо, если очень повезло, к отдыху в Крыму или на Кавказе. Теперь же никого не удивить путешествиями на Мальдивы или в Доминикану.
— Мы с вами свидетели и участники перемешивания огромных человеческих масс. Вместе с этими массами везем всё, что есть в организме. А мы с вами, между прочим, не стерильны ни по бактериям, ни по вирусам. Существует такое понятие, как природно-очаговая инфекция. Если вы хотите поехать в тайгу, то вам надо привиться от клещевого энцефалита. Но дело в том, что в связи с колоссальной миграцией населения границы начинают размываться — вы можете подхватить клещевой энцефалит и в Подмосковье. Так что за все издержки цивилизации надо платить. Добро и зло не приходят поодиночке.
— Где Волга и где Нил? А это птицы приносят. Больная птица далеко не улетит, это летят здоровые птицы, которые являются вирусоносителями, — замечает вирусолог.
Угроза супервируса

— Надо смотреть правде в глаза. А может ли быть? Я всегда отвечаю конкретно: в жизни всё может быть. Не надо прятать голову в песок и изображать, что кругом всё замечательно. Всё может быть, и нужно быть готовым к этому. Если вы едете в какую-то страну с серьезным набором болезней, например, желтой лихорадкой, нужно подготовиться к поездке. Местные жители реже болеют, оказываются более устойчивыми к возбудителю. Встречаясь с небольшими дозами этого возбудителя, вырабатывается иммунитет, — говорит Виктор Зуев, но на всякий случай уточняет: вирус, против которого мы ничего не сможет противопоставить, — это выдумка.
Может ли человечество выкосить какой-то неведомый вирус, однажды высказалась и вирусолог-иммунолог Елена Карева: если бы это было возможно, за миллионы лет неведомый вирус уже бы проявился.


— Вряд ли человек сможет изобрести здесь что-то сам: он учится у природы, а придумать то, чего еще не было, очень и очень сложно. Так что и вероятность того, что человечество выкосит какой-нибудь новый и одинаково опасный для всех вирус, минимальна, —отмечала Елена Карева.
— Есть такое выражение: инфекционные болезни, о которых забывают, потом начинают мстить за эту забывчивость, — говорит Виктор Зуев. — Бактерии чумы поражают не только людей, но и грызунов. Такие красавцы, как суслики, являются носителями бактерии чумы. В регионах, где живут суслики, стоят противочумные станции. Эти станции следят за уровнем зараженности грызунов. Не дай бог, если уровень начнет повышаться — большая вероятность, что чума перекинется на людей.

Так было с оспой, которую, к слову, победили. В какой-то момент от прививок, говорит вирусолог, стало погибать больше людей, чем собственно от оспы, которая входит в категорию особо опасных инфекций.
— Вас же не удивит, если я скажу, что у нас в доме корь бушует? Не удивит. Потому что у нас неблагополучно с корью из-за того, что противокоревые прививки стали не строго обязательными. У наших соседей, я имею в виду украинцев, вообще просто катастрофа с корью, — говорит ученый, которому несколько дней назад исполнилось 90 лет.



Антитело, вырабатываемое организмом против вируса атипичной пневмонии, помогло найти уязвимое место возбудителя COVID-19. Исследователи надеются использовать эту информацию для разработки лекарств и вакцин.
Достижение описано в научной статье, опубликованной в журнале Science группой во главе с Яном Уилсоном (Ian Wilson) из Исследовательского института Скриппса.
Напомним, что в 2002-2003 годах разразилась эпидемия тяжёлого острого респираторного синдрома (SARS), также известного как атипичная пневмония. В то время было инфицировано около восьми тысяч человек, из которых умерло почти 10%. Возбудителем заболевания стал коронавирус SARS-CoV, передавшийся людям от подковоносых летучих мышей в Китае.
Позже учёные предупреждали, что среди рукокрылых циркулирует ещё много похожих коронавирусов, и привычка жителей Поднебесной употреблять этих животных в пищу может дорого обойтись человечеству. К сожалению, этот прогноз оправдался.
Коронавирус SARS-CoV-2, вызвавший продолжающуюся пандемию COVID-19, — близкий родственник SARS-CoV (что видно уже из их обозначений). Но если так, можно ли использовать наработки против последнего, чтобы бороться с первым?
Авторы нового исследования пошли именно по этому пути. Они опирались на предыдущую работу китайских коллег. Те обнаружили, что антитело CR3022, вырабатываемое человеческим организмом против SARS-CoV, связывается и с SARS-CoV-2.
Напомним, что антитела связываются с патогеном. Уже этот акт зачастую мешает ему наносить заражённому организму вред. Но, кроме того, антитело работает как сигнал, который подключает к борьбе с инфекцией дополнительные иммунные механизмы.
Команда Уилсона решила выяснить, что при этом происходит в случае CR3022. Эта работа стала первым исследованием взаимодействия человеческого антитела с коронавирусом SARS-CoV-2, выполненным с точностью практически до отдельных атомов.
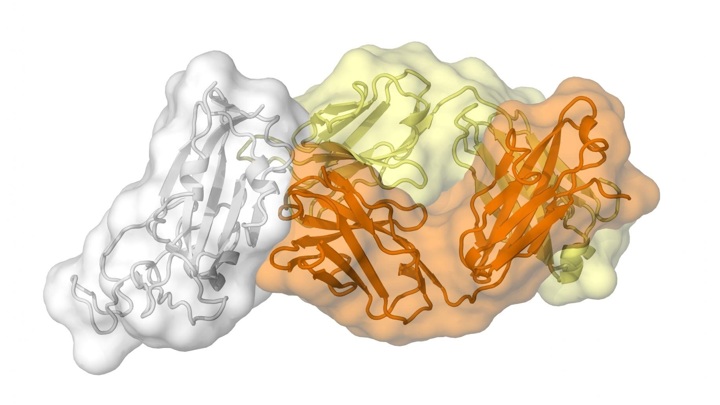
Оказалось, что оба вируса содержат практически одинаковый участок молекулы белка (сайт, как говорят специалисты). Различие в нём между SARS-CoV и SARS-CoV-2 заключается лишь в четырёх аминокислотных звеньях.
Можно предположить, что этот участок более или менее одинаков у всех вирусов, входящих в соответствующую "семью". И если так, то самое естественное тому объяснение таково: данный сайт защищён от изменений мощным давлением естественного отбора. Другими словами, мутации в этом участке белковой молекулы настолько вредны для вируса, что мутанты, как правило, не выживают.
То есть здесь у коронавируса "жизненно важный орган". Не нужно быть стратегом, чтобы понять: именно сюда и нужно нацеливать лекарства и вакцины. Вирус даже не сможет успешно мутировать, чтобы выйти из-под удара, потому что мутации в этом случае будут убивать его не менее эффективно, чем медикаменты.
"Знание таких консервативных сайтов может помочь в разработке вакцин, основанных на [молекулярной] структуре [вируса] и терапевтических средств против SARS-CoV-2, которые также защитят от других коронавирусов, включая те, которые могут появиться в будущем", — объясняет Уилсон.
Вместе с тем функция сайта остаётся загадкой. Он расположен довольно далеко от участков, непосредственно отвечающих за проникновение патогена в клетку.
К сожалению, небольшого различия в структуре данного сайта у SARS-CoV и SARS-CoV-2 оказалось достаточно, чтобы антитело CR3022 не смогло вывести последний из строя. Связь между антителом и патогеном получается недостаточно прочной. Но исследователи предполагают, что вещества, более успешно атакующие этот сайт, будут эффективными против SARS-CoV-2.
К слову, ранее "Вести.Наука" (nauka.vesti.ru) писали о терапии COVID-19 с помощью антител выздоровевших людей и о клинических испытаниях вакцины против зловредного коронавируса.
Добавим также, что в животном мире циркулирует огромное количество самых разных вирусов, и учёные постоянно изучают, какие из них могут передаваться и вредить человеку.
1. Правда ли, что новый коронавирус особо заразный, раз распространился так быстро по всему миру?
Принципиальным отличием SARS-CoV-2 от других вирусов, с которыми человечество сталкивалось в последние годы, это его относительная эволюционная новизна и непохожесть.
Поскольку этот новый коронавирус не имеет достаточно похожих белков с сезонными коронавирусами, а похож, и то относительно умеренно, только на исходный коронавирус, вызывающий SARS, то ни у кого из людей на планете, встречающихся с этим вирусом, нет предсформированного иммунитета. Каждый раз иммунный ответ начинается с чистого листа.
Возможно, что у каких-то людей, которые 15 лет назад перенесли атипичную пневмонию, потенциально сохранился некоторый иммунный ответ, потому что некоторые антигены у SARS и у SARS-CoV-2 очень похожи. Но при этом нельзя сказать однозначно, будут ли эффективны против SARS-CoV-2 вакцины, разрабатывавшиеся против атипичной пневмонии.
2. Тяжело коронавирусом болеют только те, у кого слабый иммунитет?
По-видимому, на данный момент тяжесть заболевания скорее всего связана с вирусной нагрузкой (сколько вируса попало в организм, - прим.ред.), с состоянием иммунной системы и защитных систем, которые работают до иммунной систему у конкретного пациента и, возможно, с путем проникновения вируса в организм.
От ред.: есть данные, что легче COVID протекает у тех зараженных, которые получили вирус через слизистые носа. А если вирус внедряется через слизистые ротоглотки, заболевание протекает тяжелее. Но информации еще недостаточно, чтобы делать окончательные выводы.
3. Правда ли, что генетический анализ поможет предсказать, заболеет ли коронавирусом человек?
Делать какой-то генетический скрининг, который позволил бы заранее сказать человеку, насколько он защищен от инфекции, пока нельзя. Но можно проводить скрининг и выявлять людей уже переболевших, у которых к данному циркулирующему варианту штамма есть иммунитет.
Делать какой-то генетический скрининг, который позволил бы заранее сказать человеку, насколько он защищен от инфекции, пока нельзя Фото: Валерий ЗВОНАРЕВ
4. Иммунитет к коронавирусу не вечный и можно повторно заразиться?
В реальности антитела выводятся из кровотока максимум за 4 недели. Но остаются клетки памяти и в случае повторного заражения иммунная система может очень быстро нарастить антитела за счет того, что теперь иммунный ответ будет развиваться не с нуля, а с резерва клеток памяти, которые будут готовы к активации в любой момент по сигналу. Тот путь, который мы в первый раз шли за две недели, мы сможем пройти за несколько дней.
5. Введение сыворотки с антителами пациентам с COVID-19 - это новаторский метод лечения?
Метод серотерапии, то есть применения сыворотки из крови людей, переболевших каким-то инфекционным заболеванием, в качестве лекарственной субстанции, не нов, ему более 100 лет. Более 100 лет назад за этот подход была вручена Нобелевская премия. Так что, это старый добрый метод и действительно эффективный, при условии, что сыворотка хорошо очищается с фракцией нейтрализующих антител. Это должно работать. Единственный вопрос в том, что при серотерапии должно быть хотя бы сопоставимо число доноров сыворотки и число реципиентов. Имея тысячу выздоровевших добровольцев вряд ли удастся вылечить сотни тысяч пациентов. Просто титр (предельное разведение пробы сыворотки крови, при котором обнаруживается активность антител, - прим.ред.) будет не достаточен.

При идеальном пробоотборе практически все существующие тест-системы работают достаточно хорошо Фото: Владимир ВЕЛЕНГУРИН
6. Тесты на коронавирус врут, потому что недостаточно чувствительны?
Я бы сказал, что большинство тестов достаточно чувствительны и проблема скорее не в том, что на молекулярном уровне что-то работает неправильно, а проблема в том, что ПЦР-тесты оперируют конкретными тканями, клетками, и в них уже может просто на момент тестирования не идти репликация (размножение – прим. Ред.) вируса. Тут, как бы ты ни улучшал диагностическую систему, ты берешь материал у человека, у которого в доступном органе репликация может уже не идти, или пока еще не идет, и тест будет отрицательным. Я бы сказал, что надо работать над культурой пробоотбора и сохранением проб. Это важно. При идеальном пробоотборе практически все существующие тест-системы работают достаточно хорошо.
Эпоха карантина.Чем себя занять, сидя дома на карантине? Может быть, перевоплотиться в героя какой-нибудь картины?
ЧИТАЙТЕ ТАКЖЕ
Коронавирус: изучайте факты и помните о простой профилактике
Мы каждый день получаем огромное количество новостей про новый вирус. И здесь важно спокойно разобраться в ситуации (подробности)
При помощи телемедицины проблему с коронавирусом можно было решить в разы эффективнее. Но в России она вне закона
Пока это препринт и статья ещё не прошла процедуру рецензирования. Авторский коллектив, включает учёных из США, Австрии, Австралии, Финляндии и Швейцарии. На мой взгляд, эта работа сделана великолепно. Я не ставлю целью дать исчерпывающее описание содержания этой статьи, а фокусирую внимание на моментах, имеющих общее значение для всех антительных тестов.

Полученные рекомбинантные белки были очищены практически до гомогенности (см рис. ниже). На нем Spike это тример полноразмерного gp-S, а RBD это рекомбинантный фрагмент RBD; i – insect; m – mammalian обозначают рекомбинантные белки из клеток насекомых и млекопитающих, соответственно.

2. Как работает ИФА тест на антитела.
3. Доказательства аналитической специфичности тест-системы.
Тест-система специфична, если она обнаруживает только те антитела, для определения которых она предназначена. Для тест-системы на антитела против SARS-CoV-2 для подтверждения её специфичности должны быть выполнены следующие условия а) образцы заведомо не содержащие антитела против SARS-CoV-2 должны быть четко отрицательны; б) образцы от больных COVID-19 (диагноз подтверждён) должны быть положительны;
в) при исследовании серийных образцов, взятых от инфицированных людей на начальных и поздних стадиях заболевания должен регистрироваться переход от антитело-отрицательности к антитело-положительности; это называется сероконверсия). Кстати, сероконверсия, если она убедительно продемонстрирована, является таким же надёжным диагностическим признаком SARS-CoV-2 инфекции, как и обнаружение вирусной РНК. Все эти условия были выполнены, что детально задокументировано в статье. На рисунке ниже представлены данные об ИФА реактивности заведомо отрицательных образцов (черные кружки) и положительных контролей (сыворотки больных после сероконверсии — красные прямоугольники). Отчетливо видно, что тест-система хорошо отличает положительные образцы от отрицательных. Особенно эффективен в этом отношении антиген mSpike (тример полноразмерного gp-S, полученного в клетках млекопитающих).

4. Корреляция титров ИФА и вирус-нейтрализующих антител.
Когда у больного берется кровь, она может быть взята в пробирку с антикоагулянтом или без него. В первом случае можно будет получить плазму крови, а во втором сыворотку. В антительных тестах традиционно используют сыворотку крови. Но чаще кровь из вены берут в пробирку с антикоагулянтом. В данной работа доказано, что в их тест-системе можно использовать и сыворотку и плазму крови, разницы нет. Это очень удобно в практике.
Кровь больных COVID-19 может быть заразной. В работе показано, что без всякого ущерба для характеристик теста, образцы сыворотки или плазмы могут быть прогреты до 56 градусов С в течение 1 часа. Эта обработка полностью инактивирует вирус. Нужно ли говорить насколько это повышает безопасность для сотрудников серологической лаборатории.
6. Авторы не коммерциализируют разработанные ими антигены!
Авторы работы уже передали разработанные ими антигены в более чем 200 лабораторий по всему миру и предлагают их всем, кто заинтересован. Полагаю, при условии, что они не будут использоваться в коммерческих целях.
Резюмирую, для того, чтобы оценить тест-систему для определения антител против SARS-CoV-2 необходимо, чтобы в научном публичном пространстве были доступны данные, аналогичные тем, что представлены в работе, о которой шла речь в этом посте.
(с) Проф_АФВ
Авторская декларация
1. Я частное лицо, выражаю только своё мнение.
2. Мое мнение это не истина в последней инстанции.
4. Я выражаю мнение только относительно медицинских аспектов эпидемии и только смыслов, а не конкретных лиц, высказывающихся на эту тему.
5. Мои прогнозы, это лишь моя оценка наиболее вероятного развития того или иного аспекта эпидемии, в тот момент, когда прогноз делается.
" title="Рисунки Владимира Орехова"/>
Все сейчас говорят о вирусах: коронавирус, грипп, ВИЧ, гепатит, ВПЧ, оспа и т.д. В мире существует более тысячи видов вирусов, способных поражать различные живые клетки, да практически все виды клеток. А что же такое вирусы и с чем их едят (в прямом и переносном смысле)? Где они живут, как попадают к нам в организм, что там делают и есть ли лекарства против них? Статей и постов в интернете много, в том числе, антинаучных и дилетантских. Поэтому ТИА обратилось за информацией в Тверской медуниверситет, к профессору кафедры микробиологии и вирусологии, доктору медицинских наук, декану фармацевтического факультета Юлии Червинец.
Что такое вирус и в чём отличие от бактерий?

Название "вирус" произошло от латинского слово virus и переводится как "яд". По сути, это мельчайшие внутриклеточные микробы-паразиты, потому что живут и размножаются они только внутри хозяина - практически во всех живых организмах (бактериях, грибах, растениях, животных и человеке). Несмотря на своё "коварство", все вирусы имеют примитивное строение: одна нуклеиновая кислота (ДНК или РНК), окруженная одной или несколькими оболочками. Различают просто устроенные вирусы (безоболочечные) и сложно устроенные вирусы (оболочечные). К простым вирусам относят: вирусы полиомиелита, гепатита А, аденовирусы. Примеры сложных вирусов: гепатит В, грипп, парагрипп, корь, ВИЧ, герпес. Различаются вирусы и по форме:
- палочковидная (вирус табачной мозаики)
- пулевидная (вирус бешенства)
- сферическая (вирусы полиомиелита, ВИЧ)
- нитевидная (филовирусы)
- в виде сперматозоида (многие бактериофаги).
Размеры вирусов настолько малы (18-400 нм), что увидеть их можно только с помощью электронного микроскопа. Единицы измерения - нанометры, в отличие от бактерий (микрометры, мкм). Кстати, вирусы приблизительно в 100 раз меньше бактерий. Наиболее мелкими вирусами являются вирус полиомиелита (20 нм), гепатита А (30 нм), гепатита С (50 нм), вирус бешенства (170 нм), наиболее крупным — вирус натуральной оспы (350 нм).
От бактерий вирусы отличаются не только размерами, но и количеством генов (минимальное у вирусов от 4 до сотни, у бактерий – от 3000); нуклеиновыми кислотами (вирусы содержат только одну - ДНК или РНК, а бактерии – обе); количеством ферментов и, конечно же, самой формой жизни: вирусы размножаются только внутри живых существ, а бактерии – свободноживущие.
Интересный факт: первооткрыватель вирусов и основоположник вирусологии - русский ученый Д.И. Ивановский. В 1892 году описал необычные свойства возбудителей болезни табака (табачной мозаики), которые проходили через бактериальные фильтры и были названы "фильтрующимися частицами".
Жизненный цикл вирусов состоит из нескольких этапов:

1. Вирус прикрепляется к поверхности чувствительной клетки. Для каждого вируса есть свои чувствительные клетки, например, для гепатита – клетки печени, для гриппа – клетки дыхательных путей и т.д.
2. Проникновение вируса в клетку: либо его оболочка сливается с мембраной клетки или клетка сама его захватывает и поглощает.
3. Далее в клетке идёт процесс как бы “раздевания” вируса от всех его оболочек и активация его нуклеиновой кислоты.
4. Начинается синтез нуклеиновых кислот и белков вируса, т.е. вирус подчиняет системы клетки хозяина и заставляет их работать на своё воспроизводство.
5. Сборка вируса — многоступенчатый процесс, включающий в себя соединение всех компонентов.
6. Последний этап - выход вирусных частиц из клетки взрывным путем или почкованием. Полный цикл размножения вирусов завершается через 5-6 ч (вирус гриппа) или через несколько суток (вирус кори). Из погибающей клетки, которая длительное время может сохранять жизнеспособность, одновременно выходит большое количество вирусов. В результате пораженные вирусом клетки в основном погибают от истощения, а новые вирусы завоевывают и разрушают другие клетки. Но возможна и так называемая онкогенная трансформация клетки: тогда в организме появляется и начинает расти из мутированных клеток раковая опухоль.
Сколько вирус может жить вне организма хозяина и где?
Как правило, большинство вирусов малоустойчивы во внешней среде: они становятся инертны и погибают от многих причин, если снова не попадут в чувствительную клетку. Некоторые вирусы во внешней среде могут образовывать кристаллы, что свойственно только неживой материи.
Вирусы быстро погибают под действием солнечных лучей, ультрафиолета, стандартных веществ для дезинфекции. В воздухе помещений вирусы могут сохраняться несколько часов. При кипячении полностью инактивируются в течение нескольких минут.
Однако вирусы устойчивы к низким температурам: сохраняют свою жизнеспособность при t +4°С в течение нескольких недель, а при замораживании - в течение нескольких месяцев, а иногда и лет (особенно супернизких температурах).
Устойчивость вируса на различных поверхностях различна и зависит от температуры. На бумаге вирус разрушается за 3 часа, на банкнотах - за 4 дня, на дереве и одежде - за 2 дня, на стекле - за 4 дня, на металле и пластике - за 7 дней. Кстати, на внутреннем слое использованной маски они могут жить 7 дней, а на внешней поверхности маски – даже более недели (данные соответствуют условиям при температуре +22 °С и влажности 65 %).
Есть и исключения. Некоторые вирусы обладают значительной устойчивостью при комнатной температуре: вирус гепатита В сохраняет жизнеспособность в течение трех месяцев, гепатита А – в течение нескольких недель. ВИЧ сохраняется в высохшей крови до двух недель, в донорской крови вирус остается жизнеспособным в течение нескольких лет.
Что такое штаммы и почему вирусы мутируют?
Штамм (от нем. Stamm - "ствол,род") — чистая культура вирусов, изолированная в определённое время и в определённом месте. Один и тот же штамм не может быть выделен второй раз из того же источника в другое время. В зависимости от среды обитания – почва, вода, воздух, время года, чувствительный организм (человек, животные, птицы) - вирусы подразделяют на штаммы. Например, водный штамм, весенний, птичий, свиной и т.п. Во внешней среде геном вируса подвержен различным воздействиям, например, ультрафиолетовое облучение, солнечная радиация, химические вещества, что приводит к различного рода мутациям, т.е. изменениям в структуре нуклеиновой кислоты. В зависимости от характера мутаций вирусы могут изменять свои свойства, скажем, сменить хозяина. Так, вирус гриппа, который поражал только птиц, стал поражать и людей.
Как часто происходит в мировом научном сообществе открытие нового вируса?
Ученые каждый год открывают новые вирусы. Так, в 1972 г. открыт вирус Эбола, 1980-1989 гг. - вирусы иммунодефицита человека, гепатита Е и С, коронавирус человека впервые был выделен в 1965 году от больных ОРВИ. В Китае 2002—2003 годах была зафиксирована вспышка атипичной пневмонии или тяжелого острого респираторного синдрома (ТОРС, SARS). Заболевание было вызвано штаммом коронавируса SARS-CoV. В результате болезнь распространилась на другие страны, всего заболело 8273 человека, 775 умерло (летальность 9,6 %). И вот в 2019 году появился новый штамм коронавируса CoViD 19, который вызвал пандемию.
Так откуда берутся вирусы?
Вопрос риторический. Пока ответа у науки нет. Может быть, они были привнесены из космоса на космических телах. Ведь при низких температурах они могут сохраняться неопределенно долгое время.
Как они попадают в организм человека/животного и т.д.?
Разными путями: воздушно-капельным (корь, грипп, ветряная оспа), половым (ВИЧ, вирус простого герпеса 2 типа), через кровь (гепатит В,С, ВИЧ), через инфицированные продукты (гепатит А, Е) или через членистоногих (скажем, клещей). Различают вирусы, вызывающие инфекции с преимущественным поражением органов дыхания (респираторные), кишечника (ротавирусы), печени (вирус гепатита), иммунной (ВИЧ) или нервной системы (бешенство, энцефалит).
Как организм реагирует на вирус?

Частицы самого вируса, а также биологически активные вещества, выделяющиеся при разрушении наших клеток, могут вызвать повышение температуры тела, тошноту, рвоту, сильную слабость, головокружение вплоть до потери сознания, нарушение работы сердечно-сосудистой системы и др. На фоне нарушения функционирования различных органов и систем к вирусной инфекции может присоединиться бактериальная (стафилококки, стрептококки, кишечные бактерии) и грибковая (дрожжевые грибы), усугубив воспалительный процесс с тяжелыми последствиями вплоть до летального исхода.
Как наш организм борется?
Однако организм человека не простая мишень для атаки болезнетворных микроорганизмов, он активно борется, и в этом нам помогает иммунная система. Вырабатываются специфические, нейтрализующие данный вирус антитела, формируются клетки-"убийцы" или Т-лимфоциты, которые уничтожают как поражённые, инфицированные клетки, так и сам вирус. Но иммунной системе нужно время, чтобы вычислить "чужака", "вирусного преступника", который не просто прячется внутри наших клеток, но и старается обмануть иммунную систему. Например, новое или мутировавшее поколение вируса наша иммунная система поначалу не видит. Конечно же, со временем все вирусные клетки распознаются, но к сожалению, с потерей драгоценного времени для нашего организма.
Возможно ли повторное заражение одним и тем же вирусом?
Наше здоровье зависит напрямую от активности и лабильности иммунной системы. Если она работает со сбоями и не справляется с негативным воздействием патогенов, заболевание может перейти в хроническую форму вплоть до смертельного исхода. Поэтому повторное заражение этим же вирусом возможно. Другая причина появления рецидива заболевания - мутации вируса. Если вирус стабилен, то наша иммунная система запоминает его и, как правило, повторных случаев инфицирования не бывает. Но если вирус подвергается изменчивости, то попав в организм человека, он воспринимается уже как новый вирус.
Есть ли лекарственные препараты для лечения вируса? Что может убить вирус?
Да есть, но не против всех вирусов. Антибиотики, применяемые при лечении бактериальных инфекций, здесь совершенно не работают, т.к. они воздействуют на структуры клетки только бактерий. В случае вирусной инфекции нужны препараты, которые блокируют различные этапы размножения вируса в клетке. Таким неспецифическим веществом является интерферон, который вырабатывается клетками организма человека (кишечника, печени).
Если выработка интерферона недостаточна, то можно применить индукторы интерферона, например: ламовакс, курантил, дибазол, адаптогены растительного (элиутерококк, оралия) и животного происхождения (вытяжка из мидий). Активно действуют при респираторных вирусных заболеваниях препараты интерферона - виферон, амиксин и др. Подавляют активность вируса гриппа на ранних стадиях ремантадин, амантадин, арбидол. Герпес подавляет ацикловир (зовиракс) и т.п. Однако пока точно неизвестны препараты, подавляющие репродукцию коронавируса. К специфическому лечению от коронавируса относится введение плазмы от переболевших людей, которая содержит антитела, но этот метод находит ограниченное применение.

Зачем нужна вакцинация? Как и из чего делают вакцины?
По сути, вакцины - это препараты для создания искусственного активного иммунитета. Термин "вакцина" произошел от французского vacca – "корова". Его ввел Л. Пастер в честь Дженнера, применившего вирус коровьей оспы для иммунизации людей против натуральной оспы человека. Вакцины – это препараты, содержащие сами микроорганизмы (убитые или живые ослабленные), части микроорганизмов, а также анатоксины (токсин, лишенный своих ядовитых свойств, но сохранивший свойства активировать иммунный ответ). После введения вакцины вырабатываются специфические антитела, которые нейтрализуют, прежде всего, поверхностные рецепторы вируса, с помощью которых он проникает в клетку. Таким образом блокируется основной механизм проникновения вируса в клетку. Многие вакцины создают пожизненный иммунитет у человека, например, вакцина от гепатита В, кори, краснухи, полиомиелита, эпидемического паротита.
Сколько времени уходит на создание вакцины?
На создание вакцины уходит 1-2 года, в течение которого должны пройти многочисленные проверки на эффективность и безопасность препарата, испытания на животных, потом на людях-добровольцах, а после – наладить массовое фармацевтическое производство.
Что представляют собой тесты на вирус? Как в лабораториях выявляют положительные результаты анализов?
Диагностика вируса основана на определении структуры вируса (специфических рецепторов и нуклеиновой кислоты), а также противовирусных антител у переболевших людей. Используются различные реакции: иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР). Время диагностики зависит от производителя тестов - от нескольких часов до 1 суток.
Несколько примеров самых массовых с убийственных с точки зрения эпидемий вирусов в истории человечества
Вирусы гриппа постоянно циркулируют среди населения, вызывая сезонные подъемы заболевания, периодически приобретающие характер эпидемий и даже пандемий. Эпидемии гриппа наносят огромный экономический ущерб, приводят к людским потерям. Это, прежде всего, относится к вирусам типа А, который каждые 2-3 года вызывает эпидемии, а несколько раз в столетие - пандемии с числом заболевших 1-2 млрд. человек. Эпидемии, вызываемые вирусом типа В, повторяются через 3-6 лет.
Пандемии гриппа, вызванные мутированными вирусами, против которых у людей нет иммунитета, возникают 2-3 раза в 100 лет. Пандемия гриппа 1918—1919 ("испанка", штамм H1N1) унесла жизни 40-50 миллионов человек. Предполагают, что вирус "испанки" возник в результате рекомбинации генов вирусов гриппа птиц и человека. В 1957—1958 была пандемия "азиатского гриппа", вызванная штаммом H2N2; в 1968—1969 - пандемия "гонконгского гриппа" (H3N2).
С 2009 появилось новое заболевание людей и животных, вызываемое штаммами вируса гриппа А/H1N1, А/H1N2, А/H3N1, А/H3N2 и А/H2N3, известных под общим названием "вирус свиного гриппа". Он распространён среди домашних свиней, а также может циркулировать в среде людей, птиц и др. видов; этот процесс сопровождается его мутациями.

Как уберечься от вирусов? Существуют ли действенные меры профилактики и гигиены?
Выделяют специфические и неспецифические способы профилактики вирусных инфекций. Специфические заключаются в использовании вакцин, при их наличии. При их введении у человека формируется как правило пожизненный иммунитет (вакцина от кори, краснухи, эпидемического паротита, ветряной оспы, гепатита В). Существует также экстренная профилактика. Ее проводят во время эпидемического подъема заболеваемости. Для экстренной профилактики, например, гриппа применяют противовирусные химиопрепараты: ремантадин (активен только против вирусов типа А), арбидол, амиксин, оксалиновую мазь и др. Используют также интерферон, дибазол, различные индукторы интерферона (например, элеутерококк, продигиозан).
Против многих вирусных инфекций вакцин не существует. В этом случае помогает неспецифическая профилактика. Существуют ряд общих правил:
- соблюдать личную гигиену (мойте руки перед приемом пищи, после использования туалета; не трогайте грязными, немытыми руками нос, глаза, рот).
- обязательно поддерживать здоровый образ жизни с помощью сбалансированного питания, занятий физкультурой, прогулок на свежем воздухе и многое другое.
Но для каждого вируса неспецифическая профилактика своя. Если речь идет о вирусах, передающихся воздушно-капельным путем, то необходимо придерживаться следующих правил:
- надевать маски, причем на больного человека, чтобы исключить попадание в пространство крупных частиц слюны при кашле и чихании, мелкие же частицы она не задерживает;
- тщательно убирать помещения, так как вирус любит теплые и пыльные помещения, поэтому стоит уделить время влажной уборке и проветриванию;
- избегать массовых скоплений людей и воздержаться от походов в общественные места.
Если вирус передается с помощью фекально-орального механизма, например, вирус гепатита А, то необходимо соблюдать следующее:
- употреблять чистую или кипяченую воду;
- мыть фрукты, ягоды, овощи кипяченой водой:
- поливать свой сад и огород проточной водой.
Если вирус передается через кровь, например, вирус гепатита В,С, ВИЧ, то необходимы:
- дезинфекция, стерилизация медицинских изделий;
- обследование доноров крови;
- не употреблять наркотики;
- использовать индивидуальные предметы личной гигиены;
- быть осторожными с маникюром, пирсингом и татуировками, делать это только в профессиональном салоне.
Если вирус передается половым путем, например, ВИЧ, то нужно:
- исключить незащищенные половые контакты, если вы не уверены в своём партнёре;
- использовать барьерные средства контрацепции, если вы не знаете статус своего партнера.
Читайте также:



