Эпштейна-барра вирусная инфекция можно ли вылечить
Здесь публикуются посты о проблемах граждан, требующих обращения в госорганы, а также инструкции о том, как и куда необходимо писать.
Мы стараемся писать о том, что полезно для многих. Для всего остального есть Лига юристов.










Рассылка Пикабу: отправляем лучшие посты за неделю 🔥
Спасибо!
Осталось подтвердить Email - пожалуйста, проверьте почту 😊
Вирус Эпштейна-Барр
ВЭБ-инфекция — одна из самых распространённых вирусных инфекций в мире. Антитела к вирусу имеет 90% взрослого населения и около 50% детского. Я очень часто сталкиваюсь с необоснованным назначением анализов на ВЭБ-инфекцию, к тому же совершенно неправильных. Нередко эта инициатива исходит от самих пациентов — непонятно, с какой целью. И уж тем более непонятно назначение лечения при обнаружении антител к вирусу или его самого в мазке из зева. Давайте разберёмся, нужны ли анализы на ВЭБ большинству пациентов.
ВЭБ-инфекция — это инфекция, вызванная вирусом Эпштейна-Барр, вирусом герпеса 4 типа. Инфицирование человека происходит в детском или подростковом возрасте. Передается инфекция воздушно-капельным, а чаще контактным (при поцелуях) путем. Поэтому ее еще называют "поцелуйной болезнью".
Заразность вируса невысокая. Чтобы произошло инфицирование, необходим тесный и длительный контакт больного и здорового человека. Тем не менее, инфекция широко распространена по всему миру.
Симптомы вируса Эпштейна-Барр
Первичное знакомство организма с ВЭБ обычно проходит бессимптомно. У подростков и молодых людей возможно развитие инфекционного мононуклеоза — это самая яркая клиническая форма ВЭБ-инфекции. Взрослые и пожилые люди инфекционным мононуклеозом болеют крайне редко.
Заболевание развивается примерно через две недели после контакта с больным человеком.
Начало обычно острое
- температура свыше 38 градусов;
Характерные симптомы инфекционного мононуклеоза
1. Увеличение лимфатических узлов. Поражаются околоушные, шейные, подчелюстные узлы. Реже процесс переходит на подмышечные и паховые.
2. Второй типичный признак — ангина. Она бывает разнообразной: катаральной, фолликулярной, лакунарной. Чаще всего наблюдается не только покраснение и отек миндалин, но и налёт на них. Ангина сопровождается болями в горле, особенно при глотании.
3. У большинства пациентов увеличиваются печень и селезёнка. Они хорошо прощупываются, но не болезненны, желтуха возникает редко.
4. У 25% пациентов на коже появляется сыпь. Она может быть пятнистой или в виде мелких бугорков.
Ангина при инфекционном мононуклеозе — один из главных признаков
Заболевание продолжается 10-14 дней, затем наступает полное выздоровление. Незначительное увеличение лимфоузлов и печени сохраняется до месяца.
Повторно инфекционным мононуклеозом, вызванным ВЭБ, не болеют. Однако возможны мононуклеозоподобные состояния, вызванные цитомегаловирусом, ВИЧ, вирусом герпеса 6 и 7 типов.
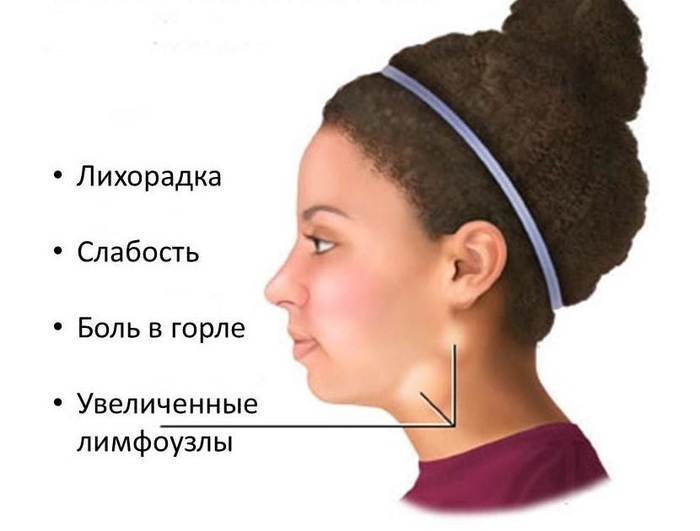
Основные симптомы хронической ВЭБ-инфекции
После завершения первичной инфекции вирус остается в организме человека пожизненно. Он содержится у абсолютно здоровых людей в слюне, моче и даже крови, именно поэтому сдавать мазки на ВЭБ-инфекцию нецелесообразно. В большинстве случаев вирус находится в неактивной форме и такое состояние называют бессимптомным носительством.
Хроническая активная ВЭБ-инфекция выявляется только у людей с нарушениями иммунитета.
Проявляется она следующими симптомами
- длительное увеличение нескольких групп лимфоузлов;
- беспричинное повышение температуры в пределах 37,5 градусов;
- мышечные и суставные боли.
Установлена роль вируса в развитии злокачественных опухолей носоглотки, лимфомы Беркитта.
Диагностика вируса Эпштейна-Барр
Это основная проблема ВЭБ-инфекции. Вирус обвиняют во всевозможных состояниях и заболеваниях — аллергии, хронические тонзиллиты, гаймориты, фурункулезы, гепатиты. На самом деле ничего этого ВЭБ не вызывает. Ангина и гепатит — это проявления только первичного инфицирования, то есть инфекционного мононуклеоза. А если у человека с хроническим тонзиллитом в мазке из зева выявлен ВЭБ — это не причина заболевания. Вирус точно так же содержится в слизистой зева здорового человека.
Как же нужно диагностировать ВЭБ-инфекцию?
1. При остром инфекционном мононуклеозе можно взять мазок из зева на ДНК вируса — и это единственный случай, когда анализ будет целесообразным.
2. В общем анализе крови можно увидеть завышенные лейкоциты, лимфоциты, моноциты. Главный лабораторный признак инфекционного мононуклеоза — атипичные мононуклеары. Это незрелые моноциты, количество которых может достигать 70%. У здоровых людей этих клеток нет.
3. В биохимическом анализе крови видны завышенные печёночные ферменты — АЛТ и АСТ.
4. Серодиагностика — обнаружение антител класса М к капсидному антигену вируса. Эти антитела появляются только при первичном заражении и в дальнейшем больше не образуются. Антитела класса G к капсидному антигену сохраняются на протяжении всей жизни.
5. При остром мононуклеозе также можно взять анализ крови на ДНК вируса методом ПЦР.
6. Острый мононуклеоз — показание для обследования человека на ВИЧ.
Для диагностики хронической активной ВЭБ-инфекции используется только выявление антител к разным антигенам вируса. Только так можно установить степень активности инфекции. Исследуют антитела к раннему и капсидному антигенам вируса. При реактивации инфекции обнаруживают антитела класса М к раннему антигену и высокие титры антител класса G к ядерному антигену. Все остальные антитела — лишь следствие перенесённой когда-то острой инфекции, они не дают информации об активности вируса в настоящем.
Как лечить вирус Эпштейна-Барр?
При инфекционном мононуклеозе лечение симптоматическое. Специфических противовирусных препаратов против ВЭБ нет. Допускается назначение группы ацикловира для уменьшения проявлений ангины. Симптоматическая терапия заключается в назначении жаропонижающих средств, гепатопротекторов, витаминов. Лечение амбулаторное, госпитализация рекомендована при тяжелом течении.
Еще раз повторюсь — не надо лечить антитела в крови и вирус в мазке из зева, если нет никаких нарушений здоровья. Это абсолютно нормальное состояние для человека без иммунодефицита. К тому же противовирусных препаратов, действующих на ВЭБ, нет.
ВЭБ-инфекция клинически проявляется в виде инфекционного мононуклеоза при первичном инфицировании. В дальнейшем вирус сохраняется в организме пожизненно в неактивной форме. Хроническая активная ВЭБ-инфекция возникает лишь у людей с иммунодефицитом.
Человеку, перенесшему инфекционный мононуклеоз, нужно обратиться к участковому инфекционисту для постановки на диспансерное наблюдение. Оно проводится от 6 до 24 месяцев в зависимости от тяжести болезни. В течение полугода следует избегать переохлаждений, перегреваний, физической нагрузки. Обязательно нужно двукратно обследоваться на ВИЧ.
![]()
Герпес-вирусная инфекция. Мнение
Выкладываю с разрешения жены, врача оториноларинголога.
Статья носит ознакомительный характер, не претендует на научную точность и является личным мнением автора по итогу десятилетних наблюдений за амбулаторными (посетители поликлиник) больными, в большинстве своем детьми, маленького уездного города N.
По итогу 10 лет работы в направлении ЛОР болезней мною было отмечено, что у детей особенно часто встречается герпес-вирусная инфекция. К разновидностям герпес-вирусной инфекции относится: Вирус Эпштейн – Барр (ВЭБ), цитомегаловирус, герпес 6, 7 типа. В сети полно информацию об этих инфекциях. Но в большинстве своем большими буквами будет написано, что лечить их не нужно, они есть у всех. Нет определенных стандартов в лечении этих инфекций, затруднительна так же диагностика.
Если брать клинические рекомендации 2016 года, то при подозрении на вирусную инфекцию необходимо сдать ПЦР крови на герпесвирусы, но отрицательный результат на практике не гарантирует того, что вирус не активный. Так же предлагается сдать ИФА крови, но если по ВЭБ инфекции расшифровка понятна : присутствие иммуноглобулинов М является острым процессом и обязательно подлежит лечению, а также отсутствие иммуноглобулинов М при увеличении G (капсидные антитела больше чем ядерные, повышенные антитела к ранним белкам). Что касается цитомегаловирусной инфекции : наличие М-антител говорит об остром процессе, но их отсутствие при увеличенных G c низкоавидными антителами подлежит лечению. Так же лаборатории предлагают сдать слюну методом ПЦР, положительным результатом считаются цифры больше 500 клеток, но это можно расценить как носительство, поэтому наиболее информативно сдавать и кровь и слюну и оценивать результат.
Теперь по поводу противовирусного лечения. Существует множество противовирусных препаратов. Наиболее известные: интерфероны (виферон, кипферон, генферон, реаферон), индукторы интерферонов (изопринозин, арбидол, циклоферон), стимуляторы Т звена: тимоген, т-активин, иммунофан, вироцидные, ацикловир, валацикловир, фамвир, антибактериальная терапия, иммуноглобулины человека. Но интернет опять вам скажет, что большинство из них с недоказанной эффективностью. Чем лечить? Не лечить? Обильное питье, прогулки на свежем воздухе, проветривания, витаминотерапия-все это важно! НО этого чаще всего бывает недостаточно и организму нужно помочь медикаментозно!
ПОЧЕМУ ВИРУС НЕ СПИТ? Ведь он есть у всех и если человек заболел, то организм сам с ним должен справиться, скажет вам интернет! Согласна, но почему то у многих он не самоизлечивается. Предполагаются следующие причины: аллергия, глистные инвазии, рефлюс –эзофагит, стресс, носительство бактериальных инфекций, недостаток витамина D, врожденные иммунодефициты, железодефицитная анемия, патология тимуса.
Что касается лечения то при всех вирусных инфекциях страдает интерфероновый статус, поэтому считаю оправданным назначение интерферонов коротким курсом. Для того чтобы остановить цикл размножения герпесов нужны производные ацикловира курсом 5-7 дней. Индукторы интерферона нужны, чтобы поддержать интерфероновый статус после отмены препаратов с готовым интерфероном. Стимуляторы Т звена необходимы при нарушении его работы (только после сдачи иммунограммы). Препараты иммуноглобулина человека назначаются и имеют доказанную эффективность только при внутривенном введении (что затруднительно в амбулаторных условиях). И очень ВАЖНО выяснить и лечить причины которые мешают организму самоисцелиться (см. выше) это поможет предотвратить новый рецидив.
Герпесвирусную инфекцию должны диагностировать и лечить врачи педиатры, терапевты. Но на практике эти пациенты оказываются на приеме у Лор-врача с осложнениями, из-за трудности диагностики герпесвирусной инфекции.
Когда можно заподозрить герпесвирусную инфекцию?
1. Частые тонзиллофарингиты.
2. Длительный кашел.
3. Субфебрилитет (периодическое повышение температуры до +37/38 градусов)
4. Длительный насморк.
5. Синдром хронической усталости.
6. Частые отиты, аденоидиты.
При подозрении на герпесвирусную инфекцию необходимо сдать:
1. ПЦР крови, ИФА крови, ПЦР слюны на вирусы
2. Общий анализ крови с формулой- поможет заподозрить причины почему нет самоизлечения.
3.Мазки на флору из зева и носа с чувствительностью к антибиотикам (при присоединении бактериальных осложнений)
4.Пройти консультацию смежных специалистов инфекциониста, аллерголога -иммунолога по показаниям.
Если заинтересовало, то продолжение следует.

Вирус Эпштейна-Барр является одним из самых распространенных инфекционных заболеваний. По статистике, у 98% взрослых в организме есть антитела к этой болезни. Эта патология относится к неуправляемым инфекционным заболеваниям. Не существует вакцинации от этой болезни, поэтому нельзя повлиять на ее распространенность .
Вирус Эпштейна-Барр – что это?
Источником патологии является зараженный человек. Он особенно опасен для окружающих людей на последнем этапе инкубационного периода. Даже после того как болезнь удалось побороть, организм пациента продолжает еще в течение 1,5 лет выделять небольшое количество возбудителя. Вирус Эпштейна-Барр пути передачи имеет такие:
- Аэрогенный способ – опасность представляет выделяемые из ротоглотки зараженного слюна и слизи. Инфицирование может произойти при поцелуе, разговоре, кашле или чихании.
- Контактно-бытовой путь. Фрагменты зараженной слюны могут остаться на посуде, полотенцах и прочих предметах общего пользования.
- Транфузионный механизм. Агенты попадают в организм при переливании инфицированной крови.
- При трансплантации костного мозга – от зараженного донора к реципиенту.
- Трансплацентарный путь – от беременной к плоду.
Агент после проникновения в организм попадает в лимфатическую систему, а оттуда распространяется к разным органам. На начальном этапе развития патологии частично происходит массовая гибель патогенных клеток. Оставшиеся же активно размножаются. В результате недуг из начальной стадии переходит в острую фазу, и начинают проявляться симптомы заболевания.
Чем опасен вирус Эпштейна-Барр?
Самым простым проявлением этого недуга будет инфекционный мононуклеоз. Его еще называют болезнью Филатова. При сильном иммунитете заболевание протекает в легкой форме. Нередко его даже расценивают как классическую вирусную инфекцию. На этом этапе в организме вырабатываются антитела к вирусу Эпштейна-Барр. В дальнейшем иммуноглобулины подавляют активность агентов.
Если иммунитет крепкий и правильно подобрано лечение, вирус Эпштейна-Барр последствия не вызовет. Напротив, у человека сформируется пожизненный иммунитет к этой патологии. При слабой защитной системе редко происходит полное выздоровление. Вирус продолжает свою жизнедеятельность в организме человека, поражая его органы и системы. В результате могут развиться серьезные заболевания.
Этот недуг может спровоцировать развитие опасных патологий. Вызывает вирус Эпштейна-Барр осложнения такие:
- синдром хронической усталости;
- сахарный диабет;
- ревматоидный артрит;
- онкологические заболевания (рак желудка, лимфоидной ткани, миндалин, кишечника и так далее);
- бактериальную пневмонию;
- анемию;
- менингит;
- токсический гепатит;
- красную волчанку;
- заболевания крови.
К тому же наблюдаются серьезные изменения в работе иммунитета. Пациент становится подверженным частым инфекционным болезням. Даже фиксируются случаи, когда человек повторно заболевает недугами, к которым сформирован стойкий иммунитет. Например, это могут быть корь, ветряная оспа, краснуха и так далее. При подобном состоянии иммунной системы в тяжелой форме протекают цитомегаловирус и простой герпес.

Этот недуг в период вынашивания малыша очень коварен. В одном случае он совершенно безопасен для женщины и плода, а в другом – очень опасен. Вирус Эпштейна-Барр у беременных вызвать может такие патологии:
- выкидыш;
- замершую беременность;
- поражение глаз у младенца;
- маленький вес у плода;
- дисфункцию дыхательной системы у ребенка;
- хрониосепсис;
- поражение нервной системы у плода.
Однако вирус Эпштейна-Барр IgG не во всех случаях опасен. Если женщина до беременности обследовалась и у нее в крови выявлены антитела к этому агенту, это указывает на то, что она была инфицирована, но организм успешно справился. Однако женщине в период вынашивания малыша придется 5-7 раз сдавать ПЦР-анализ. Это позволит контролировать ситуацию и при необходимости начать экстренную терапию.
Опасными для будущей мамы и плода являются обнаруженные в крови антигены типа IgG-EA. Их наличие свидетельствует о том, что вирус Эпштейна-Барр реактивировался. В этом случае доктор пропишет специальный терапевтический курс. Такое лечение направлено на то, чтобы ввести агент в неактивное состояние. В этой форме он будет совершенно безопасным и для женщины, и для вынашиваемого ею ребенка.
Вирус Эпштейна-Барр – симптоматика

Данный недуг имеет три периода: инкубационный, острая фаза и хроническая форма. Сразу же после инфицирования болезнь протекает бессимптомно. В некоторых случаях могут присутствовать такие признаки:
- покраснение небных дужек;
- повышение температуры тела до 38°С;
- заложенность носа.
Вирус герпеса 4 типа симптомы в острой фазе может иметь такие:
- температура тела поднимается до 40°С;
- увеличиваются лимфатические узлы;
- голос становится гнусавым;
- из миндалин появляются гнойные выделения;
- наблюдается увеличение в размерах печени и селезенки;
- на теле появляется кожная сыпь.
Вирус Эпштейна-Барр симптомы при хронической форме недуга проявляет такие:
- общая слабость;
- повышенная потливость;
- боли в суставах и мышцах;
- ухудшение памяти и рассеяность внимания;
- нарушение сна;
- головные боли;
- молочница;
- герпес на губах.
Вирус Эпштейна-Барр – диагностика
Поскольку данное заболевание имеет большую схожесть с другими инфекционными болезнями, перед назначением лечения доктор порекомендует пациенту обследование. Выявить вирус Эпштейна-Барр анализ крови поможет. Пациент проходит полное иммунологическое исследование. Также ему нужно сдать общий и биохимический анализы крови. К тому же пациенту назначаются исследования для определения серологических реакций.
При необходимости доктор может порекомендовать дополнительные диагностические манипуляции:
- рентгенографию грудной клетки;
- консультацию иммунолога;
- анализ на свертываемость крови;
- консультацию гематолога;
- УЗИ печени и селезенки;
- консультацию онколога.
В медицине он обозначается VCA. Антигены класса G вырабатываются организмом спустя 3 недели после начала острой фазы заболевания. Они пожизненно есть у всех тех, кто переболел ВЭБ. Выявляется вирус Эпштейна-Барр капсидный при помощи гематологического исследования. При этом ориентиром служат следующие значения (ед./мл):
- меньше 20 – отрицательно;
- больше 40 – положительно;
- 20-40 – сомнительно.
В медицине он обозначается EBNA. Выявить ядерный вирус Эпштейна-Барр можно спустя 6 месяцев после инфицирования и начавшейся терапии. К тому моменту наступает выздоровление. Когда проводится гематологическое исследование на вирус Эпштейна-Барр, анализ будет максимально точным, если соблюдаются следующие условия:
- сдан натощак;
- за сутки до сдачи нужно отказаться от жареной и жирной пищи;
- в период обследования должны быть исключены физические нагрузки.
Вирус Эпштейна-Барр – лечение
На острой стадии заболевания рекомендован стационарный курс. После того, как вирус Эпштейна-Барр будет введен в неактивное состояние, возможно дальнейшее восстановление пациента в домашних условиях. При остром мононуклеозе рекомендуется:
- постельный режим;
- частое сбалансированное питание;
- обильное питье;
- исключение из рациона продуктов, провоцирующих аллергию (шоколад, мед, цитрусовые и так далее);
- отказ от острой, жирной и соленой пищи;
- обогащение рациона продуктами, содержащими витамины групп В и С, и кисломолочкой.
Медикаментозная терапия должна быть комплексной. Ее цель – подавление вируса, укрепление иммунной системы и предупреждение развития осложнений. Вот как лечить вирус Эпштейна-Барр медикаментозно:
- антибиотики (Цефодокс, Азитромицин, Цефтриаксон);
- противовирусные препараты (Фоскавир, Герпевир, Ацикловир);
- лекарственные средства с противовирусным и иммуностимулирующим действием (Интерферон, Урацил, Циклоферон);
- антигистаминные средства (Цетрин, Супрастин, Лоратадин);
- иммуноглобулины (Биовен, Пентаглобин, Сандоглобулин);
- сорбенты (Энтеросгель, активированный уголь);
- гормональные препараты (Дексаметазон, Преднизолон);
- витамины (Пиковит, Витрум, Мильгама).
В каждом конкретном случае, когда диагностирован вирус Эпштейна-Барр, подбирается индивидуальное лечение. Длительность терапии зависит от тяжести проявления недуга и состояния иммунитета пациента. Если заболевание перешло в хроническую форму и сопровождается частыми проявлениями воспалительных процессов, не существует особого способа борьбы с ним. Терапия в этом случае сводится к укреплению иммунитета.
Полностью побороть заболевание невозможно. Даже если при терапии использовать препараты современного поколения, вирус герпеса 4 все равно продолжает свое существование в B-лимфоцитах. Здесь он сохраняется на всю жизнь. Если у человека крепкий иммунитет, вирус, провоцирующий болезнь Эпштейна-Барр, находится в неактивной форме. Как только снижаются защитные силы организма, ВЭБ переходит в стадию обострения.
Альтернативная терапия сама по себе не дает заметных результатов. Она используется в комплексе с грамотно подобранными медикаментами и под наблюдением доктора. Одно из средств народной медицины – прополис. Маленький кусочек (диаметром до 5 мм) нужно рассасывать до полного растворения. Вирус Эпштейна-Барр травы предполагает к использованию. Чаще это:
В 40% случаев взрослые и дети заболевают герпетической инфекцией. Однако это семейство патогенов насчитывает множество вариаций. К этой инфекции относят вирус Эпштейна-Барр. Патогены находится в организме в спящем положении долгое время, и как только снижается иммунитет, начинается их активность. При этом больному требуется знать, к какому доктору обращаться, и как проводится лечение Эпштейна-Барр. Своевременная терапия предупредит развитие заболевания и не приведёт к осложнениям.
Какой врач занимается лечением?
При появлении симптомов ВЭБ (вируса Эпштейна-Барр) требуется обратиться к инфекционисту или иммунологу. Когда стали появляться опухолевидные образования, то лечением вируса Эпштейна-Барр занимается врач-онколог. У соответствующего специалиста больной проходит диагностику. Чтобы определить какой комплекс лечения требуется назначить, врачу стоит ознакомиться с результатами анамнеза, лабораторных исследований и осмотра пациента.
Для определения инфекции Эпштейна-Барр выделяют общее состояние:
- интоксикация организма;
- повышение температуры;
- лихорадка;
- лимфатические узлы увеличены;
- затруднение дыхания.
При лабораторных исследованиях при наличии вируса наблюдается увеличение печени и селезёнки. В результатах общего анализа крови отмечают изменения в повышении уровня лимфоцитов и моноцитов. Во время протекания инфекции уменьшается количество сегментоядерных нейтрофилов. Показатель СОЭ способен оставаться на одном уровне. Если результат изменяется, то это незначительно сказывается на общем состоянии. Когда инфекция поражает печень, то отмечают увеличение билирубина.
Как лечится вирус Эпштейна-Барр?
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых.
Определённых комплексных мероприятий для лечения при вирусе Эпштейна-Барр не существует. Если иммунитет не ослаблен, то восстановление организма происходит без применения терапии. Для этого требуется обеспечить пациента постоянным пополнением водного баланса. Чтобы устранить у взрослого клинические проявления заболевания Эпштейна-Барр назначают жаропонижающие средства. В ином случае помогают обезболивающие лекарства. Это входит в общие восстановительные мероприятия.
Если ВЭБ проявляется в виде инфекционного мононуклеоза, то специальную терапию не проводят. В этом случае лекарственные препараты с содержанием ацикловира пользы не приносят. При тяжёлом проявлении деятельности патогенов общая схема лечения вируса Эпштейна-Барр у взрослых заключается в приёме медикаментозных средств, витаминных комплексов и поддержания иммунитета.
Кроме медикаментов в общую терапию входят витаминные и минеральные комплексы для поддержания состояния иммунной системы. Врачи рекомендуют пациенту пересмотреть свой рацион и добавить в питание больше овощей и фруктов.
Заболевание имеет неприятные клинические проявления. Поэтому использование препаратов в лечении вируса Эпштейна-Барр у взрослых заключается в симптоматическом действии. Кроме общих лекарств, при терапевтических мероприятиях назначают:
При тяжёлой форме инфекции Эпштейна-Барр у взрослых используют сильнодействующие медикаменты, к которым относят иммуноглобулин. Препарат используется для внутреннего введения. Дозировка составляет 4 мл/кг в течение суток. Во время курса лечения нельзя превышать 2 г/кг количества лекарства в день.
Лечебная терапия в домашних условиях при вирусе Эпштейна-Барр у взрослых не отличается от стационарных условий. При этом врачи разрешают принимать некоторые лекарства на дому. Однако заниматься самолечением не допускается. Чтобы получить положительный результат требуется взаимодействовать с квалифицированными специалистами.
Чтобы вылечить вирус Эпштейна-Барр с использованием народной медицины потребуется намного больше времени, чем в стационаре. Кроме этого, чтобы использовать фитопрепараты потребуется проконсультироваться с лечащим врачом. Народную медицину используют в качестве дополнительной терапии, чтобы закрепить положительные результаты лечения.
Некоторые симптомы заболевания начинают проявляться после заражения вирусом Эпштейна-Барр. Поэтому требуется обратить внимание на состояние здоровья, чем ждать серьёзных признаков инфекции. Терапевтические мероприятия при заболевании Эпштейна-Барр проходит эффективнее, если пациент восстанавливается в условиях стационара. При этом общая схема лечения заключается в приёме лекарственных средств и витаминных комплексов. Некоторые препараты применяют в виде инъекций. Самостоятельное лечение и введение лекарств в неправильной дозировке приведут к неприятным последствиям.

Вирус Эпштейна-Барра способен на протяжение долгих лет находится в спящем состоянии, а при ослаблении иммунных сил организма появляться. Если шейные или подмышечные лимфоузлы увеличены, ощущается болезненность в горле, бывают частые рецидивы фарингита и всё это сочетается с бессилием, стоит больше узнать о симптоматике и лечении герпеса, вызванного вирусом 4 типа.
Вирус Эпштейна-Барра – что это такое?
Вирус Эпштейна-Барра – сокращённо ВЭБ или как его ещё называют Epstein Barr virus, Human herpes virus type 4 (EBV, HHV-4) – представитель герпетической инфекции. По данным ВОЗ этот тип вируса считается распространённым, из 10 человек 9 являются его носителем. Вирусная инфекция 4 штамма малоизучена, исследовать её стали не так давно, примерно 40 лет назад.
Форма вирусной частицы специфическая, в радиусе она составляет 90 nm (нанометров). Вирус состоит из внутренней и внешней оболочки, капсида и сердцевины. На её поверхности находятся гликопротеины.
Даже "запущенный" герпес можно вылечить дома. Просто не забывайте один раз в день пить.
Вирусная частица Эпштена-Барра включает в себя антигены (капсидный белок, ранний, ядерный антиген или нуклиарный и мембранный).

Структура вирусной частицы герпеса 4 типа
Причины появления Epstein Barr virus
Герпес 4 типа настолько частовстречаемое заболевание, что многие сталкиваются с ним ещё в детстве.
Носителями вирусами и источниками заражения принято считать:
- человека с активной формой болезни, при последних днях после попадания микробного агента в организм, до проявления ярковыраженных симптомов и после;
- спустя полгода после инфицирования;
- 1 из 5, однажды перенесших болезнь, остаётся носителем вируса на всю оставшуюся жизнь.
Как передаётся вирус Эпштейна-Барра:
- Контактно-бытовым путём. Пользование общей посудой и вещами, предназначенными за уходом тела, волос и зубов, реже встречаемый путь, нежели поцелуй или оральный секс.
- Воздушно-капельный путь. Происходит при разговоре с носителем вируса, при кашле или чихании.
- Заражение через кровь. Переливание крови может стать источником заражения здорового человека. У наркозависимых людей инфицирование происходит через шприц.
- Инфицирование от матери к ребёнку. Опасными периодами являются беременность, кормление грудью и сами роды.
Существует алиментарный путь передачи герпесвируса (через продукты питания и воду), но это теория особой роли в распространении он не играет.
В группу риска входят:
- дети от 2 до 10 лет (ребёнок, не достигший годовалого возраста, реже подвергается инфицированию, благодаря получаемым материнским антителам);
- люди, больные ВИЧ и СПИДом;
- женщины при беременности;
- при иммунодефиците.
Развитие вируса в организме
Активное размножение ВЭБ начинается с попадания его на слизистые оболочки ротовой полости и гортани (миндалины и аденоиды). Через капилляры вирусная частица проникает в кровь и распространяется по всему организму человека. Имеющиеся пораженные иммунные клетки уничтожаются, что является причиной увеличения лимфоузлов.
Если защитные силы организма слабые, он не может блокировать размножение герпетической инфекции и болезнь переходит в хроническую форму. При высоком иммунитете, заболевание можно миновать.

ВЭБ попадает в кровь через капилляры
Чем опасен ВЭБ для человека
Самая распространённая опасность, которую представляет вирус Эпштейна-Барра – инфекционный мононуклеоз (болезнь Филатова). При крепком иммунитете болезнь могут и не диагностировать. Но если вовремя выявить заболевание, пройти корректное лечение, то можно ожидать не только выздоровления, о и выработки пожизненного иммунитета на этом этапе.
Если же допустить развитие вируса и не выявить вовремя ВЭБ:
- воспалительных процессов в печени (токсического гепатита);
- присоединению бактериальной инфекции и развитию гнойной;
- воспалению головного и спинного мозга;
- нарушению целостности селезёнки (её разрыву);
- гипокоагуляции;
- воспалению лёгких (вирусной, бактериальной).
Зафиксированы и другие последствия, к которым приводит инфицирование герпесвирусом 4 типа:
- синдром хронической усталости (СХУ) отмечается при поражении автономной нервной системы;
- генерализованные формы ВЭБ;
- онкологические болезни (лимфома, лимфома Беркитта, рак носоглотки, гланд, аденоидов, пищевода, желудка и тонкой кишки;
- изменение иммунитета;
- болезни крови;
- появление аутоиммунных заболеваний.

Заражение герпесом 4 типа приводит к гепатиту и инфекционному мононуклеозу
Симптоматика Epstein Barr virus
Клинические проявления заболевания отличаются между собой в зависимости от климата. При умеренном климате многие из осложнений развиваются бессимптомно (имеют субклиническую форму болезни), например, мононуклеоз.
Как проявляется инфекционный мононуклеоз:
- Признаки характерные при ОРЗ. Ухудшение общего самочувствия, упадок сил, повышение температуры, насморк и заложенность носа, воспаление лимфатических узлов.
- Симптомы, сопровождающие гепатит. Боли в подреберье с левой стороны их-за увеличения селезенки и печени, возможна желтуха.
- Признаки при ангине. Горло становится красным, появляется боль, шейные лимфатические узлы увеличиваются.
- Симптомы характерные при интоксикации. Повышенное потоотделение, слабость, болевые ощущения в мышцах и суставах.
Отмечают и другие симптомы при ВЭБ:
- возникают проблемы с дыханием;
- человека мучает кашель;
- беспокоят частые головные боли и головокружения;
- уснуть становится сложно, а сам сон беспокойный;
- рассеянное внимание;
- нарушение памяти;
- агрессия;
- раздражительность.

Боль в горле, воспаление лимфоузлов, повышение температуры могут свидетельствовать об инфицировании
Клинические проявления острой и хронической стадии отличаются.
Симптомы хронической вирусной инфекции:
У детей дошкольного возраста, а также до 12 лет болезнь часто протекает бессимптомно. После инфицирования отсутствуют температура, воспаления и другие характерные признаки. Это связано с более крепким иммунитетом.
В связи возрастными особенностями у после 12 лет у подростков иммунная система ослабевает. Происходит это на фоне гормональных нарушений. Поэтому и симптомы болезни имеют яркий характер: температура поднимается, лимфоузлы и селезёнка увеличивается, сильно болит горло.
Если вирус проник в организм через носоглотку или слизистую оболочку рта, то инкубационный период становится меньше (от 10 до 20 дней). Но и выздоровление у детей наступают обычно быстрее, нежели у старшего поколения.

В подростковом возрасте болезнь протекает сложнее
К какому врачу обратиться?
При обнаружении у себя большей части вышеописанных симптомов, необходимо обратиться к врачу.
Инфекционист и иммунолог помогут разобраться с образовавшейся проблемой. Если же в больнице нет таких специалистов, то собрать анамнез, направить на дальнейшее обследование и провести осмотр смогут:
- педиатр – у детей;
- терапевт – у взрослых.
Также консультацию можно получить у ЛОРа, гематолога и онколога.

Своевременное обращение к врачу исключает возможность серьёзных осложнений
Диагностика заболевания
Невозможно определить 4 тип герпетической инфекции исключительно после осмотра и сбора анамнеза, так как он схож с цитомегаловирусом (герпесом 6 штамма). Чтобы получить корректное лечение сдают несколько анализов, которые способствуют выявлению не только типа, но и помогают отличить острую стадию от хронической.
- Общий анализ крови. О присутствии ВЭБ говорят повышенные лейкоциты, лимфоциты, моноциты и скорость оседания эритроцитов, обнаружение вироцитов (белых кровяных клеток). Не исключены отклонения от нормы тромбоцитов и гемоглобина.
- Биохимический анализ крови. О наличии вируса свидетельствуют повышение ферментов из группы трансфераз (АСТ и АЛТ), лактадегидрогеназа (ЛДГ), присутствие с-реактивного белка и фибриногена, увеличение билирубина.
- Иммунограмма. Этот метод исследования позволяет оценить состояние иммунной системы.
- Серологические реакции (иммуноферментный анализ, ИФА). Определяют количество и класс иммуноглобулинов. При острой стадии доминирует IgM, спустя примерно 3 месяца – становится выше IgG.
- ПЦР-диагностика. Сверхчувствительный лабораторный метод исследования для выявления любых ДНК и РНК. Можно использовать практически любой биоматериал: слюну, спинномозговую жидкость, мазок с верхних дыхательных путей, биопсия внутренних органов.

Для проведения ПЦР-исследования используют любой материал
Лечение вируса Эпштейна-Барра
Специально подобранные препараты снизят риск развития вируса и ликвидируют неприятные проявления болезни.
Для лечения ВЭБ аптечными лекарственными средствами назначают:
- Лекарственные средства с противовирусным действием – для блокировки синтеза ДНК, размножающегося вируса. Валтрекс, Фамвир, Цимевен, Фоскарнет – длительность лечения до 2 недель.
- Иммуностимулирующие и иммуномодулирующие средства группы интерферонов (Интерферон-альфа, Реаферон, Имунофан).
- Кортикостероиды – высокоэффективные противовоспалительные средства, гормоны (Преднизолон).
- Иммуноглобулины – для возможности повысить защитные силы организма укрепить иммунитет. Препарат вводят внутривенно.
- Гормоны тимуса – помогают предотвратить возможные инфекционные осложнения.
Эффективность лечения противовирусным препаратом Ацикловир не доказана. Применение других средств этой группы также может быть не всегда полезным из-за наличия большого количества побочных эффектов.
Будет эффективным, если лечение медикаментами сочетать в комплексе с нетрадиционными методами медицины. Терапия народными способами по большей части направлена на повышение иммунитета.
Поможет улучшить обменные процессы, в организме, повысить работоспособность, снять усталость, выступит в роли иммуностимулятора и увеличит сопротивляемость разного рода простудных заболеваний.
Лечебный экстракт можно купить недорого в аптеке (стоит около 40 руб.) или приготовить самостоятельно в домашних условиях:
- 50 г измельченной травы залить 1 л водки;
- поставить в тёмное место на 3 недели и дать возможность настояться, лечебное средство периодически встряхивать;
- через 3 недели процедить.
Настойку принимают по 25 капель трижды в день за полчаса до приёма пищи.

Настойку противопоказано принимать при гипертонии, бессонницы и СПИДе
Чтобы избежать диареи, бессонницы, рвоты, носового кровотечения следует строго соблюдать дозировку. Не рекомендуется использовать рецепт для лечения ВЭБ людям с гипертонией, повышенной возбудимостью и индивидуальной непереносимостью женьшеня. Также настойка противопоказана для беременных женщин и детей, не достигших возраста 12 лет.
Можно приобрести готовую аптечную упаковку с лекарством по цене 50 рублей или воспользоваться рецептом для изготовления в домашних условиях:
- сухой корень женьшеня перемолоть в порошок;
- 30 г полученного порошка залить 1 л водки;
- дать настояться средству 4 недели, периодически потряхивая ёмкость с содержимым;
- по истечении 4 недель готовое средство процедить.
Лекарственное средство на основе женьшеня принимать по 5-10 капель дважды в день за 30 минут до еды.

Корень растения используют в сухом виде
Предназначено для лечения наружным способом. Пихтовым маслом смазывают кожу над воспалёнными лимфоузлами.
Для заваривания полезного чая понадобятся дополнительные компоненты, обладающие лечебными свойствами и содержащие витамины.
- Зелёный чай, мёд, имбирь и лимон. В 1 ч. л. чая добавить 7 грамм очищенного и нарезанного пластинками имбиря, залить всё 250 кипятка, через минут 10 добавить кусочек лимона и дать настояться 5 минут и только потом положить 1 ч. л. мёда.
- Чай с корнем магонии и ягодами орегонского винограда. По 1 ч. л. сухого сырья добавлять в напиток.

Ежедневный приём чая укрепляет и оздоравливает организм
Известный доктор Комаровский проводит параллель между герпесвирусом 4 штамма и ветряной оспой – и то и другое заболевание проще переносится в детском возрасте. Чем позже происходит инфицирование, тем вероятнее риск тяжёлых осложнений.
Профилактика
Навсегда избавиться от вируса не получится, он на всю жизнь останется в B-лимфоцитах, это не в силах даже самым лучшим современным средствам. Герпесиврус всегда сможет напомнить о себе при снижении иммунитета. Чтобы этого не случилось, можно поддерживать свой организм:
- соблюдением режима дня;
- ведением здорового образа жизни;
- корректировкой своего рациона;
- употреблением витамин.
Избегайте случайных половых связей, ограничьте общение с больными людьми и окружите себя положительными эмоциями.
В период заболевания больной должен соблюдать постельный режим, ограничить физические нагрузки, питаться небольшими порциями, но часто, исключить тяжёлые для желудка, печени, острые, солёные и сладкие продукты из меню. Обогатить свой организм комплексом витамин и полезных веществ. Соблюдение всех рекомендаций способствует скорейшему выздоровлению.
Читайте также:


