Эрозии желудка при гепатите
Эзофагит, гастрит, панкреатит, гепатит. Человек знает много способов навредить здоровью желудочно-кишечного тракта. Ответы на самые актуальные вопросы, связанные с сохранением здоровья органов от пищевода до кишечника предлагает доцент 2-й кафедры внутренних болезней Белорусского государственного медицинского университета, кандидат медицинских наук, врач-гастроэнтеролог высшей квалификационной категории Николай Капралов.

Вообще изжога бывает и у здоровых людей — при чрезмерном употреблении пищи, переедании. Симптом продолжается тогда всего несколько минут. Патологическая же изжога — длительная, и время от времени она повторяется. Усиливается в положении лежа, сопровождается кислой отрыжкой, кислым привкусом во рту, болью в пищеводе. Эта боль уже свидетельствует о формировании эзофагита — воспалительного процесса в слизистой пищевода. Он может быть сначала поверхностным, однако при отсутствии лечения сформируется эрозия, а затем — язва. Пациентов с язвенным поражением пищевода не так и много, но наблюдается оно в любом возрасте. Постоянные забросы кислого содержимого формируют пищевод Барретта, а это состояние уже способно привести к онкологической проблеме.
Появление длительной изжоги без переедания указывает на необходимость обращения к врачу. Такому пациенту будет проведено эндоскопическое исследование, поскольку оно позволяет хорошо видеть нарушение функции сфинктера, кардиального жома. Используется для диагностики и суточная желудочная рН-метрия, когда через нос в желудок вводится специальный зонд с капсулой, которая устанавливается над пищеводным сфинктером и ловит каждую волну заброса.
— Когда-то мы действительно сталкивались с проблемой нарушения дезинфицирующей обработки эндоскопических зондов. От пациентов действительно поступали жалобы. Риск, хоть и минимальный, занесения инфекции подобным образом действительно существует. Однако сейчас применяется очень совершенная дезинфекция. Этому вопросу уделяется большое внимание.
— Обязательно ли из гастрита разовьется язва?
Эрозия — это поверхностное повреждение слизистой оболочки желудка, оно хорошо видно в эндоскоп и, как правило, связано с наличием хеликобактерной инфекции. Значит, можно спрогнозировать, что следующим этапом заболевания будет язва. Вообще надо понимать, что эта бактерия — хеликобактер пилори — поселяется в подслизистом слое тела желудка. Однако вместе с пищей микроб способен переместиться в двенадцатиперстную кишку, где также провоцирует язвенное повреждение.
— Эндоскопическое исследование может не выявить хеликобактерную инфекцию?
— Обычно во время такого исследования обязательно берется два или три биоптата из тела желудка и двенадцатиперстной кишки (в европейских клиниках — пять). Этого достаточно, чтобы обнаружить хеликобактерную инфекцию, которая заселяет весь желудок. Если же больному сказали, что бактерия обнаружена в двенадцатиперстной кишке, то надо понимать, что есть она и в желудке. Благодаря взятому биоптату становится возможным проведение морфологического исследования и постановки точного диагноза относительно того же гастрита. Можно выяснить, какой именно гастрит имеет место — с атрофией, гипертрофией или метаплазией.
За рубежом такое исследование проводится только под анестезией — 20-минутным наркозом. У нас же препараты для краткосрочного сна пока не зарегистрированы. В некоторых больницах и платных клиниках предлагается, разве что, более длительный наркоз. В массовой же практике для анестезии ротоглотки используют раствор лидокаина. Переносимость инвазивных вмешательств, к которым относится и эндоскопия, зависит от индивидуальных особенностей человека.
— Желчекаменная болезнь — это только образ питания или наследственная предрасположенность?
— В первую очередь — характер питания. Распространенность такой патологии, как желчекаменная болезнь, в нашей стране очень высокая, поскольку многие злоупотребляют жирной пищей. Речь в этом случае идет о холестериновых камнях. В желчном пузыре накапливаются растворимые жирные желчные кислоты, которые выпадают в осадок. Чем больше жира человек получает, тем выше риск развития желчекаменной болезни. Есть и генетическая предрасположенность, но это вторичный момент.

Интересно, что жирной пищей чаще злоупотребляют мужчины, однако заболевание более распространено среди женщин. Так, на одного больного мужчину приходится 4-6 женщин с такой патологией. Это потому, что прекрасный пол имеет дефицит движения.
Научно обоснованный метод лечения желчекаменной болезни — раннее удаление желчного пузыря. Именно раннее, потому что тот, кто затягивает с подобным вмешательством, жертвует печенью. Камни, которые накапливаются в желчном пузыре, затрудняют отток желчи из печени. Ее избыток застаивается во внутрипеченочных протоках и начинает разрушать печеночные клетки. Развивается холестерический гепатит, который протекает очень агрессивно.
Каждый здоровый должен следить за тем, чтобы питаться сбалансировано. Обязательно ежедневно нужно употреблять 500-600 г овощей и фруктов. Жареное, жирное стоит существенно ограничивать.
— Что является разрушительным для поджелудочной железы?
— Первый враг этого органа — алкоголь. Формирование панкреатита в абсолютном большинстве случаев у тех же мужчин связано именно со злоупотреблением алкоголем. Повреждение в этом случае происходит опосредованно. Алкоголь стимулирует образование соляной кислоты в желудке. Большое количество этой кислоты активизирует работу поджелудочной железы, где начинает вырабатываться большое количество пищеварительных ферментов, необходимых нам для переваривания пищи. Однако столько липазы, амилазы и трипсина организму не нужно. Значит, часть остается в самой железе неиспользованной. Если же человек только поднимает бокал и вообще не закусывает, то этих ферментов вырабатывается чрезвычайно много. В результате этот избыток начинает переваривать сам орган и тем самым просто уничтожает железу. Вот так развивается панкреатит — воспалительный процесс.

Третья причина — курение. Доказано, что продукты табачного дыма могут привести к хроническому панкреатиту. Механизм похож на тот, который имеет место при употреблении алкоголя. Кроме того, никотин вызывает спазм протоков поджелудочной железы, а любая помеха в протоковой системе замедляет отток ферментов и провоцирует самопереваривания органа.
Свой пагубный вклад имеет и тупая травма живота в области железы. Сильный удар может сформировать деформацию протока, отчего сначала возникнет ее воспаление, а потом и сужение.
— Есть ли эффективные способы восстановления печени?
Главный враг печени — алкоголь. В структуре причин, вызывающих повреждения печени, 60 процентов приходится на алкогольные гепатиты. Сейчас много говорят о допустимых дозах алкоголя. Всемирная организация здравоохранения рекомендует не употреблять мужчинам свыше 40-60 г этанола в сутки, женщинам — свыше 20-30 г. Наше население игнорирует эту рекомендацию. Тем не менее, алкоголь, употребленный сверх этой допустимой нормы, становится ядом для печеночной клетки. Алкоголь перерабатывается именно печенью. Та же поджелудочная железа страдает от спирта, как мы говорили, опосредованно, а вот печень — непосредственно. Что происходит с печеночными клетками, перерабатывающими алкоголь? Они погибают. Этот процесс называется некрозом, а некроз и есть гепатит.
Второй враг печени — вирусы. Известно семь видов вирусных гепатитов — А, B, C, D, E, F, G. Особенно опасны передающиеся через кровь, — В, С, D. Наиболее распространены первые два вида. Можно быть просто носителем этих вирусов, но при этом заражать других. Если под воздействием каких-то факторов — скажем, простуды, нерационального питания, воздействия алкоголя — иммунитет ослабнет, то можно и заболеть. Заболевание заявляет о себе тогда, когда вирус начинает активно размножаться. Проявляется это общей слабостью, периодическим повышением температуры тела, снижением веса, нарушением сна, тяжестью в правом подреберье, а также пожелтением склер глаз, кожи. Но последний признак не обязательный.
Врач-терапевт может заподозрить гепатит по общему анализу. Лечение гепатитов длительное, довольно тяжелое и не дает стопроцентного выведения вируса из организма. Гепатиты опасны прежде всего формированием цирроза — процесса, когда вместо погибших печеночных клеток появляется грубая соединительная ткань. Это, в свою очередь, приводит к формированию портальной гипертензии, поскольку фиброзная ткань сжимает печеночные сосуды, а по ним венозная кровь оттекает к сердцу. Из-за того, что кровь блокируется, развивается портальная гипертензия, а дальше — асцит, или водянка.
Существуют и гепатиты, не связанные с употреблением алкоголя или наличием вирусов. Причина их развития может быть связана с ожирением (когда избыток холестерина низкой плотности закупоривает печеночные клетки), сахарным диабетом, быстрой потерей массы тела при анорексии.
Эрозией называется повреждение слизистой оболочки стенок желудка, при этом нижележащие ткани остаются невредимыми.
По этой причине после её заживления не остаётся и следа. Она является одним из самых распространённых заболеваний желудочно-кишечного тракта.
О том, что это такое и как вылечить эрозию желудка более подробно читайте далее в статье.
Что такое эрозия желудка
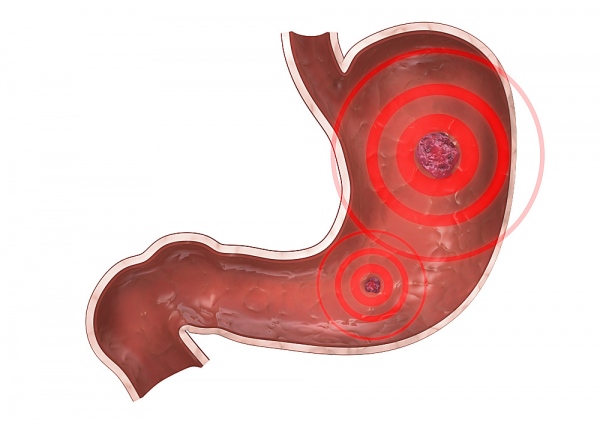
Эрозия желудка представляет собой поражение стенок желудка, сопровождается одной или несколькими язвами, может образоваться на нижний поверхности стенок, как показано на изображение выше.
Часто патология развивается в процессе хронических заболеваний, например, таких как печеночная недостаточность.
Определить причину эрозии возможно только при полном диагностическом исследовании.
Классификация
Выделяют большое количество разновидностей эрозий:
- По количеству:
- одиночная. Насчитывается до 3 ранок;
- множественная. Очагов поражения слизистой больше 3, они могут находиться в разных частях желудка.
- По причине возникновения:
- самостоятельная;
- сформированная по причине сопровождающих заболеваний;
- злокачественная (из-за онкологии).
- По внешним признакам:
- плоская;
- полиповидная;
- кровоточащая.
- По форме протекания:
- хроническая. Высокая вероятность возникновения язвы. Характеризуется фазами затихания и активности;
- острая. Стремительное изменение самоощущения и проявление резкого болевого синдрома.
- По объёму разрушения слизистой оболочки стенки желудка:
- полная (проглядываются покраснение и чрезмерная отёчность, редко обнаруживается в неизменном виде. Имеются наросты в нижнем отделе органа);
- поверхностная (области эрозий плоские, имеющие разные распространённость и объём, покраснение отсутствует);
- геморрагическая (образование ярко-красных точек в местах эрозии, по их краям наблюдается кровоточивость. Протекание острое, выявляется понижение уровня гемоглобина).
Причины возникновения эрозии желудка
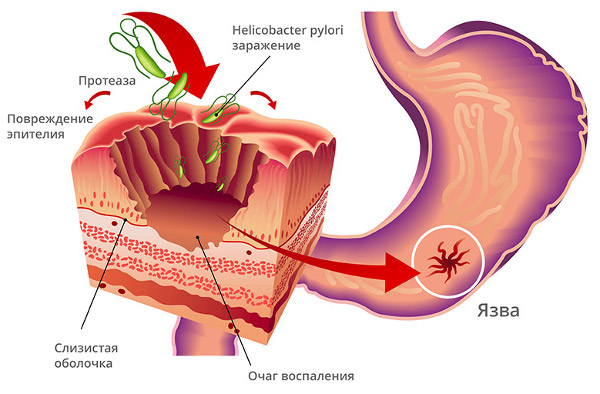
Основные причины кроются в нарушении особого равновесия между кислотной средой желудка и защитным слоем.
Т.е. соляная кислота, которая содержится в желудочном соке, начинает разъедать слизистую оболочку, вызывая повреждение поверхности, вследствие этого процесса образуется эрозия желудка.
Факторы, вызывающие сбой в отлаженной работе защитного механизма:
- хирургические вмешательства на органы пищеварительного тракта;
- результат травм, ожоги;
- эмоциональные расстройства;
- неконтролируемое употребление в пищу слишком жирного, острого, горячего;
- потребление большого количества алкоголя, обезболивающих и нестероидных противовоспалительных средств;
- курение;
- снижение иммунных сил организм на фоне воспалительных заболеваний;
- онкология;
- заселение в слизистый покров бактерии Helicobacter pylori.
Симптомы эрозии желудка
Главным симптомом эрозии являются сильнейшие боли и спазмы в брюшной полости.
Болевые ощущения немного подавляются обезболивающими, но при этом развитие болезни протекает всё так же стремительно. Особенно они усиливаются после принятия пищи и в ночное время суток.
Также может наблюдаться:
- тошнота с последующей рвотой;
- отрыжка, изжога после еды;
- расстройство пищеварения;
- хрупкость ногтей и волос (связано это с понижением гемоглобина вследствие кровоточащих эрозий. Из-за этого же кожа может приобрести слегка синеватый оттенок);
- общее ослабление организма и повышенная утомляемость;
- функциональное нарушение желчевыводящей системы;
- болевой синдром обычно возникает через 1-1,5 часа после трапезы, из-за чего иногда больной может и вовсе отказываться от пищи;
- кровь в каловых и рвотных массах. Необходима незамедлительная медицинская помощь в данном случае!
Иногда заболевание протекает без явных признаков, особенно при повторном его проявлении.
Диагностика
Основным исследованием является эндоскопическое, в процессе чего берётся кусочек поражённой слизистой оболочки (биопсия желудка). Его берут для дальнейшего лабораторного анализа на предмет злокачественного образования.
Дополнительно врач проводит опрос, в ходе коего выясняется, когда и как проявились симптомы эрозии, какой характер носит заболевание, первичный или повторный.
Может проводится рентгенологическое исследование при помощи контрастного вещества, которое скапливается в очагах эрозии. Уступает по информативности эндоскопическому обследованию, т.к. не все детали чётко просматриваются.
УЗИ позволяет оценить структурное состояние органа и его деятельность, возможно выявить с его помощью очаги воспаления и эрозии. Метод мало информативен.
Кроме того, врач назначает анализы на лабораторные исследования биологических жидкостей (кровь, моча) и кал (на скрытую кровь и наличие Helicobacter pylori). После сбора информации и результатов анализа, он принимает решение, как лечить эрозию, и проводит дальнейшее наблюдение за состоянием пациента.
Лечение эрозии желудка
Симптомы и лечение неразрывно связаны. До начала терапии нужно выяснить, заболевание возникло самостоятельно или вследствие каких-то факторов. Исходя из этого и назначается лечение либо самой эрозии, либо основной болезни.
Лечение эрозии включает в себя несколько направлений:
- назначение лекарственных препаратов для лечения самой эрозии, либо основного заболевания, которое её вызвало;
- диета;
- процедуры и хирургические операции при необходимости;
- народные средства в качестве вспомогательных.
В первую очередь, назначаются средства, которые регулируют выработку соляной кислоты – основного компонента желудочного сока. К тому же прописывают препараты, снимающие неприятные признаки: боль, спазмы, тошноту, рвоту, изжогу, кислую отрыжку.
Наиболее популярные лекарственные средства:
- антациды. Они временно и обратимо понижают кислотность желудочного содержимого и защищают слизистые стенки органа. Гастал, Ренни, Алмагель;
- ингибиторы протонового насоса. Они снижают выработку соляной кислоты. Омез, Нольпаза, Нексиум;
- антагонисты Н2-гистаминовых рецепторов. Угнетают выделение сока (спонтанное и стимулированное), уменьшают секрецию пепсина (фермент пищеварительной системы). Ранитидин, Фамотидин;
- блокаторы допаминовых рецепторов. Применяются при нарушении пищеварения, когда больного на постоянной основе сопровождают тошнота, рвота, чувство переполненного желудка. Мотилиум, все препараты на основе домперидона;
- антибактериальные препараты. Если помимо эрозии в желудке нашлась бактерия Helicobacter pylori, то подключают антибиотики для её уничтожения. Амоксициллин, Кларитромицин;
- препараты висмута. Они обладают противовоспалительным и вяжущим действием, образуют защитную плёнку на поверхности эрозии, повышают устойчивость слизистой оболочки к агрессивному воздействию желудочного сока, что позволяет быстро затянуться ранкам. Также проявляет бактерицидное действие против Helicobacter pylori. Де-нол, Улькавис.

Основным составляющим терапии является специальная диета. Ведь без соблюдений определённых требований, лечение будет бесполезным.
Диета исключает из рациона больного:
- слишком холодную и горячую пищу, а также слишком острую, солёную, перчёную, жирную;
- жирные сорта рыбы и мяса;
- копчёности, соления, специи, острые соусы;
- кофе и кофеин содержащие напитки;
- цитрусы;
- супы, приготовленные на основе жирных бульонов;
- крепкий алкоголь;
- лимонады и любые сладкие напитки;
- фаст-фуд.
Обязательны к употреблению:
- домашний кисель;
- молочные и кисломолочные продукты, яйца, сливочное масло;
- отварные, изготовленные на пару блюда, крупы.
При соблюдении диеты немаловажную роль играет дробное и частое питание.
Хороши для желудка обволакивающие продукты питания (кисели и хорошо разваренные каши, например, рисовая). Они дополнительно защищают стенки органа от агрессивного воздействия соляной кислоты. Также неплохо избавляют от изжоги, если под рукой нет медикаментов.
Для улучшения циркуляции крови в повреждённом органе может применяться физиопроцедура – лазерное излучение. В полость желудка вводится инструмент со световодом, и врач прицельно облучает язвочки и эрозии. Процедура длится не более 10 минут.
Обязательным является назначение препаратов свёртывания крови: Викасол, Аминокапроновая кислота. За счёт ускорения циркуляции крови, процедура обеспечивает быстрое заживление эрозии, ослабляет болевые ощущения, уменьшает воспалительные процессы.
При открывшемся кровотечении, могут проводиться различные манипуляции. Если оно не значительно, вполне обходятся эндоскопом. При помощи него в желудок поступает холодная вода, затем прижигают специальным лазером небольшие повреждения слизистой.
Если случай крайне запущен, вступает в бой хирургическое вмешательство – выполняется удаление части желудка с устранением поражённого участка.
При положительном исходе операции, больной уже через неделю чувствует себя удовлетворительно, через 10 дней отменяется постельный режим. Период реабилитации длительный, может занимать около года.

Довольно часто пациенты начинают лечиться народными советами до того, как попадают к врачу.
Некоторые вовсе не признают лекарства. Но всё же эти методы не могут заменить полноценного медикаментозного лечения и применяться могут лишь в качестве дополнительной терапии до обращения к специалисту.
Обычно начинают лечение настоями, настойками и отварами лекарственных трав:
- Плоды Шиповника;
- Корень Аира;
- Цветки Ромашки;
- Листья Мяты;
- Трава Чистотела.
Также используют мёд, сок алоэ, прополис, масло облепихи.
Очень полезны травяные чаи. В особенности ромашковый и мятный. Первый обладает противовоспалительным действием, а также немного снижает болезненные ощущения. Второй снимает спазмы и воспаление. Принимаются по половине стакана 3 раза в день до основного приёма пищи.
Не стоит забывать о лечебно-столовой воде Ессентуки. В показаниях к ней есть множество заболеваний желудка, туда же входит и эрозия. Эту воду нужно правильно употреблять в лечебных целях: желательно предварительно выпустить газ, принимать в слегка тёплом виде.
Ессентуки производятся под номерами 4 и 17. Стоит учитывать сопровождающее заболевания, т.к. одна вода употребляется при пониженной кислотности желудка, а другая наоборот.
Масло облепихи ускоряет заживление стенок органа, если принимать его утром натощак за 20-30 минут до еды. Для достижения максимального эффекта принимается до 3 раз за день по 1 столовой ложке.
Оценка эффективности лечения
Определяют по снижению или полному отсутствию болевых синдромов, по улучшению общего состояния пациента.
В данный период очень важно придерживаться специальной щадящей диеты, принимать поддерживающие лекарства, меры для профилактики повторного заболевания.
При помощи эндоскопического исследования отслеживается полное заживление эрозий, остановка кровотечений, если они были, отмечается отсутствие отёчности и покраснения слизистых стенок.
Нелеченая вовремя эрозия чревата развитием следующих патологий:
- Язва желудка. При этом заболевании затрагиваются более глубокие ткани желудка, что довольно опасно для здоровья. Главная опасность язвы в том, что она может прорваться за пределы органа, при этом всё содержимое попадает в брюшную полость, где через время развивается гнойный перитонит (воспаление брюшины). Медикаментозного лечения нет, только хирургическое вмешательство.
- Образование полипов. Изначально они являются доброкачественными образованиями, но способны перерождаться в злокачественные. Угроза состоит в том, что они практически не проявляют себя до момента, когда не достигнут больших размеров. Обычно находят их при эндоскопическом исследовании.
- Анемия. При внутреннем кровотечении идет снижение гемоглобина, что сказывается на общем самочувствии. Снижается концентрация внимания, нарушается аппетит и качество сна, возможно даже развитие сердечной недостаточности. Нередко сразу определить причину анемии сложно, ведь не все люди готовы для этого пройти гастроскопию, т.к. не считают, что желудок и гемоглобин могут быть связаны.
- Рак желудка. На ранних стадиях может не иметь симптоматики вообще, либо пациент принимает его за другие заболевания, некоторые принимают признаки за обострение язвенной болезни.
Профилактические меры
Для предотвращения развития болезни требуется:
- отказ от вредных привычек;
- избегание стрессовых ситуаций;
- сбалансированное меню;
- периодические проверки своего здоровья у врача;
- своевременная терапия заболеваний желудочно-кишечного тракта на начальных стадиях;
- осторожное и рациональное употребление обезболивающих и противовоспалительных препаратов;
- укрепление иммунных сил организма в холодное время года;
- регулярные занятия физкультурой на открытом воздухе, неспешные прогулки, плаванье – всё это повышает стрессоустойчивость.
Прогноз для больных
При своевременном лечении прогноз положительный, поверхностные эрозии заживают быстро, не оставляют на поверхности слизистой рубцов, в отличие от настоящей язвы.
При обращении в больницу вовремя, свежеобразованные эрозии проходят уже через 7-10 дней.
Видеозаписи по теме
Эрозия желудка – патология, которая требует комплексного подхода к лечению. В терапевтических целях больному назначают прием лекарственных препаратов, обладающих различными действиями (снижение секреции желудочного сока и содержания соляной кислоты в его составе, защита слизистой, восстановление эпителия). Кроме того, важно соблюдать рекомендованный режим питания. Это необходимо для предотвращения рецидивов патологии, уменьшения ее проявлений.

Характеристика недуга
В желудочном соке, выделяемом после каждого приема пищи, содержится большое количество кислотных элементов, необходимых для качественного расщепления пищи и ее переваривания. При этом агрессивный состав данного секрета может оказывать негативное действие на эпителиальную оболочку самого органа. В результате такого воздействия, если оно имеет постоянную характеристику, слизистая оболочка повреждается. На ней образуются специфические очаги – эрозии. Внешне эти очаги выглядят как скопление мелких язв ярко-красного оттенка.

Отличительной особенностью эрозии стенок желудка является тот факт, что область поражения охватывает только поверхностные ткани желудка (эпителий), не затрагивая более глубокие участки, например, мышечную ткань (при глубоком поражении речь идет о язвенной болезни).
Таким образом, эрозии на стенках желудка считаются предъязвенным состоянием, отсутствие терапии приводит к развитию болезненных глубоких повреждений – язв.
Этиология развития
Причинами появления эрозий в желудке считают такие неблагоприятные факторы как:
- Нарушение рациона (в частности, употребление продуктов, повышающих кислотность желудочного сока, холодных или горячих блюд, провоцирующих негативное термическое воздействие на стенки органа);
- Патологии органов пищеварения на этапе обострения;
- Онкологические новообразования, поражающие стенки органа;
- Инфекционные заболевания, проникновение патогенной микрофлоры в эпителиальные ткани желудка;
- Недостаток кислорода (кислородное голодание негативно сказывается на состоянии всех тканей организма, приводит к отмиранию их клеток и развитию очагов поражения);
- Длительное употребление сильнодействующих медицинских препаратов;
- Пристрастие к алкоголю и сигаретам;
- Стрессы, проблемы неврологического характера;
- Заболевания печени в острой или хронической форме;
- Отравление химическими веществами.
Симптомы и проявления
При развитии эрозий желудка у пациента возникают следующие жалобы:
- Изжога, возникающая через некоторое время после еды, или при нахождении в лежачем положении;
- Кислая отрыжка, неприятный привкус во рту;
- Болезненные ощущения после приема пищи, либо при длительном голодании (голодные боли могут сопровождаться тошнотой, при этом позывы к рвоте слабо выражены);
- Изменения стула и частоты позывов к дефекации;
- Бледность кожи и видимых слизистых оболочек (проявления анемии);
- Ухудшение качества кожи (появление чрезмерно сухих, шелушащихся, раздраженных участков);
- Нарушение работы желчного пузыря;
- Внутренние кровотечения в полости желудка;
- Кровянистые примеси в каловых массах.
Стадии и признаки
По мере своего развития эрозии проходит 3 стадии:
| Стадия | Проявления |
| Начальная стадия. | Симптомы на данном этапе имеют слабую выраженность, пациент чувствует незначительную боль и дискомфорт. |
| Этап 2. | Появляются такие симптомы как: |
- Боль после еды или при длительном голодании;
- Изжога и отрыжка, кислый привкус во рту;
- Тошнота, плохое самочувствие.
- Потемнение каловых масс, наличие кровянистых вкраплений в составе кала;
- Содержание крови в рвотных массах (возникает довольно редко);
- Снижение уровня гемоглобина, развитие анемии со всеми характерными для данного недуга проявлениями;
- Сильная слабость, утрата работоспособности, ухудшение общего состояния здоровья.

Классификация и формы
В зависимости от различных параметров, выделяют множество разновидностей патологии. Например, если критерием классификации является этиологический фактор, принято говорить о таких формах недуга как:
- Самостоятельная, возникающая как первичный патологический процесс;
- Развивающаяся на фоне других заболеваний органов пищеварения;
- Онкологическая, причиной которой служит наличие злокачественных новообразований в желудке.
По внешнему виду различают такие формы эрозии как:
- Плоская (поверхность пораженного участка не возвышается над поверхностью здоровых тканей, либо возвышается незначительно);
- Полиповидная (эрозия представляет собой узелковое уплотнение, хорошо различимое на фоне остальных тканей);
- Кровоточащая (развитие эрозии сопровождается постоянным выделением небольшого количества крови). Данная форма характерна для патологии в запущенной стадии.
В зависимости от имеющихся симптомов и их выраженности, выделяют острую или хроническую форму. При остром течении признаки патологии имеют более интенсивный характер, при хроническом – стертый, однако, опасность хронического течения заключается в повышенном риске развития язвы.
В зависимости от области поражения выделяют:
- Полную эрозию желудка. Часто при развитии данной формы слизистая оболочка желудка воспаляется. Развивается отечность. В антральном отделе органа формируются характерные уплотнения;
- Поверхностную, при которой повреждается лишь внешний слой эпителия. Эрозии имеют плоскую форму и различные размеры;
- Геморрагическую, при которой область поражения состоит из отдельных ярко-красных кровоточащих элементов.
Осложнения и последствия
При отсутствии своевременного и грамотного лечения, эрозия желудка может спровоцировать развитие опасных для жизни и здоровья осложнений, к числу которых относят:
- Формирование язвенных очагов (развитие язвы желудка);
- Появление опухолевых новообразований в доброкачественной или злокачественной форме;
- Развитие обильных внутрижелудочных кровотечений (наблюдается при массивных эрозиях, занимающих значительную часть слизистой оболочки органа).
Способы диагностики
Для постановки диагноза необходимо провести детальное обследование организма пациента, которое осуществляется в несколько этапов:
- Опрос больного для уточнения клинической картины, длительности развития симптомов, образа жизни пациента и его пищевых пристрастий;
- Лабораторные исследования. В крови больного отмечается снижение уровня гемоглобина, что может свидетельствовать об анемии, причиной которой является внутреннее кровотечение в желудке. Анализ мочи позволяет выявить воспалительный процесс, нарушения работы других органов пищеварительной системы. Исследование кала и рвотных масс необходимы для обнаружения элементов крови в их составе;
- Инструментальная диагностика. Такие методы как эндоскопия, УЗИ и МРТ желудка позволяют оценить состояние и функциональность органа, обнаружить повреждения его слизистой оболочки, определить их локализацию, форму, размеры;
![]()
- Биопсия тканей желудка с пораженного участка необходима для дифференциации патологии с другими схожими заболеваниями (опухолевые образования, полипы, лимфоматоз).
Методы лечения эрозии желудка
Лечение эрозии желудка включает в себя различные моменты. Это, прежде всего, отказ от вредных привычек и коррекция образа жизни, нормализация рациона, медикаментозное лечение. Все указанные способы используют в комплексе, что позволяет добиться более быстрого терапевтического эффекта.
Читайте также:



