Формулировка диагноза алкогольный гепатит
Эпидемиология. Связь употребления алкоголя с развитием цирроза печени впервые установлена M. Baillie в 1793 г. Несмотря на открытие в последние десятилетия многообразных этиологических факторов поражения печени, по сегодняшний день одним из ведущих среди них остается алкоголь. По данным G.A. Zeldin и A.M. Diehl, в 1988 г. среди умерших от цирроза, в 44% случаев причиной заболевания печени явился алкоголь. Следует учитывать, что не у всех лиц, злоупотребляющих спиртными напитками, развивается поражение печени: среди данной группы частота выявления цирроза на вскрытии не превышает 10-15%, в то время как у 30% изменения печени вообще отсутствуют.
Критическая доза алкоголя. Большинство исследователей сходится во мнении, что риск поражения печени значительно увеличивается при употреблении более 80 г чистого этанола в день на протяжении не менее 5 лет. В то же время данная доза может рассматриваться как критическая, преимущественно по отношению к мужчинам. Для женщин, несмотря на очевидно большую чувствительность к алкоголю, подобные данные обычно не приводятся, хотя некоторые авторы указывают в качестве безопасной дозы 20 г этанола в день.
Развитие алкогольной болезни печени (АБП) не зависит от типа спиртных напитков, следовательно, при расчете суточной дозы алкоголя у конкретного больного необходимо учитывать только общую концентрацию этанола.
Постоянное употребление алкоголя наиболее опасно, поэтому риск АБП ниже у лиц, употребляющих спиртные напитки с перерывами не менее двух дней в неделю.
Термины “АБП” и “алкоголизм” не являются синонимами, последний применяется в наркологии для обозначения состояния, характеризующегося психической и физической зависимостью от алкоголя. Более того, по данным A.D. Wodak и соавторов (1983 г), у большинства больных АБП наблюдается слабо выраженная зависимость от алкоголя. У них редко возникает тяжелый похмельный синдром, что позволяет им употреблять спиртные напитки в больших количествах на протяжении многих лет.
Факторы, способствующие развитию АБП. Пол. Женщины более чувствительны к токсическому действию алкоголя, что в определенной степени можно объяснить меньшей активностью алкогольдегидрогеназы слизистой оболочки желудка, что обусловливает более активный печеночный метаболизм этанола.
Генетический полиморфизм метаболизирующих этанол ферментов. (см. ниже).
Питание. Этанол нарушает кишечную абсорбцию и депонирование питательных веществ, а также приводит к снижению аппетита за счет высокой собственной калорийности. В результате возникает хронический дефицит белка, витаминов и минералов.
Инфекция гепатотропными вирусами. Инфицирование вирусами гепатитов В и С, нередко наблюдающееся у лиц, злоупотребляющих алкоголем, ведет к прогрессированию поражения печени.
Токсичность ксенобиотиков. (см. ниже)
Метаболизм алкоголя. Основным местом метаболизма этанола является печень. До 85% этанола окисляется цитозольным ферментом алкогольдегидрогеназой (АДГ) до ацетальдегида.
1. С2Н5ОН + НАД +  СН3СНО + НАД·Н + Н + | |
| Этанол | Ацетальдегид |
Ацетальдегид, в свою очередь, при помощи митохондриального фермента альдегидегидрогеназы (АлДГ) подвергается дальнейшему окислению до ацетата через стадию ацетил-СоА.
| АлДГ | |||
2. С2Н4О + НАД +  СН3СООН + НАД·Н + Н + | |||
| Ацетальдегид | Ацетат | ||
В обеих реакциях в качестве кофермента участвует никотинамиддинуклеотид (НАД), который, присоединяя протон, восстанавливается до НАД·Н.
Различия в скорости элиминации алкоголя в значительной мере обусловлены генетическим полиморфизмом ферментных систем. АДГ кодируется пятью различными локусами на хромосоме 4. Преобладание наиболее активного изофермента АДГ 2, чаще всего встречающееся у представителей монголоидной расы, обусловливает повышенную чувствительность к спиртным напиткам, проявляющуюся тахикардией, потливостью, гиперемией лица. В случае продолжения употребления алкоголя риск развития поражения печени у них выше вследствие усиленного образования ацетальдегида.
АлДГ кодируется четырьмя локусами на четырех различных хромосомах. У 50% китайцев и японцев основной изофермент АлДГ 2 находится в неактивном состоянии, что служит причиной накопления ацетальдегида и повышения риска поражения печени.
Около 10-15% этанола метаболизируется в микросомах гладкого эндоплазматического ретикулума микросомальной этанол-окислительной системой (МЭОС). Входящий в систему цитохром Р450 2Е1 участвует в метаболизме не только алкоголя, но и ряда лекарственных препаратов, в том числе парацетамола (ацетаминофена). При повышении нагрузки МЭОС проявляет свойства самоиндукции, что в значительной степени обусловливает повышение толерантности к алкоголю на определенном этапе хронического злоупотребления спиртными напитками. Усиленная работа МЭОС ведет к повышенному образованию токсичных метаболитов лекарств, что может явиться причиной поражения печени при применении даже терапевтических доз медикаментов.
Роль каталазной системы, локализованной в пероксисомах цитоплазмы и митохондриях, в метаболизме этанола у человека незначительна.
Патогенез. Токсическое действие ацетальдегида. Ацетальдегид, образующийся в печени под воздействием АлДГ и МЭОС, обусловливает значительную часть токсических эффектов этанола. Основными из них являются:
- усиление перекисного окисления липидов,
- нарушение электронно-транспортной цепи в митохондриях,
- подавление репарации ДНК,
- нарушение функции микротрубочек,
- образование комплексов с белками,
- стимуляция продукции супероксида нейтрофилами,
- активация комплемента,
- стимуляция синтеза коллагена.
Одним из важнейших гепатотоксических эффектов ацетальдегида, проявляющегося в результате усиления перекисного окисления липидов и формирования стойких комплексных соединений с белками, является нарушение функции основного структурного компонента клеточных мембран - фосфолипидов. Это ведет к повышению проницаемости мембран, нарушению трансмембранного транспорта, изменениям функционирования клеточных рецепторов и мембраносвязанных ферментов.
Образование ацетальдегид-белковых комплексов нарушает полимеризацию тубулина микротрубочек, что находит отражение в патоморфологическом феномене, носящим название алкогольного гиалина или телец Мэллори. Ввиду того, что микротрубочки участвуют во внутриклеточном транспорте и секреции белков, нарушение их функции ведет к задержке белков и воды с формированием баллонной дистрофии гепатоцитов.
На экспериментальных моделях показано, что подавление репарации ДНК при хроническом употреблении этанола ведет к усилению апоптоза - программированной смерти клеток.
Нарушение липидного обмена. Окисление этанола обусловливает повышенный расход кофермента НАД + и увеличение соотношения НАД·Н/НАД. Это приводит к сдвигу вправо реакции:
Дегидроксиацетонфосфат + НАД·Н + Н + 
глицеро-3-фосфат + НАД +
Последствием повышенного синтеза глицеро-3-фосфата является усиление эстерификации жирных кислот и синтеза триглицеридов, что служит начальным этапом развития гиперлипидемии и жировой дистрофии печени. Наряду с этим, нарастание концентрации НАД·Н сопровождается снижением скорости b -окисления жирных кислот, что также способствует их отложению в печени.
Нарушение функции митохондрий. Хроническое употребление алкоголя способствует снижению активности митохондриальных ферментов и разобщению окисления и фосфорилирования в электронно-транспортной цепи, что, в свою очередь, приводит к уменьшению синтеза АТФ. В роли непосредственных “виновников” указанных нарушений выступают ацетальдегид и жирные кислоты. Развитие микровезикулярного стеатоза печени, представляющего собой одно из наиболее тяжелых осложнений АБП, связывают с повреждением ДНК митохондрий продуктами перекисного окисления липидов.
Повышение клеточного редокс-потенциала. Увеличение соотношения НАД·Н/НАД ведет к повышенному синтезу лактата из пирувата, что обусловливает развитие лактат-ацидоза, наиболее резко выраженного при тяжелых формах острого алкогольного гепатита.
Гипоксия и фиброз. Высокая потребность гепатоцитов в кислороде обусловливает прогрессирующее уменьшение его концентрации в печеночной дольке от зоны 1 (окружение портальной венулы и печеночной артериолы) к зоне 3 (окружение центральной вены). Следовательно, гепатоциты, локализованные в зоне 3, наиболее подвержены последствиям гипоксии - некрозу. Более того, максимальное количество цитохрома Р450 2Е1, в составе МЭОС участвующего метаболизме этанола, обнаруживается именно в зоне 3.
Механизмы этанол-индуцированного фиброгенеза до конца не расшифрованы, однако установлено, что при АБП формирование цирроза может происходить путем прогрессирования фиброза в отсутствие выраженного воспаления. Важным звеном фиброгенеза является активация при гипоксии цитокинов, среди которых особое внимание уделяется трансформирующему фактору роста бета (ТФР b ,TGF b ). Происходит трансформация жиронакапливающих клеток Ито в фибробласты, продуцирующие преимущественно коллаген 3-го типа. Другим стимулятором коллагенообразования являются продукты перекисного окисления липидов.
Иммунные механизмы. Реакции клеточного и гуморального иммунного ответа не только играют существенную роль в повреждении печени при злоупотреблении алкоголем, но и в значительной степени могут объяснить случаи прогрессирования заболевания печени после прекращения употребления спиртных напитков. В то же время выраженные иммунологические сдвиги у больных АБП в большинстве случаев обусловлены иными причинами, нежели непосредственное действие этанола, в частности, инфекцией гепатотропными вирусами.
Участие гуморальных механизмов проявляется в первую очередь в повышении уровня сывороточных иммуноглобулинов, преимущественно за счет IgA, и в отложении IgA в стенке печеночных синусоидов. Кроме того, в невысоком титре выявляются сывороточные антитела к компонентам ядра и гладкой мускулатуре, а также антитела к неоантигенам (алкогольному гиалину и ацетальдегид-белковым комплексам).
Отражением клеточных механизмов служит циркуляция цитотоксических лимфоцитов у больных острым алкогольным гепатитом. CD4 и CD8 - лимфоциты обнаруживаются также в воспалительных инфильтратах в ткани печени, наряду с повышенной мембранной экспрессией молекул HLA I и II классов. В роли антигенов-мишеней в данном случае, по-видимому, также выступают продукты взаимодействия метаболитов этанола и клеточных структур. Это подтверждается корреляцией количества ацетальдегид-белковых комплексов в биоптатах печени с показателями активности заболевания.
У больных АБП выявляют повышенные концентрации сывороточных провоспалительных цитокинов: интерлейкина-1(ИЛ-1), ИЛ-2, ИЛ-6, тумор-некротизирующего фактора альфа (ТНФ- a ), которые участвуют во взаимодействии иммунокомпетентных клеток. Кроме того, ТНФ- a и ИЛ-8 (фактор хемотаксиса нейтрофилов) через стимуляцию продукции активных форм кислорода и оксида азота вызывают повреждение клеток-мишеней, обусловливая картину полиорганной недостаточности при остром алкогольном гепатите.
На стадии цирроза, в качестве мощного стимулятора перечисленных цитокинов, присоединяется бактериальный эндотоксин. Его проникновение в избыточных количествах в системную циркуляцию обусловлено повышенной проницаемостью кишечной стенки.
Морфология. Жировая дистрофия (стеатоз печени). Жировые включения локализуются преимущественно в гепатоцитах 2 и 3 зон печеночного ацинуса, в более тяжелых случаях капли жира распределяются в ткани печени диффузно (рис. 6.1). В большинстве случаев включения имеют крупные размеры (крупнокапельное ожирение или макровезикулярный стеатоз). Микровезикулярный стеатоз (мелкокапельное ожирение) ассоциирован с повреждением митохондрий, поэтому наблюдается уменьшение количества митохондриальной ДНК в гепатоцитах.

Рис. 6.1. Жировой гепатоз (биоптат печени, окраска г/э, х200). Диффузная крупнокапельная дистрофия гепатоцитов
Алкогольный гепатит. При развернутой картине острого алкогольного гепатита гепатоциты находятся в состоянии баллонной и жировой дистрофии; практически обязательное присутствие последней послужило поводом для введения термина “алкогольный стеатогепатит” (рис. 6.2).

Рис. 6.2. Алкогольная болезнь печени (биоптат печени, окраска г/э, х200). Алкогольный гепатит на фоне диффузного крупнокапельного ожирения гепатоцитов. Фиброз
В цитоплазме гепатоцитов выявляется алкогольный гиалин (тельца Мэллори), который представляет собой эозинофильные включения, состоящие из конденсированных промежуточных микрофиламентов цитоскелета. Тельца Мэллори характерны для алкогольного поражения печени, однако, также могут встречаться при ПБЦ, болезни Вильсона-Коновалова, раке печени и т.д.
Имеется в той или иной степени выраженный перивенулярный и перисинусоидальный фиброз преимущественно вокруг центральных вен, очаговая инфильтрация долек нейтрофилами с некрозом гепатоцитов в зоне инфильтрации. В различной степени выраженные фиброзные изменения и воспалительная клеточная инфильтрация наблюдаются также в портальных трактах.
Цирроз печени. В начальной стадии цирроз обычно микронодулярный. Формирование узлов происходит относительно медленно вследствие ингибирующего действия алкоголя на регенерацию печени. В ряде случаев выраженного воспаления не наблюдается, что позволяет предположить возможность развития цирроза через стадию перицеллюлярного и септального фиброза (рис. 6.3).

Рис. 6.3. Алкогольный монолобулярный цирроз печени (секционный случай, окраска г/э, х200). Ложная долька, окруженная прослойкой фиброзной ткани
На поздних стадиях цирроз нередко приобретает черты макронодулярного, что ассоциировано с повышением риска развития гепатоцеллюлярной карциномы (ГЦК).
Для АБП характерно умеренное отложение гемосидерина в гепатоцитах и клетках Купфера, обусловленное повышенным всасыванием железа в кишечнике, высоким содержанием его в некоторых спиртных напитках, гемолизом, портокавальным шунтированием.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена проблеме алкогольного гепатита и современным алгоритмам его диагностики и лечения
Для цитирования. Костюкевич О.И. Алкогольный гепатит: современные алгоритмы диагностики и лечения // РМЖ. 2016. № 3. С. 177–182.
Патогенетические аспекты алкогольного повреждения печени
В основе ПП лежат сразу несколько механизмов.
1. Прямое гепатотоксическое воздействие этанола.
Слабо поляризованный растворитель, этанол может растворять фосфолипиды мембран гепатоцитов и митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, т. к. последние теряют способность метаболизировать триглицериды.
2. Токсическое действие ацетальдегида.
Ацетальдегид является крайне токсичным субстратом для гепатоцитов. Он накапливается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации продуктов перекисного окисления липидов (ПОЛ). Кроме того, ацетальдегид активирует клетки, что приводит к избыточной продукции коллагена. Именно этим объясняется развитие фиброза печени при ХАИ.
3. Задержка белков и воды в гепатоцитах.
Этанол подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, – это ведет, наряду с жировой дистрофией, к развитию гепатомегалии.
4. Иммунное ПП.
Именно иммунными механизмами можно объяснить случаи прогрессирования АБП, несмотря на прекращение употребления алкоголя.
Клиническая картина АГ
Различают 4 основные клинические формы АГ: латентную, желтушную, холестатическую и фульминантную.
1. Латентная форма не дает самостоятельной клинической картины и диагностируется по умеренному повышению трансаминаз у злоупотребляющего алкоголем пациента. Могут иметь место такие неспецифические жалобы, как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д.
2. Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка.
3. Холестатическая форма характеризуется значительным повышением гамма-глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ), сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
4. Фульминантный (тяжелый) острый АГ характеризуется нарастающей энцефалопатией, выраженной желтухой, отечно-асцитическим и геморрагическим синдромами. Риск развития фульминантного АГ возникает при одновременном приеме гепатотоксичных лекарств (например, парацетамол). Характерен нейтрофильный лейкоцитоз до 15–25×109/л, повышение СОЭ до 30–50 мм/ч. Билирубин повышается преимущественно за счет прямой фракции. Уровень трансаминаз повышается в 5–10 раз. Возрастает активность ГГТП и ЩФ, повышена концентрация иммуноглобулина А (IgA).
Диагностика АГ
Диагностика АГ складывается из 4-х этапов:
1) верификация ПП (факт гепатита);
2) подтверждение факта злоупотребления алкоголем;
3) оценка тяжести гепатита и прогноз;
4) оценка степени фиброза.
Оценка состояния печени включает в себя определение структурных (УЗИ, КТ и МРТ брюшной полости, биопсия печени) и функциональных (лабораторная диагностика, сцинтиграфия печени) изменений. Основными критериями гепатита являются гепатомегалия и повышение сывороточных трансаминаз.
При УЗИ, КТ и МРТ печени выявляется гепатомегалия различной степени выраженности, в случае транзиторной портальной гипертензии может верифицироваться асцит, спленомегалия.
Золотым стандартом диагностики АГ по-прежнему остается биопсия печени. Показаниями к биопсии печени служит необходимость дифференциальной диагностики между алкогольным и иными ПП, определения стадии АПБ, выявления перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
На сегодняшний день точность диагноза алкогольного стеатогепатита может быть подтверждена только на основании биопсии печени (класс рекомендаций 1A).
Морфологическими признаками острого АГ являются:
• некрозы гепатоцитов;
• воспалительная инфильтрация;
• жировая и балонная дистрофия;
• алкогольный гиалин (тельца Мэллори);
• поражение центролобулярной области.
Для острого АГ характерны признаки острой воспалительной реакции: лейкоцитоз, ускорение скорости оседания эритроцитов (СОЭ) (20–50 мм/ч), повышение С-реактивного белка.
У пациентов с АГ можно выделить следующие клинико-лабораторные синдромы:
1) синдром цитолиза – собственно отражает факт повреждения гепатоцитов. Характеризуется повышением трансаминаз: аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), лактатдегидрогеназы. Степень повышения ферментов, как правило, коррелирует со степенью тяжести гепатита;
2) синдром холестаза – верифицируется как минимум при 3-кратном увеличении ЩФ и ГГТП;
3) желтуха – повышение билирубина преимущественно за счет прямой фракции;
4) синдром печеночно-клеточной недостаточности – прогрессирует параллельно с тяжестью заболевания, его маркерами являются снижение альбумина, протромбина, нарастающая энцефалопатия;
5) портальная гипертензия – также имеет место при остром АГ и, как правило, носит обратимый характер. Наличие стойкой портальной гипертензии свидетельствует о возможном цирротическом поражении печени.
Следующим важнейшим этапом диагностики является определение этиологического фактора гепатита. У всех без исключения пациентов, даже с указанием на злоупотребление алкоголем в анамнезе, обязательным является определение маркеров вирусных гепатитов и тщательный сбор лекарственного анамнеза.
Факт употребления этанола, истинные дозы алкогольных напитков часто скрываются самими пациентами, что порой направляет лечащего врача по ложному пути и приводит к постановке ложного диагноза. Знание объективных критериев ХАИ помогает не только в диагностике АБП, но и многих других соматических заболеваний.
Выявление ХАИ
I. Существуют несколько опросников, позволяющих с высокой достоверностью не только выявить факт злоупотребления алкоголем, но и учесть вклад ХАИ в генез соматической патологии.
1. Опросник CAGE (Cut down, Annoyed, Guilty, Eye-opener) – состоит всего из 4-х вопросов (табл. 1).

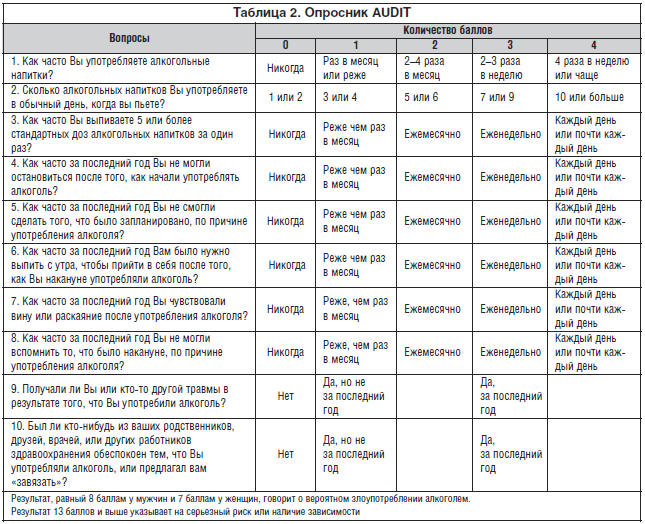
2. Опросник AUDIT (Alcohol Use Disorders Identification Test) – имеет международную стандартизацию, состоит из 10 вопросов (табл. 2).
Оценка степени тяжести и прогностические критерии АГ
Для оценки степени тяжести АГ и прогноза используют различные шкалы. Наибольшей популярностью пользуются следующие (табл. 6):

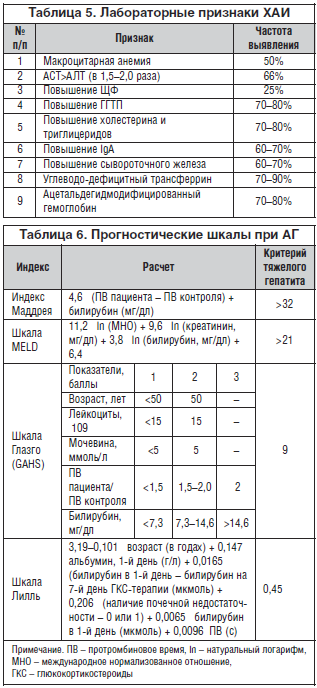
1. Индекс Маддрея, или дискриминантная функция (mDF) [5]. Показатель более 32 свидетельствует о тяжелом течении АГ и характеризуется высоким риском летального исхода в текущую госпитализацию (>50%).
2. Шкала MELD (Model for End-Stage Liver Disease), первоначально разработанная для определения очередности трансплантации печени.
3. Шкала Глазго оценки тяжести АГ (Glasgow alcoholic hepatitis score – GAHS). При значениях более 9 баллов к 28-му дню выживают 46% [6].
4. Шкала Лилль используется, как правило, для оценки целесообразности продолжения лечения кортикостероидами, т. к. при расчете используются лабораторные показатели до начала и через неделю терапии. При значении менее 0,45 выживаемость больных в течение 6 мес. составляет в среднем 25%.
Оценка степени фиброза
Выделяют инвазивные (биопсия печени) и неинвазивные методики: фибротест (определение сывороточных маркеров фиброза) и фиброскан, которые обладают довольно высокой чувствительностью и специфичностью.
Лечение АГ
Выбор лечебной тактики лечения АГ зависит, прежде всего, от степени тяжести заболевания. Поэтому перед началом терапии необходимо провести оценку тяжести и прогноза гепатита (индекс Маддрея).
Рациональные подходы к лечению АГ:
1) отказ от алкоголя;
2) нутритивная поддержка;
3) тщательный подбор кандидатов для короткого курса кортикостероидов;
4) назначение пентоксифиллина при невозможности приема кортикостероидов;
5) назначение поддерживающей терапии при легком и среднетяжелом течении АГ;
5) лечение осложнений АГ (портальная гипертензия, печеночная энцефалопатия, инфекционные осложнения).
Отказ от алкоголя. Обязательным условием лечения любой стадии АБП является абстиненция.
Нутритивная поддержка. Показано, что питательная недостаточность присутствует в той или иной степени у всех пациентов с АБП. В случае выраженных нарушений питательного статуса решается вопрос о нутритивной поддержке специализированными энтеральными питательными смесями.
Всем пациентам рекомендовано питание с суточной калорийностью 2000–3000 ккал, с содержанием белка не менее 1 г на 1 кг массы тела. Ограничение количества белка вводится только при явлениях печеночной энцефалопатии, в этом случае рекомендовано использовать аминокислоты с разветвленной цепью. Увеличение потребления белка с пищей способствует снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. Диета должна содержать достаточное количество витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных с АБП) занчительно усиливает проявления печеночной энцефалопатии. Известно также, что алкогольдегидрогеназа – цинкозависимый фермент, следовательно при дефиците цинка ее активность снижается.
Глюкокортикостероиды
Метаанализ 13 рандомизированных исследований, проведенный Mathurin в 2002 г., показал, что терапия глюкокортикоидными препаратами достоверно улучшает выживаемость пациентов с тяжелым острым АГ.
На сегодняшний день ГКС являются препаратами первой линии терапии тяжелого АГ при индексе Маддрея более 32 (уровень доказательности 1В) [7].
Преднизолон назначается перорально 40 мг/cут сроком до 4-х нед. с последующей быстрой заменой на 5 мг/нед.; обязательное условие – нормальный уровень креатинина.
Если в течение 7 дней снижения билирубина не произошло (оценка по шкале Лилль – 0,45), ГКС отменяют (уровень доказательности 1В).
При наличии противопоказаний к назначению ГКС целесообразно назначение пентоксифиллина (1В) 1200 мг/сут per os или 400–600 мг/сут внутривенно. Терапия пентоксифиллином имеет меньшую доказательную базу и используется только при невозможности терапии ГКС.
Версия: Справочник заболеваний MedElement
Общая информация
Алкогольный гепатит также может сочетается с жировой дистрофией печени, алкогольным фиброзом и циррозом.
Примечание. Острые эпизоды токсического некроза печени алкогольной этиологии наряду с острым алкогольным гепатитом обозначаются как "алкогольный стеатонекроз", "склерозирующий гиалиновый некроз печени", "токсический гепатит", "острая печеночная недостаточность хронических алкоголиков".


Классификация
Большинство клиницистов выделяют острый и хронический алкогольный гепатиты.
Общая классификация алкогольного гепатита (Логинова А.С. и соавт.):
1. Хронический алкогольный гепатит:
- с умеренной активностью;
- с выраженной активностью;
- в сочетании с алкогольным гепатитом.
2. Острый алкогольный гепатит (острый алкогольный некроз печени):
- в сочетании с хронической алкогольной гепатопатией;
- развившийся в интактной печени;
- с внутрипеченочным холестазом;
- легкая (безжелтушная) форма;
- форма средней тяжести;
- тяжелая форма.
Степень тяжести также может быть определена по шкалам (см. раздел "Прогноз"). В соответствии с полученной оценкой (баллы), алкогольный гепатит может быть разделен на тяжелый и нетяжелый.
Этиология и патогенез
1. Острый алкогольный гепатит. Гистологические проявления:
1.1 Обязательные для алкогольного гепатита структурные изменения печени:
- перивенулярное поражение гепатоцитов;
- баллонная дистрофия и некроз;
- наличие телец Маллори (алкогольный гиалин);
- лейкоцитарная инфильтрация;
- перицеллюлярный фиброз.
1.2 Необязательные для диагноза алкогольного гепатита симптомы:
- ожирение печени;
- выявление гигантских митохондрий, ацидофильных телец, оксифильных гепатоцитов;
- фиброз печеночных вен;
- пролиферация желчных протоков;
- холестаз.
Перивенулярное поражение гепатоцитов
Для острого алкогольного гепатита характерно перивенулярное поражение гепатоцитов или третьей зоны (микроциркуляторной периферии) печеночного ацинуса Раппопорта. При метаболизме алкоголя наблюдается более заметное по сравнению с нормой снижение напряжения кислорода в направлении от печеночной артерии и портальной вены к печеночной вене. Перивенулярная гипоксия способствует развитию гепатоцеллюлярного некроза, который обнаруживается преимущественно в центре печеночных гексагональных долек.
Воспалительная инфильтрация полинуклеарными лейкоцитами с небольшой примесью лимфоцитов определяется внутри дольки и в портальных трактах. Внутри дольки лейкоциты выявляются в очагах некроза гепатоцитов и вокруг клеток, которые содержат алкогольный гиалин, что связывают с лейкотоксическим эффектом алкогольного гиалина. При стихании заболевания алкогольный гиалин встречается реже.
Перицеллюлярный фиброз является важным признаком алкогольного гепатита, а распространенность - основной показатель при прогнозировании болезни. Алкоголь и его метаболиты (в особенности ацетальдегид) могут непосредственно давать фиброгенный эффект. Фиброзная ткань откладывается по ходу синусоидов и вокруг гепатоцитов на ранних стадиях алкогольного гепатита. Клетки Ито, фибробласты, миофибробласты и гепатоциты синтезируют различные типы коллагена и неколлагеновых белков.
2. Хронический алкогольный гепатит:
2.1 Хронический персистирующий гепатит: характерные проявления алкогольного гепатита сочетаются с умеренным перицеллюлярным и субсинусоидальным фиброзом в третьей зоне ацинарной печеночной дольки. В ряде случаев расширены портальные тракты и наблюдается портальный фиброз. Такая картина может сохраняться в течение 5-10 лет без прогрессирующего фиброза и перехода в цирроз, даже при продолжающемся употреблении алкоголя.
2.2 Хронический активный гепатит: гистологическая картина алкогольного гепатита в сочетании с активным фиброгенезом. Наряду со значительным фиброзом в третьей зоне дольки отмечается склерозирующий гиалиновый некроз. После 3-5 месяцев абстиненции морфологические изменения напоминают картину хронического агрессивного неалкогольного гепатита.
При хроническом алкогольном гепатите прогрессирование процесса в отдельных случаях наблюдается даже при прекращении употребления спиртных напитков в результате присоединения аутоиммунной деструктивной реакции.
Эпидемиология
Признак распространенности: Распространено
Возраст. Острый алкогольный гепатит чаще развивается в возрасте 25-35 лет после тяжелого запоя на фоне 10 и более лет злоупотребления алкоголем. Возрастной диапазон всех форм алкогольного гепатита может варьировать от 25 до 70 лет. В США средний возраст пациента с алкогольным гепатитом составляет около 50 лет с началом потребления алкоголя в возрасте 17 лет.
Распространенность. По самым минимальным оценкам количество больных в популяции западных стран около 1-2%. В связи с бессимтомным течением легких форм алкогольного гепатита, в популяции пациентов, умеренно употребляющих алкоголь и злоупотребляющих им, распространенностьзаболевания (по данным биопсии) составляет 25-30%.
Соотношение полов в различных странах колеблется. Считается, что скорость развития алкогольного гепатита у женщин в 1,7 раз выше, чем у мужчин. Однако с учетом преобладания мужчин в группе пьющих значение соотношения полов в группе больных остается неизвестным.
Раса. Европеоидная раса имеет меньшую скорость развития алкогольного гепатита, чем негроидная и монголоидная.
Факторы и группы риска
Клиническая картина
Анамнез
Диагностика алкогольного гепатита связана с определенными сложностями, поскольку не всегда удается получить достаточно полную информацию о пациенте.
Критерии алкогольной зависимости (диагностируется на основании трех из вышеперечисленных признаков):
Злоупотребление алкоголем (выявляется при наличии одного или двух признаков):
- повторное использование алкоголя в опасных для жизни ситуациях.
В сомнительных случаях, при диагностике любого заболевания печени или при подозрении на злоупотребление алкоголем рекомендуется использование специального опросника.
Разновидности клинического течения алкогольного гепатита:
1. Острый алкогольный гепатит:
1.3 Желтушный вариант - определяется при наличии желтухи. Наиболее частый вариант острого алкогольного гепатита (35% случаев). Желтуха обычно не сопровождается кожным зудом, часто умеренно выражена.
1.5 Фульминантный острый алкогольный гепатит: может напоминать все клинические варианты острого алкогольного гепатита (кроме латентного), однако отличается быстрым прогрессированием с развитием печеночной и почечной недостаточности и быстрым летальным исходом.
2. Хронический алкогольный гепатит: проявления, схожие с другими этиологическими формами гепатита. Часто наблюдаются диспепсические расстройства.
Диагностика
Критерием диагностики алкогольного гепатита является наличие алкогольного анамнеза и специфических гистологических признаков (см. раздел "Этиология и патогенез"). Существенную роль играют клинико-лабораторные показатели. Визуализация печени играет меньшую роль в диагностике.
Инструментальные исследования
Лабораторная диагностика
- повышение концентрации безуглеводистого трансферрина;
- макроцитоз ( средний эритроцитарный объем > 100 мкм 3 ), связанный с повышенным содержанием алкоголя в крови и токсическим влиянием на костный мозг; специфичность этого признака составляет 85-91%, чувствительность - 27-52%.
Признаки поражения печени:
1. Повышение уровня аминотрансфераз с преобладанием АСТ более чем в 2 раза (в 70% случаев). Повышение АСТ в 2-6 раз. Уровни АСТ более 500 МЕ /л или АЛТ более 200 МЕ/л являются редкостью и предполагают массивный некроз (фульминантная форма алкогольного гепатита), иную или комбинированную этиологию поражения печени (например, вирусный гепатит, прием ацетаминофена и пр.) .
2. Возможны повышение уровня щелочной фосфатазы и гипербилирубинемия.
При остром алкогольном гепатите наблюдается:
- нейтрофильный лейкоцитоз до 15-20 х 10 9 /л, иногда до 40х10 9 /л;
- повышение СОЭ до 40-50 мм/ч;
- гипербилирубинемия за счет прямой фракции;
- повышение уровня аминотрансфераз (соотношение АСТ/АЛТ - более 2);
Дифференциальный диагноз
Проводится дифференциальная диагностика алкогольного гепатита со следующими заболеваниями:
- неалкогольная жировая болезнь печени;
- вирусные и инфекционные гепатиты;
- обструкция желчевыводящих путей;
- неопластические образования;
- холецистопанкреатит;
- хронический панкреатит.
Решающим фактором считается правильно собранный алкогольный анамнез, отрицательные тесты на инфекционные агенты и визуализируемая проходимость желчных путей. Однако в условиях предполагаемого комбинированного поражения печени, очень сложно определить главенствующую этиологическую причину. Наиболее надежным диагностическим тестом в этом случае является лабораторное определение CDT (углевод-дефицитный трансферрин).
Осложнения
Лечение
Физическая активность не рекомендуется в острой фазе. В дальнейшем должна быть направлена на снижение веса (если имеется сопутствующее ожирение). Лицам с хроническим алкогольным гепатитом, протекающим без существенной симптоматики, ограничение физической активности, как правило, не требуется.
Медикаменты
Рекомендованный подход в РФ
Резюме. Общепризнанными являются меры, направленные на отказ от алкоголя, нормализацию питания, дезинтоксикационную коррегирующую инфузионную терапию, а также назначение системных ГКС (в тяжелых случаях). В отсутствие четкой доказательной базы, прочие медикаменты должны назначаться врачом, исходя из возможностей пациента и своего личного опыта и суждений.
Хирургия. Трансплантация печени.
Прогноз
Для прогноза летального исхода используется коэффициент Мэддрей (MDF): 4,6 х (разность между протромбиновым временем у больного и в контроле) + сывороточный билирубин в ммоль/л.
При значении коэффициента более 32 вероятность летального исхода в текущую госпитализацию превышает 50%.
Согласно некоторым исследованиям, MDF может быть неточным предиктором смертности у пациентов с алкогольным гепатитом, особенно у тех, которые получают глюкокортикоиды.
Другие факторы, которые коррелируют с плохим прогнозом, включают в себя пожилой возраст, нарушение функции почек, энцефалопатию и рост числа лейкоцитов в первые 2 недели госпитализации.
Альтернативные шкалы прогноза (не получили широкого распространения):
- The Combined Clinical and Laboratory Index of the University of Toronto;
- Model for end-stage liver disease (MELD);
- Glasgow alcoholic hepatitis score (GAHS);
- Asymmetric dimethylarginine (ADMA).
Последние две шкалы в некоторых исследованиях показали наибольшую точность прогноза.
Госпитализация
Профилактика
Первичная профилактика. Отказ от злоупотребления алкоголем.
Профилактика осложнений
Пациенты, недавно выписавшиеся из больницы после острого приступа алкогольного гепатита, как правило, должны интенсивно наблюдаться в течение 2 недель. Последующие периодические посещения врача необходимы с интервалом от недели до нескольких месяцев.
Целью наблюдения за пациентами является вывод о получении ответа на проводимую терапию (в том числе - наблюдение за уровнем электролитов и результатами печеночных проб), а также контроль отказа от спиртного и поощрение трезвости.
Следует иметь в виду, что полный отказ от алкоголя отмечается не более, чем у 1/3 пациентов, 1/3 пациентов значительно сокращают употребление алкоголя и оставшаяся треть игнорирует рекомендации врача. Последние пациенты нуждаются в совместной работе гепатолога и нарколога.
Читайте также:


