Гепатит а и его цвет мочи
Во всех случаях, когда дело касается поражения печени, наблюдается изменение цвета мочи. Органом, в котором происходит образование мочи, являются почки. Благодаря их бесперебойной работе ценные вещества претерпевают разделение после того, как поступают в организм вместе с пищей. В данной статье объясняется, как меняется цвет мочи при гепатите.
Изменения мочи при заболеваниях печени
О проблемах с печенью может свидетельствовать внешний вид мочи. Признаки, по которым можно судить о заболевании, следующие:
Прозрачная в обычном состоянии моча при печеночной болезни меняет консистенцию. Появляются хлопья. Меняется также внешний вид пены. У нормальной мочи светлая пена равномерно распределяется по поверхности. У человека с больной печенью она приобретает желтый оттенок, образуютсямелкие быстроисчезающие пузырьки. Появление неприятного запаха также свидетельствует о воспалительных процессах и изменении состава.
Причины, по которым урина может изменить цвет
Показатели урины зависимы от того, насколько хорошо проходит работа систем и органов человека, и не является исключением желчевыводящая система.
От того, насколько хорошо работает выработка жидкостей, зависит то, как работают ткани и клетки, которые всасывают и разносят по организму эту самую жидкость.
Проблемы в работе желчевыводящих путей могут свидетельствовать о том, что организм вырабатывает вредных агентов которые, смешиваясь с кровью, проникают в почки.
А из-за того, что эти агенты отвергаются человеческим организмом, они выходят из организма, смешиваясь с уриной, тем самым, меняя её внешний вид и её составляющие.
Мочевая жидкость может менять свой естественный цвет по множеству естественных причин, рассмотрим несколько:
- Влияет выпитая вами ранее жидкость. Если было выпито много, то моча будет очень светлого желтого цвета.
- Время. После того как вы проснулись, жидкость будет тёмного желтого окраса. Это происходит из-за того, что ночью моча застаивается в мочевом.
- Изменения в моче происходят при наличии инфекций мочевыводящем пути.
- Возраст. Чем больше возраст, тем сильнее окрашивается жидкость.
- Продукты. Жидкость меняет цвет из-за употребления в пищу свеклы, томата или продуктов с красителями.
Одной из самых распространенных причин того, что мочевая жидкость темнеет во время воспалительного процесса в печёночных клетках, считается большое количество желчи.
Возможно даже то, что моча может приобретать зеленоватый окрас, это является признаком того, что в крови очень большое количество печеночных ферментов.
Так же не стоит забывать, что при разного рода болезнях печени, в крови случается выброс гемоглобина, в ней же он и распадается, по этой причине возникают проблемы с кроветворением.
Этот процесс так же влияет на окрас урины, она приобретает коричневый или бурый оттенок.
Факторы, влияющие на цвет мочи
Моча здорового человека имеет желтый цвет, интенсивность которого зависит от многих факторов, таких как:
Образования в печени
- Количество выпитой жидкости. От него зависит концентрация желтого пигмента в моче. Соответственно, интенсивность оттенка может меняться.
- Время суток. Утренняя моча имеет более интенсивную окраску.
- Возраст человека. У ребенка моча светлая, с возрастом цвет становится интенсивнее.
- Моча может окрашиваться веществами, содержащимися в некоторых продуктах (свекла, например), а также в лекарствах.
При заболевании печени у выделяемой жидкости появляется устойчивый желто-коричневый цвет, напоминающий по виду темное пиво. Иногда можно заметить зеленый оттенок.
Причины цветового изменения анализов
Обесцвечивание каловых масс и потемнение мочи наблюдается на стадии пред- или декомпенсации цирроза печени.
Если печень здорова и функционирует нормально, гемоглобин расщепляется посредством воздействия ферментов на биливердин и еще несколько компонентов. Затем происходит преобразование биливердина в билирубин, способного существовать свободным (несвязанным) в малых количествах в крови. Такая форма компонента весьма токсична, но его следы неопасны для организма. Обычно гепатоциты печени способны нейтрализовать свободный билирубин, переведя его в непрямой. В такой форме вещество вместе с желчью попадает в тонкий кишечник, превращается в уробилин и уже с кровотоком идет в почки, откуда выводится с уриной. Этим обуславливается ее желтый цвет. Наряду с этим процессом, в кишечнике образуется стеркобилин — особый пигмент, окрашивающий кал в коричневый оттенок.
При поражении печеночной ткани, что вызывает отмирание гепатоцитов, нарушаются функции органа, а ферменты, необходимые для перевода билирубина в непрямую форму, вырабатываются в недостатке. Процесс связывания токсичного вещества и его выведение замедляется. Основная часть токсина циркулирует вместе с кровью по организму, выводится с мочой из почек, что обуславливает ее потемнение. При этом в кишечник токсичный билирубин не попадает, не создается стеркобилин, а кал светлеет.
При циррозном поражении печени с нарушением функциональности происходит нарушение процесса преобразования билирубина, а его токсическая форма транспортируется по организму, отравляя его. Но тем не менее выводится вместе с мочой, окрашивая ее в темный цвет. Характерным дополнительным признаком является пенность урины при взбалтывании. Также моча меняется в зависимости от стадии заболеваний, что видно из таблицы.
Изменения цвета мочи в зависимости от типа заболевания печени
- Диффузные изменения, происходящие в печеночной ткани, могут затрагивать как клетки печени, так и ее сосуды. Это обычно характерно для опухолевых заболеваний. Внутренние кровотечения и воспалительные процессы в тканях приводят к потемнению мочи, она становится красно-коричневой.
- При гепатите различного происхождения – вирусном, аутоиммунном, токсическом обычно происходит повышение уровня гемоглобина, так как из-за диффузных изменений в печеночной ткани и разрушения клеток нарушается процесс кроветворения. Избытокгемоглобина попадает в мочу. Этим объясняется ее бурый оттенок. Такой цвет свидетельствует об интоксикации организма (при различных отравлениях), инфекционных процессах.
- При гепатозе происходит перерождение печеночной ткани за счет замещения ее клеток частичками жира. Накопление жира приводит к попаданию его в кровь и в мочу. За счет этого у нее может появиться белесоватый оттенок.
- При наличии камней в желчном пузыре, воспалительных процессах в желчных путях и поджелудочной железе нарушается отток желчи из печени. Избыток попадает в кровь, а вместе с ним билирубин (пигмент, окрашивающий желчь). С кровью билирубин попадает в почки, а оттуда в мочу. Накопление в моче билирубина может происходить и по другим причинам. Любое заболевание печени приводит к нарушению выработки желчи и ее циркуляции, а затем к изменениям состава крови: увеличению количества лейкоцитов, распаду эритроцитов, появлению желчи и билирубина в крови. Накопление билирубина приводит к попаданию его в кровь, а также клетки кожи и слизистой оболочки желудка. Поэтому болезни, как правило, сопровождаются появлением желтухи.
На что обратить внимание при циррозе печени
Одним из заболеваний, из-за которого меняется цвет урины, является печеночная недостаточность. Есть ряд факторов, на которые надо обратить внимание, чтобы не пропустить начало болезни:
- цвет мочи – свидетельствует о наличии отклонений в организме человека (пример: темно-желтый или почти коричневый цвет является первым сигналом болезни печени);
- прозрачность урины – мутная жидкость и следы осадка в ней говорят о развитии цирроза печени, но при своевременном обращении можно вылечиться на ранних сроках;
- запах урины – также появляется на начальной стадии различных заболеваний почек, обмена веществ и цирроза печени;
- большой объем пены и осадок в виде белых хлопьев – серьезные отклонения в работе мочеполовой системы или печени.
Изменения кала, мочи, появление рвоты и жидкого стула – все эти симптомы могут быть признаками патологических изменений в печени в самом начале их формирования. Любые отклонения от нормы вышеперечисленных явлений как по отдельности, так и в совокупности, а также ощущение дискомфорта, болезненности при посещении туалета, должны стать поводом срочно посетить больницу и сдать биохимический анализ.
Данный вид лабораторной диагностики при циррозе печени способен выявить отклонения на первой стадии заболевания. После сдачи анализов есть вероятность, что пациент будет направлен на УЗИ и другие исследования для точного выявления патологии. Нельзя заниматься самолечением или прибегать к помощи народной медицины, не определив причину изменения мочи. Лучше обратиться к специалистам, чтобы пройти общеклинические исследования мочи и крови. При циррозе печени в анализе мочи сразу обнаруживается проявление декомпенсированной стадии — разрушение железы внутренней секреции и почечная недостаточность (определяется количеством белка и эритроцитов).
Если в полученных анализах показатели лейкоцитов и эритроцитов в крови в норме, а уровень белка в моче не повышен, то в таком случае изменение цвета мочи могло быть вызвано приемом лекарств или каких-либо продуктов (свеклы, моркови в большом количестве, крепко заваренного чая). Значит, поводов для беспокойства нет.
Значение лабораторного анализа мочи при заболеваниях печени
Потемнение в моче и появление таких признаков, как тошнота, рвота, упадок сил, пожелтение кожи и глаз, ноющая боль в боку, понос (светлый кал) требуют обязательного посещения врача и проведения обследования. Такие признаки характерны для острых и токсических гепатитов, цирроза, печеночных новообразований.
Одним из первых методов обследования является общий анализ мочи, который наряду с общим анализом крови позволит обнаружить:
- Уровень гемоглобина;
- Концентрацию билирубина;
- Содержание эритроцитов и лейкоцитов;
- Наличие сахара (глюкозы);
- Присутствие токсических веществ;
- Состав примесей.
Если обнаруживается глюкоза, то это говорит о нарушении обмена веществ, спутником которого являются заболевания печени. При обнаружении токсинов, повышенного содержания гемоглобина, билирубина, лейкоцитов, снижение концентрации эритроцитов появляются серьезные основания для углубленного обследования. Биохимический анализ крови, пробы на маркеры гепатитов A, B, C, D, а также ультразвуковое исследование (УЗИ) печени и другие приборные методы обследования помогут точно сказать, есть ли у человека заболевание, как быстро развивается болезнь, как ее лечить. Цвет мочи при заболеваниях печени является первым симптомом, заставляющим человека обратиться к врачу.
Гепатит
Гепатит – это вирусное заболевание, поражающее печень. При этом страдает и вся желчевыводящая система. Наиболее распространенный среди всех диагностируемых разновидностей данной болезни – это гепатит А. Им болеют дети почти в 60 случаях из 100.
Заражение гепатитом А происходит контактным и бытовым путем, поэтому так часты эпидемии среди детей, особенно в осенний и зимний периоды.
Наиболее распространен этот вид патологии в регионах Азии, Ближнего Востока, Севера Африки, так как они имеют жаркий климат, а правила гигиены не всегда соблюдаются. Поэтому любителям путешествий в эти регионы рекомендуется быть крайне внимательными и следить за собой, соблюдая меры предосторожности.
Среди форм вирусного гепатита А выделяются желтушная, безжелтушная, со стертой желтухой. Степень болезни может носить острый, подострый, затяжной и реже хронический характер. В свою очередь, среди видов протекания острого гепатита выделяются легкая, среднетяжелая и тяжелая формы.
Изменение цвета мочи при лечении болезней печени
В случае умеренных нарушений (у детей, например, когда отклонения вызваны естественным развитием) состояние постепенно нормализуется, цвет мочевой жидкости восстанавливается.
Лечение любых печеночных отклонений начинается с диеты. Из рациона исключаются те продукты, которые создают дополнительную нагрузку для ослабленной печеночной ткани: изделия из теста и сладости, животные жиры, консервы, соленья и острые приправы, кислые овощи и фрукты. Правильное, насыщенное витаминами питание, нейтрализация токсинов с помощью молочных продуктов дают человеку шанс поправить здоровье.
Детальное обследование позволяет определить, какие препараты нужны организму. Используются различные лекарственные средства: для восстановления печеночных клеток, для разжижения и вывода желчи, антибиотики, витамины, настои и отвары, применяемые для очищения и лечения печеночной ткани в народной медицине.
Если наступает выздоровление, показатели состава мочи приходят в норму, цвет восстанавливается. По изменению цвета можно судить о том, насколько успешно продвигается лечение.
Исследование мочи
Если доктор достаточно квалифицирован и опытен, ему не составит труда заметить развитие болезни печени, только взглянув на показатели проведённого исследования.
Проведя анализ, если подозревается гепатит, доктор перво-наперво обращает внимание на уровень печёночного фермента билирубина и фракций, которые говорят о присутствии заболевания.
Помимо этого, в мочевой жидкости может присутствовать белок и будет увеличено выделение уробилиногена.
Довольно часто, проводя исследования, можно обнаружить микрогематурию, это происходит из-за травмы ткани, вследствие которой кровь вместе выходит с мочой.
При появлении глюкозы в выделении, можно заподозрить проблемы с нарушением процессов обмена, которые связанны с заболеваниями желчевыводящих путей.
Для того, чтобы собрать достаточно много информации о заболевании при воспалительном процессе в печени, рекомендуется исследовать мочу.
Но для того чтобы полностью быть уверенным в диагнозе, требуется проведение комплексного обследования.
Цвет кала при гепатите фото
В ряде случаев именно цвет кала при гепатите (фото 4) может стать основным маркером, наталкивающим врачей на мысль о гепатите. Так бывает, если общая симптоматика выражена слабо, например, при сильном иммунитете, или приеме пациентом препаратов, которые могут стирать признаки гепатита.
Характерный признак, который имеет кал при гепатите у взрослых (фото внизу) – обесцвечивание массы. Также стул способен изменять свою консистенцию, приобретая все более жидкие формы. Потеря цвета каловыми массами возникает из-за недостаточности билирубина, который в кишечнике распадается на стеркобилин, однако при дефиците этого соединения каловые массы остаются очень светлыми, словно известкового оттенка. Кал при гепатите у детей приобретает такие же свойства.
Типичная сыпь при гепатите С (фото 5) является дополнительным характерным признаком, который указывает на развитие заболевания. Гепатит С у больных людей провоцирует характерную пигментацию, желтуха у взрослых на начальном этапе характеризуется светлым цветом кожи. На ней ярко выраженно выступают сосуды. Сыпь при гепатите С у женщин может усиливаться в периоды гормональных перепадов. Затем с прогрессированием патологии высыпания на коже возникают все чаще, зудят и чешутся, а ранки долгое время не заживают. Токсический гепатит способен долгое время провоцировать зуд, пока контакт с вредным веществом не будет устранен. Как и глаза больного гепатитом, кожа лица возле глаз становится желтоватого цвета.
С течение времени на коже появляются синяки при гепатите – красные или коричневатые пятна с фиолетовым отливом, словно синяки. Наряду с ними проступают сосудистые звездочки, преимущественно появляются они в верхней части туловища. Красные ладони при гепатите (фото ниже) – типичный признак пациентов, особенно мужчин, страдающих этим заболеванием. Мелкие высыпания способны поражать все тело, становясь похожими на лекарственную аллергию.
Выглядит человек с гепатитом С усталым и не здоровым, это подтверждают и его анализы. Цвет мочи при гепатите (фото 6) изменяется, как и цвет каловых масс, однако приобретает прямо противоположные характеристики. Моча при гепатите окрашивается в темные оттенки из-за присутствия в ней красящих пигментов. В медицине это явление получило название пивная моча, что указывает на ее характерное сходство с алкогольным напитком. Гепатит Б у больных людей на начальном этапе может не менять цвет мочи, поэтому анализ будет малоинформативным – необходимо повторять его на этапе развития желтушной формы, когда в моче будет не только повышенный лейкоцитоз, но и изменение цветовых показателей.
Перед назначением лечения пациенты сдают все анализы, проходят аппаратные исследования. Чтобы назначить эффективное лечение, проводят ультразвуковое исследование органов пищеварения – печени и желчевыводящих путей. Печень при гепатите С (фото ниже) выглядит увеличено, нарушено ее кровообращение, визуализируются очаги поражения гепатоцитов, некротические участки.
Лечение заболевания зависит от диагностики его стадии. На начальном этапе врачи назначают противовирусные препараты, проводят интерфероновую терапию. Очень важно составить правильную схему лекарственных препаратов, поскольку по одиночке они не оказывают нужного эффекта. Назначаются Рибавирин, Пегинтерферон, но наилучших результатов можно добиться при включении в терапию Ледипасвира, Софосбувира и Даклатасвира, которые в России пока не сертифицированы, поэтому приобрести их трудно. Эффективность этими препаратами превышает 90 процентов, причем даже на самых тяжелых стадиях развития патологии.
При переходе заболевания гепатит в цирроз печени или гепатокарциному прогнозы неутешительные. Печеночная кома нередко заканчивается летальным исходом.
Болезнь Боткина, или гепатит A – острое вирусное поражение печени. Эта патология редко провоцирует осложнения, но может ухудшить качество жизни. Гепатит A вызывает симптомы такие, как желтуха, озноб, потливость. Однако он порой протекает скрытно, когда симптоматика не проявляется. Это затрудняет диагностику, способствуя переходу в хроническую стадию, хотя она редкая. Зная все о вирусном гепатите A, можно предотвратить заболевание, а при заражении – вовремя распознать признаки и вылечиться без последствий.
О чем я узнаю? Содержание статьи.
Гепатит А – что это такое?
Гепатиты различаются по этиологии (происхождению) и течению. Однако более распространен гепатит A, что обуславливается длительностью инкубационного периода (от 7 до 50 дней). Все это время человек заразен и выделяет вирус, о чем ни он, ни окружающие даже не подозревают из-за отсутствия симптоматики.
Таким образом, гепатит A – это вирусный гепатит, воспалительное заболевание печени, которое проявляется симптоматикой отравления с желтухой. Отличаясь от типов B, C, D, он протекает доброкачественно, крайне редко становясь причиной смерти.
Возбудитель гепатита A – РНК-вирус, устойчивый к нагреванию, заморозке, влажной среде, высушиванию. Он инактивируется активным хлором в течение 15 мин., но сохраняет свои свойства при воздействии кислот, щелочей, эфиров. Распространяется вирус преимущественно с наступлением тепла, но из-за его долгого инкубационного периода и бессимптомной стадии всплески заболеваемости случаются в демисезонье. Каждые 3-5 лет случаются пики, когда гепатит A диагностируется чаще, чем обычно.
80% заболевающих – дети 3-15 лет, хотя восприимчивы к вирусу люди всех возрастов. При этом дети 1-10 лет переносят гепатит A легче, но у младенцев до 1 года и стариков возникают осложнения.
70% взрослых в России – здоровые носители, невосприимчивые к инфекции. Это достигается после перенесенного заболевания либо благодаря прививке. Выработанный иммунитет сохраняется на срок от 20 лет.
Выделяют 3 основные формы вирусного гепатита A:
- Желтушную.
- Со стертой желтухой.
- Безжелтушную.
Отдельной разновидностью является субклиническая. Симптомы совсем отсутствуют, поэтому выявляется инфекция только по результатам лабораторных анализов.
По течению болезнь бывает острой, затяжной, подострой. Хроническим гепатит A становится редко – в запущенных случаях, когда больше полугода не предпринимаются попытки лечения. Часто на этом фоне развивается цирроз, раковая опухоль, что создает угрозу для жизни.
Острая форма – самая распространенная, бывает легкого, среднетяжелого, тяжелого течения. При адекватном лечении человек полностью выздоравливает.
Как заражаются гепатитом А?
Основной источник инфекции – это зараженный человек, особенно если у него субклиническая стадия или болезнь только началась. На третьей неделе активность вируса уже резко снижается, он выделяется только у 5%. В целом же продолжительность заразного периода – около одного, реже полутора месяцев.
Подтвержденные причины, они же источники инфицирования по убыванию значимости:
- Моча, испражнения, носовая слизь (фекально-оральный путь передачи). Вирус переходит от инфицированного к другому человеку вместе с пищей, водой, при незащищенном половом акте, из-за нестерильности инъекции.
- Непосредственный контакт с зараженным. Так заболевают люди, не соблюдающие правила гигиены, контактирующие с инфицированными по долгу службы. Это сотрудники детских садов, школ, интернатов для инвалидов.
- Обсемененная пища. Вирус поселяется на продуктах, но установить потенциально опасную еду сложно из-за долгого инкубационного периода.
Симптомы
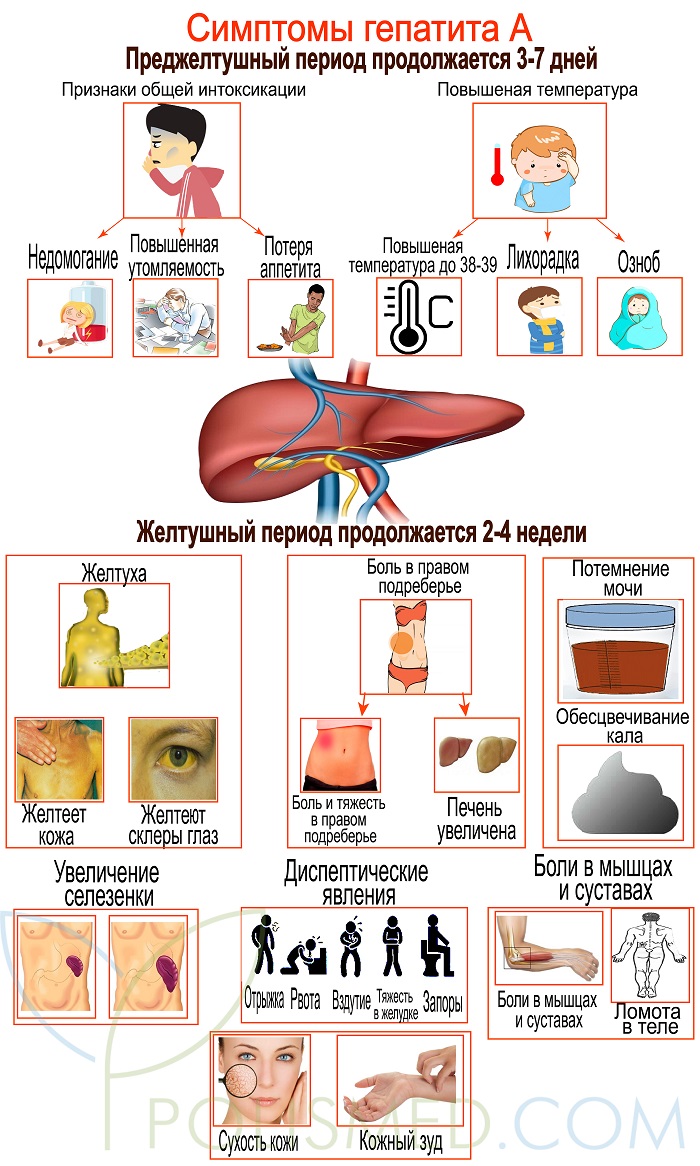
Начинается гепатит A почти всегда остро. Дожелтушный период протекает по-разному, от чего зависит симптоматика.
Для клиники лихорадочной формы характерны признаки, напоминающие грипп:
- слабость;
- сухой кашель;
- ринит.
- повышенная температура;
- головная, мышечная боль.
При диспепсической форме выраженность интоксикации слабая. Среди симптомов гепатита A на этом этапе выделяют:
- нарушения пищеварения (вздутие, отрыжка, горечь во рту);
- боли справа под ребрами;
- запор, понос или их чередования.
Астеновегетативная форма неспецифичная. К признакам относятся вялость, малоподвижность, расстройства сна.
С наступлением желтушности состояние улучшается, температура спадает, но желтеют кожа со слизистой глаз. Одновременное диспепсические расстройства усиливаются. С нарастанием желтухи появляются новые симптомы:
- осветление кала;
- потемнение мочи;
- увеличение селезенки (у трети больных).
При тяжелом течении возможет геморрагический синдром, который проявляется:
- внезапными кровотечениями из носа;
- кожными высыпаниями;
- кровоизлияниями на коже и слизистых.
Затем наступает стадия восстановления, когда лабораторные показатели нормализуются, самочувствие улучшается. Этот период занимает до 6 месяцев.
Диагностика заболевания
При диагностике вирусного гепатита A изучают клинические признаки, оценивая увеличение печени, желтуху. Однако главная роль – у лабораторных анализов. Применяются ПЦР для обнаружения вируса, ИФА для выявления антител к возбудителю IgM. По антителам IgG делается вывод об уже перенесенном гепатите A или иммунитете к нему. Это подтверждает здоровое вирусоносительство.
Для оценки степени тяжести патологии и эффективности лекарств важны неспецифические лабораторные признаки:
- АЛТ, АСТ;
- наличие билирубина при гепатите A с фракциями;
- концентрация белков в кровяной сыворотке.
Если появляется необходимость в более точной диагностике, проводится УЗИ.
Осложнения
Случаи осложнений после гепатита A редкие, чаще больные полностью выздоравливают. После этого сохраняется устойчивый иммунитет, повторное заражение крайне маловероятно. При прерывании лечения до выздоровления возможны рецидивы. Они происходят у 15% пациентов с гепатитом A, бывают неоднократными.
К возможным осложнениям относятся:
- холангит;
- холецистит;
- дискинезия желчного пузыря;
- добавление вторичной инфекции.
Редким, но опасным для жизни последствием болезни становится недостаточность печени, вследствие чего она утрачивает свои функции. Она может стать осложнением хронического гепатита A либо развиться на фоне ослабленного вследствие химиотерапии или другой болезни иммунитета. Еще печеночная недостаточность вероятна при сопутствующем гепатите C, циррозе.
Лечение
Часто назначают амбулаторный метод лечения гепатита A. Госпитализация показана при тяжелом течении и по эпидемиологическим показаниям.
При выраженной интоксикации прописывается постельный режим, диета, прием витаминов. Одно из важнейших условий – полный отказ от спиртного.
Медикаменты при лечении вирусного гепатита A применяются для облегчения симптомов и патогенетической коррекции. Назначаются:
- препараты лактулозы – нормализуют пищеварение;
- спазмолитики – предотвращают холестаз;
- инфузии кристаллоидными растворами – обеспечивают дезинтоксикацию (иногда хватает обильного питья);
- препараты УДКХ – по необходимости.
После клинического выздоровления пациент должен еще 3-6 месяцев оставаться под наблюдением гастроэнтеролога. Прогноз обычно благоприятный.
Вакцинация
Для профилактики гепатита A проводят вакцинацию. Ставится 2 инъекции с интервалом 6-12 месяцев, что дает защиту на 20 лет или более. Однократное введение препарата создает иммунитет максимум на 10 лет.
В России для вакцинации используют несколько зарегистрированных препаратов:
- Харвикс (Бельгия). Выпускается 2 разновидности – 720 ед./доза для детей от 1 года и 1440 ед./доза для взрослых.
- Вакта (Голландия). Для детей от 2 лет – 25 ед., для взрослых – 50 ед.
- Аваксим (Франция). 80 ед. для детей 1-15 лет.
- Твинрикс (Бельгия). Для детей 1-15 лет – 360 ед., для подростков и взрослых от 16 лет – 720 ед.
- Геп-А-ин-Вак (РФ). Для детей от 3 лет и взрослых – 50 ед./мл.
Активный компонент вакцин – инактивированный возбудитель гепатита A. Все препараты безопасные, не содержат консервантов. Также они взаимозаменяемые.
На биопрепараты у взрослых и детей могут развиться побочные явления:
- недомогание;
- головная боль;
- повышение температуры;
- приливы;
- отечность места укола;
- появление белков в моче (определяются по помутнению мочи, результатам лабораторных анализов).
При аллергической реакции на антиген или вспомогательные вещества второй раз вакцину не вводят либо делают это, убедившись, что аллергия не связана с препаратом.
Прививку нельзя ставить при острых воспалениях. Для экстренной иммунизации после тесного контакта с инфицированным, перед поездкой в Африку или Азию используют иммуноглобулин.
Диета
Главное правило лечения любой болезни печени, включая гепатит A, – это диета. Ее соблюдение даже важнее, чем прием медикаментов. Назначается стол №5, предназначенный для снятия чрезмерной нагрузки на печень, выполняющую роль биофильтра организма.
- Обязательно сбалансированное питание.
- Требуется ограничение количества трудноперевариваемых животных жиров – говядины, баранины, свинины.
- Запрещено острое, жареное, маринады, вся вредная пища, перегружающая печень.
- Готовить рекомендуется на пару, с помощью варки.
- Питаться нужно дробно – 5-6 раз каждый день, но понемногу.
- Пить следует ежедневно 2-3 л жидкости.
- Суточная калорийность рациона подбирается, исходя из физиологической нормы (в среднем для женщин – 2000 Ккал, для мужчин – 2500 Ккал).
В периоды предкомы и комы вводятся глюкозные растворы внутривенно. Позже обеспечивается жидкое питание, вводимое в желудок через зонд в объеме до 50 г. Допускаются манная каша, кисель, пюре и другое.
Профилактика
Для профилактики гепатита A необходимо:
- ставить прививки детям от 1 года и взрослым, собирающимся в страны Африки и Азии, где часто происходят вспышки гепатита A;
- обеспечить должное очищение воды;
- выполнять санитарно-гигиеничные требования для общепита, в столовых детских садов, школ, больниц;
- вести эпидемиологический контроль в сфере изготовления, хранения, перевозки продуктов;
- при вспышках гепатита A в организациях, детских коллективах – осуществлять карантинные мероприятия.
Требуется изоляция больного на 2 недели, когда он остается заразным. Возвращение к учебе или работе допускается при окончательном выздоровлении. Тех, кто контактировал с заболевшими, наблюдают 35 дней. В детских садиках, школах вводится карантин. В очаге инфекции выполняется дезинфекция.
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений и имеет низкий уровень смертности – менее 0,4%. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Статистика заболеваемости гепатитом А. По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. На деле число заболевших больше в разы. Дело в том, что 90% детей и 25% взрослых переносят скрытую бессимптомную форму болезни.
Вирусный гепатит А распространен в развивающихся странах с низкой санитарией^ Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны. В некоторых государствах болезнь настолько распространена, что все дети переболевают до десятилетнего возраста. Территория СНГ относится к странам со средним риском заражения – 20-50 заболевших на 100 тысяч населения. Здесь сезонный подъем заболеваемости отмечают в августе – начале сентября.
Свойства вируса гепатита А
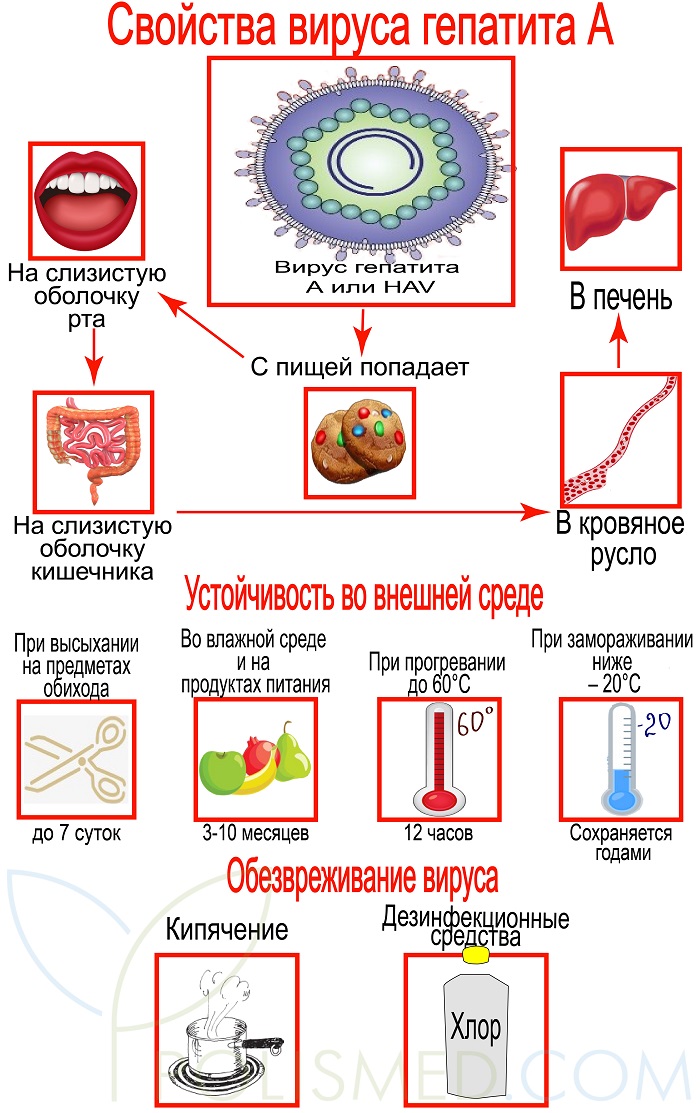
Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид.
HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.
Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.
Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень.
С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней.
Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Причины гепатита А
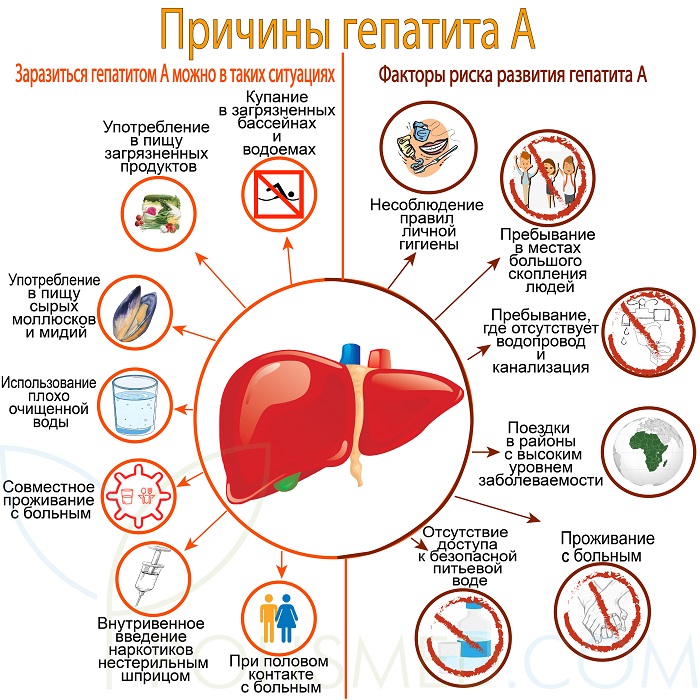
Механизм передачи – фекально-оральный.
Больной человек выделяет с калом в окружающую среду огромное количество вирусов. Они могут попасть в воду, на продукты питания, предметы быта. Если возбудитель попадет в рот здоровому восприимчивому к инфекции человеку, то разовьется гепатит.
Заразиться гепатитом А можно в таких ситуациях
- Купание в загрязненных бассейнах и водоемах. Вирус попадает в рот с пресной и морской водой.
- Употребление в пищу загрязненных продуктов. Часто это ягоды, для удобрения которых использовались фекалии человека.
- Употребление в пищу сырых моллюсков и мидий из загрязненных водоемов, на которых может длительно сохраняться возбудитель болезни.
- При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
- При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
- При половом контакте с больным. Этот путь передачи особенно распространен в среде гомосексуалистов.
- При внутривенном введении наркотиков нестерильным шприцом. Вирус циркулирует в крови и через иглу передается от одного человека к другому.
Факторы риска развития гепатита А
- несоблюдение правил личной гигиены
- пребывание в местах большого скопления людей: интернаты, казармы
- пребывание в условиях, где отсутствует водопровод и канализация: лагеря беженцев, полевые лагеря военнослужащих
- поездки в районы с высоким уровнем заболеваемости без предварительной вакцинации
- проживание с человеком, больным гепатитом А
- отсутствие доступа к безопасной питьевой воде
Симптомы гепатита А
Лечение гепатита А
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями

При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день.
Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченыеблюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения.
Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.

При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой.
Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета.
Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению.
Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Последствия гепатита А
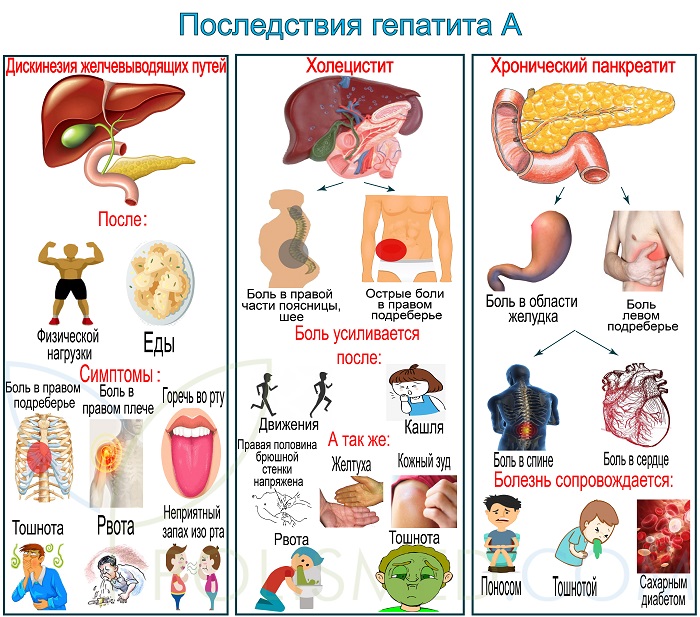
Осложнения не характерны для гепатита А. Последствия возникают лишь 2% случаев. В группе риска люди, нарушающие диету, не соблюдающие назначения врача, злоупотребляющие алкоголем, страдающие патологией печени.
Наиболее распространенные осложнения гепатита А
- Дискинезия желчевыводящих путей – нарушение моторики желчевыводящих путей, вследствие чего возникает застой желчи. Симптомы: боль в правом подреберье, отдающая в правое плечо, возникает после еды и физической нагрузки. Горечь во рту, тошнота, рвота, неприятный запах изо рта.
- Холецистит – воспаление стенок желчного пузыря, сопровождающееся застоем желчи. Симптомы: острые боли в правом подреберье, отдающие в правую часть поясницы и шеи. Усиливаются при движении, кашле, смене положения тела. Правая половина брюшной стенки напряжена. Возможны желтуха, кожный зуд, тошнота, рвота. При хроническом бескаменном холецистите после еды возникают тупые ноющие боли в правой половине живота.
- Хронический панкреатит – хроническое воспаление поджелудочной железы. Симптомы: боль в области желудка и левом подреберье, боли могут быть постоянными или периодическими, отдают в спину, сердце, часто имеют опоясывающий характер. Болезнь сопровождается поносом, тошнотой и может стать причиной сахарного диабета.
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
-
Дезинфекция в очаге гепатита А
Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный. Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- пить только кипяченую воду
- мыть овощи, фрукты и зелень
- не купаться в водоемах, в которые могли попасть сточные воды
- тщательно проваривать и прожаривать продукты при приготовлении
Для предотвращения распространения инфекции, медработники наблюдают за людьми, находившимися в контакте с больным:
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
- Наблюдение за всеми контактировавшими. Проверяют, нет ли желтушности на слизистых оболочках и склерах, не увеличена ли печень. При появлении гриппоподобных симптомов их необходимо изолировать
- Анализ крови на наличие специфических антител к вирусу гепатита А (IgG)
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Читайте также:


