Гепатит болезни печени желчный пузырь
ПИТАНИЕ ПРИ ЗАБОЛЕВАНИИ ГЕПАТИТОМ
Лечебное питание при заболевании гепатитом – важнейшая составляющая общего комплекса мер, направленных на исцеление больного. Диета должна быть механически и химически щадящей. Продукты в рацион необходимо включать такие и в таком соотношении, чтобы активность клеток печени нормализовалась и ее функции восстановились. Разрешается есть вареные, тушеные и запеченные блюда. Пищу подают в теплом виде 4–5 раз в сутки. Строго запрещены острые, соленые и жареные блюда, маринады, чеснок, редька, редис, шоколад, торты. Нельзя есть свинину, консервы и трудно перевариваемые жиры. Количество выпиваемой жидкости следует увеличить до 1,5–2 л в сутки. В качестве напитков рекомендуется некрепкий чай, фруктовые и ягодные соки, отвар шиповника. Противопоказаны консервированные соки и алкогольные напитки.
Полезно включать в рацион питания продукты, содержащие пищевые волокна, в которых содержатся такие питательные вещества, как спирты и полисахариды. Их источниками служат зерновые, фрукты и овощи. Спирты и полисахариды не расщепляются в тонкой кишке, с ними в толстой кишке происходит бактериальная ферментация.
Исходя из этих рекомендаций врачами-диетологами для больных гепатитом разработаны различные диеты. Больным со среднетяжелым и тяжелым течением заболевания оптимально подходит так называемый стол № 5. Он содержит от 90 до 100 г белков, от 80 до 100 г жиров и от 350 до 400 г углеводов. Количество витамина А – 2–3 мг, В – 4 мг, С – 100 мг, РР – 15 мг. Энергетическая ценность – от 2800 до 3000 ккал. Все блюда подают в протертом виде и с небольшим количеством поваренной соли, всего 10–15 г.
Больным противопоказано даже кратковременное голодание, так как оно крайне неблагоприятно воздействует на развитие болезни. Тем больным, у которых нет аппетита или они не могут принимать пищу из-за постоянной рвоты, врачи назначают так называемое парентеральное питание, при котором все необходимые для организма компоненты пищи вводятся в жидком виде в вену с помощью капельницы.
ПЕРЕЧЕНЬ РЕКОМЕНДУЕМЫХ И НЕ РЕКОМЕНДУЕМЫХ ПРОДУКТОВ И БЛЮД
Из мучных изделий рекомендуется хлеб пшеничный из муки 1-го и 2-го сорта, хлеб ржаной из просеянной и обдирной муки вчерашней выпечки, несдобная выпечка с отварными мясом и рыбой, а также творогом и яблоками. Печенье затяжное, сухой бисквит.
Не рекомендуется очень свежий хлеб, выпечка из слоеного и сдобного теста, жареные пирожки.
Из супов рекомендуются овощные, на овощном бульоне с крупой, молочные с макаронными изделиями, фруктовые, вегетарианские борщи и щи, свекольник. Муку и овощи для заправки не поджаривать на масле, а подсушивать.
Не рекомендуются мясные, рыбные и грибные бульоны, окрошка, зеленые щи.
Из мяса и птицы рекомендуется говядина, нежирная молодая баранина, нежирная свинина, кролик, кура, индейка, молочные сосиски. Продукты надо есть отварными и запеченными после отваривания целым куском или рублеными. Можно делать голубцы или плов с отварным мясом. Мясо готовить без связок и сухожилий, птицу – без кожи.
Не рекомендуются жирное мясо, утка, гусь, печень, почки, мозги, копчености, большинство колбас, консервы.
Из рыбы рекомендуются нежирная и умеренно жирная. Готовить в отварном и запеченном после отваривания виде. Можно целым куском или в виде кнелей, фрикаделек и суфле.
Не рекомендуются жирная рыба, копченая и соленая рыба, консервы.
Из молочных продуктов рекомендуются молоко, кефир, ацидофилин, простокваша; сметана в качестве приправы к блюдам; нежирный и полужирный творог и приготовленные из него запеканки, ленивые вареники, пудинги и другие блюда. Неострый и нежирный сыр.
Ограничить употребление сливок, молока 6 %-ной жирности, ряженки, жирного творога, соленого и жирного сыра.
Рекомендуется запеченный белковый омлет, 1 желток в день в составе блюда и при нормальной переносимости одно яйцо всмятку или в виде омлета.
Не рекомендуются яйца вкрутую и жареные.
Из круп рекомендуются любые, особенно гречневая и овсяная. Можно приготовить плов с сухофруктами и морковью, пудинги с морковью и творогом, крупеники. Также рекомендуются отварные макаронные изделия.
Не рекомендуются бобовые.
Из овощей рекомендуются все, кроме шпината, щавеля, редиса, редьки, зеленого лука, чеснока, маринованных овощей, а также грибов. Принимать в пищу в сыром, отварном и тушеном виде.
Из фруктов и ягод рекомендуются только сладкие. В пищу принимать в сыром, сухом, вареном или запеченном виде. Можно делать компоты, кисели, желе, муссы, самбуки.
Из сладостей рекомендуются меренги, снежки, мармелад, нешоколадные конфеты, пастила, мед, варенье. Сахар частично заменять сорбитом.
Не рекомендуются шоколад, кремовые изделия, мороженое.
Из соусов рекомендуются сметанные, молочные, овощные, сладкие фруктовые подливки. Из пряностей – укроп, петрушка; ванилин, корица. Муку для соусов не пассеровать.
Не рекомендуются горчица, перец, острый кетчуп.
Из напитков рекомендуются чай, кофе с молоком, фруктовые, ягодные и овощные соки, отвары шиповника и пшеничных отрубей.
Не рекомендуются крепкий черный кофе, какао, холодные напитки.
Из жиров рекомендуются натуральное сливочное масло в составе блюда, мягкие маргарины, растительные рафинированные масла.
Не рекомендуются свиное, говяжье и баранье сало, кулинарные жиры.
ВАРИАНТЫ ДИЕТ ПРИ ВИРУСНЫХ ГЕПАТИТАХ
Вот примерное меню традиционной диеты при острых вирусных гепатитах.
1-й завтрак: суфле творожное паровое, каша рисовая молочная протертая, чай.
2-й завтрак: яблоко печеное.
Обед: суп перловый с овощами вегетарианский, протертый, котлеты мясные паровые с морковным пюре, кисель.
Полдник: отвар шиповника.
Ужин: кнели рыбные паровые с картофельным пюре, запеканка манная со сладкой подливкой, чай.
Данную диету рекомендуется соблюдать в течение 1–1,5 месяца, а потом перейти на менее строгую. Вот примерное меню такой диеты.
1-й завтрак: творог с сахаром и сметаной, каша овсяная молочная, чай.
2-й завтрак: яблоко печеное.
Обед: суп из сборных овощей вегетарианский на растительном масле, кура отварная в молочном соусе, рис отварной, компот из сухофруктов.
Полдник: отвар шиповника.
Ужин: рыба отварная с белым соусом на овощном отваре, картофельное пюре, ватрушка с творогом, чай.
На ночь: кефир или другие кисломолочные напитки.
Эту диету необходимо соблюдать в течение 6–12 месяцев. Однако при ухудшении самочувствия необходимо снова перейти на первоначальный вариант диеты.
Токсические гепатиты – это гепатиты, которые могут быть вызваны действием практически любых химических веществ, включая металлы, а также лекарства и алкоголь. Химические вещества могут стать причиной как острого, так и хронического поражения печени, причем такие вещества, как дихлорэтан, четыреххлористый углерод, хлороформ, чаще всего оказывают непосредственное гепатотоксическое действие, в то время как уксусная кислота, мышьяк, медный купорос влияют на функционирование гепатоцитов опосредованно, нарушая их гомеостаз.
Инсектициды могут поступать в организм через дыхательные пути и пищеварительный тракт и наряду с общетоксическим эффектом оказывать отравляющее влияние на печень. Поражение печени при острой интоксикации имеет характер жирового перерождения и проявляется увеличением и болезненностью печени. Чувствительность к тому или иному препарату у каждого человека индивидуальная. Особенно тяжелые формы гепатита развиваются при отравлении ядом бледной поганки, белым фосфором, парацетамолом, четыреххлористым углеродом, промышленными ядами.
Причиной токсического гепатита чаще всего становятся следующие лекарственные препараты: галотан, метилдопа, изониазид, рифампицин, пиразинамид и другие противотуберкулезные препараты, фенитоин, вальпроат натрия, зидовудин, кетоконазол, нифедипин, ибупрофен, индометацин, амиодарон, гормональные контрацептивы, аллопуринол, азатиоприн.
Лекарства, поражающие печень, разделяют на две группы: истинно токсичные для печени и способные вызывать повышенную чувствительность лишь у отдельных пациентов. К препаратам первой группы относятся фторотан, изониазид, рентгеноконтрастные средства, производные тестостерона. К препаратам второй группы – оральные контрацептивы, содержащие эстрогены и гестагены, антибиотики группы пенициллина, эритромицин, производные тетрациклина. Факторами риска при применении лекарств являются наличие у больного хронического заболевания печени, возраст, аллергические реакции на те или иные лекарственные препараты в прошлом, наследственность, заболевания аутоиммунной природы.
Алкогольный гепатит возникает у людей, долгое время злоупотребляющих спиртными напитками. Этиловый спирт, принимаемый ими в больших количествах, поражает ткани печени. Также алкогольный токсический гепатит вызывается спиртосодержащими техническими жидкостями. Поэтому, покупая алкогольные напитки, необходимо быть уверенным в их качестве.
СИМПТОМЫ ТОКСИЧЕСКОГО ГЕПАТИТА
Токсический гепатит может протекать как в острой, так и в хронической форме. Время проявления симптомов зависит от количества попавшего в организм вредного вещества, но обычно не превышает 48 часов. Симптомы сходны с симптомами вирусного гепатита: потеря аппетита, тошнота, рвота, темная моча, возможны боли в животе, кал глинистого цвета, иногда с примесью гноя.
Клинические и морфологические проявления лекарственного гепатита весьма разнообразны. На фоне приема лекарств появляются общая слабость, тошнота, тяжесть в правом подреберье, желтуха с кожным зудом. Характерными признаками также служат гепатомегалия – увеличение печени до таких размеров, что она начинает прощупываться ниже реберного края, и холестаз – нарушение поступления желчи в кишечник. Иногда признаком лекарственного гепатита могут быть только изменения в биохимических анализах крови. Продолжительность желтушного периода от 1 недели до нескольких месяцев.
Острый лекарственный гепатит чаще возникает через 5–8 дней после начала медикаментозной терапии и по своим симптомам также напоминает вирусный. Преджелтушный период характеризуется снижением двигательной активности, чрезмерной мышечной слабостью, потерей сил, переутомлением, снижением или полным отсутствием аппетита, нарушением функций пищеварения. Желтушный период проявляется прекращением поступления желчи в двенадцатиперстную кишку, потемнением мочи, сильным увеличением печени, так, что она прощупывается ниже реберного края, повышением уровня билирубина, активностью аминотрансфераз. Продолжение приема препарата может способствовать переходу острого гепатита в хронический.
Алкогольный гепатит характеризуется ухудшением самочувствия, увеличением размеров печени, развитием асцита, увеличением печеночных проб, характерных для легкой формы алкогольного гепатита. Тяжелые формы могут сопровождаться значительным увеличением печеночных проб, увеличением времени протромбина, развитием желтухи и печеночной недостаточностью.
Алкогольный гепатит может развиться у пациентов с алкогольным циррозом печени. Сам по себе алкогольный гепатит не ведет к развитию цирроза печени, однако цирроз гораздо чаще встречается у людей, злоупотребляющих алкоголем. Также у больных с алкогольным гепатитом значительно выше риск заболевания вирусным гепатитом С.
Острый алкогольный гепатит развивается, как правило, после употребления значительных доз спиртного. Начало заболевания происходит с повышением температуры до 38,5 °C, тошнотой, рвотой, горечью во рту, болями в правом подреберье, снижением аппетита, вздутием живота и периодическими расстройствами стула. Через 1–2 суток появляется желтуха, причем возникает она сразу же после приема алкоголя, а потом быстро исчезает. Одновременно у больных могут наблюдаться явления хронического алкоголизма: непроизвольные ритмичные движения конечностей, головы, языка и других частей тела, боли, слабость, нарушение чувствительности в нижних конечностях, психические расстройства в виде эмоциональной неустойчивости. Также может появиться асцит – накопление жидкости в брюшной полости. В зависимости от глубины процесса алкогольный гепатит длится от 1 до 3 месяцев и заканчивается выздоровлением или переходом в цирроз печени.
ДИАГНОСТИКА ТОКСИЧЕСКИХ ГЕПАТИТОВ
В протекании и развитии острых профессиональных токсических гепатитов, в отличие от вирусного гепатита А, есть ряд особенностей, имеющих большое значение для их диагностики. Так, для острых токсических гепатитов характерно отсутствие увеличения селезенки и снижения числа лейкоцитов в крови, меньше выражено расстройство пищеварительной системы. Кроме того, острый профессиональный токсический гепатит протекает на фоне других клинических проявлений, характерных для той или иной интоксикации. Своевременное лечение обычно приводит к довольно быстрому, через 2–4 недели, выздоровлению и восстановлению функции печени.
Клиническая картина хронического токсического гепатита весьма скудна. Больные жалуются на снижение аппетита, горечь во рту, тупую боль в правом подреберье, усиливающуюся после острой и жирной пищи, неустойчивый стул. Боль в правом подреберье может носить приступообразный характер и отдаваться в правую лопатку и руку. Отмечается желтушность склер, реже – кожных покровов, умеренное увеличение печени, ее болезненность при пальпации, положительные симптомы раздражения желчного пузыря. Изменяется белковый спектр сыворотки крови. Но помимо внешних признаков и анализа крови для диагностики профессионального токсического гепатита может использоваться метод биопсии печени.
Диагноз лекарственного гепатита ставится после исключения вирусного гепатита, желчекаменной болезни, опухолей печени, поджелудочной железы и желудка и при наличии приема соответствующего медикамента. При лекарственном гепатите происходят изменения в биохимических анализах крови: повышается уровень билирубина, активность трансаминаз и щелочной фосфатазы, фракции глобулинов белка. Выздоровление наступает после прекращения приема препаратов, вызвавших лекарственный гепатит. При их повторном приеме гепатит может развиться вновь.
Острый алкогольный гепатит обязательно связан с алкогольным эксцессом, увеличением печени, обнаруживаемом при пальпации и ультразвуковом исследовании, и диффузными изменениями ее структуры. При биохимическом анализе крови наблюдается повышение уровня активности специфических проб: аланинаминотрансферазы, гамма-глутаминпептидазы, повышение билирубина, нарушение белкового состава в виде понижения альбуминов и повышения фракции гамма-глобулинов. Более точный диагноз можно поставить при осмотре печени через лапароскоп с биопсией печени.
ЛЕЧЕНИЕ ТОКСИЧЕСКИХ ГЕПАТИТОВ
Лечение проводится в стационаре. При попадании ядовитых веществ внутрь делается промывание желудка с последующим введением 150 мл вазелинового масла или 30–60 г солевого слабительного. В первые сутки после отравления необходимо сочетание методов форсированного диуреза с использованием мочевины, маннитола, фуросемида и других диуретиков. При наличии симптомов интоксикации делают переливание крови. При сильно выраженных формах или обострении хронического гепатита применяют сирепар, прогепар, гепалон. При хроническом токсическом поражении печени легкой степени лечение проводят в амбулаторных условиях. Прописывают лечебное питание, желчегонные средства, дуоденальное зондирование, витаминотерапию.
Лечение лекарственных гепатитов представляет собой сочетание рациональной диеты с медикаментозной и фитотерапией. В диете больного должно быть от 40 до 100 г белка в сутки. Введение в рацион растительных масел обеспечивает желчегонный эффект, активирует гликолиз, улучшает обмен холестерина, способствует поступлению в организм ненасыщенных жирных кислот, жирорастворимых витаминов. Можно давать больному сливочное масло, нежирное мясо и рыбу, молочные продукты. Если появилась тяжелая печеночная недостаточность, жиры, копчености, маринады из рациона следует полностью исключить. Благоприятное влияние на печень оказывает употребление арбузов, дыни, тыквы и кабачков, в которых содержится повышенное количество витаминов и минералов, необходимых для нормализации работы печени. Также во время комплексного медикаментозного лечения помимо детоксикации и витаминотерапии большое значение имеют гепатопротекторы.
Лечение алкогольного гепатита печени начинается с прекращения употребления алкоголя. Первые две-три недели только постельный режим. Назначается диета № 5, обязательно большое количество фруктовых соков. Назначаются витамины группы В внутримышечно, метионин, липокаин, карсил или эссенциале в инъекциях и капсулах. После купирования клинических проявлений гепатита больному рекомендуется полностью отказаться от употребления спиртных напитков.
ПРОФИЛАКТИКА ТОКСИЧЕСКИХ ГЕПАТИТОВ
Профилактика токсических гепатитов сводится к соблюдению мер техники безопасности на производстве при работе с вредными и токсическими веществами. Необходимо проходить регулярное обследование, а при малейших недомоганиях срочно обращаться к врачу.
Предотвращение развития лекарственного гепатита – сложная и на сегодняшний день до конца не решенная задача. Быстрый рост количества новых медицинских препаратов, применяемых на практике, и часто недостаточно тщательное их апробирование, возрастание численности населения пожилого и старческого возраста, изменение в иммунной системе людей – все это способствует увеличению количества побочных эффектов при использовании лекарственных препаратов.
Выявление связи поражения печени с приемом того или иного препарата представляет значительные трудности. Поэтому необходимо широкое внедрение в практику функциональных проб печени при любом подозрении на наличие побочного эффекта лекарственного средства. При отсутствии заболевания печени изменение показателей функциональных проб печени требует пристального внимания, а при необходимости – отмены препарата.
Во всех случаях появления признаков заболевания печени следует рассматривать вероятность побочного эффекта применяемого лекарственного средства, особенно когда речь идет о заболевании, напоминающем вирусный гепатит, у больных среднего и пожилого возраста. Снижение частоты тяжелых побочных реакций возможно только при исследовании эффективности препаратов с широким участием лиц всех возрастных групп и больных с заболеваниями печени.
Основные принципы профилактики острого алкогольного гепатита и других алкогольных поражений печени сводятся к борьбе с пьянством и алкоголизмом. Проводится обследование пациентов, склонных к частому употреблению алкоголя, на поликлиническом уровне, включая функциональные пробы печени, а в случае выявления характерных изменений – обследование и лечение в условиях стационара с обязательной консультацией нарколога. Необходимо как можно быстрее освобождать больного от алкогольной зависимости и по возможности восстанавливать нарушенные функции печени. Это предотвратит прогрессирование заболевания, сохранит здоровье и продлит жизнь больному.
Данный текст является ознакомительным фрагментом.
Гепатит и холецистит – так называются воспаление печени и желчного пузыря. Симптомы и лечение этих болезней во многом похожи.
О чем я узнаю? Содержание статьи.
Причины воспаления печени
Воспалительные заболевания печени имеют разные причины. Наиболее известны вирусные гепатиты, вызванные одноименными вирусами (Вирус гепатита А, вирус гепатита В и т.д.). К воспалению печени могут привести и другие вирусные заболевания: краснуха, герпес, цитомегаловирус и т.д. Причиной также могут стать бактерии или глистные инвазии.
Так как печень принимает удар токсинов, при злоупотреблении некоторыми веществами или отравлениях возникает алкогольный гепатит, лекарственный гепатит, токсический гепатит.
Причины воспаления желчного пузыря
Желчный пузырь воспаляется из-за попадания инфекционных агентов, паразитов и простейших. Чаще всего причиной холецистита становится условно-патогенная флора, которая активизируется при снижении иммунитета. Стафилококки, стрептококки, лямблии, протеи, описторхи и другие возбудители попадают в желчный пузырь из кишечника, кровотока или лимфотока.
Провоцирующие факторы холецистита:
- дискинезия желчевыводящих путей;
- хронические инфекции в любом органе, включая зубы;
- гиподинамия;
- нарушения питания – избыточный или недостаточный рацион, плотные ужины, обилие жирных продуктов;
- нарушения гормонального фона;
- пожилой возраст;
- иммунодефицит.
Если заболевание вылечили менее, чем за 3 месяца, говорят об остром воспалении. Хронический холецистит порой затягивается на годы, протекает с обострениями и стиханиями.
Может ли быть одновременно воспаление желчного пузыря и печени?
Желчный пузырь связан с печенью желчевыводящими протоками. Инфекционный агент, вызвавший холецистит, по протоку попадет в печень . При воспалении желчного пузыря меняется состав и консистенция желчи, что не лучшим образом сказывается на печени. Зачастую, если воспален один из этих органов, патологический процесс затрагивает и другой орган, хоть и в меньшей степени.
Общие симптомы
Заболевания и печени, и желчного пузыря могут протекать бессимптомно. Иногда в течение долгого времени проявляется всего один симптом, например, горечь во рту.
Для воспалений обоих органов характерна боль в правом подреберье, в редких случаях – слева или ближе к спине, чаще появляющаяся после приема жирной пищи или сильных нагрузок. Боль может быть острой, тупой, ноющей, резкой и т.д., приступы длятся от нескольких минут до суток. Периодически появляющаяся тошнота, повышение температуры встречаются при многих заболеваниях.
Специфические симптомы
Диагноз гепатит и холецистит не ставится на основании 2-3 симптомов. Наличие признаков из списка позволяет заподозрить заболевание и обратиться к врачу. Доктор проведет пальпацию печени и назначит обследования, по результатам которых поставит окончательный диагноз и назначит лечение.
Симптомы воспаления печени:
- слабость без видимой причины;
- сильное снижение аппетита;
- желтоватый оттенок кожи и склер;
- зуд по всему телу или в области живота;
- потемнение мочи, светлый или желтоватый цвет кала.
О наличии холецистита говорят такие симптомы:
- горький привкус во рту;
- метеоризм, тошнота, нарушения стула;
- повышение температуры тела обычно происходит по вечерам.
Лечение
Если известна причина, вызвавшая воспаление, в первую очередь нужно поработать над ее устранением. Пролечить сопутствующие заболевания, наладить режим питания. Если гепатит возник вследствие избыточного приема разнообразных лекарств или спиртных напитков – сократить прием медикаментов, отказаться от алкоголя.
Если холецистит сопровождается наличием крупных камней, может быть принято решение о дроблении конкрементов ультразвуком или об удалении желчного пузыря хирургическим путем.
При вирусных воспалениях печени назначают препараты, останавливающие развитие вируса гепатита. Это Софосбувир, Велпатасвир, Симепревир.
При холецистите назначают прием желчегонных препаратов, в том числе растительного происхождения: Лиобил, Холосас. Для ликвидации спазма протоков применяют Спазмалгон, Но-шпу. Антибиотики при воспалении желчного пузыря назначают в тех случаях, когда причиной стала стафилококковая или стрептококковая инфекция.
Бактериальное воспаление диагностируют по лейкоцитарной формуле общего анализа крови. Врачу для назначения антибиотиков бывает достаточно знания о других болезнях пациента. Если воспаление вызвано простейшими или паразитами, для лечения необходимы противопротозойные и антигельминтные препараты.
Наряду с таблетками при воспалениях помогут средства нетрадиционной медицины. Универсальное народное лекарство от воспаления печени и желчного пузыря – настои и отвары трав. В готовый лечебный напиток по вкусу добавляют мед, если он не противопоказан больному по другим заболеваниям. Варианты печеночного чая:
- к 2 стаканам воды добавить 4 столовых ложки крапивы, кипятить 5 минут;
- 8 столовых ложек молодых листьев одуванчика залить литром теплой воды, укутать, дать настояться 4-8 часов;
- чайную ложку смеси полыни и шалфея заварить стаканом кипятка, настоять в течение часа, пить по 100 мл трижды в день;
- столовую ложку кукурузных рылец заварить стаканом кипятка;
- можно купить готовый печеночный сбор в аптеке, готовить в соответствии с инструкцией на упаковке.
При хронических воспалениях печени, желчного пузыря и желчевыводящих потоков проводят процедуру, которая называется тюбаж. 50-70 мл подсолнечного масла нагревают на водяной бане, выпивают утром натощак или перед сном. Затем ложатся на правый бок, подложив под него грелку. Тюбаж противопоказан при беременности, повышенной температуре, болях в животе, камнях в печени и желчном пузыре. При любых хронических заболеваниях нужно согласовать возможность проведения процедуры с врачом.
Рекомендации по питанию одинаковы для страдающих заболеваниями печени и желчного пузыря. Больным желательно питаться небольшими порциями 5-6 раз в день. Перерывы между приемами пищи дольше 3 часов нежелательны. В поездке или на работе желательно иметь с собой продукты для легкого перекуса.
При заболеваниях желчного пузыря, протоков и печени нужно исключить жареное, жирное, острое, копченое. Под запретом солености, маринады и алкоголь. При острых воспалениях или обострении хронических недугов рыбу и мясо можно есть только в отварном виде. При хронических болезнях в стадии ремиссии допускается периодическое употребление нежирных запеченных блюд. Следует избегать грибов, бобовых, газировок, крепкого кофе, кислых фруктов, ягод и овощей.
Основу питания должны составлять:
- каши и гарниры из круп и макарон;
- отварные и печеные овощи, немного сырых овощей и фруктов;
- отварное, паровое мясо, рыба нежирных сортов;
- супы на овощном бульоне;
- молочные и кисломолочные продукты умеренной жирности;
- яйца, омлеты;
- хлеб, сухари, несдобная выпечка;
- разрешается употребление меда, пастилы, зефира, некислого варенья.
Острое воспаление с сильными болями и температурой требует постельного режима. Если самочувствие больного близко к нормальному, не следует пренебрегать умеренными физическими нагрузками. Прогулки, подвижные игры, зарядка и легкий труд способствуют своевременному оттоку желчи.
Печень сама по себе не болит даже когда находится в очень плачевном состоянии. В основном болит только желчный пузырь.
Болезни печени и желчного пузыря сегодня занимают второе место по частоте после болезней почек. Падение нравственности современного человека привело к тому, что он много злится, а это является главной причиной разрушения печени. Впредь под печенью и желчным пузырем будет подразумеваться единая функциональная система. Не бывает так, чтобы печень была здорова, а желчный пузырь болел. И наоборот.
Основные функции печени и желчного пузыря
Большая часть печени находится в области правого подреберья под диафрагмой в брюшной полости. Печень и желчный пузырь выполняют огромное количество функций.
1. Участие в процессе пищеварения
2. Обезвреживание ядов и токсинов
3. Синтез компонентов крови
4. Синтез холестерина, коллагена, липидов, гормонов, ферментов, желчи.
5. Хранение витаминов, микроэлементов, крови.
1. Регуляция выделения желчи.
2. Сгущение желчи.
3. Нейрогуморальная регуляция
Обращаю ваше внимание на тот факт, что печень сама по себе не болит даже когда находится в очень плачевном состоянии. В основном болит только желчный пузырь. Если служитель официальной медицины сказал вам, что у вас печень и желчный в порядке это еще не значит что эти органы не находятся в дисфункции.
Симптомы и следствия болезней печени и желчного пузыря
Вы сможете использовать эту информацию в диагностических целях.
• Желтый налет на языке
• Горечь во рту
• Головная боль (особенно височная локализация)
• Тошнота
• Боль в коленном суставе, особенно в правом.
• Раздражительность, гневливость.
• Укачивание в транспорте
• Выпадение волос
• Чешется голова, перхоть
• Боль ниже правой лопатки
• Боль в правом подреберье
• Проблемы со зрением (близорукость, астигматизм, кератоконус)
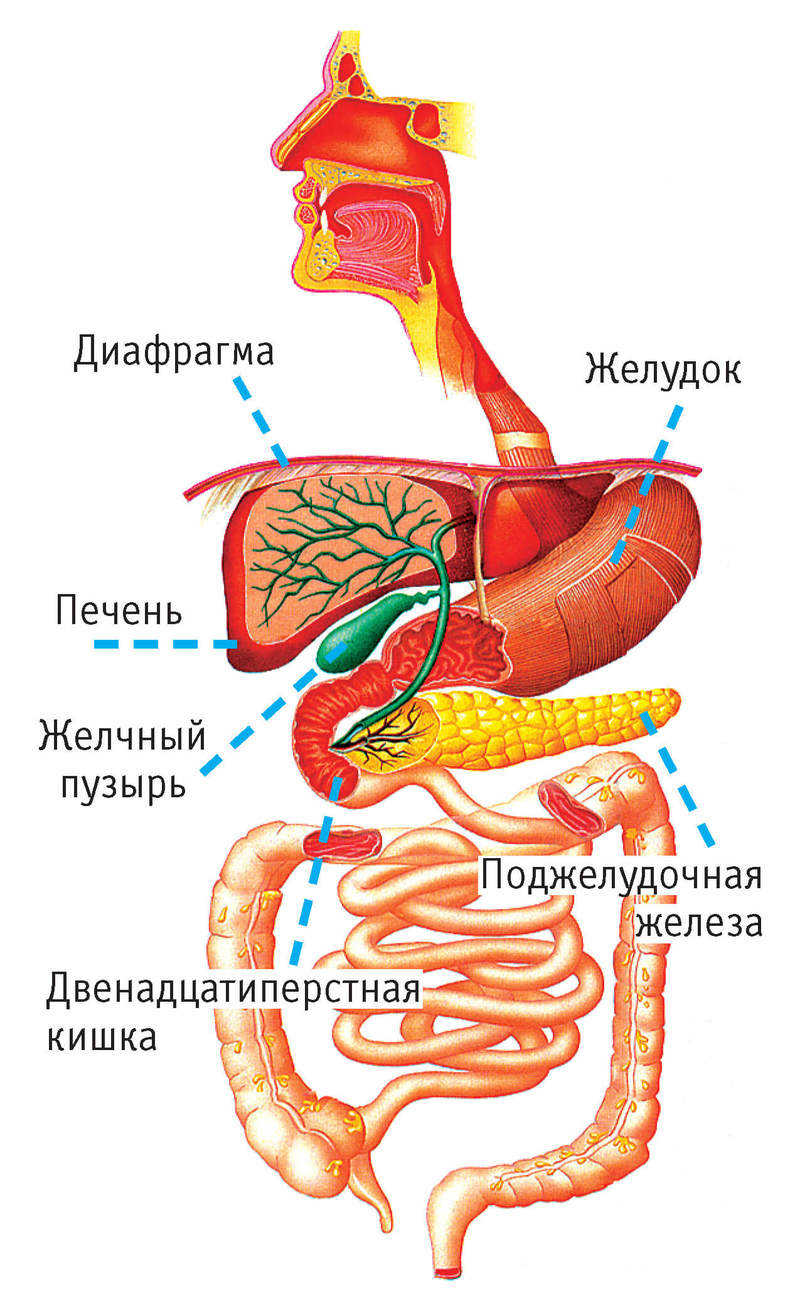
• Боли в челюсти
• Храп во сне
• Ярко-бордовый язык
• Болезненные месячные
• Желтизна глаз и кожи
• Боль в правом плечевом суставе
Кроме того, болезни печени и желчного пузыря приводят к панкреатиту. Кстати панкреатит нет смысла лечить сам по себе. С ним нужно работать только после приведения в порядок желчного пузыря.
При болезни печени также может возникать варикозное расширение вен. Хотя бывают и другие причины варикоза.
Почти всегда при нарушении функции печени и желчного пузыря возникают воспалительные процессы в кишечнике, нарушение его микрофлоры, проникновение в кишечник паразитов. Это приведет к метеоризму, вздутию живота.
• Избыточная эмоция - гнев
• Стресс на работе
• Отравление (алкоголизм в том числе)
• Поражение гельминтами
• Неправильное питание (особенно при избытке мяса в пище)
• Последствия операций на других органах (например аппендэктомия)
• Холецистит
• Дискинезия желчевыводящих путей
• Гепатит
• Гепатоз
• Цирроз печени

Как лечить печень и желчный пузырь
Лучше всего обратиться к висцеральному терапевту или специалисту по альтернативной медицине. При самолечении важно понять причину болезни. Определив ее, нужно работать над собой. Скорректировать диету. Меньше есть мяса, жирного. Контролировать эмоции, особенно гнев.
Полезно лечение печени травами и некоторыми растительными продуктами.
Хорошо себя зарекомендовали:
• Черная редька (ее сок)
• Бессмертник (трава, продается в аптеке)
• Расторопша (сок из травы, семена, масло из семян)
• Пижма (трава, убивает паразитов)
• Тыква (можно есть сырую, а можно приготавливать сок)
Пиявки, банки, традиционная китайская медицина при нормальной квалификации специалиста также будут полезны.
Абсолютно точно могу сказать, что лечение печени методами официальной медицины не даст хорошего эффекта. А порой даже наоборот, усугубляет состояние.
Существуют безоперационные методы удаления камней в желчном пузыре. Автор данной статьи делает это с помощью висцеральной терапии и ТКМ. Хотя существуют очень запущенные случаи, когда операция неизбежна. Но таких случаев не больше 5%.
Поймите простую истину. Удаление желчного пузыря не устраняет болезнь. Сегодня вы вырезали желчный пузырь, а завтра у вас образуются камни в печеночных протоках и оттуда их уже не достанут. После вырезания желчного пузыря может активироваться много других проблем. Например, хроническая диарея или хронический запор. Через несколько лет после удаления желчного пузыря велика вероятность появления диабета. После операции возникают спаечные процессы в месте разреза тканей. А это приводит к смещению органов брюшной полости. Желчный пузырь нужно сохранять, во что бы то ни стало. Удаление его оправдано только в экстренных случаях.
Если у вас здоровая печень вы не заразитесь гепатитом, даже если вам сделают инъекцию крови от больного человека. Вирусная природа гепатита несостоятельна. Это один из многих мифов официальной медицины. Вирусы, грибки, паразиты размножаются там, где есть предпосылки, но никак иначе.
Интересные факты:
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Читайте также:


