Гепатит с при сердечной недостаточности
Цирроз сердца (застойная гепатопатия) включает в себя спектр печеночных нарушений, возникающих в условиях правосторонней сердечной недостаточности. Клинически признаки и симптомы застойной сердечной недостаточности (ЗСН) преобладают над расстройством. В отличие от цирроза, вызванного хроническим употреблением алкоголя или вирусным гепатитом, влияние сердечного цирроза на общий прогноз четко не установлено. В результате, лечение направлено на лечение основной сердечной недостаточности.
Важно различать цирроз сердца и ишемический гепатит. Последнее заболевание может включать массивный гепатоцеллюлярный некроз, который вызван внезапным кардиогенным шоком или другим гемодинамическим коллапсом. Обычно внезапное и резкое увеличение уровня печеночной трансаминазы в сыворотке крови приводит к ее открытию. Несмотря на то, что цирроз сердца и ишемический гепатит возникают в результате различных основных поражений сердца (правосторонняя сердечная недостаточность в первом и левосторонняя недостаточность во втором), в клинической практике они могут присутствовать вместе.
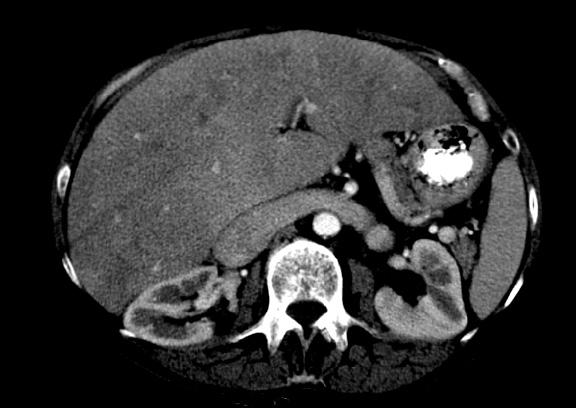
Цирроз сердца. Застойная гепатопатия с большой почечной веной.
Несмотря на свое название, цирроз сердца (который обычно подразумевает застойную гепатопатию, которая приводит к фиброзу печени) в редких случаях удовлетворяет строгим патологическим критериям для цирроза. Термины застойная гепатопатия и хроническая пассивная гиперемия печени являются более точными, однако название цирроза сердца стало общепринятым. В оставшейся части этой главы термин сердечный цирроз будет использоваться для обозначения застойной гепатопатии с фиброзом печени или без него.
Патофизиология
Декомпенсированная правожелудочковая или бивентрикулярная сердечная недостаточность приводит к передаче повышенного давления в правом предсердии к печени через нижнюю полую вену и печеночные вены. На клеточном уровне венозный застой препятствует эффективному дренированию синусоидального кровотока в терминальные печеночные вены. Синусоидальный стаз приводит к накоплению деоксигенированной крови, атрофии паренхимы, некрозу, отложению коллагена и, в конечном итоге, фиброзу.
Клиническая история
Симптомы ЗСН почти всегда маскируют желудочно-кишечные симптомы. Симптомы, как правило, прогрессируют незаметно, однако могут внезапно и резко проявиться в случаях констриктивного перикардита либо острой декомпенсации правого желудочка. У больных могут наблюдаться нарушения фермента печени, желтуха и дискомфорт в правом верхнем квадранте. Также сообщалось о случаях острой печеночной недостаточности.
В дополнение к застойной сердечной недостаточности, история болезни пациента может включать одно или несколько из следующих:
Ишемическая болезнь сердца
повышенное кровяное давление
Клапанная болезнь сердца
Хроническое злоупотребление алкоголем
Хроническая обструктивная болезнь легких
Симптомы можно разделить на симптомы, сопровождающие правожелудочковую сердечную недостаточность, и дополнительные признаки бивентрикулярной недостаточности.
Зависимый отек и увеличение веса
Увеличение обхвата живота
Боли в правом верхнем квадранте живота
Анорексия, тошнота и рвота
Симптомы, связанные с бивентрикулярной сердечной недостаточностью, следующие:
Пароксизмальная ночная одышка
Хрипы и / или кашель (то есть сердечная астма)
Беспокойство: многофакторные причины включают одышку, сердцебиение и повышенный симпатический тонус.
Физикальный осмотр
Признаки сердечной недостаточности преобладают в результатах физического обследования.
Отек обычно возникает в нижних конечностях и зависимых участках тела, которые могут прогрессировать до анасарки в случаях запущенной и сердечной недостаточности. Хронический отек может быть связан с пигментацией нижних конечностей, уплотнением и целлюлитом.
Яремное венозное давление повышено. Дальнейшее расширение вен шеи может быть вызвано применением давления на правый верхний квадрант в течение 1 минуты (т.е. гепато-яремный рефлюкс).
Парадоксальное повышение яремного венозного давления во время вдоха (т. е. признак Куссмаула) может указывать на констриктивный перикардит, правожелудочковую сердечную недостаточность, трикуспидальный стеноз или легочное сердце.
Хрипы при исследовании легких указывают на бивентрикулярную ЗСН. Снижение звуков базилярного дыхания от плеврального выпота также распространено.
Кардиологическое обследование может выявить нарушения, связанные с правожелудочковой недостаточностью, трикуспидальной регургитацией или с тем и другим.
Нарушение систолического стернального или левого парастернального подъема означает легочную и правую желудочковую гипертензию.
Третий и четвертый тоны сердца правого желудочка обычно оцениваются на нижней левой стернальной границе грудины или над мечевидным отростком. Правый желудочек S3 предполагает правожелудочковую недостаточность. Правый желудочек S4 является результатом сокращения правого предсердия в несоответствующий правый желудочек. Вдохновение увеличивает интенсивность обоих дополнительных тонов сердца.
Голососистолический, пронзительный шум трикуспидальной недостаточности часто сопровождает тяжелую дилатацию правого желудочка и недостаточность. Ропот лучше всего слышен на нижней левой границе грудины. Но в случаях серьезного расширения правого желудочка шум может смещаться так же далеко в сторону, как и левая среднеключичная линия. Шум усиливается при вдохе и уменьшается с выдохом.
Признаки легочной гипертонии включают тесно расщепленный S2 с громким легочным компонентом. Шум Грэма Стила от легочной гипертонической легочной регургитации – высокочастотный, дующий диастолический шум, начинающийся с громкого Р2 и продолжающийся через большую часть диастолы.
Часто встречается гепатомегалия, обычно представляющая собой твердую твердую печень.
Спленомегалия может быть найдена. У менее чем 10% больных проявляется желтуха.
Печеночная энцефалопатия встречается в редких случаях.
Анорексия, потеря веса и недоедание (т. е. сердечная кахексия) указывают на прогрессирующее заболевание сердца.
Причины
Причины цирроза сердца отражают многие этиологии правосторонней ЗСН, включая врожденные пороки сердца. Хотя тромбоз нижней полой вены и синдром Бадда-Киари имеют сходную патофизиологию, они классифицируются отдельно и не относятся к причинам цирроза сердца.
Наиболее частыми причинами цирроза сердца являются следующие:
Ишемическая болезнь сердца
Клапанная болезнь сердца
Первичная болезнь легких
Диагностика
Оцените степень печеночной недостаточности при помощи исследований функции печени, в том числе печеночные трансаминазы, щелочную фосфатазу, общий билирубин и альбумин.
Наиболее распространенным нарушением фермента печени является повышение уровня билирубина в сыворотке крови. У лиц с циррозом сердца может наблюдаться умеренное повышение уровня аспартатаминотрансферазы, аланинаминотрансферазы, щелочной фосфатазы и общего билирубина, а также незначительное понижение уровня альбумина.
Аномальные значения чаще встречаются у пациентов со средним правым давлением в предсердии, превышающим 10 мм рт. ст., и сердечными показателями менее 1,5 л /мин /м 2 .
Нарушения обычно остаются клинически бессимптомными и устраняются с компенсацией сердечной недостаточности.
Чрезмерное повышение АСТ и АЛТ может говорить о других причинах печеночной недостаточности, в том числе ишемический, токсический и вирусный гепатит.
Исследование 1960-х годов показало, что протромбиновое время имеет аномальные показатели у 80% больных с острой или хронической правосторонней сердечной недостаточностью.
Рентгенографические изображения могут показать кардиомегалию, легочную венозную гипертензию, интерстициальный или легочный отек или плевральный выпот. Плевральные выпоты, как правило, больше справа.
Эхокардиограмма может диагностировать основную причину цирроза сердца. Оценка бивентрикулярного размера, массы, функции, движения стенки и клапанов указаны.
Поскольку рестриктивная кардиомиопатия и сужение перикарда могут привести к циррозу сердца, особое внимание следует уделить параметрам диастолической функции, таким как митральный приток, течение легочной вены, митральный кольцевой поток и их реакции на дыхание.
КТ и МРТ помогают диагностировать рестриктивную и сужающуюся болезнь перикарда. Данные исследования также могут выявить увеличенный размер камеры сердца, гипертрофию желудочков, диффузную кардиомиопатию, заболевание клапанов и другие структурные нарушения, например, аритмогенную дисплазию правого желудочка. Эти диагностические методы могут измерить фракцию выброса и эффективно исключать цирроз сердца. Визуализация тела может выявить признаки цирроза сердца, в том числе гепатомегалию, застой в печени, увеличение нижней полой вены и спленомегалию.
Гипертрофия правого желудочка, отклонение правой оси и блокировка правой ножки пучка Гиса могут свидетельствовать о хронической перегрузке правого желудочка.
Процедура может быть показана больным с циррозом сердца и сердечной недостаточностью в случае установленных заболеваний коронарной артерии или подозрений на них. Исследование используется преимущественно для исследования анатомии коронарных артерий и необходимости реваскуляризации.
Лечение
Не было проведено никаких клиничесских исследований по лечению цирроза сердца. Поскольку нет данных, свидетельствующих о том, что наличие цирроза сердца ухудшает показатели смертности или заболеваемости, лечение направлено на основной источник повышенного правостороннего сердечного давления и печеночной венозной гиперемии.
Внимание обращается на следующее:
- Лечение выполняется в стационарных условиях, как для исключения ишемической болезни сердца, так и для внутривенного введения диуретиков.
- В большинстве случаев диурез является основой начальной медикаментозной терапии для облегчения симптомов.
- Если больной страдает эуволемией, необходимо применять бета-блокаторы и ингибиторы аса для контроля дисфункция левого желудочка.
- Совместные консультации со специалистами в области кардиологии и гастроэнтерологии.
Определенное лечение цирроза сердца иногда требует хирургического вмешательства, особенно когда основное структурное или анатомическое поражение вызывает симптомы, несмотря на максимальную медикаментозную терапию.
Виды хирургического вмешательства, которые могут быть использованы, следующие:
Коронарное шунтирование или чрескожная транслюминальная коронарная ангиопластика при ишемической кардиомиопатии
Восстановление или замена трикуспидального клапана при трикуспидальной регургитации или трикуспидальном стенозе
Перикардиэктомия (декортикация сердца) при констриктивном перикардите
Перитонеовенозный шунт не показан для лечения асцита сердца
Трансъюгулярный внутрипеченочный портосистемный шунтирование: оно, как правило, противопоказано из-за риска острой правосторонней декомпенсации из-за увеличения венозного возврата.
Трансплантация сердца может рассматриваться в качестве терминальной стадии кардиомиопатии. Наличие цирроза сердца со значительным фиброзом печени считается противопоказанием к трансплантации. Хотя применяются стандартные критерии трансплантации, следует учитывать несколько предостережений.
За редким исключением (к примеру, острый инфаркт миокарда правого желудочка), прием диуретиков является основой первичного лечения цирроза сердца. Поскольку сердечный цирроз является прямым осложнением повышенного центрального венозного давления, эффективный диурез должен улучшить печеночные нарушения. Отсутствие улучшения должно спровоцировать поиск первичной болезни печени.
Помимо диуретиков, медикаментозная терапия должна быть направлена на лечение основной сердечной недостаточности и коррекцию источника повышенного правостороннего сердечного давления.
Похожие материалы:
Рейтинг записей
Особая ранимость печени при недостаточности правого сердца объясняется тем, что печень является ближайшим к сердцу резервуаром, способным депонировать большое количество крови и тем самым значительно облегчать работу правого желудочка сердца.
Увеличение печени является центральным звеном в развитии недостаточности правого сердца. Особенно это относится к таким заболеваниям, как митральный стеноз с недостаточностью трехстворчатого клапана, слипчивый перикардит, легочное сердце, а также другие заболевания сердца, плевры, легких, диафрагмы, приводящие к слабости систолы правого желудочка.
ЗАСТОЙНАЯ ПЕЧЕНЬ
Наиболее часто наблюдается картина застойной печени. В результате различных поражений сердца наступает застой в правом предсердии, повышается давление в печеночных венах и наступает расширение центральных вен. Замедление кровообращения усиливает переполнение кровью центральных вен, центральной части долек и развивается центральная портальная гипертония, имеющая преимущественно механическое происхождение, затем присоединяется гипоксия. С помощью катетеризации вен печени у больных с недостаточностью кровообращения было показано, что в них содержится меньше кислорода, чем в нормальных условиях.
Постоянно повышенное давление в печеночных венах вызывает центролобулярный некроз клеток печени, который встречается при всех формах поражения сердца, но особенно пи недостаточности трехстворчатого клапана, митральном стенозе и слипчивом перикардите.
Наряду с расширением капилляров и центролобулярным некрозом начинается разрастание соединительной ткани. На периферии долек, где кровоснабжение хуже, наступает ожирение печеночных клеток. Если устраняется венозный застой, происходит регенерация центролобулярных клеток и печень восстанавливает свою первоначальную структуру. Правда, ряд авторов отметили, что при снижении венозного давления не всегда устраняется венозный застой, то же относится и к гистологической картине печени.
Застойные явления клинически выражаются в увеличении печени, нижний край ее достигает пупка, твердый, ровный и чувствителен при пальпации. Чувствительность увеличенной печени – ранний признак застоя, что предшествует отекам. Иногда она движется, пульсирует, так что можно наблюдать печеночный пульс. Пульсация встречается в период желудочковой систолы, имеет значение печеночно-ягулярный рефлюкс. Эти явления динамического характера наблюдаются чаще при недостаточности трехстворчатого клапана.
Больные могут жаловаться на спонтанные боли в правой половине живота, по интенсивности похожие на те, которые бывают на ранней стадии инфекционного гепатита. Очевидно, они связаны с натяжением нервных окончаний капсулы печени. Часто отмечается чувство тяжести, натяжения и полноты, наступающее во время еды и сохраняющееся долго после нее. Ухудшается аппетит, появляется тошнота и рвота, плохое самочувствие. Диспепсические явления связаны еще и с застойными явлениями в желудочно-кишечном тракте.
При застойной печени может развиться асцит, в происхождении которого имеют значение: повышение давления в венах печени, снижение содержания альбуминов в сыворотке и задержка натрия. Больные, у которых развивается асцит, чаще имеют особенно высокое венозное давление, низкий сердечный выброс в сочетании с тяжелыми центролобулярными повреждениями клеток.
Функциональные пробы печени обычно изменяются. Несколько повышается содержание билирубина и понижается уровень альбуминов в сыворотке крови. Наиболее выраженные изменения наблюдаются при применении функциональных проб, отражающих собственно функции печени (бромсульфалеиновый тест, радиоизотопное исследование). Правда, клинические симптомы застойной печени маскируются другими признаками расстройства кровообращения.
Сопоставление морфологических исследований и функционального состояния печени у больных с декомпенсацией сердца и застойной печенью показывает, что изменения функциональных проб сочетаются с центролобулярным некрозом и атрофией клеток печени. Эти изменения еще могут рассматриваться как показатели цирроза печени, что важно отметить, так как нередко в практике появление изменения функциональных проб ошибочно отождествляют с циррозом печени.
Застойная печень специального лечения не требует. Применение пиявок на область печени на фоне кардиальной терапии способствует действию диуретических препаратов. показаны также бессолевая достаточно калорийная диета с достаточным количеством белка и витаминов.
КАРДИАЛЬНЫЙ ЦИРРОЗ
Фиброзные изменения в печени встречаются вторично в результате аноксии, центролобулярного некроза и репаративных процессов. это центральный фиброз в дальнейшем может привести к центролобулярному циррозу. Устойчивые и часто повторяющиеся повышения давления в венах приводят к постепенной конденсации и коллапсу ретикулярной ткани с пролиферацией соединительной ткани. При продолжающемся повреждении сердца нити соединительной ткани простираются к центральным венам соседних полей, связывая их друг с другом и вызывая образование ложных долек.
О кардиальном циррозе печени можно говорить в тех случаях, когда имеются изменения в архитектонике, то есть наблюдаются три основных условия: (1) деструкция паренхиматозных клеток; (2) процессы регенерации; (3) пролиферация соединительной ткани.
Относительна редкость этих изменений, а значит, и развития истинного цирроза зависят от того, что при декомпенсации сердца происходят не истинные, но постоянные поражения печени. Большинство больных умирает раньше развития пролиферации соединительной ткани и регенераторной фазы. Имеет также значение тот факт, что в конечной стадии декомпенсации застойные и дистрофические процессы в печени являются постоянными, что не бывает периодов ремиссии, когда появляются условия для узловой регенерации. Истинный цирроз печени составляет 0,4% всех аутопсий.
Кардиальный цирроз печени имеет следующую патологоанатомическую картину. Стенки расширенных центральных вен склеротичны и утолщены. Число капилляров и анастомозов между печеночной и воротной веной увеличивается. В результате разрастания соединительной ткани, центральная вена трудно распознается. Желчные пути пролиферируют и возникают островки регенерации. Самым характерным для кардиального цирроза является резко выраженная степень фиброза в центральных зонах и сдавление воротной вены разросшейся соединительной тканью. Очевидно, поэтому возник термин кардиального фиброза, которым многие авторы рекомендуют называть это повреждение печени.
Несмотря на некоторые особенности морфологического развития кардиального цирроза, клиническая его симптоматика во многом тождественна портальному циррозу. При осмотре больного довольно часто отмечается небольшая желтушность кожных покровов. Соединение желтухи с имеющимся цианозом придает кожным покровам своеобразный вид.
Печень в этих случаях не очень большая, но твердая, с острым краем и с мелкой узловатостью поверхности, иногда увеличивается селезенка. Пульсация печени исчезает, развивается асцит. Особенно трудно решить, чем обусловлен асцит – сердечно-сосудистой недостаточностью или поражением печени. Развитие асцита после длительного периода отеков, наступающее уменьшение и уплотнение печени, увеличение селезенки и гипоальбуминемия дают основания для диагноза кардиального цирроза. В этих случаях асцит, как и другие признаки цирроза, сохраняются даже после успешного лечения сердечно-сосудистой недостаточности (исчезают отеки и др.).
У больных кардиальным циррозом печени часто наблюдается плохая переносимость медикаментов, особенно повышена чувствительность к наперстянке и строфантину, по-видимому с нарушением обезвреживающей функции печени.
Основанием для диагноза кардиального цирроза является наличие длительной декомпенсации при таких заболеваниях, как митральный стеноз с недостаточностью трехстворчатого клапана, слипчитвый перикардит, легочное сердце. Функциональное исследование печени выявляет выраженные нарушения ее функции. Так, наряду с гипоальбуминемией может повышаться уровень гаммаглобулинов и билирубина, становятся положительными осадочные реакции, иногда снижаются показатели пробы Квика-Пытеля. При радиоизотопном исследовании функции печени наблюдаются выраженные ее нарушения.
Наличие кардиального цирроза само по себе не ухудшает существенно прогноза и, если поражение сердца подается лечению, цирроз может протекать латентно, без наклонности к периодическим обострениям процесса.
КАРДИАЛЬНАЯ ЖЕЛТУХА
Несмотря на то, что явная желтуха у больных с явлениями застоя печени и кардиального цирроза встречается редко, концентрация билирубина в сыворотке повышается остаточно часто. Желтуха встречается с одинаковой частотой как при застойных явлениях в печени, так и при сердечном циррозе. Многие авторы получили статистическую корреляцию между интенсивностью желтухи и венозным давлением в правом сердце. Кроме того в развитии желтухи имеет значение инфаркт легких. Так, из 424 аутопсий погибших от болезней сердца желтуха была у 4%, из них в 10,5% случаев был инфаркт (Kugel, Lichtmann).
Желтушность кожных покровов и склер при кардиальном циррозе невелика, кожный зуд отсутствует. Обращает внимание на себя неравномерная окраска кожных покровов. Так, в местах массивных отеков кожа не окрашена в желтый цвет в связи с тем, что циркулирующий в крови билирубин связан с белком и не поступает в отечную жидкость. У небольшого числа больных желтуха приобретает черты механической: интенсивное, с сероватым оттенком окрашивания кожи, отмечаются пигменты в моче и светлый кал.
Механизм желтухи при расстройствах кровообращения различный.
(1) Печеночная желтуха. Существует предположение, что при поражении сердца клетки печени неадекватно экскретируют все пигменты и действительно самая интенсивная желтуха отмечается у больных с тяжелым и распространенным некрозом клеток печени. Однако имеются исключения из этого правила, когда при недостаточности трехстворчатого клапана с тяжелыми поражениями печени желтухи не наблюдается.
(2) Механическая желтуха. Сдавление желчных капилляров в связи с резким повышением венозного давления внутри долек, а также образование тромбов в желчных канальцах, как следствие замедленного тока желчи в билиарной системе, создают условия для холестаза.
(3) Гемолитическая желтуха часто сочетается с геморрагиями в тканях, особенно инфарктами легких. Известно внезапное появление желтухи при клинической картине инфаркта: будь то легкого, селезенки или почек, в то время как инфаркты той же локализации, но без поражения сердца не дают желтухи.
В очаге инфаркта создается дополнительное депо гемоглобина, из которого образуется билирубин. Этот избыток пигмента не может связываться измененными клетками печени. Rich и Resnik вводили в ткань больных с пороком сердца количество крови, соответствующее тому, которое обнаруживается пи инфаркте легкого, и отмечали повышение билирубина сыворотки крови. Наблюдается также избыток пигмента в тканях при застое в легких на почве поражения сердца, так как и без инфаркта, застойные явления в легких приводят к разрушению гемоглобина.
Следовательно, желтуха при поражениях сердца в большинстве случаев смешанного типа; наибольшее значение имеют поражения клеток печени и перегрузка их пигментом в результате инфарктов, что подтверждается и лабораторными данными. Моча темная с повышенным количеством уробилина, при интенсивной желтухе обнаруживаются и другие желчные пигменты; кал темный с повышенным количеством стеркобилина, в отдельных случаях серого цвета с уменьшением выделения пигмента. В крови определяется повышенное количество билирубина, чаще с прямой реакцией ван ден Берга.
Лечение направлено главным образом на профилактику и терапию основного заболевания. Кроме того, наличие поражения печени требует диеты – стол №5, комплекс витаминов, при необходимости желчегонные препараты, по строгим показаниям кортикостеоиды
Понравилась статья? Поделись ссылкой
Полезная информация, организации инвалидов, знакомства

Сердечная недостаточность (СН) в большинстве случаев связана с нарушением функции сердечной мышцы. При СН снижается уровень обеспечения организма метаболическими потребностями.
Сердечную недостаточность можно разделить на:
Для систолической СН характерно нарушение сократительной способности сердца. А для диастолической характерен сбой релаксационной способности мышцы сердца и дисбаланс в наполняемости желудочков.
Причины
Причинами СН могут являться:
- Органические нарушения;
- Функциональные нарушения;
- Врожденные дефекты;
- Приобретенные заболевания и т. д.
Симптомы СН
Физически СН проявляется в снижении трудоспособности и переносимости физических нагрузок. Это демонстрируется появлением одышки при сердечной недостаточности и быстрой усталости. Все эти симптомы связаны с количественным уменьшением сердечного выброса или задержкой жидкости в организме.
Как правило, правожелудочковая СН характеризуется целым списком расстройств печени. Тяжелые застои в печени практически всегда протекают бессимптомно и выявляются только при лабораторных и клинических исследованиях. К основным патологиям развития печеночной дисфункции относится:
- Пассивный венозный застой ( из-за увеличения давления вследствии наполнения);
- Нарушение циркуляции крови и снижение сердечного выброса.
Осложнения СН

При увеличении ЦВД (центрального венозного давления), как следствие, может вырасти уровень ферментов печени и прямого и непрямого сывороточного билирубина.
Ухудшение перфузии, полученное резким снижением сердечного выброса, способно закончится гепатоцеллюлярным некрозом с повышенным сывороточным аминотрансферазным показателем. “Шоковая печень” или кардиогенный ишемический гепатит, является результатом ярко выраженной гипотонии у больных страдающих СН.
Кардиальный цирроз или фиброз может стать итогом долготекущей гемодинамической дисфункции, что чревато функциональным расстройством печени, сопровождающимся коагуляционными проблемами, а так же, ухудшение усвояемости некоторых сердечно-сосудистых препаратов и сделать их нежелательно токсичными, снижению выработки альбумина.
Определить точную дозировку данных препартов, к сожалению, сложно.
Если рассмотреть данную проблему с позиции патофизиологии и гистологии, то мы увидим, что, проблемы с печенью, связанные с венозным застоем, характерны для пациентов с правосторонним типом СН, смежным с повышенным давлением в правом желудочке. и не важно, чем вызвана правосторонняя СН. Любой случай может стать отправной точкой печеночного застоя.
Факторы возникновения застоя в печени
К таким причинам можно отнести:
- Констриктивный перикардит;
- Легочная гипертензия тяжелой степени;
- Стеноз митрального клапана;
- Недостаточность трехстворчатого клапана;
- Легочное сердце;
- Кардиомиопатия;
- Последствия операции Фонтена, при легочной атрезии и синдроме гипоплазии левых сердечных отделов;
- Трикуспидальная регургитация ( в 100% случаев). Возникает из-за правожелудочкового давления на вены и синусойды печени.
При приближенном изучении структуры застойной печени наблюдается ее общее увеличение. Окрас такой печени приобретает фиолетовый или красноватый оттенок. При этом она снабжена полнокровными печеночными венами. На разрезе четко видны зоны некроза и кровоизлияний в 3-ей зоне и неповрежденных или изредка стеатозных участков в 1 и 2 зонах.
Микроскопическое исследование венозной печеночной гипертензии показывает нам полнокровные центральные вены с синусойдным застоем и гемморагиями. Безразличие и бездействие в данном вопросе приводит к кардиальному фиброзу и циррозу печени по кардиальному типу.
Глубокая системная гипотензия при инфаркте миокарда, усугубление СН и легочная эмболия часто становятся вескими причинами для развития острого ишемического гепатита. Такие состояния как: синдром обструктивного апноэ во время сна, дыхательная недостаточность, повышенная метаболическая потребность являются сигналом ишемического гепатита.
Гепатит и СН

Применение термина “гепатит” в данном случае, не совсем корректно, так как воспалительных состояний, которые дает инфекционный гепатит, мы не наблюдаем.
развитие хронической гипоксии в печени сопровождается специфическими защитными процессами. Этот процесс характеризуется увеличением добычи кислорода клетками печени из мимо ( через печень) протекающей крови. Но есть условия при которых данный защитный механизм не действует. Это сохраняющаяся неадекватная перфузия органов мишеней, тканевая гипоксия и острая гипоксия. В случае повреждения гепатоцитов происходит резкое повышение: АЛТ, АСТ, ЛДГ, протромбинового времени в сыворотке крови. Так же возможно наступление функциональной почечной недостаточности.
Временное развитие кардиогенного ишемического гепатита варьируется от 1-го дня до 3-ёх. Нормализация же заболевания наступает начиная с пятого по десятый день с момента первого эпизода заболевания.

Клинические проявления у пациентов с левосторонней СН представлены:
- Одышкой;
- Ортопноэ;
- Пароксизмальными ночными одышками;
- Кашлем;
- Быстрым наступлением усталости.
Для правосторонней СН характерны:
- Переферические отеки;
- Асцит;
- Гепатомегалия;
- Тупые растягивающие боли в верхнем правом квадранте живота (редко).
Гепатомегалия присуща правосторонней хронической СН. Но случается, что гепатомегалия развивается и при острой СН.
Для асцита отводится только 25% часть от общего числа болеющих. Что касается желтухи, то она, в основном, отсутствует. Бывает пресистолическая пульсация печени
Протекает ишемический гепатит, в процентном большинстве случаев, доброкачественно.
Диагностика
Диагностируется непреднамеренно при выявлении ферментативного повышения после системной гипотензии. Но системная гипотензия приводит не только к повышению ферментов печени. Так же после подобных эпизодов увеличивается креатенин, может появиться тошнота, рвота, нарушение пищевого поведения, болевые симптомы в правом верхнем абдоминальном квадранте, олигурия, желтуха, тремор, печеночная энцефалопатия.
Для выявления заболевания проводят биохимическое исследование крови. При гепатомегалии умеренно повышается АСТ, АЛТ, ЛДГ, ГГТ и щелочная фосфатаза. Общий билирубин редко переходит границу 3 мг/дл.
Перфузионные нарушения печени, как результат сниженного сердечного выброса лабораторно проявляюится в: повышении билирубина 14 до 21 мг/дл (желтуха), АСТ выше 11норм, ЛДГ, повышение уровеня АЛТ, увеличение протромбинового времени. Характерно, так же, соотношение повышенного ЛДГ и АЛТ не достигающее 1,4.
Клинические проявления ишемического гепатита можно принять за вирусный гепатит симптомы которого весьма схожи с ишемическим гепатотитом. Но в отличие от острого вирусного гепатита, ишемический гепатит успешно лечится при успешной терапии СН. Давняя СН сопровождается нарушением синтеза альбумина, что ведет к гипоальбуминемии, характеризующейся усиленной задержкой жидкости в организме.
Читайте также:


