Грипп и острые респираторные заболевания в вооруженных силах

В нашей армии вспыхнула эпидемия из-за плохих условий содержания солдат.
В одной из российских армейских частей вспыхнула эпидемия ОРВИ и пневмонии, в результате которой уже скончались двое солдат-срочников. Как утверждают родители служащих, в части ужасные условия содержания, нет горячей воды и медикаментов. Именно поэтому, говорят они, заболели уже порядка 600 человек. Со своей стороны официальные ведомства эти цифры опровергают и утверждают, что ситуация находится под контролем.
В воинской части номер 20115 в городе Острогожске Воронежской области произошла вспышка острой респираторной вирусной инфекции (ОРВИ) и пневмонии, сообщают российские СМИ. В результате эпидемии двое солдат скончались.
Достоверных сведений о том, сколько именно солдат заражены, нет. Официальные данные и данные из неофициальных источников поступают крайне противоречивые. Так, журналисты со ссылкой на собственные источники пишут, что заразились от 120 до 600 солдат, в то время как представители армии утверждают, что эти цифры в несколько раз завышены.
Командир Цыбульников уверяет, что уже доложил своему руководству о реальных цифрах. Однако, судя по официальным сообщениям, рассылаемым Минобороны, с докладом они еще, скорее всего, ознакомиться не успели.
Баня раз в две недели
Как выяснило издание Life News, к массовому заболеванию военнослужащих привело отсутствие горячей воды и нехватка медикаментов для лечения простудных заболеваний. Родители солдат рассказали порталу, что в части нет даже душа, только один раз в две недели для срочников топят баню. Из лекарств больные принимают только жаропонижающие таблетки, которые не дают никакого эффекта, кроме временного снижения температуры.
При этом врачи считают, что командиры острогожской части самостоятельно пытались лечить срочников в собственной медсанчасти до той поры, пока два солдата не умерли. То есть руководство воинской части № 20115 до последнего пыталось замолчать вспышку, не докладывая о растущем с каждым днем количестве больных даже своему армейскому начальству.
Больных срочно доставили в медсанчасть, где за их лечение принялись местные фельдшеры, пытавшиеся справиться с болезнью имеющимися в распоряжении медикаментами.
Замглавы Департамента здравоохранения Воронежской области, комментируя сложившуюся ситуацию, удивляется, почему командование части настолько затянуло с докладом о больных - эпидемию можно было взять под контроль, вовремя заручившись помощью профессиональных медиков.
Минздраву доложили о смерти только одного солдата, подтвердив, что он умер прямо на территории части. Причем парень не был госпитализирован при первых признаках пневмонии, как и несколько десятков его сослуживцев.
По данным прокурора, житель Тульской области, проходивший срочную военную службу в Острогожске, скончался в середине сентября от пневмонии в военном госпитале. В июле в Воронежском военном госпитале от менингита скончался еще один солдат, служивший в этой же части.
СК проверит действия лечащего врача Смирнова при оказании ему медицинской помощи. Также будут исследованы условия службы и проживания военнослужащих на территории воинской части в Острогожске. По результатам проверки СК примет решение о возбуждении уголовного дела.
Эпидемии в армии стали привычным делом
Этой же зимой аналогичная эпидемия произошла в Черняховском гарнизоне в Калининградской области, где в военный госпиталь с пневмонией попали более 20 солдат. Причиной воспаления легких стало неотапливаемая казарма, где жили солдаты. В Мордовии 26 новобранцев, проходивших срочную службу в Саранске, были также в экстренном порядке госпитализировали в республиканскую инфекционную больницу с высокой температурой и головной болью.
В декабре прошлого года ОРВИ в военной части 21005 в Юрге Кемеровской области заболели более 200 солдат.
Мощный общественный резонанс вызвала вспышка заболевания зимой 2009 года в Еланском гарнизоне Свердловской области. Тогда в течение нескольких недель в медицинские военные учреждения поступили более ста военнослужащих, больных пневмонией. Один из заболевших призывников скончался. После его смерти было возбуждено уголовное дело по статье 109 УК РФ - причинение смерти по неосторожности. Также было возбуждено дело по статье 236 УК РФ - нарушение санитарно-эпидемиологических правил.
Заметили ош Ы бку Выделите текст и нажмите Ctrl+Enter
Грипп — это острое инфекционное вирусное заболевание с воздушно-капельным механизмом передачи.
ОРВИ — острые респираторные вирусные инфекции с воздушно-капельным механизмом передачи, вызванное другими вирусами (аденовирус, парагрипп, коксаки, коронаровирус и др.).

По данным ВОЗ, во всем мире каждый год эпидемии гриппа сопровождаются развитием примерно 3-5 млн. случаев тяжелых форм заболевания и около 250 000 – 500 000 случаев смерти.
Данные состояния в период вспышек (осень, зима) могут за очень короткие сроки поражать большие массы людей, что приведет к большим трудопотерям и нанесет немалый урон работодателям, а также здоровью человека. Конечно, обычные ОРВИ не так страшны для здоровья, как грипп, от которого бывают смертельные случаи. Наиболее больший урон нанесут данные инфекции в вооруженных силах где за очень короткие сроки может подрываться боеготовность целых частей. В связи с этим, в армии профилактике ОРВИ, ОРЗ и гриппа придают наибольшее значение. Где до 25% всех вирусных инфекцию могут осложняться пневмонией.

Эпидемия гриппа в нашей стране, как правило наступает раз в год в осенне-зимний период что связано с наиболее благоприятными для распространения вируса погодными условиями и одновременно неблагоприятными погодными условиями для нашего иммунитета. Каждый год грипп обладает разными свойствами в силу своих постоянных мутаций.
Грипп и другие ОРВИ являются очень заразными (высоко контагиозными) заболеваниями и в местах с большой скученностью народу распространяются очень быстро. Тогда тут же вопрос: почему одни люди болеют, а другим хоть бы что, ничего не берет, хотя они находились в одинаковой среде?

Тут все дела в восприимчивости нашего организма к вирусам, которая напрямую зависит от своевременной и адекватной реакции нашей иммунной системы. Одних людей природа от рождения наградила сильным иммунитетом, другие путем различных способов повышают свой иммунитет и поэтому если и болеют, то редко и в легкой форме.
Как же спасти свое здоровья от вирусной инфекции в неблагополучный период?
Как и всегда принципы будут разделяться на немедикаментозные и медикаментозные.
Начнем с немедикаментозных: первое это нужно избежать контакт с больными и носителями, выделяющих зараженный аэрозоль и недопущению попадания его на ваши слизистые оболочки. В связи с обыденной жизни, где работа и путь к работе связан непосредственно с контактированием с различного рода группами людей — это, пожалуй, самая сложная задача. Если, конечно, не переждать весь эпидемиологически опасный период дома, а это с ноября по конец февраля. Думаю, не каждый может позволить себе такое, да и 4 мес. дома с ума можно сойти.

В связи с этим профилактическими мероприятиями будет ношение маски, которая будет препятствовать попаданию зараженного аэрозоля в дыхательные пути. Но не стоит обольщаться, что надев маску вы не заразитесь, так как эффективность ее невысока и при высоких концентрациях вируса в воздухе будет все равно, что и без маски. Например для эффективной защиты от гриппа на 30 минут нужно носить маску из 12 слоев.
В нашей стране как-то все стесняются надевать маски, например, передвигаясь в общественном транспорте, как это распространено в странах Азии. Там даже стали разрабатывать и продавать маски с различными дизайнами. Не стоит забывать, что маску нужно часто менять или хорошо проглаживать утюгом.
Следующими немедикаментозными способами профилактики гриппа являются любые процедуры, укрепляющие общий иммунитет: закаливание, умеренные физические нагрузки, ежедневное употребление в пищу лука, чеснока, витаминов.

Не стоит забывать о проветривании помещений и влажной уборки, особенно это очень важно рабочих и жилых зонах с большой концентрацией людей на м 3 объема помещения. Вирусы не устойчивы во внешней среде и при простом проветривании быстро погибают и не успевают никого заразить. Чаще мойте руки с мылом, особенно если работа связана с клиентами и после передвижения в общественном транспорте (для этого еще можно использовать специальные спиртсодержащие жидкости для рук).
Плавно переходим к средствам профилактики гриппа и ОРВИ.
Употребляйте в пищу больше витаминов, лучше натуральных продуктов питания (овощи, фрукты, мясо, рыба), в осенне-зимний период после сборки урожая в продуктах их достаточно, и они лучше усваиваются в отличие от синтетических. Можно приобрести витаминные комплексы: компливит, Био-Макс, витрум и др. дополнение витаминам из продуктов.

Просто так поедать только витаминные комплексы без толку, так как усвояемость их ничтожна мала, а есть мнения, что такие витамины вообще, кроме эффекта плацебо ничего не несут.
Профилактическими средствами от гриппа могут быть те же самые специфические препараты, которые мы используем для лечения, но только схемы будут другими (на самих картинках схемы лечения, под ними профилактики). Использование их для профилактики не самое дешевое занятие, если учесть, что их защитное действие распространяется только на время приема. Так что лучше приберегите их для лечения.
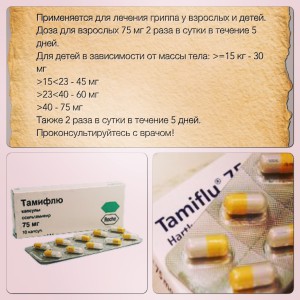
Тамифлю дети и взрослые > 12 лет по 75 мг в сутки не менее 10 дней после контакта с больными не позднее 2-х дней. Во время эпидемии 75 мг в сутки в течение 6 недель. Дети в зависимости от массы тела см. таблицу.
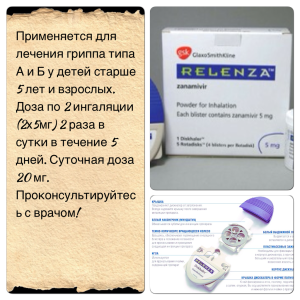
Реленза — дети и взрослые старше 5 лет по 2 ингаляции 1 раз в стуки в течение 10 суток. в период эпидемии длительность применения может быть продлена до 1 месяца.

Ингавирин 90 мг 1 раз в стуки в течение 10 дней — не доказано какое-либо действие в отношении гриппа и ОРВИ . Применяться не может.

Ремантадин 1 таблетка в день в течение 10 дней. Препарат старый. Действие слабое, в связи с большой устойчивостью вируса гриппа к нему.
Неспецифические препараты против гриппа, а также и других ОРВИ, повышающие действия интерферона в организме, что стимулирует наш общий иммунитет: кагоцел, арбидол.

Арбидоол 200 мг 1 р в сут. продолжительностью 10 дней. — доказательная база имеется, но неоднозначная. Во всемирной организации здравоохранения и FDA не зарегистрирован.
Кагоцел первые 2 дня по 2 таб. 1 р. в день, 5 дней перерыв, потом цикл повторять. Длительность таких циклов от 1 недели до нескольких месяцев. Данный препарат не доказал своей эффективности и целесообразности применения против Гриппа и ОРВИ. Его нет даже в наших российских рекомендациях по лечению ОРВИ, не говоря уже о зарубежных. Во всемирной организации здравоохранения и FDA не зарегистрирован, поэтому пока не может применяться в лечение и профилактики гриппа и ОРВИ.
Одной из главной профилактической процедурой является массовая вакцинация против гриппа. Прививаться следует в до эпидемический период. Вакцина это генетический материал вируса, который распознается нашими иммунными клетками, запоминается в базе данных и вырабатываются антитела, которые на любое другое последующее внедрение этого чужеродного генетического кода уже умеют распознавать его и будут уничтожать. Вакцины разрабатываются в специализированных учреждениях: НИИ гриппа.
Такой институт есть в г. Санкт-Петербург, где путем многочисленных испытаний, в том числе и на людях испытывают такие вакцины.

НИИ гриппа, Санкт-Петербург, ул. проф. Попова 15/17.
Вакцины Гриппол и Гриппо-Плюс вызывают формирование высоко специфического иммунитета против вируса гриппа типа А (H1N1 – свиной грипп, Н3N2) и В. Эффект наступает на 8-12 сутки после вакцинации и держится до 12 месяцев. Однако есть противопоказания, не забудьте проконсультироваться с врачом.

Проведение профилактических мероприятий может помочь вам избежать грипп и другие ОРВИ, либо переболеть ими в облегченной форме. Но нельзя на 100% дать гарантию, что профилактика окажется эффективной, так как очень многое будет зависеть от восприимчивости вашего организма к внедрению (вирулентности) вируса и способности противостоять размножению в нем.
Когда человек переносит грипп, потом как правило, развивается стойкий иммунитет, но этот вирус каждый год разный, так как подвержен постоянным внутритиповым мутациям.

Ежегодно в осенне-зимний период активизируется циркуляция вирусов гриппа и других респираторных вирусов, которые быстро передаются от человека к человеку воздушно-капельным путем, вызывая массовую заболеваемость населения вплоть до ее эпидемического уровня. Грипп и ОРВИ относятся к числу наиболее массовых инфекционных заболеваний, на их долю ежегодно приходится до 90-95% в структуре регистрируемой инфекционной заболеваемости. По данным статистических наблюдений каждый взрослый человек в среднем в год болеет в 2 раза респираторными инфекциями, школьник – 3 раза, ребенок дошкольного возраста – 6 раз.
Что нужно знать о гриппе и ОРВИ:
Грипп – чрезвычайно контагиозное острое инфекционное заболевание, легко передающееся от человека к человеку и распространенное повсеместно. Каждый человек абсолютно восприимчив к вирусам гриппа.
Источник инфекции - больной человек. В период эпидемии чаще болеют дети и взрослые молодого возраста.
Группы риска по развитию тяжелого течения гриппа:
- дети до 2-х летнего возраста,
- пожилые люди старше 60 лет,
- люди, страдающие хроническими заболеваниями органов дыхания, включая бронхиальную астму, сердечно-сосудистой системы, нарушением обмена (сахарным диабетом, ожирением), почек, органов кроветворения, ослабленным иммунитетом, в том числе инфицированные ВИЧ, а также дети и подростки, длительно принимающие аспирин.
Острые вирусные респираторные инфекции вызываются целой группой респираторных вирусов, чаще это аденовирусы, вирусы парагриппа, респираторно-синцитиальный вирус (РС-вирус), коронавирус, риновирус. Общим для этих вирусов является поражение верхних дыхательных путей человека, сопровождающееся насморком, болями в горле, явлениями интоксикации, но есть и особенности клинической картины, которые может отличить врач. ОРВИ протекают легче гриппа с менее выраженной интоксикацией организма, реже развиваются тяжелые осложнения.
Поэтому профилактика гриппа и ОРВИ, позволяющая избежать или смягчить такие последствия, более чем актуальна.
Какие существуют способы профилактики гриппа и ОРВИ?
В настоящее время одним из эффективных способов профилактики является вакцинация.
Иммунизация против гриппа проводится перед началом эпидемического сезона, оптимальные сроки сентябрь-ноябрь, для того чтобы к началу эпидемического распространения инфекции у человека сформировался иммунный ответ на введенный препарат. После вакцинации антитела в организме привитого человека появляются через 12-15 дней, иммунитет сохраняется в течение года. Вакцины против гриппа производятся на каждый сезон, в их состав входят актуальный штаммы вирусов гриппа (не менее 3-х), циркуляция которых прогнозируется ежегодно Всемирной Организацией здравоохранения.
Современные вакцины против гриппа помимо формирования специфического иммунитета к определенным вирусам гриппа, повышают общую резистентность организма к другим респираторным вирусам. Так, отечественные инактивированные вакцины содержат в своем составе иммуномодулятор полиоксидоний, который еще до выработки специфического иммунитета способствует повышению защитных сил организма при встрече с респираторными вирусами. Прививка против гриппа вакцинами отечественного или зарубежного производства не дает 100% защиты от заболевания. По данным статистических наблюдений защитные титры антител к вирусу гриппа после вакцинации лиц разного возраста определятся у 75-92% вакцинированных. Поэтому некоторые привитые люди заболевают гриппом, однако, как правило, заболевание у привитых протекает в более легкой форме, без серьезных осложнений. Прививка против гриппа не исключает и заболевание другими респираторными вирусами, которых насчитывается более 200 видов, однако, в отличие от гриппа, клиника респираторных вирусных инфекций не тяжела, нет выраженной интоксикации организма, заболевание ограничивается поражением верхних дыхательных путей(насморк, боли в горле), иногда без температурной реакции со стороны организма.
Прививки против гриппа приказом Министерства здравоохранения и социального развития Российской Федерации с 2011 года включены в Национальный календарь прививок, согласно которому вакцинации против гриппа подлежат: дети с 6 месяцев, учащиеся 1-11 классов; студенты высших профессиональных и средних профессиональных учебных заведений, взрослые, работающие по отдельным профессиям и должностям(работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.), взрослые старше 60 лет. Эти категории лиц прививаются бесплатно, вакцинами, поставляемыми в субъекты Российской Федерации за счет средств федерального бюджета. Вакцинация граждан, не вошедших в Национальный календарь прививок, осуществляется вакцинами, приобретаемыми за счет средств субъектов Российской Федерации, муниципальных образований, организаций и предприятий или личные средства. Статистическими наблюдениями установлено, что иммунизация более 20% граждан проживающих на территории административной единицы (субъект, район, город) создает коллективный иммунитет к гриппу и оказывает существенное влияние на снижение заболеваемости в данной популяции людей.
Неспецифическая профилактика – это методы профилактики, направленные на повышение защитных (реактивных) сил организма для противодействия проникающим в организм человека респираторным вирусам. Неспецифическая профилактика проводится как в предэпидемический период, так и непосредственно в период эпидемического подъема заболеваемости.
В настоящее время фармацевтический рынок предлагает широкий перечень препаратов для профилактики гриппа и ОРВИ отечественного и зарубежного производства. Прежде чем выбрать препарат для профилактики необходимо посоветоваться с врачом, который назначит оптимальный для вас комплекс неспецифической профилактики с учетом возраста, соматических заболеваний.
Основные группы препаратов используемые для профилактики: препараты содержащие интерферон, противовирусные препараты, витаминные комплексы, бактериальные лизаты.
Не стоит забывать про давно известные народные средства: прием натурального витамина С в виде настоя шиповника, ягоды клюквы, брусники, черной смородины, цитрусы. Использование природных фитонцидов, особенно чеснока.
Соблюдение личной гигиены играет немаловажную роль в предупреждении заболевания респираторными вирусными инфекциями. Важно – чаще мыть руки. Рукопожатие, поручни в общественном транспорте, ручки дверей в организациях, общественных зданиях и т.д. – все это источники повышенного риска в передаче вируса гриппа, после любого контакта с вышеуказанными местами общего пользования необходимо мыть руки. Необходимо избегать контактирование немытыми руками с лицом.
Необходимо чаще проветривать помещения, проводить влажную уборку помещений с использованием дезинфицирующих средств. В организациях и учреждениях целесообразно использовать оборудование, снижающее циркуляцию в воздухе вирусных и бактериальных клеток (рецеркуляторы, бактерицидные облучатели и др.)
Не стоит забывать о тепловом режиме: важно одеваться по погоде, не допускать переохлаждение организма, соблюдать температурный режим в жилых и общественных зданиях.
Теперь возвращаемся к COVID-19. По сути это тоже одна из острых респираторных вирусных инфекций, только более тяжелая. Грипп, кстати, также относится к группе вирусных респираторных инфекций и тоже может протекать достаточно тяжело. Переболеть именно гриппом, одним и тем же его штаммом в рамках одного эпидемического сезона можно только один раз. Но ничто не мешает человеку до этого гриппа или после него переболеть другими ОРВИ, теми самыми простудами.
ПРОСТУДИЛСЯ — ЖДИ COVID?
- Все зависит от тяжести перенесенной респираторной инфекции и от общего состояния здоровья человека. Мы же не зря говорим нашим пациентам, что болеть на ногах — дурной тон и в отношении себя, и по отношению к окружающим. И если до сих пор это были пусть и настоятельные, но пожелания, то сейчас это критически важно. Потому что, если человек заболел коронавирусной инфекцией в легкой форме и чувствует себя относительно удовлетворительно, то, наплевав на все и выйдя на работу или просто в магазин за продуктами, он может заразить кучу народа. И совершенно не обязательно, что все эти люди точно так же будут болеть легко. Нет, они могут заболеть очень тяжело.

Анализ крови после ОРВИ у некоторых людей немного меняется Фото: Юлия ПЫХАЛОВА
Отдельная история — люди из группы риска. Это старшее поколение (60+), беременные женщины, пациенты с серьезными хроническими заболеваниями, в первую очередь с болезнями органов дыхания. У них риски действительно повышены и требуется более тщательное медицинское наблюдение. К этой же группе, по всей видимости, можно добавить тех, кто перенес ОРВИ или грипп в тяжелой форме. У них период восстановления после болезни дольше, и в это время они тоже находятся в группе риска, должны быть особенно осторожны.
ЧТО ЗНАЧАТ ИЗМЕНЕНИЯ В АНАЛИЗАХ КРОВИ
- Есть такая версия: если после любой простуды (ОРВИ) сдать анализ крови, то в нем будет снижено количество иммунных клеток лимфоцитов. А это точно говорит о том, что защита нашего организма перед новыми врагами ослаблена.
- Действительно, анализ крови после ОРВИ у некоторых людей немного меняется. Он выглядит чуть иначе, чем, скажем, после перенесенных бактериальных инфекций. Врачам хорошо известно, что при той или иной тяжелой болезни может развиваться так называемый вторичный иммунодефицит. И это найдет свое отражение в том числе в анализе крови. Но важно понимать: лабораторные маркеры (те или иные показатели в анализе крови. - Ред.) и клинический иммунодефицит это разные вещи. То есть: изменения в анализах, которые мы видим на исходе ОРВИ, в подавляющем большинстве случаев не сопровождаются заметными клиническими проявлениями. Реального ощутимого ослабления, ухудшения состояния организма не происходит. К тому же сниженные показатели, как правило, быстро восстанавливаются.
- Значит, это заблуждение, что организм обязательно ослабляется?

COVID-19 по сути тоже одна из острых респираторных вирусных инфекций, только более тяжелая Фото: Юлия ПЫХАЛОВА
МОЖНО ЛИ НАТРЕНИРОВАТЬ ИММУНИТЕТ
От редакции: как сообщает Всемирная организация здравоохранения, такая прививка так же ничуть не снижает восприимчивость к коронавирусу.
ВОПРОС В ТЕМУ
А если вирусы нападут одновременно?
- Может ли человек заразиться несколькими вирусами одновременно? Скажем, заболеть сразу и простудой, и COVID?
- Теоретически — да. Практически — нужны серьезные исследования. Научных достоверных данных о коронавирусной инфекции, включая ее взаимодействие с другими вирусными возбудителями, накоплено еще все-таки недостаточно много. Сейчас это будут только предположения.
- Давайте разберем ситуацию из практики: если сейчас к врачу приходит человек с кашлем-температурой, то будут ли основания заподозрить у пациента сочетанную инфекцию, COVID и ОРВИ? И предпринять какие-то особенные меры?
- Что-то такое подозревать просто нет смысла. Уже не раз было сказано: отличить коронавирусную инфекцию от других ОРВИ по клинической симптоматике практически невозможно. Поэтому, если есть какие-либо признаки острого респираторного заболевания, нам важно не выяснять, сочетается ли тут ОРВИ и COVID-19, а установить: есть ли именно коронавирус у данного человека? Если коронавирусной инфекции нет, то не столь принципиально, какой другой возбудитель вызвал ОРВИ. Просто лечим человека симптоматическими препаратами. Потому что ОРВИ нетяжелого течения у здорового в целом человека специальной терапии не требует.
Если же диагностирована COVID-19, то принимаются меры по изоляции или госпитализации, особому медицинскому наблюдению и лечению.
Карантин - это НЕ каникулы.В Москве ввели карантин. Но жители столицы решили, что это каникулы Такая безответственность поставила под удар не только самих нарушителей, но и всех окружающих. Поэтому c 30 марта власти запретили москвичам выходить из дома без веских причин
ЧИТАЙТЕ ТАКЖЕ
Как с помощью экспресс-анализов ученые собираются обуздать эпидемию коронавируса
Только тотальное тестирование позволит выявить армию пациентов-невидимок с бессимптомным течением COVID-19 (подробности)
Рассмотрены подходы к лечению острых респираторных вирусных инфекций и гриппа с применением не только этиотропной, но и противовоспалительной терапии.
Approaches to therapy of acute respiratory viral infections and influenza were considered, using not only etiotropic, but also anti-inflammatory therapy.
Острые респираторные заболевания (ОРЗ) — большая группа болезней, имеющих сходные эпидемиологические, патофизиологические и клинические особенности, выделяющие их среди других инфекционных заболеваний. Подавляющее большинство ОРЗ имеют вирусную этиологию и обозначаются аббревиатурой ОРВИ — острые респираторные вирусные инфекции, однако и бактерии (хламидии, микоплазмы и др.), и некоторые грибы, а также простейшие рассматриваются как этиологические агенты ОРЗ.
Подсчитано, что из 60 прожитых лет человек болеет гриппом и другими острыми респираторными заболеваниями в среднем 6 лет. С этим нельзя не согласиться, принимая во внимание, что ежегодно дети переносят несколько эпизодов острых респираторных инфекций: дети первых 3 лет жизни — от 4 до 12 раз, дошкольники — до 6 раз, школьники — 3 раза, да и взрослые не единожды. Причем даже нетяжелые формы ОРВИ могут стать причиной обострения хронической патологии, обусловленной бактериальной инфекцией.
В свое время выдающийся отечественный вирусолог В. М. Жданов именно грипп назвал королем инфекций, подчеркивая его убиквитарность, способность к пандемическому распространению, тяжелому течению с летальным исходом. Считается, что с 1500 г. человечество пережило минимум 15 пандемий, последняя из которых была в 2009–2010 гг., затронула множество стран мира, включая Россию. Возбудителем был вирус гриппа А/H1N1/pdm09, который продолжает циркулировать в человеческой популяции в качестве возбудителя сезонного гриппа.
Нередко опасность гриппа недооценивают. Между тем он является одним из самых серьезных и массовых заболеваний среди прочих вирусных инфекций. Сезонный грипп, по данным Всемирной организации здравоохранения, ежегодно вызывает от 3 млн до 5 млн случаев тяжелой болезни и приводит к 250–500 тыс. смертей.
Из всех регистрируемых инфекционных заболеваний грипп и ОРВИ составляют 95%. Ежегодно, по данным Роспотребнадзора, гриппом и ОРВИ в России болеют около 30 млн человек (около 20% населения).
По данным Федеральной службы Роспотребнадзора [1], в 2015 г. в стране зарегистрировано 30 130 692 случая острых инфекций верхних дыхательных путей, а заболеваемость гриппом составила 49 671 случай (34,05 на 100 тыс. населения).
В 2015 г. ОРВИ переболело 20,49% населения страны, зарегистрировано более 29,9 млн случаев, показатель заболеваемости составил 20 496,59 на 100 тыс. населения. В возрастной структуре заболеваемости продолжали превалировать дети до 17 лет, в 2015 г. их доля составила 73,1%. Заболеваемость детского населения (по отдельным возрастным группам) была в 4–5,7 раза выше показателя для населения в целом.
Случаи смерти от гриппа регистрируются ежегодно, в 2015 г. зарегистрировано 72 случая, из них 17 среди детей до 17 лет. По сравнению с 2013 г. смертность снизилась до 0,05 на 100 тыс. населения. Как и в прошлые годы, фактором риска смертельных исходов от гриппа остаются: наличие хронической патологии органов дыхания, болезни эндокринной системы, кровообращения, метаболические расстройства, хроническая алкогольная интоксикация, беременность, детский возраст. К летальным исходам приводит несвоевременное обращение за медицинской помощью.
В 2015 г. против гриппа привито более 44,9 млн человек, что составило 31,3% от всего населения страны.
Ежегодно возникают сезонные эпидемии гриппа. По сведениям эпидемиологов, в России это период с ноября по май. Но уже за 8 месяцев текущего года (с января по август включительно) в Москве зарегистрировано случаев гриппа в 2 раза больше, чем за тот же период предыдущего 2015 г. (соответсивено 2 203 случая против 1101 [2]. Минздрав России уже в августе 2016 г. начал подготовку к новому сезонному подъему гриппа в этом году.
Основная угроза гриппа заключается в осложнениях. На его фоне часто развиваются отиты, синуситы, бронхиты, пневмонии, поражение сердца и сосудов, а также заболевания нервной системы. Особенно уязвимы маленькие дети, пожилые или хронически больные люди.
Высокий уровень заболеваемости пневмониями сопряжен с сезонными подъемами заболеваемости ОРВИ, эпидемическим подъемом заболеваемости гриппом и формируется за счет заболеваний пневмониями у детей в возрастных группах до 1 года и от 1 года до 2 лет преимущественно на фоне острых респираторных заболеваний или как осложнение от них в результате поздней обращаемости за медицинской помощью и неэффективного лечения острых заболеваний верхних дыхательных путей. Пневмонии как осложнение гриппа возникают и в других возрастных группах, включая взрослых.
Давно известна способность вируса гриппа вызывать тяжелые, в том числе смертельные случаи у людей, менее известно, что и банальные ОРВИ могут привести к летальному исходу. Кроме того, около 80% случаев обострения бронхиальной астмы и 20–60% хронической обструктивной болезни легких провоцируются острыми респираторными инфекциями [3].
Среди ОРВИ негриппозной этиологии наиболее актуальными являются аденовирусные заболевания, парагрипп, РС-вирусная инфекция, риновирусная инфекция и др. [1–3].
Для всех ОРВИ клинически характерно сочетание общеинфекционного синдрома (лихорадка, головная боль, слабость, миалгия и др.) с признаками поражения дыхательных путей. Синдром интоксикации обычно выражен не столь резко, как при гриппе, в клинической картине доминирует катаральный синдром: при аденовирусных заболеваниях это фарингоконъюнктивит (боль или першение в горле, резь в глазах, слезо- или гноетечение, кашель, нередко продуктивный), при парагриппе — ларингит (осиплость голоса, сухой кашель, у детей возможен круп), при респираторно-синцитиальной инфекции — бронхит и/или бронхиолит (частый навязчивый кашель в течение длительного времени, бронхообструктиный синдром).
Острый бронхит (этиология которого в подавляющем большинстве случаев вирусная) является одной из важных проблем современной пульмунологии. Ведущим клиническим симптомом острого бронхита является кашель (чаще продуктивный).
Возбудителями острого бронхита являются не только вышеупомянутые вирусы, но также метапневмовирусы, риновирусы и коронавирусы, а также такие бактериальные агенты, как микоплазмы и хламидии. Микоплазменная инфекция характеризуется фарингитом, общим недомоганием, слабостью, потливостью и сопровождается длительным постоянным кашлем в течение 4–6 недель. Для респираторного хламидиоза характерны фарингит, ларингит и бронхит, а пациенты наиболее часто в жалобах отмечают осиплость голоса, субфебрильную лихорадку, першение в горле и, как следствие, постоянный малопродуктивный кашель с отхождением слизистой мокроты [4].
Одним из основных этапов патогенеза гриппа и других ОРВИ является репликация вируса в клетках мерцательного эпителия дыхательных путей и развитие в них катарального воспаления, клинической манифестацией которого являются ринит (заложенность носа, ринорея), ларингит (охриплость голоса, возможен круп у детей), трахеит (чувство царапания, саднения за грудиной), бронхит (кашель сухой или с мокротой). Причем если при гриппе катаральный синдром уступает по интенсивности интоксикационному, то при других ОРВИ зачастую именно катаральный синдром выступает на первый план по интенсивности и продолжительности и требует специального лечения.
Воспалительный процесс при ОРВИ развивается следующим образом: в ответ на внедрение вируса возникают сосудистые изменения, обусловленные вазодилатацией, увеличением проницаемости сосудов и экссудацией. Это приводит к отеку тканей сначала верхних, а затем и нижних дыхательных путей, высвобождению медиаторов воспаления и изменению секреции — чаще к значительному повышению секреции слизи (гиперсекреция). В результате нарушается проходимость нижних дыхательных путей, снижается мукоцилиарный клиренс и создаются предпосылки для развития осложнений, в частности пневмонии [5, 6].
Вышеизложенное аргументирует необходимость назначения не только этиотропной, но и противовоспалительной терапии, которая становится основным и обязательным компонентом патогенетической терапии ОРВИ.
В настоящее время в качестве этиотропной терапии для лечения гриппа и других ОРВИ используются препараты нескольких групп, среди которых ингибиторы нейраминидазы, интерфероны и их индукторы, иммуномодуляторы. Применявшиеся до недавнего времени для лечения и гриппа А блокаторы ионного канала (римантадин, Альгирем) назначать не следует, т. к. подавляющее большинство циркулирующих в настоящее время вирусов гриппа к нему резистентны, а на возбудителей других ОРВИ он не действует вовсе.
Ингибиторы нейраминидазы, осельтамивир (Тамифлю) и занамивир (Реленза) эффективны для лечения гриппа (в том числе пандемического) при назначении не позднее 48 часов от начала клинических симптомов заболевания, но не применяются для лечения других ОРВИ, т. к. обладают селективным действием только на нейраминидазу вируса. В отношении занамивира следует отметить, что препарат не пригоден для широкого использования в клинической практике, т. к. может применяться только в виде ингаляций, что неприемлемо для детей дошкольного возраста и пожилых пациентов. Кроме того, возможен целый ряд нежелательных реакций, включая бронхоспазм и отек гортани.
При обращении пациента позднее, чем через 48 часов от начала клинических симптомов приходится понимать, что терапевтическое окно для воздействия на вирусы уже упущено, и здесь приобретают актуальность препараты, действующие на 2 звена иммунитета — как против вирусов, так и против бактерий. Одним из таких препаратов является стандартизованный лизат бактерий ОМ-85 (Бронхо-мунал, Бронхо-Ваксом). ОМ-85 активирует факторы врожденного иммунитета для борьбы с вирусами: усиливает функциональную активность макрофагов, увеличивает выработку интерферонов и противовоспалительных цитокинов. Специфические иммуноглобулины для борьбы с бактериями, лизаты которых входят в состав препарата начинают вырабатываться на 2–3 сутки от начала лечения и позволяют уменьшить риск развития бактериальных осложнений на фоне ОРВИ и необходимость последующего назначения антибиотиков.
В патогенетической терапии гриппа и ОРВИ в настоящее время лидирует новое поколение ингибиторов противовоспалительных медиатров, к числу которых относится фенспирид (Эреспал, Эриспирус). Недавно в арсенале врачей (в том числе педиатров!) появился препарат Эриспирус, действующим веществом которого и является фенспирида гидрохлорид.
Фенспирид — препарат с бронхолитической и противовоспалительной активностью. Он не относится к числу нестероидных противовоспалительных препаратов и не является кортикостероидом. Фенспирид уменьшает проявления бронхоспазма, снижает выработку ряда биологически активных веществ, участвующих в развитии воспаления и способствующих повышению тонуса бронхов (в том числе цитокинов, производных арахидоновой кислоты, свободных радикалов), подавляет образование гистамина — с этим связано спазмолитическое и противокашлевое действие препарата [7–14]. Противовоспалительная и антибронхоконстрикторная активность фенспирида обусловлена уменьшением продукции ряда биологически активных веществ (цитокинов, особенно фактора некроза опухолей α (ФНО-α), производных арахидоновой кислоты, свободных радикалов), играющих важную роль в развитии воспаления и бронхоспазма.
Ингибирование фенспиридом метаболизма арахидоновой кислоты потенцируется его Н1-антигистаминным действием, т. к. гистамин стимулирует метаболизм арахидоновой кислоты с образованием простагландинов и лейкотриенов. Фенспирид блокирует α-адренорецепторы, стимуляция которых сопровождается увеличением секреции бронхиальных желез. Таким образом, фенспирид уменьшает действие ряда факторов, которые способствуют гиперсекреции провоспалительных факторов, развитию воспаления и обструкции бронхов. Фенспирид также оказывает спазмолитическое действие [7–14].
Проведенные многочисленные клинические исследования фенспирида гидрохлорида (препарат Эреспал) как у детей, так и у взрослых свидетельствуют о высокой эффективности препарата в качестве противовоспалительного, бронхолитического и противокашлевого средства при ОРЗ [9–13].
Эреспал был одним из первых препаратов фенспирида. В 2015 г. зарегистрирован новый препара фенспирида гидрохлорида — Эриспирус. Эриспирус биоэквивалентен оригинальному препарату. Эриспирус в форме сиропа не содержит парабенов, наличие которых может быть ассоциировано с возникновением аллергических реакций.
В соответствии с утвержденными МЗ РФ стандартами [15] фенспирид (в сиропе) у детей назначается: при остром назофарингите; при остром ларингите; при остром трахеите; острых инфекциях верхних дыхательных путей легкой степени тяжести; при гриппе средней и тяжелой степени тяжести.
Кроме того, у взрослых показаниями к назначению фенспирида (в виде таблеток) являются: острый синусит; хроническом синусит; обострение хронической обструктивной болезни легких.
Сироп: детям от 2 до 18 лет при массе тела больше 10 кг по 2–4 столовые ложки (30–60 мл) в сутки, при массе тела меньше 10 кг — 2–4 чайные ложки (10–20 мл) в сутки (можно добавлять в бутылочку с питанием).
Таблетки: взрослым старше 18 лет — по 1 таблетке 2 раза в день (160 мг) утром и вечером. В случае острых состояний рекомендуется принимать по 1 таблетке 3 раза в день (240 мг).
Таким образом, в комплексной терапии ОРЗ, кроме этиотропной терапии, в настоящее время в качестве патогенетического противоспалительного средства рекомендуется использовать препарат нового поколения, производное фенспирида — Эриспирус.
Литература
За остальным списком литературы обращайтесь в редакцию.
Г. Н. Кареткина, кандидат медицинских наук
ГБУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
Читайте также:


