Хронический гепатит с фиброгенез

Содержание:
Фиброз печени – это обширный патологический процесс, протекающий внутри печени. Печеночная ткань постепенно замещается рубцовой соединительной, для этого процесса характерно образование мелких узлов, они меняют саму структуру печени и нарушают кровообращение.
Правильное строение печени как органа сохраняется (печеночные доли), фиброз можно вылечить.
Симптомы и постановка диагноза
Сам фиброз не может вызвать заметных проявлений или симптомов, так как это не инфекция, а внутренний вялотекущий процесс.
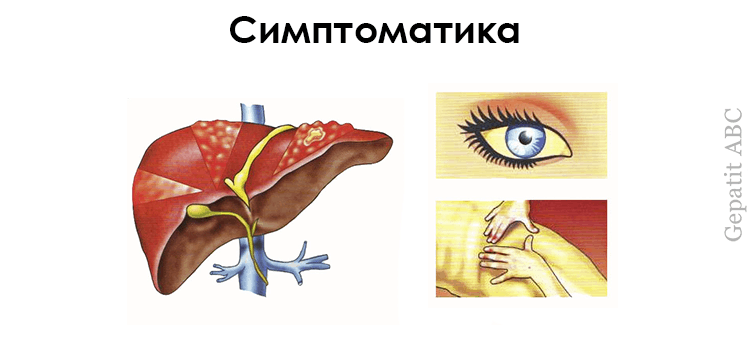
С увеличением фиброзной ткани могут проявляться следующие симптомы:
- вялое состояние, слабость;
- признаки желтухи – желтые склеры глаз и кожа;
- работоспособность снижается;
- недостаток красных кровяных телец в крови;
- иммунный ответ организма на влияние внешней среды ослабевает;
- кровотечение из вен пищевода;
- на теле возникают небольшие гематомы или сосудистые звездочки;
- асцит.
Фиброз печени принято разделять на 5 стадий, в зависимости от распространения патологических процессов – F0, F1, F2, F3, F4 (цирроз). При наличии гепатита С фиброз от стадии к стадии переходит быстрее, около 5 лет, но с усугублением процесса скорость перехода к следующей стадии становится выше.
При подозрении на фиброз печени специалист преследует основные цели диагностики:
- характер и стадия фиброза;
- выявление причины заболевания для назначения грамотной терапии.
Диагностика начинается с оценки общей клинической картины, сбора жалоб и анамнеза, осмотра (перкуссия печени). Затем назначаются лабораторные и инструментальные исследования, объем необходимых анализов определяет врач, но обычно в них входят следующие:
- Анализ крови – общий и биохимия. При подозрении, что причина фиброза – гепатит С, сдаются анализы на определение вирусной нагрузки (ПЦР) и присутствие антител к вирусу. Применение Фибро-теста и Акти-теста на маркеры фиброза.
- Биопсия – помогает определить степень фиброза, однако это метод является инвазивным и не всем пациентам можно его проводить. Хорошей альтернативой является инструментальное исследование – фибросканирование или эластометрия печени, при фиброзе от гепатита С или по другим причинам. Этот метод позволяет установить переходит ли фиброз 2 степени в фиброз 3 степени при гепатите С, есть ли опухолевый процесс или цирроз.

Ультразвук печеночных тканей измеряет ее плотность в килоПаскалях и в зависимости от полученных величин определяется степень фиброза по шкале МЕТАВИР, выглядит это так:
F 0 — печень здорова, менее 5,5 кПа.
F 1 — 5,8-7 кПа. Фиброз 1 степени при гепатите С похож на воспалительный процесс, проходящий в селезенке, рубцов не так много, анализы показывают пониженное содержание эритроцитов.
F 2 — 7,2-9 кПа. Фиброз 2 степени при гепатите С захватывает более обширные области и сильнее меняет печень.
F 3 — 9,5-12 кПа. Фиброз 3 степени при гепатите С характеризуется значительными объемами соединительной ткани.
F 4 — более 12,5 кПа. Фиброз 4 степени при гепатите С уже классифицируется как цирроз. Без лечения переход от 3 к 4 стадии происходит очень быстро в течение нескольких месяцев. Фиброз 4 степени при гепатите С может сопровождаться портальной гипертензией, с осложнением в виде кровотечения из расширенных вен пищевода. Такие осложнения могут привести к летальному исходу.
- УЗИ, КТ – помогают определить размеры, форму печени и наличие узлов.
Как остановить фиброз

Первое, что необходимо сделать при гепатите С и фиброзе – это в срочном порядке начать лечение от гепатита. Так как при наличии гепатита С фиброз развивается в два раза быстрее, печень испытывает двойную нагрузку.
Самая эффективная терапия от гепатита С основана на комбинированных схемах приема прямых противовирусных препаратов, где главным действующим веществом выступает Софосбувир. Такое лечение позволяет полностью избавиться от присутствия вируса в организме. Фиброз после лечения гепатита С уже быстрее и легче поддается терапевтическому воздействию.
При соблюдении всех рекомендаций специалистов и терапии гепатита С действительно эффективными препаратами (прямыми противовирусными средствами), особенно при фиброзе на ранних стадиях, прогноз лечения практически всегда благоприятный – удается полностью избавиться как от гепатита С, так и от фиброза печени.
Структура и механизм повреждающего действия HCV описаны в главе 3.
Эпидемиология. Распространенность хронической HCV-инфекции варьирует от 0.5% до 2% во всем мире. Существуют области с ее высоким распространением: более 6% в Заире и Саудовской Аравии, выше 16% в изолированных поселениях Японии. В России заболеваемость гепатитом С впервые официально регистрировалась в 1994 г. и составила 3.2 на 100 тыс. населения. В 1999 г. эта цифра выросла до 19.3 на 100 тыс. населения.
В настоящее время чаще всего инфицируются HCV молодые люди, преимущественно мужчины, в возрасте около 20 лет. 38% - 40% из них заражаются при внутривенном введении наркотиков. Приблизительно у половины больных путь инфицирования HCV определенно выяснить не удается.
Пути передачи HCV. Основной путь передачи HCV – парентеральный: трансфузии, трансплантация органов от инфицированных доноров, внутривенная наркомания. Возможно инфицирование половым путем, от матери к ребенку и при бытовых контактах (см. ниже).
В прошлом HCV был основной причиной развития посттрансфузионного гепатита (минимум – 85% случаев). В пользу этой точки зрения свидетельствует тот факт, что 37% - 58% больных с ХГС старше 50 лет имеют в анамнезе переливания крови до 1990 года. В настоящее время гемотрансфузии ответственны менее, чем за 4% острых случаев гепатита С.
В течение последних 10 лет ведущим фактором риска инфицирования HCV стала внутривенная наркомания. Заражение происходит очень быстро после начала применения наркотиков: 50% - 80% наркоманов становятся anti-HCV позитивными в течение 12 месяцев от первой инъекции. Кроме того, выявлена ассоциация HCV-инфекции с интраназальным введением кокаина (например, совместное использование одной трубочки для вдыхания порошка). Риск инфицирования HCV существует при выполнении татуировок, пирсинга, маникюра и прочих подобных манипуляций.
Работники здравоохранения представляют собой группу риска инфицирования HCV . По данным американских авторов риск заражения HCV у стоматологов составляет 1.75% по сравнению с 0.14% у их пациентов. Для хирургов-стоматологов эта цифра возрастает до 9.3%.
Нозокомиальное распространение инфекции происходит при несоблюдении мер безопасности, неправильной дезинфекции и обработке медицинского оборудования.
Риск инфицирования HCV половым путем намного ниже в сравнении с HBV, ВИЧ и другими передающимися половым путем инфекциями. Моногамные пары могут не использовать методов барьерной контрацепции. Половой путь инфицирования HCV более актуален для лиц, ведущих беспорядочную половую жизнь и гомосексуалистов, его частота по данным авторов составляет 0.8% - 22%.
Перинатальное инфицирование также не имеет ведущего значения. В среднем, только 5% детей от anti-HCV позитивных матерей имеют маркеры HCV-инфекции.
Спорадические случаи (путь инфицирования выявить не удается) острого гепатита С составляют 30 – 40%.
Течение HCV-инфекции. В нескольких проспективных исследованиях показано, что у 60% - 70% от всех инфицированных HCV лиц развивается хронический гепатит с повышением сывороточных трансаминаз и виремией. Однако, реальная цифра выше, т.к. нормализация АЛТ после острой инфекции не всегда сопряжена с ее разрешением: персистенция HCV RNA наблюдается приблизительно у половины больных. Если она сохраняется более 3 или 6 месяцев, то ее спонтанное разрешение представляется мало вероятным.
Клиническая картина. У большинства пациентов с ХГС на фоне высоких сывороточных трансаминаз заболевание протекает бессимптомно. Только 6% больных ощущают слабость. Достаточно частый симптом - тупая непостоянная или связанная с положением тела боль в верхнем правом квадранте живота. Реже встречаются тошнота, потеря аппетита, кожный зуд, артралгии и миалгии. Клинические признаки поражения печени или внепеченочные знаки отсутствуют. Физикальный осмотр пациента помогает в диагнозе только на стадии ЦП.
Уровень АЛТ обычно изменяется незначительно и только у четверти больных превышает верхний лимит нормы в 2 раза. Однако колебания этого показателя могут быть очень широкими, но периоды его повышения не сопровождаются клиренсом HCV. В целом, сывороточные трансаминазы у пациентов с ХГС имеют ограниченное клиническое значение за исключением периода противовирусного лечения. Несмотря на то, что общепринято традиционное мнение о корреляции между уровнем печеночных ферментов с тяжестью гистологических изменений в ткани печени, АЛТ не является основным ориентиром для оценки воспалительной активности у конкретного больного. Только при ее десятикратном и более повышении можно достоверно предполагать существование мостовидных некрозов. Подобно этому, уровень вирусной нагрузки HCV также плохо коррелирует с гистологическими изменениями.
Проспективные и ретроспективные исследования показали, что пациенты с ХГС представляют собой группу риска развития ЦП и ГЦК. Достаточно часто прогрессирование заболевания протекает бессимптомно, и пациент обращается к врачу уже на конечной стадии патологического процесса. Однако, относительно течения ХГС мнения ученых расходятся. Одни считают, что это заболевание неизбежно прогрессирует в свою конечную стадию и потенциально летально, другие не разделяют эту точку зрения. По данным проведенных исследований частота ЦП в результате ХГС колеблется от 2.4% до 24%. В среднем, процесс формирования ЦП занимает около 20 лет, иногда удлиняясь до 50. Скорость развития цирроза в основном зависит от воспалительной активности и фиброза (гистологические признаки), и в меньшей степени от других факторов (табл. 4.8).
Таблица 4.8. Вероятность развития цирроза печени в зависимости от степени гистологических изменений.
| Диагноз при выявлении ХГС в зависимости от степени воспалительной активности | Риск развития цирроза печени (%) через | ||
| 5 лет | 10 лет | 20 лет | |
| ХГС с минимальной или слабо выраженной активностью | 7 | 7 | 30 |
| ХГС с умеренной активностью | 25 | 44 | 95 |
| Тяжелый ХГС | 68 | 100 | 100 |
| Выраженный фиброз | 58 | 100 | 100 |
ГЦК является достоверным осложнением HCV-инфекции, хотя очень редко встречается в отсутствие цирроза печени. В США и большинстве стран Европы для больных с ЦП ежегодный риск развития ГЦК составляет 1.4% . В Италии и Японии он выше и колеблется от 2.6% до 6.9%. Средняя продолжительность развития ГЦК для больных с HCV-инфекцией составляет 28 – 29 лет.
Другие факторы, способствующие прогрессированию HCV-инфекции.
Алкоголь. Ассоциация между алкогольным повреждением печени и HCV-инфекцией впервые была отмечена в эпидемиологических исследованиях по изучению выживаемости носителей anti-HCV. В настоящее время четко определено, что регулярный прием алкоголя увеличивает повреждение печени у лиц с HCV-инфекцией. Механизм этого процесса остается не вполне ясным: усиливает алкоголь репликацию HCV, или является дополнительным фактором повреждения печени. Однако, прием алкоголя лицами, инфицированными HCV, запрещается.
Роль таких факторов окружающей среды, как токсины, курение и т.д. четко не доказана в прогрессировании HCV.
Возраст может играть роль в прогрессировании заболевания, если инфицирование произошло до 50-55 лет.
Предварительные данные свидетельствуют о том, что фенотип HLA DRB1 может отвечать за восприимчивость к инфекции, а другие фенотипы играют роль в регуляции репликации HCV.
Такие факторы, как этническая принадлежность требуют дальнейших исследований, так как прогрессирование заболевания и развитие ГЦК чаще всего встречается в Японии и Италии.
Есть предположения, что женщины реже болеют тяжелыми формами HCV-инфекции, но этот факт требует дальнейших исследований.
Роль генотипа вируса в прогрессии заболевания обсуждается.
Морфологические признаки ХГС. Для этой формы довольно характерны участки крупнокапельной жировой дистрофии гепатоцитов (рис. 4.9), плотное расположение, агрегация лимфоидных клеток в портальных трактах с образованием в части случаев лимфоидных узелков ( с или без центров размножения) (рис. 4.10), негнойный холангит с лимфоидной и плазмоклеточной инфильтрацией стенок протоков. Клеточная инфильтрация перипортальной зоны наблюдается часто (рис. 4.11), но ступенчатые некрозы выражены обычно довольно слабо. Мостовидные некрозы наблюдаются нечасто. Несмотря на относительно слабую выраженность некротических и воспалительных изменений, отмечается тенденция к прогрессированию фиброза, нередко приводящая к циррозу (рис. 4.12, 4.13). Этому, возможно, способствуют быстро протекающие очаговые некротически-воспалительные изменения в дольках. Для идентификации антигенов вируса гепатита С используют полимеразную цепную реакцию.

Рис. 4.9. Хронический вирусный гепатит B (биоптат печени, окраска г/э, х200). Расширение, деформация, фибриоз портального тракта, выраженная лимфоидная инфильтрация с распространением инфильтрата на периферию дольки. Рядом - небольшой участок крупнокапельной жировой дистрофии гепатоцитов

Рис. 4.10. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные септы окружают формирующуюся ложную дольку. В одной из септ виден лимфоидный узелок

Рис. 4.11. Хронический вирусный гепатит C (биоптат печени, окраска г/э, х200). Портальный тракт со слабой лимфо-гистиоцитарной инфильтрацией, без фиброзных изменений. Минимальная активность гепатита

Рис. 4.12. Хронический вирусный гепатит C (биоптат печени,). Фиброзная порто-портальная септа. В портальном тракте - выраженная лимфо-гистиоцитарная инфильтрация с аггрегацией лимфоидных элементов

Рис. 4.13. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные изменения и выраженная клеточная инфильтрация портального тракта и периферии дольки с развитием ступенчатого некроза. Ложная долька слева. Гидропическая дистрофия гепатоцитов.
Внепеченочные проявления HCV. Внепеченочные проявления HCV-инфекции перечислены в табл. 4.9, истинный патогенез их развития не известен. Предполагается, что большинство из них иммуноопосредованы и проявляют себя через следующие события: индукция моноклональных или поликлональных лимфоцитов, отложение в тканях иммунных комплексов, образование аутоантител или активация специфических лимфоцитов, эффекты вирусиндуцированых цитокинов или высвобождение медиаторов воспаления и.д.
Таблица 4.9. Внепеченочные проявления HCV-инфекции.
| Механизм развития | Клинические проявления |
|---|---|
| Продукция или отложение иммуноглобулинов |
|
| Аутоиммунный |
|
| Неизвестный механизм |
|
У пациентов с ХГС часто обнаруживают различные аутоантитела. Антиядерный фактор (ANF), антитела к гладкой мускулатуре (SMA), антитела к щитовидной железе встречаются в 40-65% случаев. Однако, их присутствие не влияет ни на клинические проявления, ни на течение заболевания и ответ на противовирусную терапию. Антитела к печеночно-почечным микросомам-1(anti-LKM-1) заслуживают особого внимания, т.к. считаются маркером аутоиммунного гепатита 2 типа. Однако, при исследовании европейских пациентов с anti-LKM-1 в 48% - 88% случаев у них были обнаружены anti-HCV. Более того, выявлено несколько очень важных различий между пациентами позитивными к anti-LKM-1 и anti-HCV и позитивными только к anti-LKM-1 (аутоиммунный гепатит тип 2). У пациентов с аутоиммунным гепатитом 2 типа anti-LKM-1 реагируют с сегментом 33АА цитохрома Р450 IID6, в то время как у anti-HCV-позитивных пациентов anti-LKM-1 связываются с клеточным протеином GOR 47-1.Iia. Это предполагает молекулярную мимкрию между Р450 IID6 и HCV, хотя гомологичных эпитопов не обнаружено. В заключение необходимо отметить, что иногда у пациентов с аутоиммунным гепатитом 1 типа и высоким уровнем гаммаглобулинов встречается ложно позитивный тест на анти-HCV.
Смешанная криоглобулинемия относится к лимфопролиферативным расстройствам. В ее основе лежит отложение иммунных комплексов в сосудах мелкого и среднего калибра. Наиболее часто она проявляется триадой симптомов: пальпируемой пурпурой, артралгиями и слабостью. Однако, в патологической процесс могут быть вовлечены различные органы и нервная система. В последние годы отмечена четкая связь смешанной криоглобулинемии с HCV-инфекцией. Anti-HCV и HCV RNA выявляют в 42-54% и 84% соответственно у больных со смешанной криоглобулинемией II типа. Криоглобулины обнаруживают у 19 – 54% больных с гепатитом С, особенно, на стадии цирроза. Однако, клиническая симптоматика имеется только в 25% случаев. Более часто криоглобулины встречаются у пациентов с высокой вирусной нагрузкой, генотип не имеет клинического значения. Лечение ИФ приводит к уменьшению или исчезновению криоглобулинов, кожных и других симптомов. Клиническое улучшение не всегда сочетается с вирусологическим ответом и наоборот. Однако, положительный вирусологический ответ и нормализация АЛТ сочетаются с исчезновением криоглобулинов, и, в свою очередь рецидив виремии часто сочетается с рецидивом криоглобулинемии.
Мембранозный гломерулонефрит. HCV четко ассоциируется с развитием мембранопролиферативного гломерулонефрита и нефротического синдрома. Anti-HCV и HCV RNA у таких пациентов обнаруживаются в циркулирующих иммунных комплексах; их депозиты, криоглобулиноподобные структуры и сердцевинный протеин HCV локализуются в гломерулах. ИФ-терапия часто приводит к уменьшению протеинурии, однако, рецидив виремии сочетается с обострением гломерулонефрита. Есть предположения о том, что в таких ситуациях высокие дозы ИФ более эффективны.
Лимфома. Получены данные о широком распространении HCV у больных с В-клеточной не-Ходжкинской лимфомой (20 – 40%). Также описана ассоциация HCV с MALT-лимфомами. Есть результаты об эффективности лечения ИФ HCV-ассоциированных лимфом, однако, этот опыт ограничен.
Аутоиммунные расстройства встречаются в среднем у 23% больных с HCV, ассоциации с генотипом вируса не отмечается.
Наиболее часто наблюдаются расстройства со стороны щитовидной железы. Антитела к щитовидной железе встречаются в 5.2-12.5% случаев. Среди расстройств функции преобладает гипотироидизм (3.1 – 5.5%), преимущественно - у пожилых женщин и пациентов с высоким титром антител к пероксидазе. Лечение ИФ, в свою очередь, может индуцировать заболевание щитовидной железы и выработку к ней антител. Однако, прекращение лечения останавливает этот процесс.
Синдром Съегрена (сухой синдром) связан с прогрессирующей деструкцией экзокринных желез (слюнных и слезных) в связи с их хронической лимфоцитарной инфильтрацией активированными Т- и иногда – В-клетками. HCV-инфекция не связана с первичным синдромом Съегрена, однако, в одном из исследований у 57% больных с ХГС был обнаружен лимфоцитарный сиалоденит, подобный таковому при синдроме Съегрена.
Аутоиммунная идиопатическая тромбоцитопеническая пурпура. У 10-19% больных с аутоиммунной идиопатической тромбоцитопенической пурпурой обнаруживаются anti-HCV. Причинно-следственные связи этих состояний находятся в процессе исследований.
Плоский лишай (Lichen planus). Anti-HCV присутствуют у 10-38% с этой патологией. Механизм ассоциации HCV с Lichen planus не ясен. В процессе ИФ-терапии часто наблюдается обострение Lichen planus.
Поздняя кожная порфирия. Причиной поздней кожной порфирии является снижение активности уропорфириноген декарбоксилазы. Прием алкоголя, эстрогенов и перегрузка железом приводят к клиническим проявлениям этого патологического состояния. Поздняя кожная порфирия ассоциируется с алкогольной болезнью печени и гемосидерозом. Сообщается о выявлении anti-HCV у 62-91% больных с поздней кожной порфирией, что заставляет рассматривать anti-HCV как важнейший фактор развития этого заболевания, хотя конкретная роль HCV в его патогенезе в настоящее время не ясна.

Гепатит С и фиброз – жизнеугрожающие заболевания, при которых повреждается печеночная ткань и нарушаются функции печени. Фибротические изменения в органе происходят на фоне хронического воспаления, вызванного вирусом гепатита С (HCV). При сочетанном течении болезней возрастает риск цирроза, гепатоцеллюлярной карциномы и печеночной недостаточности. Для диагностики фиброза прибегают к УЗИ печени, биохимическому исследованию крови, коагулограмме.
Причины фиброза печени при гепатите С
Гепатит С – вирусная болезнь, характеризующаяся поражением печеночной паренхимы. Из-за бессимптомного течения в 75-80% случаев переходит в хроническую форму. Вялотекущее воспаление клеток печени приводит к их гибели и замещению рубцовой (фиброзной) тканью.
Вирус провоцирует хроническое воспаление печени, вследствие чего активируются жирозапасающие клетки Ито. Они прорастают внутрь паренхимы и превращаются в миофибробласты. Видоизмененные клетки Ито синтезируют аномальную структуру, которая состоит из:
- гликанов;
- фибриллярного белка;
- гликопротеинов.
Это ведет к активации клеток Купфера, которые повреждают гепатоциты, белые кровяные тельца (лейкоциты) и тромбоциты. В паренхиме увеличивается концентрация медиаторов воспаления и реактивного кислорода. Тем временем миофибробласты повышают плотность структуры, вследствие чего образуются фиброзные тяжи.
Фиброз – следствие хронического вирусного воспаления гепатоцитов. Он усугубляет течение гепатита С, так как серьезно повреждает печеночную ткань.
Факторы риска
Вероятность фиброза и скорость его прогрессирования зависят от разных факторов. Патологии больше подвержены дети, пожилые люди и те, у кого был выявлен гепатит С генотип 1. Он значительно чаще переходит в хроническую форму, грозящую рубцеванием печени.
Факторы, повышающие риск фиброза при гепатите:
- аутоиммунные расстройства;
- генетическая предрасположенность;
- злоупотребление лекарствами;
- паразитарные инвазии;
- отравление солями тяжелых металлов;
- внепеченочная закупорка желчных протоков;
- портальная гипертензия;
- болезнь Вильсона-Коновалова;
- инфекционный мононуклеоз;
- патологии сердечно-сосудистой системы.
Всем без исключения пациентам с гепатитом С назначается лечебная диета. Она нацелена на уменьшение токсической нагрузки на пищеварительную и гепатобилиарную систему – печень, желчные протоки и пузырь. В случае ее несоблюдения увеличивается нагрузка на паренхиму. Активация окислительных реакций ускоряет трансформацию клеток Ито в миофибробласты.
Со временем фиброзная ткань замещает функциональные клетки печени и окружающих анатомических структур – печеночных и желчных протоков, кровеносных сосудов. Поэтому на фоне фиброза нередко возникает портальная гипертензия, поддающаяся только хирургическому лечению.
Систематический прием алкоголя в течение 7-8 лет ведет к массовой гибели гепатоцитов, формированию фиброзных тяжей в паренхиме. На фоне гепатита фиброз прогрессирует в 2.5-4 раза быстрее.
Сколько времени проходит от инфицирования до фиброза
Фибротические изменения в печени наблюдаются уже после перехода гепатита в хроническую форму. Если не лечить воспаление, оно становится хроническим в течение 4-6 месяцев. На скорость перехода острого гепатита в вялотекущую форму влияют:
- сопротивляемость организма инфекции;
- возраст;
- генотип гепатита С.
От заражения до первых фибротических изменений в печени может пройти 6-10 месяцев. У страдающих иммунодефицитными состояниями фиброз прогрессирует быстрее, что связано с чрезмерной вирусной нагрузкой на паренхиму.
Обычно клинические проявления фиброза возникают спустя 6-8 лет. При гепатите С он маскируется под вирусное воспаление. Поэтому перед назначением терапии врач обязательно проводит комплексное обследование, определяет наличие и степень рубцовых изменений.
Стадии и симптоматика
Степень фиброза при гепатите С определяют по плотности паренхимы в кПа. Для оценки серьезности поражений используется шкала Метавир:
- F0 – до 5.5 кПа. Фибротические изменения отсутствуют.
- F1 – 5.8-7 кПа. Незначительное разрастание соединительной ткани вокруг гепатоцитов и клеток желчных путей.
- F2 – 7.2-9 кПа. Отмечается умеренный фиброз, при котором рубцовая ткань формирует перегородки, соединяющие фиброзные островки вокруг клеток.
- F3 – 9.5-12 кПа. Фибротические изменения наблюдаются внутри паренхимы, в печеночных артериях, лимфатических сосудах и желчных протоках.
- F4 – свыше 12.5 кПа. Обнаруживаются признаки нарушенного строения печени. На фоне фиброза орган деформируется, выявляются изменения в его структуре.
Фиброз 1 степени при гепатите поддается эффективному лечению. В случае формирования узлов или закупорки печеночных сосудов происходит его трансформация в цирроз печени.
Клиническая картина зависит от распространенности и локализации фиброза. Если изменения наблюдаются только вокруг печеночных клеток, симптомы отсутствуют. Первые признаки заболевания проявляются при сильном повреждении печени, нарушении проходимости кровеносных сосудов.
Характерные проявления фиброза, вызванного гепатитом С:
- снижение работоспособности;
- хроническая усталость;
- малокровие;
- расстройства пищеварения;
- частые простуды;
- сосудистые звездочки на теле;
- варикозные кровотечения;
- брюшная водянка.
Если гепатит осложняется циррозом, на первый план выходят признаки печеночной недостаточности и энцефалопатии. Отмечаются психические расстройства – фиксация взгляда, раздражительность, забывчивость.
Диагностика предполагает проведение лабораторно-аппаратных исследований:
- анализы на АЛТ и АСТ;
- коагулограмма;
- общий анализ мочи;
- анализ крови на биохимические маркеры фиброза;
- КТ органов брюшины;
- УЗИ печени;
- эластография;
- биопсия печени.
На выбор дополнительных методов диагностики влияют результаты лабораторных анализов. По полученным данным определяют подходящую тактику терапии гепатита и вызванных им фибротических изменений.
Как лечить гепатит, осложненный фиброзом
Основная цель лечения фиброза – устранение факторов, вызвавших рубцевание печеночной паренхимы. В терапию включаются антивирусные препараты, борющиеся с гепатитом. Для поддержания функций печени назначаются лекарства симптоматического действия.
Особое внимание уделяют диете, уменьшающей нагрузку на ЖКТ и гепатобилиарную систему.
Лечение гепатита с фиброзом начинают с приема лекарств прямого антивирусного действия. Основу терапии составляют препараты, которые подавляют самокопирование трех вирусных белков HCVirus – полимеразы NS5B, протеина NS5A, протеазы NS3/4A:
- Совальди;
- Велпатасвир;
- Дасабувир;
- Нарлапревир;
- Даклатасвир;
- Асунапревир;
- Даклинза;
- Софосбувир;
- Ледипасвир.
Особенности лечения зависят от генотипа гепатита С и вирусной нагрузки. Для устранения фиброза назначаются:
- глюкокортикостероиды (Преднизолон, Гидрокортизон) – купируют воспаление, что препятствует рубцеванию паренхимы;
- гепатопротекторы (Гептрал, Гепатосан) – нормализуют метаболическую и обезвреживающую функции печени, защищают ее клетки от разрушения;
- желчегонные препараты (Хофитол, Холосас) – стимулируют желчеотведение, устраняют расстройства пищеварения;
- антиоксиданты (Токоферол, Дибунол) – нормализуют окислительно-восстановительные реакции, выводят свободные радикалы и препятствуют рубцеванию печени;
- иммуностимуляторы (Амиксин, Вобэнзим) – увеличивают сопротивляемость организма возбудителю гепатита;
- ферменты (Панкреазим, Евробиол) – ускоряют переваривание пищи в кишечнике, предотвращают интоксикацию.
Чтобы замедлить рубцевание паренхимы при гепатите, всем без исключения пациентам назначают противофиброзные лекарства – Пентоксифиллин, Лецитин, Грелин.
Фиброз возникает в ответ на повреждение гепатоцитов, вызванное гепатитом. Поэтому терапия направлена на устранение вирусного воспаления. Для увеличения сопротивляемости организма HCV применяются фитосредства с иммуностимулирующим действием. Но прежде чем их использовать, надо проконсультироваться с врачом-гепатологом. Некоторые лекарственные травы повышают нагрузку на печень, что только усугубляет течение гепатита.
Рецепты народной медицины:
- Травяной сбор. Смешивают по 2 ст. л. измельченных корней пырея и плодов шиповника. Добавляют 1 ст. л. крапивы. Запаривают 750 мл кипятка, оставляют в термосе на 15-20 минут. Профильтрованный настой выпивают по 250 мл дважды в сутки в течение 1.5 месяцев.
- Куркума. В стакане теплой кипяченой воды растворяют 1 ч. л. меда. Добавляют ½ ч. л. куркумы. Выпивают залпом после еды трижды в сутки. Курс терапии составляет 2-3 недели.
- Белокочанная капуста. Капусту измельчают в блендере. Через марлю выдавливают сок. Выпивают по 100 мл перед едой дважды в день в течение полумесяца.
Фитосредства стимулируют работу кишечника, очищают кровь от токсинов. При курсовом лечении уменьшается токсическая нагрузка на печень, ускоряется регенерация гепатоцитов.
Лечится ли фиброз
Если вылечить гепатит до формирования в паренхиме узлов, возможно полное выздоровление. Успешность лечения зависит от:
- генотипа гепатита С;
- иммунного статуса;
- сопутствующих патологий;
- возраста;
- грамотности терапии.
После лечения обязательно нужно исключить факторы, провоцирующие массовую гибель гепатоцитов. В противном случае возрастает риск рецидива заболевания.
Фиброз 1-3 степени обратим, но лишь при условии успешного лечения гепатита. При его трансформации в цирроз выздоровление возможно только в случае пересадки донорской печени.
Профилактика перерождения печени при гепатите
От успешности терапии гепатита С зависит прогноз жизни. Правильное питание, умеренные физические нагрузки, прием витаминно-минеральных комплексов предотвращают структурные изменения в паренхиме. Чтобы не допустить фиброза, следует:
- избегать психоэмоциональных нагрузок;
- отказаться от алкоголя и табакокурения;
- своевременно лечить фоновые болезни;
- принимать антиоксиданты и желчегонные средства;
- 1-2 раза в год делать УЗИ брюшных органов.
Легкий фиброз после лечения гепатита исчезает без последствий для здоровья. При соблюдении рекомендаций гепатолога, сбалансированном питании и отказе от вредных привычек риск обострений снижается в несколько раз. Длительное время фиброз протекает бессимптомно. Поэтому для его своевременного выявления желательно хотя бы 1 раз в год обследоваться у врача.
Читайте также:


