Хронический гепатит с гепатология
Возможности лечения хронического гепатита С в 2014 году в России
С мая 2014 года стало возможным использовать новый противовирусный препарат прямого действия симепревир (Совриад) для лечения хронического гепатита С.
Показания к использованию:
- 1й генотип вируса гепатита С
- неэффективность предшествующей терапии (пролонгированный интерферон+рибавирин)
- неблагоприятный прогноз лечения по интерлейкину 28в
- нелеченные больные хроническим гепатитом С 1й генотип
Переносимость его на порядок лучше по сравнению с ингибиторами протеаз первой волны (телепревир, боцепревир).
К сожалению, совриад должен использоваться только совместно с интерферонами, что затрудняет его применение у наиболее нуждающихся пациентов (компенсированный или декомпенсированный цирроз печени, тромбоцитопения, асцит ит.д.). Однако для этой категории больных уже существует безинтерфероновая схема: симепревир+софосбувир+рибавирин. Софосбувир, в частности, можно уже сейчас купить в европейских странах. Препарат симепревир (Совриад) нельзя применять в качестве монотерапии.
Как чаще всего больной узнает о том, что у него гепатит С?
Наиболее часто гепатит С диагностируется случайно, когда во время обследования по поводу какого либо заболевания или в профилактических целях в сыворотке крови обнаруживаются антитела к гепатиту С (anti-HCV, anti-HCV total, anti hcv суммарные и т.д.).
Дело в том, что антитела это не вирус, а ваши белки-иммуноглобулины, которые вырабатываются организмом для нейтрализации вируса. Вне зависимости от того, разовьется заболевание или нет, антитела к вирусу гепатита С вырабатываются у любого человека, который контактировал когда-либо с вирусом гепатита С.
Метод исследования сыворотки крови на антитела к гепатиту С (иммуноферментный метод) простой, недорогой и может применяться в любой поликлинике. Вот почему он приобрел такое широкое распространение. Кроме того, если у человека не обнаруживаются anti-HCV, то однозначно делается вывод, что человек здоров. Таким образом определение anti-HCV в сыворотке крови является скрининговым тестом.
Следовательно при обнаружении в сыворотке крови anti-HCV требуется дополнительное обследование (исследование концентрации вируса гепатита С, его генотипа, фибротест, УЗИ органов брюшной полости, гастроскопия и т.д.).
Чем отличается острый гепатит С от хронического ?
Инкубационный период (время от момента попадания вируса гепатита С в организм до появления первых симптомов) при инфицировании вирусом гепатита С колеблется от 3 до 5 недель. Острый гепатит С проявляется 5-10 кратным повышением трансаминаз, легкой желтухой, незначительным повышением температуры тела, недомоганием. Эти симптомы сохраняются непродолжительный период времени (до недели), поэтому в большинстве случаев остаются незамеченными ни самим пациентом, ни врачом.
Хроническим гепатитом С называется ситуация, когда клинические, биохимические, вирусологические признаки заболевания сохраняются у пациента более 6 месяцев.
Вероятность хронизации острого гепатита С в хронический высокая (более 90%)!! Чем более ярко протекает острый период, тем меньше вероятность хронизации (острый гепатит В в большинстве случаев протекает с выраженной клинической и лабораторной симптоматикой и хронизируется всего лишь в 15% случаев).
Опытный гепатолог по целому ряду симптомов в большинстве случаев может различить острый гепатит С от хронического, но нужно помнить, что абсолютных различительных признаков острого и хронического гепатитов С (кроме временного фактора) не существует!
Для чего на практике необходимо различать эти два состояния? Если у врача есть твердые убеждения, что перед ним больной с острым гепатитом С, то он может назначить очень короткий курс интерферонотерапии (3 месяца). При этом вероятность того, что у пациента не разовьется хронический гепатит С будет составлять более 70%.
К чему может привести хронический гепатит С?
В среднем через 15-20 лет от момента заражения вирусом гепатита С развивается цирроз печени или первичный рак печени (гепатоцеллюлярная карцинома). Если больной все эти годы употребляет алкоголь, то сроки развития необратимых изменений в печени сокращаются в 2-3 раза!
При этом необходимо помнить, что дата обнаружения гепатита не является датой инфицирования. В среднем срок (по данным исследований) который проходит от момента инфицирования до обнаружения заболевания составляет 5 лет!
Для чего определяется генотип вируса гепатита С?
Для простоты понимания проблемы можно сказать, что существует не один вирус гепатита С, а несколько. Эти разновидности вируса называются генотипами. Они обозначаются цифрами от 1 до 6, кроме того существуют подтипы. В России наиболее распространены 1в, 1а, 3а, 3б, 2 генотипы. Считается, что первый генотип вируса хуже поддается лечению стандартной двойной терапией по сравнению с другими генотипами вируса гепатита С. При 1 генотипе вируса гепатита С курс двойной противовирусной терапии (Интерферон + Рибавирин) должен продолжаться до 1 года (48 недель), причем интерферон должен быть пегилированным. Иногда, при раннем вирусологическом ртвете курс лечения сокращается до 24 недель. Если пациент инфицирован 2 или 3 генотипом вируса можно воспользоваться менее дорогостоящей терапией и применить короткоживущие интерфероны. Безинтерфероновые схемы лечения можно применять при любом из генотипов и подтипов вируса, но в зависимости от генотипов меняются группы препаратов и длительность терапии. У пациента всегда есть возможность выбора из предложенных нескольких вариантов терапии.
Что такое ПЦР
ПЦР – это один из основных методов диагностики в медицине, в том числе диагностики вирусных гепатитов. В основе полимеразной цепной реакции (ПЦР) лежит синтез нуклеиновых кислот. Весь генетический материал в природе записан в последовательности нуклеиновых кислот, которые в зависимости от индивидуальной последовательности, формируют молекулу ДНК или РНК. При помощи метода ПЦР можно идентифицировать предполагаемый генетический материал и определить его количество. Попросту говоря, если в сыворотке крови есть хоть малейшая частица РНК или ДНК вируса, то этот метод ее воспроизведет с точностью до 99,8%.
ПЦР может быть качественной, то есть, только подтверждает или опровергает наличие вируса, и количественное – определяет концентрацию вируса. Для любого доктора всегда важно знать результаты реакции ПЦР, поскольку она дает однозначный ответ на вопрос – есть ли вирус в крови. Так, не всегда наличие антител означает наличие заболевания, поскольку антитела могут быть лишь следствием перенесенного заболевания, при этом, человек может быть абсолютно здоров.
Важно знать количество вируса, поскольку это также может повлиять на выбор схемы терапии, ее длительность и необходимость ее начала в ближайшие сроки.
Что такое фибротест?
Чтобы понять, как давно длится вирусное воспаление, какой уровень изменений оно вызвало в печени – необходимо определить степень фиброза. Любой воспалительный процесс ведет к разрушениям клеток и их взаимосвязей, нарушает структуру органа. При хроническом гепатите С воспаление в печени практически беспрерывное, меняется только его выраженность.
ФиброТест - содержит 2 графические шкалы FibroTest – отображает уровень фиброза от F0 до F4, и ActiTest от А0 до А3.
У некоторых групп пациентов актуально выполнение другого схожего теста – ФиброМакс: он сожержит 5 графических шкал и дополнительно определяет нарушения метаболизма веществ, уровень стеатогепатита, уровень алкогольного гепатита. Этот тест актуален для пациентов с избыточной массой тела, наличием сахарного диабета или предрасположенностью к нарушению метаболических процессов, с алкогольными эксцессами и наличием других сопутствующих патологий.
Что такое интерлейкин 28 В?
Каждый пациент перед началом терапии хочет знать, какой шанс выздороветь именно у него. Назначая ту или иную схему противовирусной терапии, доктор полагается на индивидуальные показатели пациента (пол, вес, наличие сахарного диабета), данные обследования (количество, генотип вируса, уровень фиброза), данные статистики и проведенных клинических исследований, при помощи которых можно приблизительно составить прогноз на выздоровление.
Наличие быстрого вирусологического ответа - исчезновения вируса в первый месяц лечения – это один из самых главных прогностически значимых факторов положительной динамики лечебного процесса при применении схем двойной терапии (Интерферон+ Рибавирин). Но, к сожалею, для его получения, необходимо начать терапию.
Хотелось бы еще до начала терапии знать: правильно ли выбрана схема терапии, стоит ли ожидать полного выздоровления при применении двойной терапии или цель лечения будет заключаться в уменьшении фиброза, исчезновении вируса и воспаления в печени на весь период лечения; или стоит подключить третий препарат или выбрать безинтерфероновую терапию.
Не так давно в нашем арсенале появился тест, способный еще до начала терапии, ответить на вопрос, какой шанс на выздоровление мы получим именно у этого пациента при применении интерфероновой схемы терапии. Этот тест называется – генетическое исследование полиморфизма интерлейкина 28В или просто, IL28В.
Суть метода состоит в исследовании участка генов пациента, ответственных за противовирусную защиту, противовоспалительную реакцию. В зависимости от выявленной частоты встречаемости аллелей, с которой рождается пациент, мы можем определить вероятность положительного ответа на противовирусную терапию с применением интерферона. Так при получении неудовлетворительного ответа по интерлейкину 28В, доктор будет склонять пациента повысить шансы выздоровления путем присоединения к двойной схеме прямых противовирусных препаратов или к назначению безинтерфероновой терапии.
Что такое стандартная противовирусная терапия
В зависимости от используемого интерферона, с коротким периодом действия или продолжительным, схемы противовирусной терапии бывают с применением короткоживущего интерферона (инъекции выполняются через день) и с использованием пролонгированных, пегилированных интерферонов (инъекция 1 раз в неделю).
В первую очередь выбор интерферона и длительность терапии обусловлены генотипом вируса гепатита С. При выявлении первого генотипа вируса, что в России встречается намного чаще, допустимо применение только пегилированнных интерферонов, схема терапии составляет 48 недель (при достижении быстрого вирусологического ответа, длительность терапии может быть сокращена до 24 недель). При 2,3 генотипах – возможно применение интерферонов с коротким периодом действия, курс терапии 24 недели. Также обязательно учитываются желание и финансовые возможности пациента, ведь доказано, что применение пегилированных интерферонов при 2,3 генотипе и применение тройной терапии при первом генотипе повышает шансы на выздоровление.
Что такое пролонгированные интерфероны
Из-за неудобной схемы применения короткоживущего интерферона (инъекции выполняются с частотой 3 р в неделю) и его низкой эффективности по сравнению с пролонгированными интерферонами, а также невозможностью применения при первом генотипе вируса гепатита С, с течением времени эта схема применяется все более реже.
Молекула интерферона была модифицирована, присоединена к белку полиэтиленгликоля, что позволило добиться медленного и постепенного высвобождения интерферона в течение одной недели. К тому же, пегилирование (слияние интерферона и полиэтиленгликоля) позволило добиться уменьшения количества и выраженности побочных эффектов, которые свойственны обычному интерферону.
Инъекции пегилированных интерферонов выполняются раз в неделю, препарат переносится пациентом лучше, вызывает меньшее количество побочных эффектов, процент положительных ответов выше по сравнению с короткоживущими интерферонами.
Что считать полным выздоровлением
Полное выздоровление – это цель всех гепатологов и инфекционистов, которые занимаются лечением вирусного гепатита С. К сожалению, не всегда применение даже самых современных препаратов приводит к полному выздоровлению.
Отсутствие вируса в течение полугода после полного окончания противовирусной терапии – называется устойчивым вирусологическим ответом – выздоровлением. Вероятность того, что вирус появиться позже, чем через 6 месяцев ничтожно мала.
Стоит сказать, что мы контролируем наличие вируса в крови методом ПЦР (РНК HCV). Антитела к вирусу гепатита С – это клетки нашего собственного иммунитета, которые выработались при контакте с вирусом, они могут сохранятся в течение всей жизни даже после полного выздоровления. Показатели общего и биохимического анализов крови обычно в течение первых месяцев после окончания терапии приходят в норму, в некоторых случаях допустима более длительная нормализация (в индивидуальном порядке обсуждается с лечащим доктором).
Современные схемы лечения
Обсуждая современные схемы терапии, применяемые для лечения гепатита С, стоит делать поправку: в каждой стране зарегистрированы свои стандарты. Если говорить о терапии в общем, то в основном доктора руководствуемся ежегодно обновляемыми стандартами EASL (европейская ассоциация по изучению болезней печени).
В России, стандартными схемами лечения считаются двойная (Интерферон + Рибавирин) и тройная терапия (Интерферон+ Рибавирин+ Ингибитор протеазы (боцепревир/телапревир/симепревир)). Применение комбинации трех препаратов позволяет добиться выздоровления у тех групп пациентов, которые ранее получали стандартную двойную терапию, у которых случился рецидив инфекции, и выявлен неблагоприятный прогноз при генотипировании интерлейкина 28В. Также эта схема позволяет сократить длительность применения лекарственных препаратов и значительно повысить эффективность противовирусной терапии.
Активное развитие гепатологии способствовало появлению новых препаратов, новых схем терапии. Новая веха в противовирусной терапии открывается благодаря прямым противовирусным препаратам. Так называемая безинтерфероновая терапия, позволяет избежать целого ряда побочных эффектов, связанных с интерфероном.
Среди новых препаратов:
1) Ингибиторы протеазы NS3/4A: Симепревир, Телапревир, Боцепревир– используются в России, ABT-450, ACH-2684, Асунапревир, Данапревир, Фалдапревир, GS-9451, MK-5172, Совапревир, Ванипревир
2) Ингибиторы NS5A: ABT-267, ACH-3102, Даклатасвир, Ледипасвир, MK-874, PPI-668
3) Нуклеозидные ингибиторы полимеразы NS5B: Софосбувир, Мерицитабин, VX-135
4) Ненуклеозидные ингибиторы полимеразы NS5B: ABT-072, ABT-333, BMS-791325, Делеобувир, GS-9669, Сетробувир, VX-222.
Возможные комбинации терапии (рекомендации EASL 2014):
1 генотип: Пегилированный интерферон + Рибавирин + Симепревир/ или Софосбувир/или Даклатасвир, Софосбувир+ Симепревир/ или Даклатасвир, Софосбувир+ Рибавирин
2 генотип: Пегилированный интерферон + Рибавирин + Софосбувир, Софофсбувир + Рибавирин
3 генотип: Пегилированный интерферон + Рибавирин + Софосбувир, Софофсбувир + Рибавирин, Софосбувир + Даклатасвир
Побочные эффекты противовирусной терапии
Одним из самых тяжелых испытаний для пациентов при применении двойной противовирусной терапии становится развитие побочных эффектов. Количество и выраженность побочных реакций всегда индивидуально.
Первые инъекции интерферона сопровождаются развитием гриппоподобного синдрома (повышение температуры тела, озноб, боль в мышцах и суставах, потливость). Спустя месяц-второй постепенно развивается: утомляемость, головная боль, бессонница, раздражительность, депрессия, снижение аппетита, тошнота, местные реакции на инъекции, кожная сыть, зуд, одышка, сухость кожи и слизистых, сухой кашель и др.
При лабораторном обследовании: выявляют анемию, нейтропению, тромбоцитопению, нестабильность уровня трансаминаз и др.
Применение прямых противовирусных препаратов по количеству возникших побочных эффектов сопоставимо с другим неспецифическим лечением. Так, принимая простой аспирин или прямой противовирусный препарат, человек одинаково редко рискует получить головную боль, бессонницу, головокружение, боль в животе и др. То есть, симптомы настолько неспецифичны и редки, что связать их появление с применением безинтерфероновой терапии практически невозможно.
Коррекция побочных эффектов противовирусной терапии
Самое лучшее лечение – это профилактика, поэтому схема противовирусной терапии сопровождается строгими точками клинико-вирусологического контроля.
В первый месяц лечения пациенту желательно посещать клинику раз в неделю, далее достаточно контроля раз в месяц. Если доктор выявит существенные отклонений от нормы, то решается вопрос, о назначении дополнительной терапии для коррекции пробочных эффектов (противовиоспалительных препаратов, антигистаминных) или проводится снижение дозировок противовирусной терапии. Если устранить побочные эффекты не удается, а степень и выраженность побочных эффектов продолжает нарастать, противовирусную терапию приходится отменять.
Хронический гепатит – это воспалительное заболевание, характеризующееся фиброзными и некротическими изменениями ткани и клеток печени без нарушения структуры долек и признаков портальной гипертензии. В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени. Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
МКБ-10
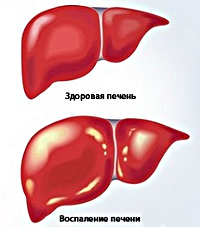
Общие сведения
Хронический гепатит – это воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости. По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С. Все хронические гепатиты занимают примерно 70% в общей структуре патологических процессов печени. Болезнь встречается с частотой 50-60 случаев на 100 000 населения, заболеваемости в большей степени подвержены мужчины.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.

Причины
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях. Вирусы гепатита С и Д оказывают непосредственное токсическое воздействие на гепатоциты, вызывая их гибель.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов. Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система. Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может:
- нерациональное питание;
- злоупотребление алкоголем;
- неправильный образ жизни;
- инфекционные заболевания;
- малярия;
- эндокардит;
- различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Патогенез
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени.
Классификация
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной - АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной - концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной - АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита:
- 0 стадия – фиброз отсутствует
- 1 стадия - незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия - умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия - признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности. Возможны незначительные боли в области правого подреберья. Во время осмотра обнаруживается умеренное увеличение печени.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме. У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных признаков, диагностируются внепеченочные: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой. Внепеченочные признаки встречаются у каждого второго пациента, они связаны с поражением легких, почек, сосудов, сердца, щитовидной железы и других тканей и органов.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.
Диагностика
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа - anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму). Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С - Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения. Самый точный метод исследования – биопсия печени, она позволяет определить форму и стадию патологии, а также подобрать наиболее эффективный метод терапии. На сновании результатов можно судить о степени распространенности процесса и тяжести, а также о вероятном исходе.
Лечение хронического гепатита
Лечение преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной. Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5). Необходимо исключить жирные, жареные, копченые, консервированные продукты, пряности, крепкие напитки (чай и кофе), а также алкоголь.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены. Нередко применяют витамины в инъекциях: В1, В6, В12.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств. Положительный результат после лечения интерфероном наблюдается в 25 % случаев хронических гепатитов. В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени. Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями. Чтобы снизить риск развития патологии, нужно использовать барьерную контрацепцию во время полового акта, не брать чужие предметы гигиены. Для экстренной профилактики гепатита В в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Читайте также:


