Иммунный ответ на вакцину против гриппа
Резюме. Его сила во многом зависит от варианта гена IL-28B
Формирование прочного защитного иммунного ответа является основной задачей вакцинации против вируса гриппа. В глобальном масштабе рост заболеваемости гриппом ассоциирован с повышением смертности среди людей пожилого возраста, беременных и людей с иммуносупрессивными состояниями. Для профилактики заболевания специалисты рекомендуют ежегодную вакцинацию противогриппозными вакцинами, однако среди некоторых групп людей эффективность данного метода невысока. Например, у лиц, перенесших трансплантацию органов, поствакцинальная сероконверсия наблюдается лишь в 30–50% случаев, что может быть связано со снижением интенсивности адаптивных иммунных ответов. Однако в последнее время многие специалисты придерживаются мнения, что иммунный ответ на введение вакцины может модулироваться интерферонами. Понимание факторов, вовлеченных в формирование успешного иммунного ответа и сероконверсии, позволит оптимизировать подходы к разработке новых вакцин.
В ходе данной работы исследователи под руководством доктора Адриана Эджли (Adrian Egli) проанализировали образцы крови 196 пациентов, перенесших трансплантацию органов. Известно, что люди этой группы имеют повышенный риск возникновения инфекционных заболеваний, поскольку их иммунная система искусственно угнетается приемом иммуносупрессивных препаратов, предотвращающих отторжение трансплантата. У таких пациентов эффективность вакцин обычно значительно ниже, чем у представителей общей популяции. Образцы вакцин, использовавшихся в данной работе, были взяты из клинических исследований, посвященных изучению их действия у больных, принимающих иммуносупрессоры, поскольку одной из целей при разработке препаратов является повышение их эффективности у людей, перенесших трансплантации органов, и у других пациентов с нарушениями работы иммунной системы.
В ходе предыдущих работ ученые обратили внимание, что на иммунный ответ оказывает влияние вариант гена IL-28B, потому авторы данной работы определили, носителем какого аллеля является каждый из участников. Как и в случае большинства генов, каждый человек имеет две копии гена IL-28B. Исследователи определили, что большинство участников (135) являются носителями двух копий аллеля Т. Из остальных 61 пациента у 54 присутствовали как вариант Т, так и вариант G, а 7 были гомозиготны и имели две копии минорного аллеля G.
Проанализировав полученные результаты, ученые пришли к выводу, что у участников, являвшихся носителями по меньшей мере одной копии аллеля G, чаще наблюдали сероконверсию (выработку специфических антител) при введении вакцины, что наиболее заметно было у пациентов, применяющих иммунодепрессанты в высоких дозах. Для объяснения выявленной закономерности авторы исследования детально изучили клетки иммунной системы 47 участников (34 были носителями двух копий Т-аллеля, а остальные 13 — хотя бы одной версии G). Ученые установили значительные различия в типе ответа Т-клеток, пролиферации и синтезе антител В-клетками у пациентов после введения противогриппозной вакцины. У носителей основного аллеля отмечали рост Т-клеток на фоне снижения активности В-клеток и интенсивности синтеза антител.
Для того чтобы определить, насколько полученные результаты релевантны для здоровых людей, ученые проанализировали состояние 28 волонтеров без нарушений состояния иммунной системы. 28 из них были носителями Т-аллеля, а 21 — хотя бы одного варианта G. Исследователи определили, что у носителей минорного аллеля иммунный ответ после вакцинации был сильнее, чем у участников с вариантом Т. Если же последние перед введением вакцины получали препараты, являющиеся ингибиторами рецепторов к интерлейкину-28 В (IL-28B), сила иммунного ответа заметно увеличивалась.
Ученые предполагают, что полученные результаты позволяют говорить о том, что IL-28B является ключевым регулятором иммунного ответа при введении противогриппозной вакцины. Возможно, блокирование рецепторов IL-28B могло бы стать новой стратегией для повышения эффективности вакцинации, открывая тем самым новые направления в разработке вакцин, адъювантов и иммунотерапевтических препаратов.
Миф второй: прививки ослабляют собственный иммунитет и вредят организму

Лекари вскрывали созревший оспенный пузырек на теле заболевшего и смачивали содержимым лоскут хлопковой материи. После — касались им ноздрей здорового человека, которому хотели передать иммунитет к вирусу.
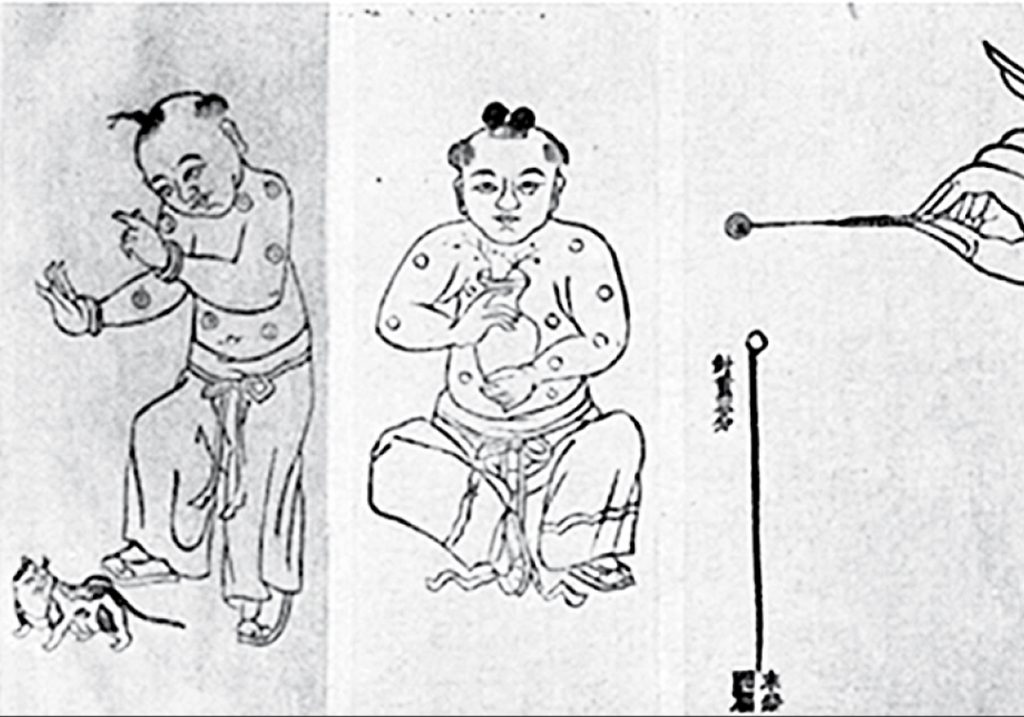
Инокуляция. Книга о традиционной китайской медицине. (Источник: The Historical Medical Library of The College of Physicians of Philadelphia. The History of Inoculation and Vaccination for the Prevention and Treatment of Disease. Lecture Memoranda. A.M.A. Meeting, Minneapolis. Burroughs Wellcome and Co. London, 1913)
В Европе об этих методах предотвращения эпидемий натуральной оспы стало широко известно только в XVIII веке, когда появилась тенденция перенимать оригинальные идеи восточных народов и культур. Самое раннее упоминание о вариоляции было обнаружено в Дании в XVII веке — европейцы переняли практику прививок от оспы у турков.
Сами турки приписывали этот метод черкесам, которые использовали его в меркантильных целях. Этот народ был беден, но, несмотря на это, красивых черкешенок выдавали замуж за богатых иноземцев или продавали в качестве рабынь в гарем турецким султанам. Черкесские женщины прививали своих шестимесячных или годовалых детей от оспы, снижая риск возникновения заболевания. Вариоляция служила гарантией того, что лицо и кожа девочек не будут позже испорчены оспой.
Постепенно инокуляция стала распространяться за пределами Дании. Известный французский философ Вольтер был настолько впечатлен этим явлением, что ему удалось передать через переписку свой энтузиазм Екатерине II.
В настоящее время существует более 100 видов вакцин от десятков инфекций, которые по основным характеристикам делятся на 4 класса:
Инактивированные вакцины содержат убитые бактерии, вирусы, либо их части. К таким вакцинам относятся прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А и другие.
Этот тип вакцин содержит токсины бактерий, которые были обработаны специальным образом. При этом теряются их вредоносные свойства, но сами токсины не сильно изменяют свою структуру. На основе анатоксинов создают прививки от дифтерии, коклюша и столбняка.
Но существует исключение — вакцина, которая применяется после инфицирования. Луи Пастер и его ученик Эмиль Ру разработали средство против бешенства, которое вводят уже после укуса зараженным животным. Эффективность такой вакцинации можно объяснить длительным инкубационным периодом этого вируса. Он поражает центральную нервную систему — головной и спинной мозг. Чтобы проникнуть в эти органы, вирусу необходимо время. Так что иммунная система успевает выработать ответ и болезнь не развивается.
После того, как в организм попадают компоненты вакцин, запускается тот же механизм, который срабатывает при возникновении инфекции.
Как для поддержания эффективности войск нужны регулярные учения, так и прививки необходимо делать несколько раз для выработки антител, которые будут максимально быстро распознавать антиген. Каждое следующее появление антигена усиливает иммунитет к конкретному возбудителю инфекции, поэтому его удаление из организма происходит все быстрее и быстрее.
В итоге при иммунизации в теле человека остаются только те B-клетки, которые производят наиболее сильнодействующие антитела.
Что происходит в случае отсутствия антител к инфекционному агенту? Например, при заболевании полиомиелитом может развиться паралич. Корь в некоторых случаях вызывает энцефалит и слепоту. А клещевой энцефалит при отсутствии прививки может привести к летальному исходу. Прививка в большинстве случаев — это способ приобрести иммунитет к отдельному возбудителю без каких-либо затрат и потерь для организма.
В некоторых случаях после прививки могут наблюдаться побочные эффекты в виде недомоганий (боли в месте укола, слабость, головная боль, небольшое повышение температуры и другие), а иногда даже возможны серьезные приступы аллергических реакций. Побочные эффекты вакцин часто становятся поводом для возникновения множества вопросов и недоверия к прививкам. Многие люди отказываются делать их себе и своим детям, аргументируя это решение наличием у вакцин побочных эффектов. При этом большинство отказников не учитывают, что сами заболевания, от которых им предлагают вакцинироваться, в большинстве случаев намного опаснее сопутствующих эффектов прививок. Таким образом люди повышают уязвимость собственного иммунитета и риск заразиться серьезным заболеванием с намного более серьезными последствиями.
Лицензированные вакцины тщательным образом проверяются, а после выхода на рынок становятся постоянным объектом повторных проверок и отзывов.
Например, эпидемии коклюша и эпидемии полиомиелита могут возобновиться в случаях массовых отказов от прививок. В наши дни отсутствие заболевания у человека может быть связанно именно с коллективным иммунитетом. Прививка позволяет не только обезопасить свое здоровье, но и поддержать коллективную защиту от определенного вида инфекции.
Еще одна причина отказа от вакцинирования — использование тиомерсала или соединения ртути, которое необходимо для консервации вещества некоторых вакцин, выпускающихся в многодозовых флаконах.
В течение более 10 лет Всемирная организация здравоохранения (ВОЗ) тщательным образом изучала вопрос о безопасности использования этого вещества и неизменно приходила к однозначному выводу — количество содержащегося в вакцинах тиомерсала не представляет опасность для здоровья человека.
По данным ВОЗ, каждый год иммунизация позволяет предотвращать от двух до трех миллионов случаев смерти от дифтерии, столбняка, коклюша и кори. Помимо того, что прививки могут останавливать развитие и распространение инфекционных заболеваний, с помощью вакцинации удается препятствовать росту некоторых видов злокачественных опухолей. Так, например, известно, что некоторые виды онкологических заболеваний связаны с инфицированием отдельных тканей вирусами — рак шейки матки, вульвы, вагины, анального отверстия — вызываются вирусом папилломы человека (ВПЧ). Рак печени может спровоцировать вирус гепатита B. Если провести вакцинацию против этих возбудителей, то с очень высокой вероятностью можно избежать образования этих видов опухоли.
В случае использования вакцины против вируса гепатита B вероятность заболеть раком печени составляет всего 5 %.
Существует еще один важный аргумент в пользу вакцинации. Дело в том, что привитому человеку совсем не понадобятся антибиотики для борьбы с бактериями-возбудителями, поскольку никакого лечения инфекционных заболеваний и не потребуется. Вакцинация косвенно предупреждает возникновение супербактерий — штаммов, устойчивых к антибиотикам, и способствует ограничению распространения устойчивости к антибиотикам, в том числе и к самым сильно действующими.
Супербактерия, устойчивая к антибиотику
Бактерия может стать устойчивой к действию антибиотика за сравнительно небольшой промежуток времени. Так, например, группа ученых из Гарварда под руководством профессора Роя Кишони показала, что кишечная палочка может стать устойчивой к 1000-кратной дозе антибиотика всего за 12 дней.
Устойчивость может развиваться не только к действию антибиотиков, но и к спирту — одному из главных антимикробных средств.
Австралийские ученые из Университета Мельбурна выяснили, что бактерии Enterococcus faecium из рода энтерококков часто являются причиной больничных инфекций. Этим бактериям не страшны не только многие антибиотики, но и дезинфицирующие средства на основе спиртов.
Спирт в составе гелей растворяет клеточную стенку — защитную оболочку бактерий. Профессор Тимоти Стиниа и его коллеги предполагают, что мутации в генах E. faecium, по всей видимости, наделили этих бактерии способностью создавать клеточные стенки, которые не растворяются под действием спирта.
Ответы специалистов отдела эпидемиологического надзора Управления Роспотребнадзора по городу Москве на вопросы по профилактике ОРВИ и гриппа:
1. Почему грипп вызывает такое сильное беспокойство?
Поскольку вирус гриппа может поражать легкие, он способен вызвать такую серьезную инфекцию, как пневмония. Именно это вызывает опасения. Если грипп переходит в пневмонию, больной нуждается в госпитализации, а болезнь может даже иметь летальный исход. Люди со слабой иммунной системой – пожилые, беременные женщины, младенцы и люди с хроническими заболеваниями – в первую очередь находятся в группе риска.
2. Может ли вакцина от гриппа стать причиной болезни?
Прививка от гриппа не содержит живые вирусы, поэтому она не может стать причиной болезни. Однако вакцина может вызвать иммунную реакцию организма, и у вас могут появиться облегченные симптомы болезни, например, боль в мышцах или невысокая температура.
Поскольку вирусы гриппа мутируют из года в год, вы нуждаетесь в ежегодной прививке против гриппа, чтобы попытаться предотвратить болезнь. Вакцины не гарантируют, что вы защищены на 100 %, поскольку любой человек может подхватить разновидность вируса, которая не включена в вакцину этого года. Недавнее исследование также показывает, что вакцина, возможно, не является достаточной защитой для детей младше 2-х лет. Но прививки от гриппа считаются сегодня лучшей профилактикой болезни.
3. Что нужно сделать, чтобы не заболеть гриппом?
Вирусы гриппа передаются воздушно-капельным путем. Когда кто-то чихает или кашляет, микроскопические капельки слюны попадают на окружающие предметы или на людей и капельки распыляются на всё вокруг, включая вас! Если люди кашляют или чихают, прикрываясь ладонью, а не носовым платком, они могут инфицировать любую поверхность, к которой прикасаются. Вы касаетесь этой поверхности и подхватываете вирус. Если Вы после этого протрете свои глаза или нос, считайте, что вы только что заразили себя.
Самое эффективное средство защиты от гриппа – вакцинация, которая проводится 1 раз год в осенне-зимний период.
4. Как можно защитить себя от респираторных инфекций?
- Как можно чаще мойте руки. Если у вас нет возможности помыть руки водой, протрите их спиртовым гелем.
- Кашляйте и чихайте в носовой платок. Затем вымойте руки.
- Когда вы кашляете, отвернитесь от окружающих.
- Не касайтесь глаз, носа, или рта. Это предотвратит попадание вирусов в ваш организм.
- Как можно чаще протирайте предметы общего пользования, такие как телефоны и ключи. Вирусы способны жить на поверхности в течение нескольких часов.
- Избегайте мест скопления людей во время сезона гриппа и простуды.
Хорошо укрепленная иммунная система способна намного эффективнее защитить от инфекций. Обогащайте свой организм природными витаминами, находящимися в таких продуктах, как темно-зеленые, красные и желтые овощи или фрукты. Лосось – прекрасный источник жирных кислот omega-3, которые борются с воспалительными процессами. Натуральный йогурт помогает стимулировать иммунную систему.
Кроме того, регулярные занятия спортом – аэробика и ходьба – повышают иммунитет. Люди, которые регулярно тренируются, тоже могут подхватить вирус, но у них симптомы болезни проявляются в более слабой форме. И выздоравливают они быстрее, чем люди, не имеющие физических нагрузок.
5. Сезонный подъем заболеваемости гриппом наблюдается ежегодно. Значит ли это, что прививаться от гриппа следует ежегодно?
Ежегодная прививка от гриппа должна стать обычной профилактической мерой. Это связано с высокой изменчивостью вируса гриппа и ежегодным изменением состава вакцин. Кроме того, поствакцинальный иммунитет сохраняется на защитном уровне не более 6-7 месяцев, а затем титры антител начинают снижаться и уже к следующему эпидсезону человек оказывается не защищенным от гриппа.
6. Каковы симптомы гриппа и когда человек является переносчиком инфекции?
Основные симптомы гриппа – температура, усталость, боли в мышцах, озноб и кашель. Кашель – это раздражение органов бронхиальной системы, и обычно он непродуктивен, поскольку вы не откашливаете мокроту. Самый тяжелый период гриппа обычно длится три-четыре дня. Кашель может длиться дольше. Восстановление после болезни занимает от семи до десяти дней. И еще в течение нескольких недель вы можете испытывать легкую усталость. Больной человек выделят вирусы в окружающую среду в течение 5-7 дней, дети – до 7-10 дней, именно в этот период человек, как источник инфекции, наиболее заразен для окружающих
С того момента, как вы заболели гриппом, и еще в течение, по крайней мере, 24 часов после того, как вы победите симптомы болезни, оставайтесь дома. Как только вы начинаете чувствовать симптомы заболевания, вы подвергаете ваших коллег опасности заразиться гриппом.
7. Что является лучшим лекарством от гриппа?
Нет как такового лекарства от гриппа, но есть множество способов победить симптомы болезни.
Антивирусные препараты могут сократить период болезни, если их принять сразу же, как появятся первые симптомы. Они эффективнее всего действуют в течение первых 48 часов с момента появления симптомов, но также способны предотвратить тяжелое течение болезни, если их принять позже 48 часов. Безрецептурные лекарства против простуды и гриппа могут снизить температуру и облегчить боль. Однако помните: врачи не считают необходимым сбивать невысокую температуру. Исключение составляют маленькие дети и пожилые люди, а также люди с заболеваниями сердца или легких. Температура помогает телу бороться с инфекцией, подавляя рост вирусов или бактерий и активизируя иммунную систему.
Средства против заложенности носа могут помочь облегчить дыхание, сокращая воспаленные слизистые мембраны в носу. Солевые назальные спреи могут также помочь облегчить дыхание. Отхаркивающие средства не слишком эффективны. Для слабо выраженного кашля больше подойдет вода и фруктовые соки.
ВАЖНО! Дети не должны принимать аспирин из-за риска синдрома Рейе, опасного заболевания печени. Лекарства от кашля и простуды нельзя давать детям до четырех лет без рекомендаций врача.
Самое главное – пить как можно больше жидкости, чтобы исключить обезвоживание. Это обезопасит вас от попадания в организм другой инфекции. Избегайте таких напитков, как кофе, чай и кола с кофеином. Они обезвоживают ваш организм. Что касается еды, полагайтесь всецело на свой аппетит. Но даже если у вас нет аппетита, все же попытайтесь заставить себя поесть немного простых продуктов, таких, как белый рис или куриный бульон.
8. Если у меня есть аллергия, означает ли это высокую вероятность заболеть гриппом?
Нет, аллергии не делают человека восприимчивей к гриппу. Но у людей с астмой, скорее всего, болезнь будет протекать очень тяжело. Так же тяжело переносят грипп младенцы до 6 месяцев, беременные женщины, пожилые, люди с ослабленной иммунной системой, сахарным диабетом, заболеванием легких, неврологической болезнью, болезнями сердца. Поэтому указанные лица относятся к группам риска по заболеваемости гриппом и их необходимо защищать от инфекции путем проведения вакцинации.
9. Когда лучше всего вакцинироваться против гриппа?
Прививки против гриппа лучше всего проводить с сентября по декабрь, когда регистрируются низкие показатели заболеваемости. Вакцинация во время эпидемии также эффективна, так как в последние годы для иммунизации используются инактивированные вакцины, содержащие убитые штаммы вируса гриппа. Иммунитет начитает вырабатываться через 7-15 дней после вакцинации, поэтому в этот период необходимо проводить профилактику другими средствами неспецифической защиты.
10. Как влияет ежегодная вакцинация на иммунную систему?
Показано, что при проведении вакцинации в течение нескольких лет подряд ее эффективность возрастает. Это связано с тем, что у серопозитивных лиц антитела типа IgG и IgA синтезируются быстрее, чем у ранее серонегативных. Концентрация антител значительно нарастает после повторной вакцинации.
11. Как влияет вакцинация против гриппа на заболеваемость ОРВИ?
В большинстве научных публикаций отмечается снижение заболеваемости как гриппом, так и другими инфекциями, вызванными респираторными вирусами. Такой эффект достигается и у взрослых, и у детей. Очевидно, что этот эффект может быть связан с особенностями взаимодействия вирусов гриппа и других вирусов-возбудителей ОРВИ во время эпидемии, с неспецифическим эффектом вакцины, а также с еще недостаточно исследованными особенностями гриппозной инфекции.
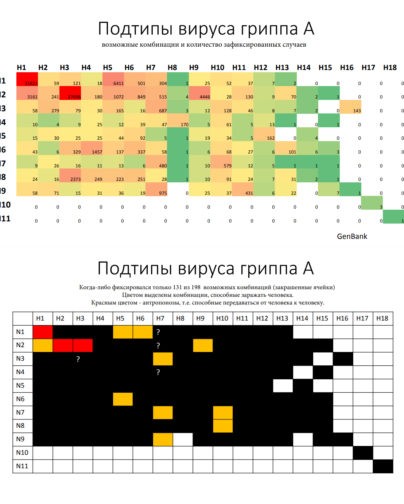
Что из себя представляет вирус гриппа?

О гриппе говорят как об одной инфекции. Но на самом деле существует несколько видов, а точнее типов , вируса гриппа. Люди могут заражаться тремя из них — типами А, В и С.
Самый разнообразный — это вирус типа А. Именно он был причиной пандемии испанки в начале прошлого века. Это известно точно, так как в последующие годы его смогли восстановить из образцов 1918 года и определить, что это был подтип H1N1.
В зависимости от строения двух поверхностных антигенов (белков) и их сочетания вирусы гриппа А подразделяются на подтипы. Возможно аж 198 комбинаций, но пока что зафиксировано только 131 ( таблица ниже ). Из всего этого многообразия только 3 комбинации могут передаваться от человека к человеку.
Вирус типа B чаще всего встречается у человека и морских млекопитающих. Впервые его выделили в 1940 году, он циркулировал параллельно с вирусами типа А, но в конце 1980-х годов что-то произошло и тип разделился на две линии: Виктория и Ямагата.
Линии гриппа В тоже отличаются друг от друга по строению поверхностных антигенов, циркулируют обычно вместе, но в разных пропорциях, и именно поэтому сейчас так актуальна тетравалентная вакцина. В трехвалентную вакцину включают только одну из линий гриппа В.
Важно отметить, что по симптомам грипп В невозможно отличить от гриппа А, он такой же тяжелый.
Грипп С у человека встречается очень редко, чаще всего у млекопитающих. У детей протекает в виде легкого ОРВИ, почти бессимптомно, так что он мало изучен. И вакцины от него тоже нет, так как его эпидемическая значимость ничтожна. Но есть места, где и этот грипп под присмотром, например, в Гонконге все образцы при ОРВИ обязательно тестируют на грипп, данный тип выявляется в среднем в 1-2% случаев.
Никаким другим гриппом человек заболеть не может?
Может. Человек заражается гриппом от животных, но так как он не является специфическим хозяином для этих вирусов, то другие люди от него не перезаражаются.
Вообще, чтобы так заразиться, человеку нужно длительно находиться среди зараженных птиц или животных (американская ярмарка свиней — лидер по регистрации вируса гриппа свиней), поэтому в России это нонсенс, а в стране, где частью повседневной жизни являются, например, птичьи рынки (в Азии, Египте), где птицу убивают и ощипывают прямо на месте — норма.
Большинство этих вирусов либо вообще не представляют угрозы для человека, либо протекают в виде легкого ОРВИ. Но есть и весьма патогенные, например, H5N1 или H7N9.
Какова природа сезонности гриппа?
Мы лишь знаем, что сезонность гриппа наблюдается там, где есть климатическая сезонность. А в тропиках заболеваемость фиксируется на протяжении всего года примерно на одном уровне. То есть мы видим корреляцию, но объяснить, почему это влияет на заболеваемость, пока что не можем.
Как предсказывают, какой вирус будет в новом сезоне?
Под эгидой Всемирной организации здравоохранения (ВОЗ) действует Глобальная система надзора за гриппом (GISRS, Global Influenza Surveillance and Response System).

В 114 странах мира существуют официально признанные ВОЗ Национальные центры по гриппу, один или несколько, которые заняты сбором информации по гриппу в своей стране или ее части. Они проводят тестирование мазков больных ОРВИ на предмет наличия в них вирусов гриппа, изучают их строение и генетические свойства. Методы исследования стандартизованы для всей сети ВОЗ, и это замечательно, потому что мы имеем единый подход по всему миру и все данные получаются единообразными, их можно сравнивать.
Полученные данные о вирусе (генотип, антигенная структура, устойчивость к противовирусным препаратам) вносятся в специальную базу данных FLUNET , куда стекается также информация по заболеваемости. Это глобальный информационный портал по гриппу.
Вся информация в итоге стекается в Сотрудничающие центры ВОЗ по справочной информации и исследованиям в области гриппа (СЦ ВОЗ). Их в мире всего пять (Лондон, Атланта, Мельбурн, Токио, Пекин), к каждому из которых приписаны определенные страны/регионы ВОЗ.
Два раза в год проходят Сезонные вакцинные совещания по выбору штаммов — кандидатов для включения в гриппозные вакцины (Seasonal influenza vaccine composition meeting). В феврале для северного полушария, в сентябре для южного. В рамках этой встречи выбирают вакцинные штаммы вируса на будущий сезон.
Как выбирают вакцинный штамм?
На основании собранных данных проводят анализ ситуации за прошедший сезон и определяют, какой вирус встречался наиболее часто или в начале сезона был представлен незначительно, а к концу был наиболее распространен (оказался самым приспособленным). В будущем сезоне вирус будет очень похож на тот, что доминировал под конец прошедшего. При помощи антигенного и генетического анализа, а также математического моделирования решают, стоит ли менять штаммы в вакцине (отдельно по каждому из 4 вариантов вакцинного вируса).
Как работает вакцина от гриппа?
Вакцина от гриппа каждый год новая.
Вакцины от гриппа могут быть введены одновременно с любыми другими вакцинами. Для детей и беременных производятся вакцины без консервантов. Иммунитет развивается примерно через 14 дней после прививки.
Как оценивают эффективность вакцины от гриппа?
Вакцину оценивают по критериям CPMP — Комитета по патентованным лекарственным препаратам (Committee for Proprietary Medicinal Products). Комитет входит в состав Европейского агентства по оценке лекарственных препаратов (ЕМЕА), однако пользуется значительной самостоятельностью.
Собственно критерии эффективности вакцины заключаются в следующем:
- Уровень сероконверсии (процент лиц, у которых титр антител повысился более чем в 4 раза по сравнению с исходным) должен быть более 40%.
- Уровень серопротекции (процент лиц, у которых титр антител более 1:40) должен достигаться не менее чем у 70% привитых.
- Фактор сероконверсии (кратность прироста средних геометрических титров антител по сравнению с исходным) — не менее чем в 2,5 раза.
По данным исследований 70-80-х годов, выполнение данных критериев коррелирует с защитой от гриппозной инфекции.
Согласно отчету ВОЗ от 2005 года , суммирующему данные исследований инактивированных вакцин за последние 20 лет, для достижения озвученных лимитов в вакцине должно быть по 15 мкг каждого из включенных в нее антигенов.
Однако это не означает, что тот же уровень серопротекции и сероконверсии не может достигаться другими методами, например, добавлением адъюванта. Если по результатам клинических испытаний вакцины с адъювантом и сниженным содержанием антигена показали соответствие критериям, оценивающим эффект от их применения, то можно сказать, что они соответствуют критериям ВОЗ, так как критерии определяют не концентрацию антигена, а иммунный ответ на вакцину.
Если я сделала прививку, то не заболею гриппом?
Если вы своевременно сделали прививку и встретились с вирусом гриппа, совпадающим по строению с одним из тех, от которого была сделана прививка, то вы не заболеете. Но всегда есть определенная вероятность, что вам попадется другой вариант вируса, и тогда вакцина окажется неэффективной. Прогноз ВОЗ не всегда сбывается. Но если не вакцинироваться вообще, то риск заболеть гораздо выше.
От других острых респираторных вирусных инфекций вакцина от гриппа вас защитить не сможет.
Может ли вакцина от гриппа вызвать грипп?
Важно понимать, что неживые вакцины никак не могут становиться причиной заболевания гриппом! Они могут вызывать недомогание, как любая другая прививка, но так как живого вируса в них не содержится, то причиной инфекционного заболевания они быть не могут.
Также сто́ит помнить, что вакцина не действует моментально. Организму необходимо минимум 2 недели, чтобы наладить производство антител в ответ на введенные антигены, ведь он видит их впервые! Поэтому если по пути из прививочного кабинета вы столкнетесь с больным гриппом, то заболеете, ведь вакцина еще не успеет сработать!
Именно поэтому наиболее эффективна вакцинация до начала эпидемиологического сезона. В этом случае иммунитет успеет сформироваться заблаговременно и организм будет готов к встрече с инфекцией. Но если по какой-то причине вы не успели сделать прививку заранее, то ее можно сделать и в течение сезона, просто шанс оказаться нос к носу с больным гриппом до начала действия вакцины в этом случае выше.
Какие вакцины от гриппа существуют?
Большинство современных вакцин от гриппа — это неживые вакцины:
Цельновирионная вакцина содержит просто убитый вирус целиком. Такие вакцины уже почти не применяются, так как они очень реактогенные. Однако на них вырабатывается наиболее сильный иммунный ответ, и в случае тяжелой эпидемиологической ситуации (например, пандемии) начинают производить именно эту разновидность, так как польза от нее превышает возможные риски и побочные эффекты.
Для кого наиболее опасен грипп?
Наиболее опасен грипп для детей до 5 лет, пожилых и беременных , а также лиц в состоянии иммуносупрессии (иммунодефициты разной природы, онкопациенты после химиотерапии/облучения, получающие кортикостероидную терапию и др.). Их всех необходимо прививать в первую очередь.

Американский консультативный комитет по вопросам вакцинации (ACIP) рекомендует вакцинацию против гриппа беременных женщин, которые в момент начала сезона гриппа находятся на 14-й (или больше) неделе беременности. Вакцинация, начиная со второго триместра, объясняется тем, что в первом триместре есть риск самопроизвольного прерывания беременности и выкидыш после вакцинации может быть неправильно истолкован как следствие вакцинации.
Однако беременные женщины, которые имеют более высокие риски заражения гриппом, должны быть вакцинированы перед началом эпидемии независимо от срока беременности. В Российской Федерации на этот счет даже есть специальные клинические рекомендации .
Здоровое взрослое население имеет меньше шансов столкнуться с осложнениями или смертью в результате этой инфекции, но могут заражать окружающих из групп риска, так что по возможности лучше сделать прививку и им, тем самым снизить шансы заболеть для их уязвимого окружения. Особенно для тех, кто в силу возраста еще не может быть привит (младенцы до 6 месяцев) или не может сформировать полноценный иммунный ответ на вакцину (люди с иммуносупрессией).
Я простудился, можно ли мне прививаться от гриппа? Сколько ждать после болезни?
Если мы говорим о плановой вакцинации до начала эпидемического сезона, то во всем мире врачи рекомендуют делать прививку сразу после исчезновения клинических симптомов. В России рекомендации по сроку медотвода после острого инфекционного заболевания определяются Методическими указаниями о противопоказаниях к профилактическим прививкам , которые гласят:
Плановая вакцинация в случае острого заболевания откладывается до выздоровления (или периода реконвалесценции). Это связано с тем, что развитие осложнения основного заболевания или его неблагоприятный исход могут быть истолкованы как следствие проведенной вакцинации . Врач определяет необходимый интервал (в пределах 2-4 недель), руководствуясь, в первую очередь, степенью риска развития осложнения заболевания.
В большинстве инструкций к вакцинам вы встретите фразу, что легкие респираторные и кишечные вирусные инфекции не являются противопоказанием к вакцинации, однако все же желательно, чтобы пришедший на вакцинацию человек уже не был заразен для окружающих, потому что в очереди на вакцинацию в больнице он встретит здоровых людей.
В эпидемический сезон ситуация другая. Прививку делают даже на фоне болезни, поскольку польза превышает возможные риски , что также оговорено в методических указаниях.
Какие это могут быть риски?
Для некоторых пациентов вакцина может оказаться менее эффективной. Например, для онкологических больных в состоянии иммуносупрессии, которые только что прошли химиотерапию или находятся в процессе ее прохождения. Иммунная система подавлена, она не может адекватно ответить на дозу вакцины. Но даже тот незначительный эффект, который будет получен, может оказаться жизненно важным для этой категории.
Еще один возможный риск, как уже говорилось выше — это возможная дискредитация вакцинации. Прививка может вызвать недомогание, схожее с симптомами инфекционного заболевания, которые могут быть неверно интерпретированы. Если мы делаем прививку на фоне какой-то болезни, то можем подумать, что она усилила или даже вызвала болезнь.
Существуют какие-либо еще противопоказания для вакцинации против гриппа?
Единственным абсолютным противопоказанием к применению гриппозных вакцин является зафиксированная гиперчувствительность к компонентам вакцины. Как правило, выявленная в результате введения предыдущей дозы вакцины.
Аллергические и даже анафилактические реакции на куриный белок сейчас не рассматриваются как противопоказание для вакцинации от гриппа, но предупредить врача об этом перед вакцинацией все-таки стоит.
Когда именно нужно пройти вакцинацию?
В нашем полушарии раньше, чем в конце августа, вакцинация от гриппа обычно не начинается. Самый оптимальный вариант — завершить вакцинацию до конца сентября-октября, чтобы к началу сезона быть уже защищенным от гриппа.
Если в этот период вакцинацию завершить не удалось, это не значит, что позже ее проводить не нужно. Например, детям делают прививку от гриппа с 6 месяцев. Если ребенок достигнет этого возраста в декабре и еще не болел, то вакцина может защитить его от вируса в оставшуюся часть сезона.
В каком возрасте и по какой схеме делают прививку от гриппа?
Прививку от гриппа делают ежегодно. Минимальный разрешенный возраст для вакцинации — 6 месяцев.
Дети с 6 месяцев до наступления 3 лет:
- Если прививка делается впервые, то вакцинацию проводят двукратно в дозе 0,25 мл с интервалом не менее 4 недель.
- Если в прошлом сезоне прививку от гриппа уже делали, то — однократно 0,25 мл.
Дети с 3 до 9 лет:
- Впервые вакцинация проводится дважды по 0,5 мл с интервалом в 4 недели.
- Ранее привитые — однократно 0,5 мл.
Взрослые: однократно — 0,5 мл.
И напоследок. Осенью кроме гриппа нас атакуют сотни других вирусов. По одним только симптомам без лабораторного подтверждения мы не можем сказать, был ли это именно грипп или что-то иное. Но вакцина защищает только от гриппа! Перед другими вирусами вы все так же беззащитны, поэтому не пренебрегайте неспецифическими мерами профилактики — разнообразно питайтесь, высыпайтесь, как можно чаще проветривайте помещения и мойте руки. Все эти меры в комплексе с вакцинацией от гриппа позволят максимально снизить риск ОРВИ.
Читайте также:
Читайте также:


