Иммунопрофилактика гриппа в период эпидемии
Как защитить себя от гриппа?
Известно, что грипп и острые респираторные вирусные инфекции (ОРВИ) – самые распространенные в мире инфекционные заболевания. Но если большинство ОРВИ протекают относительно легко, то грипп зачастую дает тяжелую клиническую картину: температура тела достигает 39 – 40С, сильнейший озноб с обильным потоотделением, боль и ломота в мышцах, сильные головные боли. Осложнениями гриппа чаще всего бывают острые пневмонии, сопровождающейся отеками легких, и отиты, в некоторых случаях приводящие к полной потере слуха. Грипп ослабляет сопротивляемость организма, и на его фоне могут развиться вирусный энцефалит или менингит – крайне опасные осложнения, которые могут привести к инвалидизации или гибели пациента.
Вирус гриппа обычно проникает в организм через слизистые оболочки дыхательных путей, распространяясь воздушно-капельным путем. Заболевание чрезвычайно заразно. Даже кратковременный контакт с больным человеком может привести к заражению. Именно поэтому весь мир страдает от ежегодных сезонных (приходящихся на холодное время года) эпидемий гриппа. Ежегодно вирус гриппа мутирует, поэтому невозможно один раз переболев, получить пожизненный иммунитет. Самым эффективным методом профилактики гриппа признана вакцинация. Она вызывает специфический иммунитет против гриппа, имеет высокую эффективность и применяется у взрослых и детей.
Для иммунизации используются противогриппозные вакцины, как правило, трехвалентные, т.е. формирующие иммунитет к 3-м эпидемически актуальным штаммам вируса гриппа подтипов А (H1N1 и H3N2) и типа В. Штаммовый состав всех вакцин практически ежегодно обновляется на основании научного прогноза циркуляции вирусов гриппа. Защитный эффект после вакцинации, как правило, наступает через 8—12 дней и сохраняется до 12 месяцев, в связи с чем проведение прививок рекомендовано ежегодно в предсезонный период активизации распространения вирусов гриппа (обычно в осенний период). Введение вакцины против гриппа позволяет подготовить организм к встрече с вирусом и снизить риск заболеваемости и возникновения осложнений после перенесенной гриппозной инфекции. Вакцинация вызывает формирование высокого уровня специфического иммунитета против гриппа.
Информация о составе вакцины в обязательном порядке изложена в инструкциях по применению, которые находятся в прививочном кабинете медицинской организации. Перед проведением профилактических прививок пациенту или его родителям (опекунам) разъясняется необходимость иммунизации, возможные поствакцинальные реакции и осложнения, а также последствия отказа от иммунизации.
О проведении профилактических прививок в детских дошкольных образовательных учреждениях и школах родители (опекуны) детей, подлежащих иммунизации, должны быть оповещены заранее, должно быть получено их согласие на проведение прививок
Профилактические прививки можно получить во всех государственных медицинских организациях по месту прикрепления. Иммунизация проводится в рамках Национального и Регионального календаря профилактических прививок бесплатно. Прививают детей с 6 месяцев, учащихся 1—11 классов; студентов высших профессиональных и средних профессиональных учебных заведений; взрослых, работающих по профессиям и отдельным должностям (работники предприятий общественного питания и пищевой промышленности, торговли, транспорта, коммунальной сферы, сферы обслуживания и др.), работников медицинских и образовательных учреждений, а также беременных женщин (при вакцинации которых против гриппа используются вакцины, не содержащие консервантов); лиц, подлежащих призыву на военную службу и лиц, старше 60 лет. Кроме того, профилактические прививки рекомендуются в первую очередь лицам с высоким риском возникновения осложнений в случае заболевания гриппом. К ним относятся такие категории, как часто болеющие ОРВИ, лица с хроническими заболеваниями, в том числе с заболеваниями лёгких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением.
Ежегодная вакцинация против гриппа до начала эпидсезона - наиболее эффективная мера профилактики против гриппа!
Чем опасен грипп?
- Заболевание чрезвычайно заразно. Даже кратковременный контакт с больным человеком может привести к заражению. Именно поэтому весь мир страдает от ежегодных сезонных (приходящихся на холодное время года) эпидемий гриппа. Ежегодно вирус гриппа мутирует, поэтому невозможно один раз переболев, получить пожизненный иммунитет. Особенно актуально эта проблема в мегаполисе. На фоне протекающего гриппа, часто возникают тяжелые осложнения. Осложнениями гриппа чаще всего бывают острые пневмонии, сопровождающейся отеками легких, и отиты, в некоторых случаях приводящие к полной потере слуха. Грипп ослабляет сопротивляемость организма, и на его фоне могут развиться вирусный энцефалит или менингит – крайне опасные осложнения, которые могут привести к инвалидизации или гибели пациента.
Кто в группе риска?
- Больше всего подвержены заболеванию люди, работа которых связана с общением (работники медицинских и образовательных организаций, транспорта, коммунальной сферы, работники сферы торговли), а также лица, относящиеся к группе риска по развитию неблагоприятных последствий при заболевании гриппом: дети раннего возраста до 3-х лет, лица пожилого возраста старше 60 лет, лица, имеющие в анамнезе хронические заболевания, учащиеся школ, ВУЗов, взрослые, работающие на вредном производстве, лица, страдающие хроническими заболеваниями сердца и дыхательных путей (астмой, бронхитом, эмфиземой), а также хроническими нарушениями обмена веществ (например, сахарным диабетом, ожирением), беременные женщины, лица, подлежащие призыву на военную службу.
Как уберечься от гриппа?
- Самым эффективным методом профилактики гриппа признана вакцинация. Она вызывает специфический иммунитет против гриппа, имеет высокую эффективность. Для иммунизации используются противогриппозные вакцины, как правило, трехвалентные, т.е. формирующие иммунитет к 3-м эпидемически актуальным штаммам вируса гриппа подтипов Аи типа В ( в том числе H1N1 свиного). Штаммовый состав всех вакцин ежегодно обновляется на основании научного прогноза циркуляции вирусов гриппа.
Какие вакцины используются для вакцинации гриппа?
- Для иммунизации населения против гриппа применяются инактивированные вакцины. Они безопасны, обладают низкой реактогенностью, высокой иммуногенностью, т.е. вырабатывают высокий защитный иммунитет. На все вакцины имеются сертификаты качества.
Когда необходимо начать иммунизироваться от гриппа?
- Вакцинироваться необходимо ежегодно перед началом подъёма заболеваемости в период с 20 августа по 15 ноября.
Какие категории могут рассчитывать на бесплатную вакцинацию?
- Вакцинация против гриппа проводится москвичам на бесплатной основе.
Куда обращаться гражданину?
- Привиться можно в поликлинике по месту прикрепления в тот же день.
Где привить работников?
- Руководитель учреждения любой формы собственности может также организовать вакцинацию своим работникам. Для этого он может направить письменное обращение со списком желающих привиться в ближайшую к организации поликлинику.
Где прививают детей?
- Детям, посещающим детские сады и школы, прививки проводятся по месту расположения учреждения, т. е непосредственно в садах и школах. Детей не посещающих сады и школы можно привить в детской поликлинике по месту прикрепления.
В каком возрасте начинают прививать детей от гриппа?
- Дети прививаются с 6 месяцев, доза для детей от 6 мес. до 3 лет составляет 0,25 мл, дети, ранее не болевшие гриппом и не привитые, вакцинируются двукратно с интервалом в 4 недели. Необходимо помнить, что для предупреждения возникновения заболевания гриппом у новорожденных и детей в возрасте до 6 месяцев особенно важна иммунизация взрослых, находящихся с ними в тесном контакте.
Есть ли противопоказания к иммунизации от гриппа?
- Все лица, которым должны проводиться профилактические прививки, предварительно подвергаются медицинскому осмотру врачом и им проводится измерение температуры. Перед иммунизацией врач тщательно собирает анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок.
- При острых лихорадочных состояниях или обострении хронического заболевания вакцинацию проводят после выздоровления или в период ремиссии.
- За последние годы в Москве не зарегистрировано ни одного случая поствакционального осложнения на вакцинацию против гриппа
Сколько по времени действует защита от вирусов?
- Специфический иммунитет, как правило, формируется через 14- суток после прививки и длится до 1 года. Риск заболевания гриппом у привитого человека минимален, но если вдруг, заболевает человек, получивший прививку от гриппа, то заболевание протекает в легкой форме, уменьшается его длительность, не бывает летальных исходов
Увеличивается ли количество москвичей, которые прививаются от гриппа?
Актуальность.Грипп продолжает оставаться наиболее массовым заболеванием, являясь инфекцией, вызывающей периодические подъемы (в т. ч. эпидемии, пандемии), охватывающие до 20-30% детей и до 5-10% взрослых. Во всем мире ежегодные эпидемии приводят примерно к 3-5 миллионам случаев тяжелой болезни, во время этих подъемов умирают от 250 до 500 тыс. человек.
Большинство случаев госпитализации и смерти, связанных с гриппом, происходят, главным образом, в группах повышенного риска (маленькие дети, хронические больные, пожилые люди 65 лет и старше). Экономический ущерб составляет от 1 до 6 млн. долларов на 100 тыс. населения.
Эпидемии возникают с разной периодичностью, обычно каждые 1-3 года. Пандемии наблюдаются 1 раз в 10-20 лет. Наиболее интенсивные подъемы с тяжелым течением заболевания вызывает вирус гриппа А. Отчасти это обусловлено способностью гемагглютинина и нейраминидазы к антигенной изменчивости. Крупные изменения – антигенный шифт (полная замена одного подтипа гемагглютинина, реже нейраминидазы на другой) – свойственны только вирусу гриппа А и вызывают пандемии гриппа. Менее значительные изменения антигенной структуры проективных антигенов названы антигенным дрейфом.
Сезонные подъемы заболеваемости происходят ежегодно в холодное время года: в странах северного полушария – с сентября по март, южного - с июня по сентябрь. Механизм циркуляции вируса гриппа до настоящего времени изучен не полностью. С одной стороны распространению инфекции способствует расширение сети международных транспортных коммуникаций, а с другой, - имеющиеся данные о роли животных (например, свиней) и птиц в качестве резервуаров инфекции, возможно, объясняют внезапное исчезновение того или иного штамма вируса и его последующее появление в обновленном варианте.
По г. Минску ежегодно гриппом заболевает около 10% детей и 5% взрослых. Ежегодно экономический ущерб от заболевания гриппом ориентировочно оценивается в сумму эквивалентную более чем 1 млн. долларов США на 100 тыс. населения.
Растет осведомленность о значительных показателях заболеваемости гриппом среди школьников и зачастую тяжелом течении заболевания в младших возрастных группах. Дети играют ключевую роль и в передаче инфекции. Это подтверждается данными из Японии, Российской Федерации и США, где после вакцинации детей среди непривитой части популяции отмечалось наличие группового иммунитета. Таким образом, есть все основания для дальнейшего исследования безопасности и эффективности включения вакцинации против гриппа в национальные программы вакцинопрофилактики.
Среди существующих средств профилактики гриппа вакцинопрофилактика является научно обоснованной, экономически целесообразной и социально оправданной стратегией борьбы с гриппом. В настоящее время уже не подлежит сомнению, что эффективная борьба с гриппом возможна путем массовой вакцинопрофилактики.
Попытки создать вакцину против гриппа предпринимаются с 1937 года, когда впервые была установлена способность вируса размножаться в клетках куриного эмбриона. Уже более 60 лет имеются и используются безопасные и эффективные вакцины.
Эффективность вакцинопрофилактики гриппа. По данным ВОЗ среди здоровых взрослых людей иммунизация может предотвратить заболеваемость гриппом на 70%-90%.
Результаты систематического обзора, представленного в Кокрановской базе данных показывают, что эффективность защиты против гриппа, сформированной с помощью вакцинации у лиц до 60 лет находится в пределах 70-95%, причем у вакцинированных риск умереть от гриппа снижается на 41%. У лиц старше 60 лет вакцина может предотвратить заболеваемость гриппом в пределах 50-80% и случаев смерти - на 80%. Экономический эффект применения гриппозных вакцин в 10-20 раз превышает затраты на вакцинацию.
Мета-анализ исследований об эффективности и целесообразности ежегодной вакцинации показал, что с учетом смены штаммов вируса гриппа и недолгосрочностью поствакцинального иммунитета (до 12 месяцев), рекомендации относительно ежегодной вакцинации обоснованы.
По результатам мета-анализа сделан вывод, что среди лиц, привитых против гриппа, отмечается:
· Снижение заболеваемости лабораторно диагностированным гриппом в 1,4 – 3,5 раза.
· Снижение заболеваемости ОРВИ – на 25%.
· Снижение частоты госпитализации и смертности от гриппа у относительно здоровых взрослых лиц, а также у детей и подростков на 70-90%.
· Снижение на 33% количества случаев госпитализаций, связанных с заболеванием пневмонией и гриппом и на 50% общей смертности среди пожилых людей, проживающих в учреждениях закрытого типа.
· Вакцинация детей против гриппа снижает риск распространения инфекции в семьях и среди населения в целом.
- у невакцинированных лиц, контактировавших в домашних условиях с детьми, вакцинированными против гриппа, количество эпизодов фебрильных респираторных заболеваний уменьшилось на 42%.
- у невакцинированных против гриппа школьников, контактировавших в домашних условиях с вакцинированными детьми было отмечено уменьшение количества эпизодов респираторных заболеваний на 80%, снизилось число пропущенных учебных дней на 70%, уменьшилось количество посещений врача, использования антибиотиков и рабочего времени родителей, потерянного в связи с необходимостью ухода за больными детьми.
Поствакцинальный противогриппозный иммунитет. Гриппозные вакцины индуцируют гуморальный и (слабее) клеточный иммунитет. Гуморальный противогриппозный иммунитет связан с местным и системным образованием антител класса JgG и JgA к поверхностным гликопротеинам вируса. Защитный уровень сывороточных антител формируется у большинства людей, в том числе у детей, начиная с 6-месячного возраста, и у пожилых лиц:
В зависимости от концентрации эти антитела обеспечивают защиту от вирусной инфекции или предотвращают развитие тяжелых форм заболевания.
Необходимо помнить, что вакцинация против гриппа вызывает формирование специфической защиты по отношению именно к вирусу гриппа, а не по отношению к другим инфекционным агентам, вызывающим респираторную патологию, клиническое проявление которых напоминает сходную с гриппом картину. Помимо эпидемий гриппа, происходящих в зимний период, имеет место значительная циркуляция респираторных агентов (аденовирусов, парамиксовирусов, респираторно-синцитиального вируса и т. д.), откуда и происходит подозрительность в отношении вакцинальной защиты.
Контингенты, подлежащие обязательной вакцинации против гриппа:
Согласно рекомендациям ВОЗ обязательной вакцинации против гриппа подлежат:
а) лица, относящиеся к группе риска развития постгриппозных осложнений и увеличения постгриппозной смертности (лица старше 60 лет, дети и взрослые с хроническими заболеваниями сердечно-сосудистой системы, органов дыхания, включая бронхиальную астму; лица, страдающие сахарным диабетом, заболеваниями почек, а также с иммуносупрессивными состояниями); беременные.
б) лица, по профессиональной деятельности подверженные риску заболевания (медицинский персонал лечебных учреждений, работники социальной сферы, учителя). К этой же группе могут быть отнесены дети дошкольного и младшего школьного возраста, т.к. среди данной возрастной категории ежегодные эпидемии гриппа носят интенсивный характер.
Вакцинация особенно важна для людей из групп повышенного риска развития серьезных осложнений гриппа, а также для людей, живущих вместе с людьми из групп высокого риска или осуществляющих уход за ними.
ВОЗ рекомендует ежегодную вакцинацию для следующих групп населения (в порядке убывания значимости):
· жители домов престарелых и домов инвалидов;
· люди с хроническими болезнями;
· другие группы, такие как беременные женщины, работники здравоохранения, люди, занимающие ответственные посты, а также дети в возрасте от шести месяцев до двух лет.
· взрослые, работающие по отдельным профессиям и должностям (и образовательных учреждений, транспорта, коммунальной сферы и др.).
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.

Читайте в новом номере
Грипп – острая вирусная инфекция, характеризующаяся явлениями выраженной интоксикации и поражением респираторного тракта. Грипп является высококонтагиозным антропонозом с воздушно-капельным путем передачи. Возбудители гриппа – РНК-содержащие вирусы из семейства ортомиксовирусов. В настоящее время известны 3 типа вируса гриппа: А, В и С. Вирусы содержат различные антигены: внутренний S-антиген включает РНК и вирусный белок, поверхностный V-антиген – гемагглютинин (H) и нейраминидазу (N). Для вируса гриппа типа А, в отличие от типов В и С, характерно быстрое изменение поверхностного антигена с образованием новых подтипов и штаммов вируса, которые вызывают массовые и тяжелые эпидемии заболевания. С вирусом гриппа типа В, как правило, связаны лишь редкие локальные эпидемии, а типа С – только спорадические случаи заболевания. После перенесенного гриппа формируется стойкий иммунитет, однако он носит типо- и штаммоспецифический характер, что обусловливает повторные случаи заболевания [1, 2].
Грипп занимает особое место среди ОРВИ в связи с его широким повсеместным распространением, более тяжелым течением и более высоким риском неблагоприятного исхода. Наиболее восприимчивы к гриппу дети раннего возраста (со 2-го полугодия жизни), еще не имеющие собственных антител к вирусу, а также лица после 65 лет, у которых утрачиваются накопленные за жизнь антитела к разным антигенным вариантам вируса. Повышенный уровень заболеваемости гриппом наблюдается у лиц, в силу профессиональной деятельности имеющих широкий круг контактов – медицинские работники, педагоги, работники общественного транспорта и коммунальных служб [3].
В большинстве случаев грипп имеет благоприятный исход, и заболевание разрешается в пределах 2-х нед. В то же время, с гриппом связан целый ряд серьезных проблем, представляющих угрозу для жизни пациента:
– ухудшение течения хронических заболеваний (сердечно-сосудистых, бронхолегочных и др.);
– развитие первичной вирусной или вторичной бактериальной пневмонии;
– развитие серьезных осложнений – энцефалопатия, поперечный миелит, синдром Рейе, миозит, миокардит, перикардит и др. [1–4].
ВОЗ выделяет следующие основные положения относительно гриппа:
• Грипп – это острая вирусная инфекция, легко передающаяся от человека к человеку.
• Грипп циркулирует во всем мире, и им может заболеть любой человек из любой возрастной группы.
• Грипп вызывает ежегодные сезонные эпидемии, пик которых в районах с умеренным климатом приходится на зиму.
• Грипп представляет собой серьезную проблему общественного здравоохранения, т. к. вызывает тяжелые заболевания и приводит к смертельным исходам в группах населения повышенного риска.
• Эпидемия может оказывать негативное воздействие на экономику в связи со снижением производительности трудовых ресурсов и создавать чрезмерную нагрузку для служб здравоохранения.
• Для лечения имеются противовирусные препараты, однако у вирусов гриппа может развиваться устойчивость к лекарствам.
• Вакцинация – это самый эффективный путь профилактики инфекции [5].
Вакцинация – это наиболее экономичная медицинская технология, направленная на специфическую профилактику возникновения и распространения инфекционного заболевания. Считается, что по силе влияния на снижение смертности населения массовая вакцинация оказала воздействие, сопоставимое только с чистой питьевой водой [4]. Внедрение массовой иммунизации позволило в 1970-е гг. полностью ликвидировать натуральную оспу в мире, что дало возможность отменить прививку. Также к достижениям вакцинопрофилактики относятся ликвидация полиомиелита и врожденной краснухи в подавляющем большинстве стран мира, значительное снижение заболеваемости корью, дифтерией, коклюшем, столбняком, эпидемическим паротитом, существенное снижение смертности от туберкулеза в детском возрасте. Наибольшая медицинская и экономическая эффективность достигается при проведении массовой вакцинации [3, 4].
Национальный календарь профилактических прививок – основной нормативный документ, согласно которому реализуется государственная программа иммунопрофилактики – определяются сроки вакцинации и ревакцинации и прочие регламентирующие положения. Изменяющаяся эпидемическая обстановка в различных регионах мира, развитие системы здравоохранения, разработка новых иммунобиологических препаратов диктуют необходимость регулярного обновления национальных календарей профилактических прививок и внедрения программ иммунизации в различных странах. В 2014 г. в Российской Федерации был утвержден новый Национальный календарь профилактических прививок [6], предыдущий действовал с 2011 г. [7]. Согласно действующему российскому Национальному календарю профилактических прививок вакцинации против гриппа подлежат [6]:
– дети с 6 мес.;
– учащиеся 1–11 классов;
– обучающиеся в профессиональных образовательных организациях;
– студенты высших профессиональных и средних профессиональных учебных заведений;
– взрослые, работающие по отдельным профессиям и должностям (работники медицинских и образовательных учреждений, транспорта, коммунальной сферы и др.);
– беременные женщины;
– лица старше 60 лет;
– лица, подлежащие призыву на военную службу;
– лица с хроническими заболеваниями, в т. ч. заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением.
По сравнению с предыдущей редакцией Национального календаря прививок вакцинация против гриппа претерпела изменения: расширен список групп лиц взрослого возраста (в частности, включены беременные женщины, что является важным мероприятием по защите от гриппа детей первых месяцев жизни).
Большое практическое значение имеют вопросы вакцинопрофилактики у детей с хроническими заболеваниями органов дыхания. Эта категория пациентов имеет повышенный уровень заболеваемости вакциноуправляемыми инфекциями, у них чаще отмечается тяжелое течение и развитие осложнений при интеркуррентных респираторных инфекциях, чаще наблюдаются неблагоприятные исходы заболеваний [8]. Нередко интеркуррентные острые респираторные инфекции у этих пациентов провоцируют обострение хронического заболевания [9]. Однако в течение длительного времени в нашей стране проведение профилактических прививок у данной группы пациентов было ограничено. Современная концепция иммунопрофилактики у детей с хроническими заболеваниями респираторной системы предполагает проведение прививок против гриппа, пневмококковой и гемофильной инфекции типа В [3].
Вакцинопрофилактика гриппа является самым эффективным методом снижения уровня заболеваемости, осложненного течения и смертности как лиц из групп риска, так и среди населения в целом. Многолетние исследования, проводимые в Японии, показали: избыточная смертность (разница между смертностью в период подъема заболеваемости ОРВИ и среднегодовой) от пневмонии и гриппа у детей существенно повысилась после уменьшения охвата вакцинацией против гриппа [10]. Российские эпидемиологические исследования, проводившиеся в 2000–2013 гг., продемонстрировали, что увеличение числа привитых (как взрослых, так и детей) ведет к обратно пропорциональному снижению количества случаев заболевания гриппом [11]. Необходимо также отметить, что у вакцинированных против гриппа детей наблюдается достоверное снижение заболеваемости отитами от 5 до 31% в зависимости от их формы и течения [12, 13].
Проведенные клинические исследования показали, что эффективность вакцинации в отношении лабораторно-подтвержденного гриппа составляет от 45 до 95% (в среднем 70–80%). Столь широкий разброс результатов исследования объясняется тем, что антигенный состав вакцины не всегда совпадает с антигенными вариантами циркулирующих вирусов гриппа, а также использованием разных типов вакцин и неоднородностью контингента лиц, входивших в различные исследования [3, 4].
Для иммунопрофилактики гриппа в настоящее время используют различные виды вакцин (рис. 1). Существует 2 основных вида вакцин – живые, т. е. содержащие живые аттенуированные вирусы, и убитые (инактивированные), содержащие вирус целиком (цельновирионные) или его отдельные антигены (субъединичные и расщепленные или сплит-вакцины). Живые вакцины против гриппа вводятся интраназально, они существенно стимулируют клеточный и гуморальный иммунитет. Однако данные вакцины противопоказаны лицам с иммунодефицитными состояниями и членам их семей, беременным женщинам, детям раннего возраста (до 2 лет). Цельновирионные вакцины обладают высокой эффективностью. Но в то же время, из-за содержания токсина вируса, они наиболее реактогенны среди убитых вакцин, в связи с чем противопоказаны для применения у детей. Наиболее безопасны для вакцинопрофилактики гриппа у детей, беременных женщин и лиц с хроническими заболеваниями субъединичные и расщепленные вакцины. Субъединичные вакцины содержат только наружные антигены вирусов гриппа – Н и N. Подавляющее большинство современных вакцин содержат антигены 3-х актуальных штаммов вируса. При этом состав вакцин ежегодно пересматривается. Расщепленные вакцины (сплит-вакцины) содержат не только указанные наружные антигены вируса, но и внутренние типоспецифические белки. Благодаря этому сплит-вакцины могут оказать некоторый эффект в случаях, когда заболевание вызвано невакцинным штаммом вируса и даже другими возбудителями респираторных вирусных инфекций [3, 10].
Особый вид вакцин против гриппа представляют виросомальные вакцины (иногда называемые в научной литературе вакцинами против гриппа 4-го поколения). Данные вакцины создаются на основе субъединичных или расщепленных, но дополнительно в их состав включается мембранный белок и липиды вируса гриппа. Входящие в состав вакцины отдельные компоненты вируса способны формировать виросомы – структуры, имитирующие вирион [11, 14, 15]. Установлено, что такие вакцины индуцируют формирование клеточного иммунитета, что ведет к увеличению эффективности и длительности действия прививки против гриппа [16]. Таким образом, виросомальные вакцины имеют определенные потенциальные преимущества по сравнению с другими убитыми вакцинами против гриппа.
В Российской Федерации разработана виросомальная вакцина Ультрикс®, которая содержит смесь высокоочищенных протективных поверхностных и внутренних антигенов 3-х актуальных штаммов вирусов гриппа. В одной дозе вакцины содержатся инактивированные расщепленные вирусы гриппа (культивированные на куриных эмбрионах), представленные штаммами А(H1N1), А(H3N2) и В. Содержание каждого штамма вируса составляет 15±2,2 мкг. Состав вакцины Ультрикс® ежегодно пересматривается в соответствии с рекомендациями ВОЗ для Северного полушария и решением по составу гриппозных вакцин на предстоящий эпидемический сезон Комиссии по гриппозным вакцинным и диагностическим штаммам Минздрава России [11].
Начиная с 2007 г. был проведен ряд клинических исследований вакцины Ультрикс® у лиц взрослого возраста (в т. ч. из групп риска) и у детей старше 6 лет. Исследования проводились на базе ведущих российских учреждений: НИИ гриппа РАМН (г. Санкт-Петербург), Пермская государственная медицинская академия им. Е.А. Вагнера, Сибирский государственный медицинский университет (г. Томск). Общее число лиц, входивших в исследования, составило более 10 тыс. Полученные результаты этих исследований показали, что вакцина демонстрирует высокую иммуногенность и клиническую эффективность, обладает высоким профилем безопасности [11, 15, 17, 18]. Установлено, что вакцина Ультрикс® по иммуногенности и безопасности не уступает сплит-вакцинам против гриппа ведущих зарубежных фармацевтических компаний [15, 17].
Что из себя представляет вирус гриппа?

О гриппе говорят как об одной инфекции. Но на самом деле существует несколько видов, а точнее типов , вируса гриппа. Люди могут заражаться тремя из них — типами А, В и С.
Самый разнообразный — это вирус типа А. Именно он был причиной пандемии испанки в начале прошлого века. Это известно точно, так как в последующие годы его смогли восстановить из образцов 1918 года и определить, что это был подтип H1N1.
В зависимости от строения двух поверхностных антигенов (белков) и их сочетания вирусы гриппа А подразделяются на подтипы. Возможно аж 198 комбинаций, но пока что зафиксировано только 131 ( таблица ниже ). Из всего этого многообразия только 3 комбинации могут передаваться от человека к человеку.
Вирус типа B чаще всего встречается у человека и морских млекопитающих. Впервые его выделили в 1940 году, он циркулировал параллельно с вирусами типа А, но в конце 1980-х годов что-то произошло и тип разделился на две линии: Виктория и Ямагата.
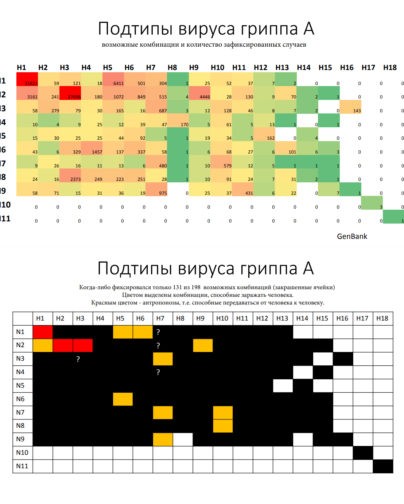
Линии гриппа В тоже отличаются друг от друга по строению поверхностных антигенов, циркулируют обычно вместе, но в разных пропорциях, и именно поэтому сейчас так актуальна тетравалентная вакцина. В трехвалентную вакцину включают только одну из линий гриппа В.
Важно отметить, что по симптомам грипп В невозможно отличить от гриппа А, он такой же тяжелый.
Грипп С у человека встречается очень редко, чаще всего у млекопитающих. У детей протекает в виде легкого ОРВИ, почти бессимптомно, так что он мало изучен. И вакцины от него тоже нет, так как его эпидемическая значимость ничтожна. Но есть места, где и этот грипп под присмотром, например, в Гонконге все образцы при ОРВИ обязательно тестируют на грипп, данный тип выявляется в среднем в 1-2% случаев.
Никаким другим гриппом человек заболеть не может?
Может. Человек заражается гриппом от животных, но так как он не является специфическим хозяином для этих вирусов, то другие люди от него не перезаражаются.
Вообще, чтобы так заразиться, человеку нужно длительно находиться среди зараженных птиц или животных (американская ярмарка свиней — лидер по регистрации вируса гриппа свиней), поэтому в России это нонсенс, а в стране, где частью повседневной жизни являются, например, птичьи рынки (в Азии, Египте), где птицу убивают и ощипывают прямо на месте — норма.
Большинство этих вирусов либо вообще не представляют угрозы для человека, либо протекают в виде легкого ОРВИ. Но есть и весьма патогенные, например, H5N1 или H7N9.
Какова природа сезонности гриппа?
Мы лишь знаем, что сезонность гриппа наблюдается там, где есть климатическая сезонность. А в тропиках заболеваемость фиксируется на протяжении всего года примерно на одном уровне. То есть мы видим корреляцию, но объяснить, почему это влияет на заболеваемость, пока что не можем.
Как предсказывают, какой вирус будет в новом сезоне?
Под эгидой Всемирной организации здравоохранения (ВОЗ) действует Глобальная система надзора за гриппом (GISRS, Global Influenza Surveillance and Response System).

В 114 странах мира существуют официально признанные ВОЗ Национальные центры по гриппу, один или несколько, которые заняты сбором информации по гриппу в своей стране или ее части. Они проводят тестирование мазков больных ОРВИ на предмет наличия в них вирусов гриппа, изучают их строение и генетические свойства. Методы исследования стандартизованы для всей сети ВОЗ, и это замечательно, потому что мы имеем единый подход по всему миру и все данные получаются единообразными, их можно сравнивать.
Полученные данные о вирусе (генотип, антигенная структура, устойчивость к противовирусным препаратам) вносятся в специальную базу данных FLUNET , куда стекается также информация по заболеваемости. Это глобальный информационный портал по гриппу.
Вся информация в итоге стекается в Сотрудничающие центры ВОЗ по справочной информации и исследованиям в области гриппа (СЦ ВОЗ). Их в мире всего пять (Лондон, Атланта, Мельбурн, Токио, Пекин), к каждому из которых приписаны определенные страны/регионы ВОЗ.
Два раза в год проходят Сезонные вакцинные совещания по выбору штаммов — кандидатов для включения в гриппозные вакцины (Seasonal influenza vaccine composition meeting). В феврале для северного полушария, в сентябре для южного. В рамках этой встречи выбирают вакцинные штаммы вируса на будущий сезон.
Как выбирают вакцинный штамм?
На основании собранных данных проводят анализ ситуации за прошедший сезон и определяют, какой вирус встречался наиболее часто или в начале сезона был представлен незначительно, а к концу был наиболее распространен (оказался самым приспособленным). В будущем сезоне вирус будет очень похож на тот, что доминировал под конец прошедшего. При помощи антигенного и генетического анализа, а также математического моделирования решают, стоит ли менять штаммы в вакцине (отдельно по каждому из 4 вариантов вакцинного вируса).
Как работает вакцина от гриппа?
Вакцина от гриппа каждый год новая.
Вакцины от гриппа могут быть введены одновременно с любыми другими вакцинами. Для детей и беременных производятся вакцины без консервантов. Иммунитет развивается примерно через 14 дней после прививки.
Как оценивают эффективность вакцины от гриппа?
Вакцину оценивают по критериям CPMP — Комитета по патентованным лекарственным препаратам (Committee for Proprietary Medicinal Products). Комитет входит в состав Европейского агентства по оценке лекарственных препаратов (ЕМЕА), однако пользуется значительной самостоятельностью.
Собственно критерии эффективности вакцины заключаются в следующем:
- Уровень сероконверсии (процент лиц, у которых титр антител повысился более чем в 4 раза по сравнению с исходным) должен быть более 40%.
- Уровень серопротекции (процент лиц, у которых титр антител более 1:40) должен достигаться не менее чем у 70% привитых.
- Фактор сероконверсии (кратность прироста средних геометрических титров антител по сравнению с исходным) — не менее чем в 2,5 раза.
По данным исследований 70-80-х годов, выполнение данных критериев коррелирует с защитой от гриппозной инфекции.
Согласно отчету ВОЗ от 2005 года , суммирующему данные исследований инактивированных вакцин за последние 20 лет, для достижения озвученных лимитов в вакцине должно быть по 15 мкг каждого из включенных в нее антигенов.
Однако это не означает, что тот же уровень серопротекции и сероконверсии не может достигаться другими методами, например, добавлением адъюванта. Если по результатам клинических испытаний вакцины с адъювантом и сниженным содержанием антигена показали соответствие критериям, оценивающим эффект от их применения, то можно сказать, что они соответствуют критериям ВОЗ, так как критерии определяют не концентрацию антигена, а иммунный ответ на вакцину.
Если я сделала прививку, то не заболею гриппом?
Если вы своевременно сделали прививку и встретились с вирусом гриппа, совпадающим по строению с одним из тех, от которого была сделана прививка, то вы не заболеете. Но всегда есть определенная вероятность, что вам попадется другой вариант вируса, и тогда вакцина окажется неэффективной. Прогноз ВОЗ не всегда сбывается. Но если не вакцинироваться вообще, то риск заболеть гораздо выше.
От других острых респираторных вирусных инфекций вакцина от гриппа вас защитить не сможет.
Может ли вакцина от гриппа вызвать грипп?
Важно понимать, что неживые вакцины никак не могут становиться причиной заболевания гриппом! Они могут вызывать недомогание, как любая другая прививка, но так как живого вируса в них не содержится, то причиной инфекционного заболевания они быть не могут.
Также сто́ит помнить, что вакцина не действует моментально. Организму необходимо минимум 2 недели, чтобы наладить производство антител в ответ на введенные антигены, ведь он видит их впервые! Поэтому если по пути из прививочного кабинета вы столкнетесь с больным гриппом, то заболеете, ведь вакцина еще не успеет сработать!
Именно поэтому наиболее эффективна вакцинация до начала эпидемиологического сезона. В этом случае иммунитет успеет сформироваться заблаговременно и организм будет готов к встрече с инфекцией. Но если по какой-то причине вы не успели сделать прививку заранее, то ее можно сделать и в течение сезона, просто шанс оказаться нос к носу с больным гриппом до начала действия вакцины в этом случае выше.
Какие вакцины от гриппа существуют?
Большинство современных вакцин от гриппа — это неживые вакцины:
Цельновирионная вакцина содержит просто убитый вирус целиком. Такие вакцины уже почти не применяются, так как они очень реактогенные. Однако на них вырабатывается наиболее сильный иммунный ответ, и в случае тяжелой эпидемиологической ситуации (например, пандемии) начинают производить именно эту разновидность, так как польза от нее превышает возможные риски и побочные эффекты.
Для кого наиболее опасен грипп?
Наиболее опасен грипп для детей до 5 лет, пожилых и беременных , а также лиц в состоянии иммуносупрессии (иммунодефициты разной природы, онкопациенты после химиотерапии/облучения, получающие кортикостероидную терапию и др.). Их всех необходимо прививать в первую очередь.

Американский консультативный комитет по вопросам вакцинации (ACIP) рекомендует вакцинацию против гриппа беременных женщин, которые в момент начала сезона гриппа находятся на 14-й (или больше) неделе беременности. Вакцинация, начиная со второго триместра, объясняется тем, что в первом триместре есть риск самопроизвольного прерывания беременности и выкидыш после вакцинации может быть неправильно истолкован как следствие вакцинации.
Однако беременные женщины, которые имеют более высокие риски заражения гриппом, должны быть вакцинированы перед началом эпидемии независимо от срока беременности. В Российской Федерации на этот счет даже есть специальные клинические рекомендации .
Здоровое взрослое население имеет меньше шансов столкнуться с осложнениями или смертью в результате этой инфекции, но могут заражать окружающих из групп риска, так что по возможности лучше сделать прививку и им, тем самым снизить шансы заболеть для их уязвимого окружения. Особенно для тех, кто в силу возраста еще не может быть привит (младенцы до 6 месяцев) или не может сформировать полноценный иммунный ответ на вакцину (люди с иммуносупрессией).
Я простудился, можно ли мне прививаться от гриппа? Сколько ждать после болезни?
Если мы говорим о плановой вакцинации до начала эпидемического сезона, то во всем мире врачи рекомендуют делать прививку сразу после исчезновения клинических симптомов. В России рекомендации по сроку медотвода после острого инфекционного заболевания определяются Методическими указаниями о противопоказаниях к профилактическим прививкам , которые гласят:
Плановая вакцинация в случае острого заболевания откладывается до выздоровления (или периода реконвалесценции). Это связано с тем, что развитие осложнения основного заболевания или его неблагоприятный исход могут быть истолкованы как следствие проведенной вакцинации . Врач определяет необходимый интервал (в пределах 2-4 недель), руководствуясь, в первую очередь, степенью риска развития осложнения заболевания.
В большинстве инструкций к вакцинам вы встретите фразу, что легкие респираторные и кишечные вирусные инфекции не являются противопоказанием к вакцинации, однако все же желательно, чтобы пришедший на вакцинацию человек уже не был заразен для окружающих, потому что в очереди на вакцинацию в больнице он встретит здоровых людей.
В эпидемический сезон ситуация другая. Прививку делают даже на фоне болезни, поскольку польза превышает возможные риски , что также оговорено в методических указаниях.
Какие это могут быть риски?
Для некоторых пациентов вакцина может оказаться менее эффективной. Например, для онкологических больных в состоянии иммуносупрессии, которые только что прошли химиотерапию или находятся в процессе ее прохождения. Иммунная система подавлена, она не может адекватно ответить на дозу вакцины. Но даже тот незначительный эффект, который будет получен, может оказаться жизненно важным для этой категории.
Еще один возможный риск, как уже говорилось выше — это возможная дискредитация вакцинации. Прививка может вызвать недомогание, схожее с симптомами инфекционного заболевания, которые могут быть неверно интерпретированы. Если мы делаем прививку на фоне какой-то болезни, то можем подумать, что она усилила или даже вызвала болезнь.
Существуют какие-либо еще противопоказания для вакцинации против гриппа?
Единственным абсолютным противопоказанием к применению гриппозных вакцин является зафиксированная гиперчувствительность к компонентам вакцины. Как правило, выявленная в результате введения предыдущей дозы вакцины.
Аллергические и даже анафилактические реакции на куриный белок сейчас не рассматриваются как противопоказание для вакцинации от гриппа, но предупредить врача об этом перед вакцинацией все-таки стоит.
Когда именно нужно пройти вакцинацию?
В нашем полушарии раньше, чем в конце августа, вакцинация от гриппа обычно не начинается. Самый оптимальный вариант — завершить вакцинацию до конца сентября-октября, чтобы к началу сезона быть уже защищенным от гриппа.
Если в этот период вакцинацию завершить не удалось, это не значит, что позже ее проводить не нужно. Например, детям делают прививку от гриппа с 6 месяцев. Если ребенок достигнет этого возраста в декабре и еще не болел, то вакцина может защитить его от вируса в оставшуюся часть сезона.
В каком возрасте и по какой схеме делают прививку от гриппа?
Прививку от гриппа делают ежегодно. Минимальный разрешенный возраст для вакцинации — 6 месяцев.
Дети с 6 месяцев до наступления 3 лет:
- Если прививка делается впервые, то вакцинацию проводят двукратно в дозе 0,25 мл с интервалом не менее 4 недель.
- Если в прошлом сезоне прививку от гриппа уже делали, то — однократно 0,25 мл.
Дети с 3 до 9 лет:
- Впервые вакцинация проводится дважды по 0,5 мл с интервалом в 4 недели.
- Ранее привитые — однократно 0,5 мл.
Взрослые: однократно — 0,5 мл.
И напоследок. Осенью кроме гриппа нас атакуют сотни других вирусов. По одним только симптомам без лабораторного подтверждения мы не можем сказать, был ли это именно грипп или что-то иное. Но вакцина защищает только от гриппа! Перед другими вирусами вы все так же беззащитны, поэтому не пренебрегайте неспецифическими мерами профилактики — разнообразно питайтесь, высыпайтесь, как можно чаще проветривайте помещения и мойте руки. Все эти меры в комплексе с вакцинацией от гриппа позволят максимально снизить риск ОРВИ.
Читайте также:
Читайте также:


