Как лечат в больнице бешенство
Бешенство – острое инфекционное (вирусной природы) заболевание людей и животных, характеризующееся поражением вещества мозга: при заражении развивается воспалительный процесс (энцефалит).
Несмотря на то, что бешенство является одной из древнейших инфекций, тенденции к ее снижению до настоящего времени нет, как не разработаны и эффективные средства для лечения. Бешенство остается смертельно опасным заболеванием.
Симптомы заболевания специфичны, однако между заражением и первыми проявлениями недуга может пройти довольно длительное время. В данной статье расскажем о лечении и профилактике бешенства у людей, ведь очень важно знать, как защитить себя и своих детей от опасной болезни.
Широкое распространение бешенства среди многих видов теплокровных животных представляет опасность заражения для людей, в том числе и детей. Чаще всего инфицирование происходит от кошек и собак, но возможно получить заболевание и от диких животных.
Причина заболевания
Источник инфекции – больные животные. Болеют бешенством и дикие животные (лисы, волки, летучие мыши), и домашние (кошки, лошади, собаки, свиньи, рогатый скот), и грызуны (крысы). В связи с этим различают городской и лесной вид бешенства.
Человек получает вирус при укусах больным животным или при ослюнении кожных покровов и слизистых. В настоящее время доказана возможность заражения воздушно-капельным путем.
Этим путем люди могут заражаться при вдыхании воздуха в пещерах с большим количеством летучих мышей. Вирус бешенства можно получить через пищу (при употреблении мяса). Нельзя исключать и контактный путь инфицирования через вещи, на которые попала слюна больного животного.
Наиболее подвержены заболеванию дети с 5-7 лет до 14-15 (чаще мальчики): именно в этом возрасте дети безбоязненно контактируют с животными, стремятся к такому контакту, в том числе и с бездомными кошками и собаками.
В группу высокого профессионального риска заражения относятся охотники, лесничие, работники ветеринарной службы, работники по отлову бродячих животных. Заражаться они могут и от мертвых животных. Нередко регистрируются случаи заражения через любые микротравмы рук при снятии шкур, разделке тушки больного животного.
Отмечается сезонность заболевания: с мая до сентября. В этот период люди (дети в том числе) проводят на улице большую часть времени, чем зимой. Чаще болеют сельские жители, так как у них больше возможности контакта с разными животными.
Природные очаги бешенства имеются повсеместно! Больные бешенством дикие животные часто забегают в ближайшие населенные пункты, где могут напасть на людей.
Заразными животные являются уже за 10 дней до проявления у них признаков бешенства, но наибольшая опасность заражения возникает в период проявления болезни.
Не каждый укус зараженного животного заканчивается заболеванием бешенством. Примерно 30% укусов больных собак и около 45% нападений волка оказываются заразными для человека. Опасность заражения выше при укусах в области лица и головы, шеи, промежности, пальцев верхних и нижних конечностей. Очень опасны глубокие и рваные раны.
Заражение может произойти даже в тех случаях, когда укуса как такового нет, есть просто царапина-след от зубов или только ослюнение кожи и слизистых. Вирус проникает в организм через кожные покровы и слизистые.
Симптомы
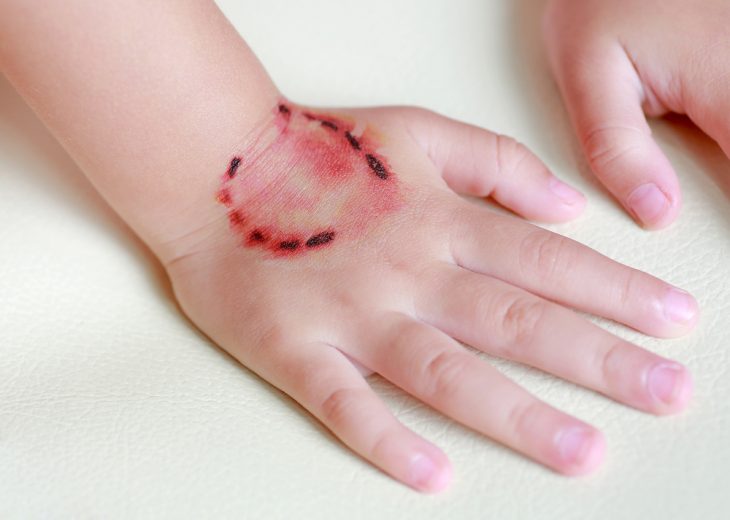
Инкубационный период при бешенстве длительный, от 1 до 6 месяцев. При обширных ранах и массивном инфицировании инкубационный период может сокращаться до 9 дней. При укусах лица, головы и шеи скрытый период короткий, при укусах нижних конечностей – более длительный. Описаны случаи развития бешенства через год и более после покусания.
В клинике бешенства различают 3 периода заболевания:
- продромальный;
- период возбуждения;
- период параличей.
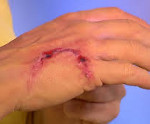
В продромальном периоде болезни появляются ноющие боли в области ослюнения или укуса, даже если рана уже зажила. Может отмечаться покраснение рубца, зуд и жжение.
У ребенка повышается температура в пределах 38°С, беспокоит головная боль, тошнота, может возникать рвота. Ребенок отказывается от пищи, у него нарушается сон (появляется бессонница). Если малыш все же засыпает, то он видит устрашающие сновидения.
Ребенок в этот период замкнут, равнодушен к происходящему, настроение подавленное, тревожное. Выражение лица тоскливое. Подростка беспокоит ничем не обоснованное чувство страха , тяжесть в груди, сопровождающаяся учащением пульса и дыхания.
Длительность продромального периода 2-3 дня (может удлиняться до 7 дней). В последующем психические нарушения усиливаются, депрессия и безразличие сменяются беспокойством.
В период возбуждения появляется наиболее характерный для заболевания бешенством симптом: водобоязнь (или гидрофобия). При попытке больного проглотить любую жидкость, даже слюну, возникает мышечный спазм гортани и глотки.
Вид и даже звук льющейся воды, и даже разговор о воде, вызывают появление чувства страха и развитие такого спазма. При попытке напоить пациента он отталкивает чашку, выгибается, откидывает голову назад.
Лицо больного при этом синеет, выражает испуг: глаза несколько выпучены, зрачок расширен, взгляд устремлен в одну какую-то точку, вдох затруднен, потоотделение усиливается. Приступы судорожного сокращения мышц хоть и непродолжительны (длятся несколько секунд), но они часто повторяются.
Приступ может спровоцировать не только вид жидкости, а и струя воздуха, громкий стук или звук, яркий свет. Поэтому у больного развивается не только водобоязнь (гидрофобия), а и аэрофобия, акустикофобия, фотофобия.
Помимо повышенного потовыделения, отмечается обильное образование и выделение слюны. Возникает психомоторное возбуждение и проявления агрессии и ярости. Больные могут кусаться, они плюются, могут ударить, разорвать одежду на себе.
Во время приступа отмечается помрачение сознания, появляются устрашающие зрительные и слуховые галлюцинации. Между приступами сознание может проясняться.
Рвота, потливость и слюнотечение, невозможность приема жидкости приводят к обезвоживанию организма (особенно резко выражено это у детей) и потере массы тела. Температура может оставаться повышенной.
Период возбуждения длится 2 или 3 дня, реже до 5 дней. На высоте любого из приступов может наступить остановка дыхания и сердечной деятельности, то есть смерть.
В редких случаях больной может дожить до третьего периода болезни – периода параличей. Приступы судорог в этой стадии прекращаются, пациент может уже пить и проглатывать пищу. Исчезает водобоязнь. Сознание в этот период ясное.
Но это мнимое улучшение. Температура тела поднимается выше 40°С. Пульс учащен, кровяное давление прогрессивно понижается. Возбуждение сменяется вялостью. Нарастают депрессия и апатия.
Затем нарушается функция тазовых органов, развиваются параличи конечностей и черепно-мозговых нервов. Летальный исход наступает в результате паралича центров дыхания и сердечной деятельности.
Помимо типичной формы, существует еще и атипичная форма бешенства. При этой форме нет четкого проявления периодов заболевания; судорожные приступы водобоязни и период возбуждения могут не развиваться. Клинические проявления болезни сводятся к депрессивному, сонливому состоянию с последующим развитием параличей.
Бешенство у ребенка в раннем возрасте имеет некоторые отличительные особенности:
- болезнь развивается после короткого инкубационного периода;
- гидрофобия не отмечается;
- период возбуждения иногда отсутствует;
- смерть малыша может произойти в первые же сутки развития заболевания.
У детей старше 2-3 лет клинические проявления бешенства такие же, как и у взрослых.
Диагностика
Опорными для клинической диагностики симптомами являются:
- факт покусания или ослюнения кожи пациента животным;
- боль на месте укуса после заживления раны;
- гидрофобия;
- фотофобия;
- аэрофобия;
- акустикофобия;
- психомоторное возбуждение;
- нарушения глотания и дыхания;
- психические расстройства;
- параличи.
Из-за отсутствия прижизненной лабораторной диагностики атипичные формы заболевания при отсутствии возбуждения и гидрофобии практически не диагностируются. Особенно трудна диагностика бешенства у детей, т.к. установить факт контакта ребенка с больным животным не всегда удается.
В 2008 г. французским ученым удалось разработать и предложить для прижизненной диагностики исследование биопсии кожного участка шеи (на границе с ростом волос) методом ИФА.
Метод высокоспецифичен (98%) и высокочувствителен (100%) с первого же дня заболевания. Исследование позволяет обнаружить антиген вируса в нервных окончаниях возле волосяного фолликула.
При возможности проведения методом флюоресцирующих антител исследуют для обнаружения антигена вируса отпечатки роговицы.
При решении вопроса о необходимости проведения иммунопрофилактики необходима диагностика бешенства у животного, нанесшего укус. Это исследование проводится в наиболее ранние сроки после укуса пациента (если труп животного доступен для взятия образцов биологических тканей). В этом случае можно обнаружить вирус в клетках головного мозга и роговицы глаз или срезах кожи животных с помощью серологических реакций и методом флюоресцирующих антител.
Лечение
Лечение больного бешенством проводится только в стационаре. Условия содержания пациента должны исключать воздействия яркого света (палата с затемненными окнами), громких шумовых раздражителей и потоков воздуха.
Эффективная терапия бешенства не разработана. Слабый лечебный эффект оказывают антирабический иммуноглобулин, антирабическая сыворотка и большие дозы интерферона.
Проводится симптоматическое лечение:
- обезболивающие средства для уменьшения болевых ощущений;
- противосудорожные препараты;
- снотворные средства при нарушении сна;
- введение растворов для нормализации водно-солевого баланса;
- лекарственные препараты для стимуляции работы сердца и дыхательной системы;
- лечение в барокамере (гипербарическая оксигенация);
- церебральная гипотермия (пузырь со льдом на голову);
- подключение аппарата искусственного дыхания (по показаниям).
Исход заболевания неблагоприятен, больные умирают. Описаны единичные во всем мире случаи выздоровления детей.
Профилактика
В нашей стране проводится специфическая и неспецифическая профилактика бешенства.
Неспецифическая профилактика предусматривает такие меры:
- отлов и изоляция бродячих животных;
- выявление бешеных животных ветеринарной службой с последующим их усыплением;
- истребление хищных животных вблизи населенных пунктов;
- карантинные мероприятия и лабораторная диагностика в очаге инфекции;
- санитарно-просветительная работа среди населения.
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
Учитывая губительное воздействие на вирус высокой температуры, в полевых условиях можно воспользоваться старинным методом обработки ран после укуса животного: прижигание раны от укуса каленым железом.
Для уничтожения вируса можно в рану положить кристалл марганцовокислого калия или карболовой кислоты.
В случае покусания домашним животным врач уточняет, при каких обстоятельствах получен укус, был ли он спровоцирован поведением пациента, привито ли от бешенства и где сейчас находится животное. Если укусившее животное здорово (имеется справка о проведенной прививке), то вакцинация не проводится.
Если же животное после нанесения укуса пропало, или в случае покусания пациента диким животным проводится вакцинация антирабической вакциной и антирабическим иммуноглобулином.
Схема вакцинации подбирается пациенту (особенно ребенку) врачом индивидуально: в зависимости от глубины и локализации укуса, давности укуса, от того, какое животное нанесло укус и имеется ли возможность наблюдать за ним.
Если после 10-дневного наблюдения за домашним животным, нанесшим человеку укус, оно осталось здоровым, то введение вакцины отменяют после 3 уже полученных инъекций (если имели место ослюнение или неглубокий одиночный укус).

Но если укус был нанесен в опасные места (перечислены выше), а также при отсутствии возможности наблюдать или обследовать животное, вводить вакцину продолжают до конца назначенной схемы.
Немедленно рекомендуется начать комбинированное лечение (вводить антирабический иммуноглобулин и антирабическую вакцину) при:
- ослюнении слизистых;
- укусах (любой глубины и количества) в перечисленные выше опасные места;
- глубоких одиночных или множественных укусах, нанесенных домашними животными;
- любых повреждениях или ослюнениях дикими животными или грызунами.
Антирабическая вакцина вводится внутримышечно в область плеча, а детям до 5 лет – в область верхней трети переднебоковой поверхности бедра. В ягодицы вводить вакцину нельзя. Вакцина оказывает профилактический эффект даже в случае множественных тяжелых укусов.
Лицам из группы профессионального риска заражения проводится первичная профилактика антирабической вакциной. Рекомендуется профилактическое введение вакцины и детям раннего возраста, учитывая то, что они могут и не рассказать о состоявшемся контакте с животным.
Предварительную профилактику можно провести и детям при планировании каникул в сельской местности или в оздоровительном летнем лагере.
Вакцина вводится по 1 мл внутримышечно 3-кратно: спустя 7 и 28 дней после первого введения. Лицам из группы риска заражения ревакцинация проводится каждые 3 года. Взрослым и детям после вакцинации надо исключить перегревание, избегать переутомления. При проведении вакцинации и в течение полугода после нее надо категорически исключить употребление любых видов и доз алкогольных напитков. В противном случае могут возникнуть осложнения со стороны ЦНС.
Резюме для родителей
Учитывая то, что бешенство практически невозможно вылечить, надо предпринять все меры по предупреждению заражения ребенка. Следует детям с раннего возраста объяснять опасность контакта с бродячими кошками и собаками. Маленьких детей не следует оставлять без присмотра, чтобы исключить нападение и укусы животных.
В случае же нападения животного на ребенка (укуса или ослюнения) следует немедленно и правильно обработать рану и обязательно обратиться к врачу, независимо от глубины повреждения. При назначении врачом курса вакцинации надо скрупулезно его провести до конца предложенной схемы. Только так можно уберечь ребенка от такого опасного заболевания, как бешенство.
К какому врачу обратиться
При укусе животного необходимо обратиться к хирургу в травмпункт. После обработки раны он назначит введение вакцины. Состояние ребенка должен оценить педиатр, невролог. Если заболевание все же возникло, лечить его должен инфекционист.
Бешенство — это одно из наиболее опасных инфекционных заболеваний вирусной природы, протекает с тяжелым поражением нервной системы и заканчивается, как правило, смертельным исходом.
Ежегодно в мире от бешенства погибает более 50 000 человек..При этом около 95% летальных исходов происходит в Африке и Азии.
В России около 400 тыс. ч еловек е жегодно обращаются в медицинские организации по поводу различных повреждений, полученных от животных, в том числе около 100 тыс. детей до 14 лет. З а период с 2012 года по сентябрь 2016 года было зарегистрировано 23 летальные случая гидрофобии.
Различают природный тип бешенства, очаги которого формируются дикими животными (волк, лисица, енотовидная собака, шакал, песец, скунс, мангуст, летучие мыши), и городской тип бешенства (собаки, кошки, сельскохозяйственные животные). Большинство случаев смерти людей происходит в результате укуса инфицированной собакой.
У людей заражение вирусом бешенства неизбежно приводит к смертельному исходу в случае развития симптомов. Однако срочная вакцинация после заражения вирусом обычно позволяет предотвратить развитие заболевания. Случаи выздоровления после появления симптомов бешенства единичны и, как правило, связаны с ложной диагностикой.
Причины заболевания
Вирус выделяется во внешнюю среду со слюной инфицированного животного или человека. Заражение человека происходит при укусе или ослюнении животным поврежденной кожи или слизистой оболочки. Описаны случаи заболевания людей в результате укусов внешне здоровым животным, продолжающим оставаться таковым в течение длительного времени.
Симптомы бешенства
Инкубационный период составляет в среднем 1-2 месяца (от 7 суток до 1 года и более). Его продолжительность зависит от локализации повреждения (удаленность от мозга) и количеством вирусных частиц, попавших в рану. Из места повреждения вирус бешенства по нервным волокнам должен попасть в мозг, где он вызывает энцефалит. Скорость движения вируса по нервам 3 мм/час.
Выделяют три стадии заболевания.
1) Продромальный период длится 1-4 суток и проявляется повышением температуры, головной болью , утомляемостью, потерей аппетита. Отмечаются невралгии по ходу нервов, ближайших к месту укуса, повышенная чувствительность кожи в месте укуса, небольшие подергивания мышц.
2) Стадия возбуждения — длится от 4 до 7 дней и проявляется периодическими приступами психомоторного возбуждения. Выражаются в резко повышенной чувствительности к малейшим раздражениям органов чувств: яркий свет, различные звуки, шум. Больные становятся агрессивными, буйными, появляются галлюцинации, бред, чувство страха, появляются судороги , парезы и параличи мышц. Стадия возбуждения, как правило, сопровождается лихорадкой до 40 o С. По мере развития болезни приступы наступают все чаще, а межприступные промежутки укорачиваются.
3) Стадия параличей, во время которой присоединяются признаки поражения черепных нервов: диплопия, парез лицевого нерва, парезы лицевых мышц. Наступает паралич глазных мышц, нарушается глотательная функция. Слюнотечение в сочетании с нарушением глотания приводит в появлению пены во рту, столь характерной для больных бешенством. В половине случаев отмечается водобоязнь: при попытке пить возникают резкие непроизвольные сокращения диафрагмы и других дыхательных мышц.
Общая продолжительность болезни 58, изредка 10-12 дней. Смерть обычно наступает от остановки дыхания вследствие повреждения дыхательного аппарата.
Диагностика
Если у вас или ваших близких после укуса животного отмечаются вышеописанные симптомы, следует незамедлительно обратиться к врачу.
Диагностика основывается на истории заболевания (наличие укуса или попадание слюны бешеных животных на поврежденную кожу), наличии специфических симптомов и лабораторных методах диагностики. Подтверждение диагноза при обнаружении антигена вируса бешенства в отпечатках с роговицы глаза или биоптатах кожи, а также выявлении антител к вирусу в сыворотке крови.
Лечение бешенства
Лечение бешенства проводят как правило в отделениях реанимации. Лечение симптоматическое. Рекомендуется активная поддерживающая терапия (снотворные, противосудорожные, болеутоляющие средства, парентеральное питание и т.д.).
Что можете сделать вы
Если вас покусала собака, следует немедленно промыть рану мыльной водой, затем обработать перекисью водорода и немедленно обратиться в травмпункт. Не следует затягивать с обращением к врачу. Вакцинация будет эффективна только в том случае, если она была проведена не позднее 14 дней от момента укуса или ослюнения бешеным животным. Если есть возможность, то надо понаблюдать за собакой в течение 10 дней. Вакцинацию можно прекратить только в том случае, если в течение 10 дней срока собака не погибла, и у нее не проявились основные признаки бешенства.
Чем поможет врач
В зависимости от локализации, глубины раны и других параметров врач принимает решение о способе профилактики. В наиболее простых случаях профилактика включает пассивную иммунизацию антирабическим иммуноглобулином или антирабической сывороткой с последующей вакцинацией.
Иммуноглобулин и сыворотку вводят однократно. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3, 7, 14, 30 и 90 дни.
Беременность не является противопоказанием для вакцинации.
Следует помнить, что для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков в течение курса вакцинации и 6 месяцев после их окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. Смысл этих ограничений в том, чтобы избежать тех факторов, которые могли бы снизить эффективность выработки иммунитета.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей. Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием. По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
МКБ-10
Общие сведения
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&. В процессе репликации вирус способствует возникновению в нейронах специфических включений – эозинофильных телец Бабеша-Негри. Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Резервуаром и источником бешенства являются плотоядные животные (собаки, волки, кошки, некоторые грызуны, лошади и скот). Животные выделяют вирус со слюной, контагиозный период начинается за 8-10 дней до развития клинических признаков. Больные люди не являются значимым источником инфекции. Бешенство передается парентерально, обычно во время укуса человека больным животным (слюна, содержащая возбудителя, попадает в ранку и вирус проникает в сосудистое русло). В настоящее время есть данные о возможности реализации аэрогенного, алиментарного и трансплацентарного пути заражения.
Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею. В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот. В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Патогенез бешенства
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы. Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем - вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС. У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри). Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.). Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны). Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха). Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия – боязнь воды – мешает больным пить. Характерное поведение – при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику. При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет. Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи – шумные. В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни – паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена. Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов. Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Диагностика бешенства
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах). При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней. Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента. Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы. Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека. Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение). Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
Читайте также:


