Как попадает головного мозга вируса
Немного анатомии
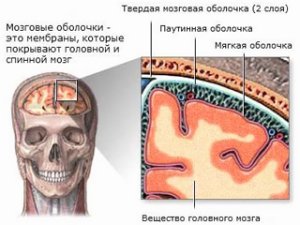
Чтобы представлять, как протекает болезнь, необходимо изучить строение головного мозга. Орган состоит из серого вещества, окруженного белым веществом. Сверху мозг покрыт тремя оболочками: твердой, граничащей с костями черепа, паутинной и мягкой. Они защищают орган от ударов и служат буферной зоной для инфекций.
Чаще всего развивается воспалительное заболевание оболочек головного мозга – менингит.
Если инфекция проникает в само вещество, то появляются симптомы энцефалита. Иногда поражение комбинируется с развитием менингоэнцефалита.
Под менингитом чаще всего подразумевают воспаление мягкой мозговой оболочки. Еще выделяют арахноидит – инфекцию паутинного пространства.
Чем чревата инфекция головного мозга? Этот орган осуществляет регуляцию всех систем нашего тела. Это центральный компьютер, при поломке которого запускаются необратимые изменения в функции других органов и тканей. После инфекционной болезни может ухудшиться память, пропасть слух или зрение. Кроме того, в мозгу расположены центры контроля за дыханием и сердцебиением, поражение которых вызовет мгновенную смерть.
Этиология инфекций
Чаще всего возникают менингиты и энцефалиты вирусной или бактериальной природы. У взрослого инфекционные заболевания вызывают пневмонийный стрептококк и нейссерия. Среди вирусных возбудителей лидирует грипп.
Обычно заражение происходит воздушно-капельным путем. Также инфекционные заболевания передаются через рукопожатие, поцелуи, при уходе за больным человеком.
Хочется отметить особый тип распространения Neisseriameningitidis. Бактерия вызывает ОРВИ-подобные заболевания и менингит. Попадает в организм через слизистую оболочку носа, а позже с током крови переносится в мягкую мозговую оболочку. Особую опасность эта инфекция представляет ввиду ее бессимптомного носительства. Считается, что 10% населения переносит нейссерию, не получая при этом бурную клиническую картину. Поэтому менингит часто вызывает вспышки, которые охватывают небольшой коллектив. В некоторых случаях при мощном иммунитете пациент переносит легкий насморк при контакте с этим микробом.
У ослабленных пациентов часто встречаются инфекции головы, вызванные вирус герпеса. У детей встречаются менингиты, вызванные вирусами Коксаки и echo.
Менингиты и энцефалиты вирусной природы часто отмечаются во время эпидемий гриппа (осенне-зимний период). Но в некоторых случаях патология разгорается летом. Обычно это заболевания, вызванные возбудителем клещевого энцефалита. Как любые инфекции головного мозга, они протекают очень тяжело и часто приводят к летальным последствиям.
Клиническая картина
Все заболевания мозговых оболочек и самого мозга протекают крайне тяжело.
- В первую очередь появляется лихорадка. Она может достигать отметки 39-40⁰С. Как правило, температура при менингитах сбивается с трудом.
- У пациента появляется сильное головокружение и головная боль. Чаще она локализуется в области затылка и усиливается при движении.
Головокружение – это крайне субъективный симптом. У него есть множество органических и неорганических причин. Головокружение может говорить о неврологических проблемах и может являться симптомом психических нарушений. Установить причину, по которой появилось головокружение, непросто. При менингите головокружение возникает из-за сосудистых факторов (септический шок, низкое АД). Что касается энцефалита, то при нем головокружение может иметь органическую основу и инициироваться разрушением участков мозга, отвечающих за координацию (мозжечок).
- Болезнь сопровождается интоксикацией, истощенностью.
- Чаще у пациента спутанное сознание, светобоязнь, рвота.
- У детей часто развиваются судороги.
- Типичный признак менингита – ригидность затылочных мышц.
Ригидность затылочных мышц – это напряжение в задней группе мышц шеи, которое не позволяет врачу привести подбородок к груди. Этот симптом возникает при патологии головы, так и проблемах позвоночника. Обычно менингит сопровождает еще головокружение, лихорадка и головная боль.
- При тяжелых формах менингита может появляться геморрагическая сыпь.
Менингит, вызванный нейссерией, имеет молниеносную форму течения. За считанные часы наступает сепсис и шок. Больной погибает от полиорганной недостаточности. Особенно опасно такое состояние у маленьких детей.
Энцефалит сопровождается сходными симптомами, при этом наблюдается очаговое выпадение функций мозга (потеря зрения, речи).
Терапия
Лечение направлено на устранение возбудителя инфекции. Для этого важно установить правильный диагноз. В определении этиологического фактора важную роль играет спинномозговая пункция. Характер клеток, содержащихся в ликворе, позволяет отличить вирусный и бактериальный менингит.
В случае вирусного поражения лечение проводится противовирусными препаратами (при вирусах гриппа, герпеса). При остальных поражениях применяется симптоматическая терапия. В случае бактериальной инфекции пациенту вводятся антибиотики.
Для предупреждения отека мозга в схему добавляют диуретики, вводятся дезинтоксикационные растворы. При выраженном воспалительном процессе возможно введение гормонов (преднизолон, гидрокортизон).
Все мероприятия проводятся в стационаре. Иногда пациента сразу помещают в реанимацию или интенсивную терапию. Промедление при госпитализации может стоит человеку жизни.
Невралгия головы
Будьте бережны и внимательны к своему здоровью – выберите подходящего вам врача и запишитесь на приём по телефону: 8 (499) 969-20-36 (для жителей Москвы и Московской области).
Герпес головного мозга – это инфекционное воспаление мозгового вещества вирусного происхождения. В медицинской нозологии заболевание носит название герпетический энцефалит. Болезнь проявляется общемозговой симптоматикой и специфическими признаками, которые характеры для вируса простого герпеса. Инфекция поражает не только головной мозг, но и другие отделы нервной системы.
Вирусному поражению мозга чаще всего поддаются люди с 5-30 лет и после 50. Сезонность не свойственна.
Заболевание протекает в двух формах:
- Бессимптомное носительство вируса. Герпес не проявляет себя в силу сдерживания его иммунной системой. Больной все же остается потенциальным источником заражения при контакте с другими людьми (пути передачи – через слизистые оболочки и кожу). Симптомов при латентном вирусоносительстве нет.
- Манифестная форма вируса. Характера типовая клиническая картина для герпетического воспаления головного мозга.
Для герпетического энцефалита характерна высокая летальность и тяжелое течение. Возможные исходы заболевания:
При своевременной диагностике и лечении последствия избегаются и больной возвращается к прежнему образу жизни.

Причины и патогенез
Герпетический энцефалит возбуждает вирус герпеса 1 или 2 типа. Сам же вирус, попав во внутрь нервной клетки, не убивает его. Наоборот, нейрон угнетает вирус и не дает ему размножаться. Герпес проявляет себя тогда, когда иммунная система человека, в результате понижающих защитные функции факторов, ослабляется. К таким факторам относится:
- стресс;
- плохая пища;
- недосыпание;
- вредные привычки и зависимости;
- пассивный образ жизни.
Герпес вирус проникает в мозг по нервным путям. Например, инфекция передалась по слизистой оболочке рта и транспортировался оттуда в слизистую носу. Попав в благоприятные условия (тепло, влага, питательная среда), герпес по обонятельным нервам транспонируется во второй нейрон – обонятельную луковицу, по которой вирус достигает лобных и височных долей головного мозга. Такой вариант характерен для взрослых людей.
Второй путь – гематогенный, кровяной. Этот тип заражения характерен для генерализированной инфекции новорожденных, когда мать являлась носителем вируса.
Симптомы и диагностика
Симптоматика герпетического энцефалита обыкновенно имеет типовое начало и динамику. Болезнь начинается с гриппоподобного состояния и проявляется первыми симптомами:
- острое повышение температуры тела до 39-40С;
- сильные головные боли;
- тошнота и рвота;
- астенический синдром: усталость, апатия, раздражительность.
В некоторых случаях болезнь начинается с кашля, чихания и насморка.
На 2-3 день присоединяются характерные признаки воспаления головного мозга:
Диагностируется заболевание на основании клинической картины, лабораторной диагностики и инструментальных методов. К последним относится магнитно-резонансная и компьютерная томография. Они помогают исключить другие заболевания мозга (опухоль, например).
Золотым стандартом считается ПЦР и люмбальная пункция. Первый способ находит ДНК вируса в ликворе, второй – качественные изменения цереброспинальной жидкости (повышение белка, лимфоцитов, лейкоцитов, скорости сворачивания эритроцитов и удельного веса ликвора).

Лечение
Терапия герпеса головного мозга проводится в отделении реанимации и интенсивной терапии:
- Этиотропное лечение (устранение причины): назначается противовирусный препарат – ацикловир.
- Снятие отека мозга с помощью сильных мочегонных (фуросемид).
- Купирование эпилептических припадков: раствор сибазона.
- Коррекция водно-электролитного баланса: натрия гидрокарбонат, раствор Рингера, натрия хлорид.
- Предупреждение бактериальных осложнений: назначаются средства, повышающие иммунитет (интерферон).
Прогноз
Прогноз заболевания неблагоприятный по нескольких причинам:
- Больные, у которых развилась кома, умирают в 70-80%.
- Развивается синдром акинетического мутизма – состояние, при котором пациент не может говорить и двигаться, хотя физическая возможность для речи и движений сохраняется.
- Длительный восстановительный этап: от двух лет и более пациенты возвращают психические функции.
- Грубые расстройства познания. Например, Синдром Клювера-Бьюси. Характеризуется ослаблением эмоций, нарушением пищевого поведения, гиперсексуальностью и зрительной агнозией (потеря способности узнавать предметы через зрительный канал информации).
Делая недавно обход больных в отделении интенсивной терапии на 20 коек, врач Джошуа Денсон (Joshua Denson) оценил состояние двоих пациентов с судорожными припадками, нескольких с легочной недостаточностью и еще нескольких, у кого в опасном состоянии были почки. За несколько дней до этого он был вынужден прервать свой обход, чтобы вместе с коллегами попытаться реанимировать молодую женщину, у которой остановилось сердце. По словам Денсона, работающего пульмонологом и реаниматологом на медицинском факультете Тулейнского университета, у всех этих больных была одна общая черта — они заразились COVID-19.
Количество подтвержденных случаев заражения COVID-19 во всем мире перевалило за 2,2 миллиона, а число умерших превысило 150 000 человек. В этих условиях лечащие врачи и специалисты по лабораторной диагностике силятся понять, какой ущерб коронавирус наносит организму, когда проникает в него. Они понимают, что эпицентром следует считать легкие, однако вирус поражает самые разные органы, в том числе, сердце, кровеносные сосуды, почки, кишечник и головной мозг.
Инфекция начинается
Когда инфицированный человек капельным путем передает вирус другому человеку, который его вдыхает, SARS-CoV-2 попадает в носоглотку. Он находит теплый прием в слизистой оболочке носа, о чем в черновике своей работы рассказывают ученые из Института Сенгера и других исследовательских учреждений. Они обнаружили, что находящиеся там клетки имеют много рецепторов под названием ACE2 (ангиотензинпревращающий фермент 2). ACE2, который обычно помогает регулировать кровяное давление, присутствует в уязвимых для инфекции тканях, потому что вирусу такой рецептор необходим для проникновения внутрь клетки. Оказавшись внутри, вирус берет под контроль клеточные механизмы, воспроизводя с их помощью многочисленные копии себя самого и проникая в новые клетки.
По мере размножения коронавируса инфицированный человек распространяет его в больших количествах, особенно в первую неделю после заражения. В это время симптомы могут отсутствовать. Либо же у новой жертвы вируса появляется высокая температура, сухой кашель, боль в горле, он теряет обоняние и вкус, у него появляется головная боль и ломота в теле.
Если на этом начальном этапе иммунная система не победит SARS-CoV-2, вирус спускается вниз в трахею и поражает легкие. Там он может стать источником смертельной опасности. Более тонкие и удаленные ветви респираторного легочного древа заканчиваются крошечными воздушными мешочками под названием альвеолы. У каждой легочной альвеолы есть покров из одного слоя клеток, у которых тоже имеется множество рецепторов АСЕ2.
Обычно кислород через легочные альвеолы попадает в капилляры, крошечные кровеносные сосуды, находящиеся за воздушными мешками. По ним кислород разносится по всему организму. Но когда иммунная система ведет сражение с захватчиком, это сражение само по себе препятствует нормальному снабжению тела кислородом. Находящиеся на переднем крае белые кровяные тельца лейкоциты выделяют воспалительные молекулы хемокины, которые в свою очередь привлекают иммунные клетки к очагу воспаления, и те убивают инфицированные вирусом клетки, оставляя после себя гной (это смесь жидкости и мертвых клеток). Такова основная патология пневмонии с соответствующими симптомами, такими как кашель, высокая температура и быстрое, неглубокое дыхание. Некоторые заболевшие COVID-19 выздоравливают, получив лишь незначительную помощь в виде вдыхаемого через назальные канюли кислорода.
У других же состояние ухудшается, порой совершенно неожиданно. У них возникает синдром острой дыхательной недостаточности. Содержание кислорода в крови резко падает, и таким пациентам становится все труднее дышать. Рентгеновские снимки и томография показывают, что легкие у них пронизаны белыми помутнениями там, где должно быть черное пространство, то есть, воздух. Обычно таким пациентам ставят аппарат искусственной вентиляции легких. Многие умирают. Вскрытие показывает, что легочные альвеолы у них заполнены жидкостью, лейкоцитами, слизью и остатками разрушенных легочных клеток.
Некоторые врачи подозревают, что причиной такого ухудшения состояния у многих тяжелобольных пациентов является катастрофическая чрезмерная реакция иммунной системы, известная как гиперцитокинемия (цитокиновая буря). Она возникает и при других вирусных инфекциях. Цитокины это химические сигнальные молекулы, которые управляют здоровой иммунной реакцией. Но при цитокиновой буре содержание некоторых цитокинов намного превосходит необходимый уровень, и иммунные клетки начинают атаковать здоровые ткани. Кровеносные сосуды начинают протекать, кровяное давление падает, образуются тромбы, и в результате могут отказать жизненно важные органы человеческого организма.
Между тем, некоторые ученые обращают внимание совсем на другие органы, которые, по их словам, способствуют быстрому ухудшению состояния у ряда пациентов. Это сердце и кровеносные сосуды.
Удар по сердцу
В итальянской Брешии 53-летняя женщина попала в реанимацию местной больницы с классическими симптомами инфаркта. На инфаркт указывала ЭКГ и высокое содержание в крови веществ, говорящих о повреждении миокарда. Дальнейшие анализы показали увеличение сердца и повреждения на нем. А левый желудочек, который обычно является главным генератором сердца, был настолько слаб, что перекачивал крови в три раза меньше нормы. Но когда врачи ввели красящее вещество в коронарные артерии, чтобы найти место закупорки, указывающее на инфаркт, они ничего не обнаружили. Провели еще один анализ, и причина стала ясна: у женщины был COVID-19.
Как вирус атакует сердце и кровеносные сосуды — это остается загадкой; но многие ученые и врачи в своих отчетах показывают, что такое случается часто. 25 марта в журнале JAMA Cardiology была опубликована статья, указывающая на то, что почти у 20% из 416 пациентов, лечившихся в Ухане от COVID-19, были найдены признаки повреждения миокарда. В другом исследовании говорится, что у 44% из 138 госпитализированных пациентов была аритмия.
Если COVID-19 поражает кровеносные сосуды, этим можно объяснить и то, почему у пациентов с поврежденными от воздействия других болезней сосудами (скажем, у диабетиков и гипертоников) выше риск заболеть тяжело. Последние данные Центра по контролю и профилактике заболеваний по госпитализированным пациентам в 14 американских штатах указывают на то, что около трети страдали хроническими легочными заболеваниями, у трети есть диабет, а у половины гипертония.
Ученые пока не могут понять, что именно вызывает поражение сердца и сосудов. Возможно, вирус непосредственно атакует сердце и кровеносные сосуды, у которых, как в носу и в альвеолах, на поверхности много рецепторов АСЕ2. А может, сосуды повреждаются из-за нехватки кислорода, вызванной хаосом в легких. Или же цитокиновая буря повреждает сердце так же, как и другие органы.
Война на множество фронтов
Согласно предварительным данным одного исследования, 27% из 85 госпитализированных в Ухане пациентов страдали от почечной недостаточности. По другим данным, у 59% из почти 200 госпитализированных с COVID-19 пациентов в Ухане и его окрестностях в моче содержался белок и кровь. А это говорит о том, что у них были не в порядке почки. Больные COVID-19 с острой почечной недостаточностью умирали в пять раз чаще тех, у кого этой болезни не было.
Поражение мозга
Но есть и другие факторы, наносящие ущерб головному мозгу. Например, цитокиновая буря способна вызвать отёк головного мозга, а повышенная свертываемость крови может послужить причиной инсульта. Сейчас пора переходить от предположений к уверенности, потому что медики заняты спасением людей, и даже оценки неврологов по поводу причин рвотного рефлекса или транспортировки пациентов для сканирования головного мозга могут создать риск распространения вируса.
В прошлом месяце невролог из Медицинского центра Питтсбургского университета Шерри Чоу (Sherry Chou) приступила к созданию всемирного консорциума, который сегодня объединяет 50 центров. Он занимается сбором неврологических данных о пациентах, находящихся на лечении. Начальные задачи довольно просты: выявить неврологические осложнения у госпитализированных пациентов и посмотреть, какие у них результаты. В дальнейшем Чоу с коллегами надеется собрать данные МРТ, лабораторных анализов и прочую информацию, которая поможет лучше понять воздействие вируса на нервную систему, в том числе, на головной мозг.
Доходя до кишечника
Присутствие вируса в желудочно-кишечном тракте говорит о том, что он может передаваться через кал. Но пока непонятно, что содержится в кале: живой и заразный вирус, или только РНК и белки. На сегодня у нас нет свидетельств того, что передача с фекальными массами важна, говорит эксперт по коронавирусам Стэнли Перлман (Stanley Perlman) из университета штата Айова. Центр контроля и профилактики заболеваний сообщает, что если исходить из опыта борьбы с SARS и вирусом ближневосточного респираторного синдрома, который является еще одним опасным родственником нового коронавируса, то риск передачи инфекции с фекальными массами наверняка очень низок.
Все эти рассказы о разрушительном воздействии COVID-19 на организм — не более чем черновой набросок. Пройдут году напряженных исследований, прежде чем мы сможем составить объективную картину. Между тем, это воздействие может запустить целый каскад иммунных и сердечно-сосудистых последствий. Пока наука торопливо занимается поисками, исследуя под микроскопом ткани и проверяя на пациентах препараты, нам остается надеяться, что создаваемые лекарства окажутся более хитроумными и сильными, чем вирус, который застопорил весь мир.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.
В самом начале эпидемии коронавируса врачи, наблюдая за первыми пациентами и изучая их анализы, говорили, что COVID-2019 характерны следующие симптомы: повышенная температура, кашель и затрудненное дыхание. Менее распространенными были рвота и диарея. Но даже такие редкие случаи проявления болезни указывали на то, что инфекция способна нарушать не только работу дыхательных путей, но и пищеварительной системы, напоминает научный портал Medium Elemental.
К концу февраля мир узнал, что коронавирус может протекать бессимптомно. И медики стали выявлять инфекцию у людей, которые чувствовали себя вполне нормально. Еще через месяц - инфицированные стали жаловаться на потерю обоняния. При этом других симптомов COVID-2019 у них не наблюдалось. Параллельно врачи сообщали, что пациенты с коронавирусом могут переносить его в легкой форме, - легкая усталость, насморк, в общем, все симптомы классической сезонной простуды. Но стало понятно, что это далеко не предел для нового коронавируса и он может негативно влиять на другие органы.
ПОМУТНЕНИЕ РАССУДКА
Сейчас медики пришли к выводу, что SARS-CoV-2 способен атаковать еще и мозг. Пока неясно, как коронавирус может воздействовать на его работу. Но предыдущие исследования вируса гриппа и других коронавирусов говорят о том, что подобное исключать нельзя.
Пока все наблюдения на эту тему больше напоминают медицинские байки. Врачи рассказывают друг другу о пациентах с COVID-2019, у которых первые симптомы проявились в виде помутнений сознания и головных болей. И на сегодня установить, может ли коронавирус напрямую влиять на мозг (и в какой степени) или опосредованно - лишая его кислорода, пока невозможно.

Пока неясно, как коронавирус может воздействовать на работу мозга. Фото: REUTERS
Профессор нейрохирургии в Медицинском центре Техаса Четан Рао говорит, что отличить два этих воздействия на мозг пациента очень сложно. Возможно они происходят одновременно. В пример тому пациенты, которые находились в нормальном состоянии, получали небольшую кислородную поддержку за четыре часа фактически превращались в овощ - им требовалась искусственная вентиляция легких и подключение к системе поддержания сердечно-сосудистой системы.
ПОТЕРЯ ВКУСА И ОБОНЯНИЯ
На прошлой неделе российские вирусологи Санкт-Петербургского политехнического университета Петра Великого заявили, что COVID-19 способен проникать через гематоэнцефалический барьер и разрушать ткани головного мозга. Согласно их исследованию, вирусы гриппа и герпеса могут спровоцировать отмирание целых участков мозга. Схожее происходит и новым коронавирусом. У части инфицированных пациентов врачи не установили нарушений в работе легких. Но при этом у заболевших фиксировалось рассеянное сознание или эпилептические признаки. Ранее они жаловались на потерю вкуса и обоняния, что может указывать на инфицирование COVID-2019 тканей мозга.
Впервые о том, что COVID-2019 может атаковать мозг, заговорили еще в феврале ученые из китайского города Ухань , ставшего очагом эпидемии. В марте исследователи опубликовали свою теорию в научном журнале по вирусологии. Они утверждали, что SARS-CoV-2 похож на другие коронавирусы, которые подчас не ограничиваются только дыхательными путями и могут воздействовать на центральную нервную систему, провоцируя развитие неврологических заболеваний.

Впервые о том, что COVID-2019 может атаковать мозг, заговорили еще в феврале. Фото: REUTERS
ЕДИНИЧНЫЙ СЛУЧАЙ
Американские ученые выявили пока только один случай, подтверждающий теорию китайских специалистов. К врачам обратилась 50-летняя женщина, сотрудница одной авиакомпании. Она жаловалась на кашель, лихорадку и спутанное сознание. Тест на COVID-2019 оказался положительным. Но из-за необычных симптомов пациентку отправили на КТ и МРТ головного мозга. Обследование показало необычный отек. Врачи диагностировали острую некротизирующую геморрагическую энцефалопатию. Это довольно редкое заболевание (врожденное или приобретенное), при котором изменяется ткань головного мозга, что приводит к нарушению ментальных функций. Этот диагноз напрямую связан с поражением центральной нервной системы, и характеризуется припадками и психическими отклонениями. К слову, некоторые инфекционные заболевания или вирус гриппа способны приводить к энцефалопатии.
У женщины врачи установили ряд поражений в различных областях головного мозга: оказались повреждены височные доли, отвечающие за восприятие, анализ и синтез речи, а также за способность чувствовать вкусы и запахи.
- Это первый зарегистрированный случай острой некротизирующей геморрагической энцефалопатии, связанный с коронавирусной инфекцией, - говорится в публикации исследователей из организации здравоохранения Генри Форда в Детройте , вышедшей в журнале Nаture. - Поскольку число пациентов с коронавирусом растет, клинические врачи и радиологи должны следить за всеми изменениями в психическом состоянии инфицированных, дабы предотвратить развитие неврологических заболеваний.
ЧИТАЙТЕ ТАКЖЕ
Герпес головного мозга – это крайне опасная патология, характеризующаяся воспалением серого и белого веществ в результате поражения тканей вирусом простого герпеса 1 и 2 типов. Это заболевание протекает остро и сопровождается нарушениями, которые в дальнейшем крайне тяжело поддаются коррекции.

В особую группу риска развития этого патологического состояния входят новорожденные дети и пожилые люди. Кроме того, нередко поражение герпесом головного мозга наблюдается у тех, кто страдает от иммунодефицита.
Симптомы герпеса головного мозга
Герпетическое поражение тканей проявляется острой симптоматикой. После перенесенного острого периода герпеса, сопровождающегося высыпаниями, патология не переходит в латентный период. Скрытое течение поражения герпесом головного мозга может наблюдаться от 2 до 20 дней.
В дальнейшем у больного наблюдается процесс реактивации вируса. Из-за этого резкого повышается температура тела выше +39°C, причем снизить ее медикаментами сложно.
Как у взрослых, так и у детей младшего возраста наблюдаются нарушения сознания разной степени тяжести.
При неблагоприятном течении возможна кома. Кроме того, могут появляться следующие признаки поражения головного и спинного мозга:
- судороги;
- нарушения чувствительности отдельных частей тела;
- зрительные и слуховые галлюцинации;
- эпилептические припадки;
- сильная головная боль;
- шаткость походки;
- потеря памяти;
- повышенная потливость;
- возбужденное состояние;
- вегетативные нарушения.






В зависимости от формы и степени выраженности поражения нервных стволов герпесом длительность нарастания острой симптоматики может варьироваться от нескольких дней до недели и более. Состояние пациента становится крайне тяжелым.
Причины появления
Поражение вирусом герпеса структур головного мозга наблюдается редко. Поспособствовать активации вируса и появлению этой патологии могут:
- сниженный иммунитет на фоне СПИДа;
- истощение;
- тяжелый авитаминоз;
- переохлаждение;
- туберкулез;
- ревматизм.

Влияние этих неблагоприятных факторов становится причиной снижения иммунитета. Защитные механизмы организма не могут подавить вирус. После попадания в организм человека герпес уже нельзя устранить полностью, но если иммунная система находится в нормальном состоянии, вирус сохраняется в латентном виде.
Диагностика и лечение
Характерная клиническая картина и данные инструментальных и лабораторных обследований позволяют точно поставить диагноз. Для определения проблемы назначаются:
- пункция спинномозговой жидкости;
- ПЦР;
- КТ;
- МРТ;
- биопсия;
- общий и биохимический анализы крови.






Терапия должна проводиться в условиях стационара. Больному требуется интенсивное медикаментозное лечение. В первую очередь назначаются противовирусные препараты, в том числе:
- Герпевир;
- Ацикловир (подробнее тут);
- Виролекс;
- Зовиракс (подробнее тут).

Форма и дозировка этих лекарственных средств назначается врачом индивидуально. Помимо всего прочего, для коррекции работы иммунной системы назначаются иммуномодулирующие препараты, кортикостероиды и интерфероны.
Для стабилизации состояния может быть проведена дезинтоксикационная терапия. Могут быть назначены лекарственные средства, позволяющие скорректировать симптомы, в том числе диуретики, противосудорожные и жаропонижающие препараты.
В большинстве случаев прогноз завит от своевременности начала лечения.
Осложнения и реабилитация
Герпес мозга может иметь крайне неблагоприятные последствия. При этом патологическом состоянии неврологические нарушения могут оставаться после завершения острого течения болезни. К осложнениям, часто возникающим при этом заболевании, относятся:
- мигрень;
- менингит;
- снижение умственной активности;
- мышечная слабость;
- частичная потеря памяти;
- нарушения зрения, речи и слуха;
- приступы головокружения;
- эпилепсия;
- различные нарушения психики.

В случае если не будет проведена должным образом реабилитация, данные осложнения могут сохраниться на всю оставшуюся жизнь. Если после устранения острой симптоматики человек вынужден работать и психически переутомляется, принимает алкоголь или подвергается влиянию других неблагоприятных факторов, последствия перенесенного вирусного поражения тканей головного мозга могут становиться более выраженными.
Герпетический энцефалит – крайне опасное поражение вирусом герпеса тканей головного мозга. При отсутствии направленного лечения летальный исход наблюдается примерно в 80% случаев. Своевременное обращение за медицинской помощью является профилактикой развития тяжелых осложнений, которые будут сохраняться на протяжении длительного времени. Для снижения риска появления энцефалита, вызванного герпесом, необходимо поддерживать иммунитет на высоком уровне: правильно питаться, регулярно делать физические упражнения, отказаться от всех вредных привычек.
Читайте также:


