Как защититься от гепатита а при контакте
Почему же многие люди знают, что СПИД - это вирусное заболевание, которое в основном передается половым путем и через кровь, от риска заразиться этой болезнью все страшно боятся и принимают все меры, чтобы этого не случилось. О существовании такой страшной болезни, как гепатит, тоже знают многие, но о том, чем он опасен, насколько велика вероятность заразиться им, можно ли от нее вылечиться и как защитить себя от этой болезни осведомлены значительно меньше людей. Хронических носителей гепатита В, которые могут передать болезнь другим людям, в России насчитывается более пяти миллионов человек. Пугаться, конечно, не стоит, но знать больше информации об этой болезни и принять меры, чтобы защитить себя от гепатита необходимо.
Гепатит, болезнь Боткина, инфекционная желтуха, воспаление печени - очень опасные болезни, все они вызываются вирусами, получившими свое название, подобно витаминам, буквами А, В и С. При всех видах гепатита происходит воспалительное поражение печени и развитие желтухи, причиной которого является накопление в крови желтого пигмента- билирубина. Мало того, что гепатит разрушает печень, так во многих случаях он переходит в хроническую форму, а при некоторых видах его развивается тяжелая форма с полным выпадением функции печени и смертельным исходом. Лечить хронические формы гепатита очень дорого, так курс против вирусного гепатита В может стоить до 10 тыс. долларов в год, а против гепатита С достигает до 25 тыс. долларов. Лечение хронических форм гепатита, которое применяется сегодня в медицине, к сожалению, не столь эффективно, как хотелось бы.
Гепатит А самая распространенная форма этой болезни, заражение им происходит, как и при любой кишечной инфекции. После заражения болезнь развивается через 2-3 недели, больной наиболее заразен в последнюю неделю. У подавляющего большинства людей гепатит А протекает гладко, без осложнений. Хронических форм гепатита А не бывает. В большинстве случаев гепатитом А болеют дети, взрослые заражаются им, если не болели желтухой в детстве. Чтобы защитить себя от заражения вирусом гепатита А, надо принимать все меры, чтобы вирус не попал в желудок. Ведь обычно заражаются им, съев недоброкачественную пищу или выпив воду из-под крана. Если кто-то из членов семьи заболел гепатитом А, то все окружающие причисляются к группе риска. Заразиться гепатитом А при бытовом контакте с больным очень легко. Вирус гепатита А передается от больного через общую посуду, предметы гигиены, общую одежду и другие предметы обихода. Для профилактике гепатита А необходимо соблюдать личную гигиену, мыть руки с дезинфицирующим мылом, не пить не кипяченую воду и соблюдать чистоту в квартире.
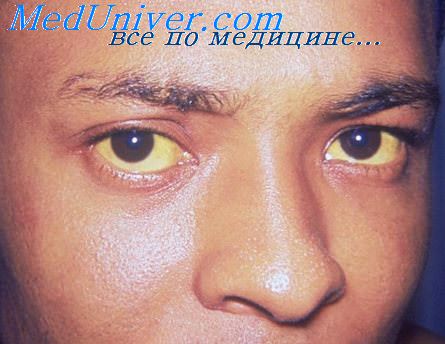
Гепатит В сегодня наступает, его можно назвать "чемпионом" среди других инфекций. Заражение гепатитом В происходит в результате попадания вируса с кровью, слюной, мочой или спермой на открытую ранку. После попадания в кровь вирус начинает смертельно атаковать печень. Носителями гепатита В являются в основном наркоманы и люди, ведущие беспорядочную половую жизнь, так как вирус передается с помощью грязных шприцев и половым путем. Также вирус гепатита В способен проникнуть от больного человека к здоровому через поврежденные кожные или слизистые покровы при незначительных ранках и глубоком влажном поцелуе. Если гепатит А проходит через некоторое время, то гепатит В часто переходит в хронические формы и приводит к смерти. Он может становиться причиной развития рака и цирроза печени, особенно у тех больных, которые были инфицированы ещё в детстве. Вирус гепатита В может остаться в организме человека на всю жизнь.
Профилактикой от гепатита В является только вакцинация. Она проводится в виде трех инъекций с интервалом в один и шесть месяцев. О вакцинации против гепатита В всех людей, которые имеют дело с препаратами крови, особенно хирургов и гинекологов, должны заботится руководители медицинских учреждений и администрации. Им следует закупать вакцину и прививать своих сотрудников, для снижения заболеваемости среди персонала. Все остальные люди делать прививку могут самостоятельно. После контакта с человеком, зараженным гепатитом В, болезнь которого перешла в хроническую форму, делать прививку надо обязательно. В противном случае заражение неизбежно. На тотальное распространение болезни необходимо в среднем от 5 до 10 лет, за это время все члены семьи обычно оказываются инфицированными гепатитом В.
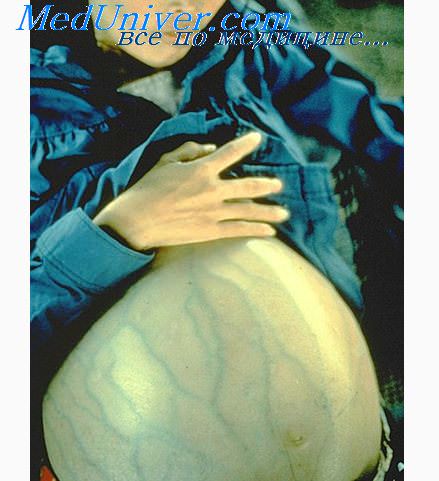
Гепатит С на сегодняшний день является мало изученным инфекционным заболеванием. Если точно установлено, что вирус попадает в человеческий организм через кровь, то в том, что он может передаться при половом контакте, нет одинакового мнения. Чаще всего заражаются гепатитом С при переливаниях инфицированной крови. Как и гепатит В, гепатит С, переходит в хронические формы и может стать причиной летального исхода.
На данный момент вакцина от гепатита С не еще не разработана. Поэтому профилактикой его является соблюдение элементарных мер предосторожности, такие как обезопасить себя от контакта людей больных гепатитом С, в парикмахерских, в банях, в поликлиниках не пользоваться принадлежностями и предметами обихода больного, а при сексуальных контактах прибегать к презервативу.
Тема заражения гепатитами известна и страшна любому. Заболевание вызывается вирусом, относящимся к виду энтеровирусов, распространяется фекально-оральным способом от одного человека другому. В профилактике гепатита А важно уменьшение количества инфицированных. Заболевание отягощает сопутствующие хронические патологии организма.
О чем я узнаю? Содержание статьи.
Способы заражения гепатитом А
Строение возбудителя предоставляет сохранение жизнедеятельности при неблагоприятных условиях окружающей среды. Частая причина заражения – употребление грязной питьевой воды. Защитная оболочка возбудителя вирусного гепатита А выдерживает высокие температуры, воздействие активных химических веществ таких, как хлор. Только при кипячении воды, при 100 градусах защитная оболочка вируса разрушается и он погибает. Поэтому важно следить за качеством употребляемой воды.
Немытая зелень, овощи, фрукты становятся причиной заражения, если они произрастали вблизи сточных вод или орошались зараженной водой. Морепродукты из грязных водоемов, куда попадали зараженные фекалии, также становятся источником заражения.
Заражение возможно при тесном контакте с больным, предметами ухода, например, если сожители пользуются одним полотенцем, общей посудой и так далее. Инфицированный больной становится источником распространения инфекции еще до появления первых клинических симптомов.
Кто находится в группе риска?
Для профилактики вирусного гепатита А важна смена времен года. Количество зараженных увеличивается осенью и летом. Чаще заражаются дети – нередко они пренебрегают мытьем рук, свежих овощей, фруктов. Маленькие дети должны находиться под присмотром родителей.
Люди, направляющиеся в страны, где нередко фиксируются случаи заражения гепатитом А также относятся к группе риска. В особенности лица, которые никогда не болели этим заболеванием.
Профилактика гепатита А
Заключается в двух видах профилактики – специфической и неспецифической. Простая, неспецифическая профилактика производится путем обязательного кипячения воды, использования только чистой, не стоячей воды для полива огорода. Обязательное мытье фруктов, овощей, зелени перед употреблением.
Профилактика при контакте с инфицированным больным заключается в обработке туалетных принадлежностей, не пользоваться с больным одной посудой, столовыми приборами. Обработка туалета обязательна, после каждого посещения зараженным гепатитом А. Профилактика способна исключить вероятность распространение инфекции.
Понимание родственников, что профилактические меры способны исключить распространение вируса другим людям очень важно. Сам больной должен соблюдать личную гигиену, пользоваться только собственными предметами ухода. Храниться они должны отдельно от предметов ухода остальных членов семьи.
Специфическая профилактика требуется в случае контакта здорового с зараженным. Проводится в течение двух недель после контакта. Человеку вводится иммуноглобулин для создания иммунитета для борьбы с вирусом.
Основные понятия о гигиене, которая входит в профилактику, прививаются уже в детском саду. Службы по контролю над инфекционными заболеваниями занимаются также информированием населения. Осведомленность людей уменьшает вспышки инфекционных заболеваний, количества больных.
Охрана окружающей среды, своевременная уборка улиц, соблюдение правил личной гигиены – все это входит в общие меры профилактики инфекций. Каждый человек должен соблюдать чистоту, не пить воду из источников, рек и озер – только после кипячения вода становится безопасной для употребления. Осведомленность граждан о симптомах заболевания позволяет не допустить распространения вируса, так как люди знают, как обезопасить себя и своих близких.
Заключаются в плановой профилактической вакцинации. Существуют определенные группы риска, в которую входят дети и взрослые, ранее не болеющие гепатитом А. У таких людей отсутствует иммунитет и антитела к вирусу. Те, у кого присутствуют заболевания печени тоже подлежат обязательной вакцинации. Вакцина вводится внутримышечно или подкожно.
Специфическая профилактика затрагивает близкое окружение медицинских работников, военнослужащих, работающих на закрытых территориях и подвержены заражению. Сельскохозяйственные работники и те, кто несет ответственность за питание в детских и школьных учреждениях также подлежат вакцинации. Первые вакцинации против гепатита начинают с трех лет, а в дальнейшем, согласно утвержденному графику.
Осложнение заболевания
Каждая разновидность гепатита губительно действует на печень, разрушая структуры клеток, вызывая воспалительные процессы. Осложнения могут возникнуть в случае игнорирования лечения или при неполном соблюдении предписаний врача по лечению заболевания. Таким образом, вирус разрушает ткани печени, влияет на поджелудочную железу, что в дальнейшем вызывает:
- Печеночную недостаточность;
- Панкреатит;
- Перерождение клеток печени в клетки рака;
- Застой желчи;
- Воспаление желчного пузыря;
- Холецистит;
- Цирроз.
Если человек вовремя начал лечение, ни одно из перечисленных осложнений ему не грозит. Организм способен справиться с вирусом с помощью лекарственной терапии и диеты. После заболевания в крови человека навсегда остается ослабленный вирус, который не способен провоцировать развитие гепатита. Таким людям запрещено становиться донорами.
Печень — это один из жизненно важных органов, поэтому любая болезнь, поражающая ее, опасна для человека. Особенно это относится к гепатиту C. Несмотря на то, что этим вирусом болеют уже давно, идентифицировать его и начать изучение получилось сравнительно недавно — в 80-х годах прошлого века. На протяжение многих лет учёным было непонятно, как этот вирус действует, как им заражаются люди, а главное — как его лечить.
До определённого времени эта болезнь считалась неизлечимой — попадая в организм человека, она оседает в печени и постепенно разрушает ее. Терминальная стадия поражения — цирроз — до сих пор трудно поддаётся излечению, а в некоторых случаях неизлечим вовсе и приводит к смерти. ВГС опасен тем, что попадая в организм, он очень часто никак не проявляет себя. Острой формой болеет около 40% пациентов, им назначают адекватное лечение, появляется шанс на выздоровления.
Во всех остальных случаях заболевание протекает тайно, маскируясь под другие недуги. Оно постепенно уничтожает печень человека, переходя в ХГС — хроническую форму. В таком виде болезнь трудно поддаётся лечению, даже при наличии современных препаратов прямого действия. Чтобы не пришлось начинать лечение гепатита C, следует избегать его в принципе. О том, как избежать заражения — в этой статье.
Основные пути передачи вирусного гепатита C
С тех пор, как гепатит Ц впервые был обнаружен, за ним закрепилась “слава” болезни людей, ведущих асоциальный образ жизни. Основными пациентами, которые попадали к врачам с этим диагнозам становились потребители инъекционных наркотиков и люди, ведущие чрезмерно активную половую жизнь. Поэтому к данному недугу относились, как к своего рода клейму. Тем не менее, практика показала, что не всё так просто.
Научно достоверным является тот факт, что болезнь передаётся через биологические жидкости. Это слюна, моча, сперма, вагинальные выделения, но главным источником заразы является кровь. Это было выяснено экспериментально. Для того, чтобы заразиться гепатитом С, не нужно много крови — в одной капле содержится такая мощная концентрация вируса, что любое попадание её на слизистую оболочку или порез, приводит к мгновенному заражению.
Попадание вируса в организм не всегда означает, что человек непременно заболеет и станет носителем инфекции — иногда иммунная система успевает оперативно среагировать на угрозу и ликвидировать ее до того, как гепатит перейдёт в острую или хроническую форму. Тем не менее, чаще всего исход у этой истории другой — человек заражается и получает ХГС, даже не подозревая об этом.
Для того, чтобы стать инфицированным, совсем не обязательно вести активную сексуальную жизнь — передача гепатита С половым путем составляет лишь малый процент случаев. Кроме того, использование контрацептивов позволяет снизить итак небольшой риск практически до нуля. В то же время, гепатиты с парентеральным путём передачи, то есть — через уколы — повсеместны.
Когда гепатит С диагностируется у человека, ведущего здоровый образ жизни и ограничивающего количество половых партнёров, это вызывает много вопросов. Традиционно эта болезнь считается распространённой среди тех, кто оступился по жизни. Тем не менее, заразиться ей можно в местах, казалось бы вполне безобидных и безопасных для человека.
Отдельная группа риска — врачи и медработники в больницах и клиниках. Многие из них по долгу службы обязаны контактировать с биологическими жидкостями пациентов. При малейшей халатности это может привести к тяжёлым последствиям. Впрочем, в настоящее время разрабатывается и внедряется всё больше мер предосторожности для врачей и медицинских работников.
Как не заразиться гепатитом C
Первый и самый главный способ защиты от болезни — информированность. Зная пути заражения гепатитом C, человек может сделать всё, что в его силах, чтобы не стать очередным пациентом с таким диагнозом. Достаточно просто помнить, что основной путь передачи гепатита — уколы, поэтому употреблять наркотики не следует. Их не стоит употреблять в принципе — они могут убить быстрее, чем гепатит или ВИЧ-инфекция.
Пути передачи ВИЧ и гепатита абсолютно одинаковы, поэтому избегать следует и незащищённого секса с малознакомыми или незнакомыми партнёрами. В целом, лучше вообще держать свою сексуальную жизнь под контролем и менять половых партнёров как можно реже — это поможет значительно снизить риски заболеть СПИДом, гепатитом С или другим опасным заболеванием.
Также крайне важно ходить только к проверенным специалистам. Это касается тех, кто делает тату и пирсинг в первую очередь — если вы не уверены, что мастер щепетильно относится к этому вопросу, лучше выбрать другого специалиста. Точно так же следует вести себя в случае, если нужно сделать маникюр или педикюр. Зубные врачи — отдельная категория, с ними тоже нужно соблюдать большую осторожность.
Для родственников человека, больного гепатитом Ц, существует очень серьёзный риск заразиться от него. Чтобы этого не произошло, следует сразу же отправить его на лечение, а до выздоровления выработать комплекс мер, который поможет сохранить здоровье всех членов семьи. В первую очередь это касается личной гигиены — больному следует как можно тщательнее придерживаться их.
Это касается в первую очередь туалетных принадлежностей. Зубная щётка человека, больного гепатитом С, должна храниться отдельно от других и не должна использоваться другими членами семьи. Тампоны, зубная нить и другие предметы личной гигиены должны храниться и утилизироваться так, чтобы для других членов семьи не возникло угрозы. Также заражённому нужно обзавестись собственной посудой, которой будет пользоваться только он.
Так происходит профилактика вирусных гепатитов — пути передачи и симптомы известны, достаточно просто не пренебрегать рекомендациями врачей и следить за собой. Во время такой серьёзной болезни это по-настоящему важно, так как на кону не только здоровье и жизнь самого пациента, но и его родных и близких. Важно помнить, что объятия, поцелуи, рукопожатия и прочие телесные контакты не несут риска заражения — заболевшего не стоит отвергать, его нужно поддерживать.
Подозрения на гепатит С — когда идти к врачу?
Гепатит С, пути передачи которого упомянуты выше, нередко действует скрытно, что осложняет ситуацию. Как уже упоминалось выше, человек может даже не подозревать о том, что болен. Если это — острая форма, симптомы сразу дают о себе знать — желтушность кожи, тошнота и рвота, боль в подреберье. Последний симптом означает то, что печень уже начала увеличиваться от патологических процессов.
Вообще же, людям, которые систематически делают татуировки и пирсинг, ставят себе инъекции, ведут активную половую жизнь, следует время от времени сдавать анализы крови на наличие характерных антител, вырабатываемых при заболевании гепатитом. Точно так же следует поступать тем, у кого в семье уже есть больной гепатитом Ц. На ранних стадиях болезнь очень хорошо поддаётся лечению и прогнозы в целом весьма благоприятны.
Можно ли излечиться от ВГС?
Лечение вируса гепатита C в течение долгого времени было сложно выполнимой, а иногда и вовсе невозможной задачей. Для этих целей использовался интерферон, который не давал однозначного результата и имел множество побочных эффектов, которые серьёзно вредили организму. Всё изменилось, когда были изобретены препараты прямого действия — менее токсичные, более эффективные. Они появились стараниями американских фармацевтов.
Тем не менее, и препараты из США были не идеальны. Они очень долго оставались недоступными пациентам по всему миру из-за своей непомерно высокой цены. Так как производители из США ориентировались на внутреннего покупателя, они задирали цену до потолка, жители других стран не могли себе позволить дорогостоящее лечение.
Тогда в рамках всемирной борьбы с ВГС, рецептура была передана развивающимся странам Азии и Индии. Индийские фармацевты разработали целую серию эффективных дженериков, которые могут воздействовать на вирусы не хуже американских лекарств, но стоят в несколько, а иногда и в несколько десятков раз дешевле оригиналов.
Препараты из Индии для лечения ВГС уже давно прошли клинические испытания и используются на практике. Так как это — препараты прямого действия, их эффективность крайне высока. Врачи по всему миру утверждают, что она достигает 95% и выше. При этом, препараты не слишком токсичны, что выгодно отличает их от интерферона, который ранее использовался для лечения гепатита.
Главное же преимущество дженериков — их дешевизна и соответствующая доступность. Раньше приобрести данный вид лекарств было проблематично, так как они не поставлялись за пределы Индии — приходилось ездить туда лично. Сейчас лечение дженериками не только возможно, но и рекомендовано мировыми организациями по борьбе с гепатитом С. Приобрести их можно у нас.
Чтобы понять, как происходит лечение, нужно знать, как происходит заражение организма. Попадая в кровоток, вирус начинает распространяться по всем внутренним органам, пока не “оседает” в печени. Там он атакует клетки, проникает в них и размножается, попутно разрушая ткани. Из уничтоженных клеток создаются копии патогенов. Новые лекарства работают с учётом этих принципов.
На основе рецептов, выданных американскими фармацевтами, специалисты из Индии создали множество эффективных лекарств. Они созданы на основе активных действующих веществ, которые используются и в оригинальных медикаментах. Основные из них — софосбувир, ледипасвир, даклатасвир и велпатасвир. Именно на их основе создаются все антигепатитные препараты.
Софосбувир входит в состав большинства комплексных лекарств, также он может быть единственным действующим веществом препарата. В таком случае для монотерапии он не подходит. Принцип действия препарата заключается в ингибировании белков, которые отвечают за размножение патогенов. Блокируя их, препарат “стерилизует” вирусные организмы, они больше не могут размножаться в заражённой клетке. Чтобы инфекция не распространялась дальше, используется в комплексе с другими препаратами.
Даклатасвир и ледипасвир действуют практически одинаково — они блокируют белок, отвечающий за миграцию вируса по кровотоку. Этот же элемент позволяет патогенам проникать в здоровые клетки печени. Воздействие действующих веществ обоих типов “запирает” вредоносные микроорганизмы в больных клетках, не позволяя им расходиться по печени и другим органам.
Как уже упоминалось, вирус не только размножается, но и создаёт свои копии из разрушенных тканей печени, а точнее — из РНК. Именно так создаётся “десант”, попадающий в соседние клетки. Велпатасвир ингибирует белок, с помощью которого вирусы клонируют сами себя. Это позволяет полностью исключить дальнейшее распространение и размножение патогенов.
Схемы лечения гепатита С
Схему лечения назначает врач. Это делается с учётом текущего состояния пациента, особенностей организма. Также перед назначением лечения проводится исследование самого патогена — выясняется его генотип. После серии анализов и изучения состояния печени, врач может назначить либо интерфероновую терапию, либо лечение дженериками. По ряду причин второй вариант предпочтительнее.
Перечисленные выше дженерики не подходят для монотерапии и идут только в связке друг с другом. Некоторые препараты содержат два действующих вещества одновременно, поэтому к ним дополнительных лекарств не назначают. Во всех остальных случаях берутся вещества с различным функционалом и из них создаётся рабочая связка.
Чаще всего назначается сочетание софосбувира и одного из трёх перечисленных выше препаратов. Это может быть софосбувир + ледипасвир, софосбувир + даклатасвир или софосбувир + велпатасвир. Ледипасвир и даклатасвир, воздействуя на вирус одинаковым образом, никогда не прописываются вместе. Во всех трёх случаях дополнительно врач может прописать рибавирин. Это делается в случаях, если печень пациента уже сильно поражена, или обнаружен особо стойкий штамм вируса.
Приём таблеток осуществляется по разу в день. При этом выдерживаются равные временные интервалы, чтобы вещества успели вывестись из организма и не случилось передозировки. Длительность приёма прямо зависит от перечисленных выше обстоятельств. Если печень пациента не поражена циррозом, нет коинфекции и пациента не пытались вылечить интерфероном до этого, курс лечения составляет 12 недель. Если у пациента ВИЧ, но нет перечисленных выше проблем — так же.
В случае если гепатит С диагностирован в коинфекции с гепатитом B, курс продлевается до 24 недель. Точно так же происходит в случае, если у пациента был обнаружен цирроз печени. Неудачное лечение интерфероном серьёзно вредит печени, поэтому в данном случае курс лечения также продлевается до 24 недель. В зависимости от штамма вируса помимо продлённого курса лечения прописывается рибавирин. В некоторых случаях лечение описываемыми препаратами запрещён — проконсультируйтесь с лечащим врачом.
Когда курс лечения окончен, врач обычно прописывает пациенту диету №5. Помимо этого, может быть назначен курс гепатопротекторов, если печень была поражена фиброзом или циррозом. Восстановление возможно, однако в некоторых случаях принимать таблетки для улучшения самочувствия приходится всю оставшуюся жизнь.
Принимать гепатопротекторы и дженерики одновременно нельзя — от этого снижается эффективность и тех, и тех лекарств. Именно поэтому лечение гепатита и восстановление печени назначаются поочерёдно, а не одновременно. В период восстановления запрещено употребление алкоголя и жирной пищи.

Гепатиты – это воспалительные заболевания печени, представляющие опасность для жизни. Большую группу составляют инфекционные гепатиты, вызываемые вирусами.
Другое название этой инфекции – болезнь Боткина, в простонародье – желтуха. Гепатит А – распространенное заболевание, передающееся фекально-оральным и контактным путем. Это одна из самых частых пищевых инфекций, которую называют болезнью грязных рук.
Эпидемии носят цикличный характер, вспышки происходят примерно каждые пять лет. Больше всего случаев заражения фиксируется весной и осенью. Инкубационный период составляет от недели до 50 дней, но чаще всего – около 25 суток.
Протекает в легкой или тяжелой форме. Болеют с одинаковой частотой и взрослые, и дети обоих полов. Тяжелее переносят инфекцию новорожденные и пожилые люди.
Характерные признаки заболевания – общая интоксикация, увеличение печени, желтый цвет кожи, склер и слизистых оболочек. Внешние проявления исчезают в среднем через 14 дней, печень полностью восстанавливается в течение двух месяцев.
Основные причины инфицирования – грязная питьевая вода, плохие санитарные условия, неудовлетворительная личная гигиена, тесный контакт с больным человеком.

Как и где можно заразиться
Чтобы профилактика желтухи была эффективной, нужно знать, где подстерегает опасность и каковы пути передачи вируса.
К факторам риска относятся следующие ситуации:
- Использование для питья и для мытья рук, посуды неочищенной воды.
- Купание в водоемах с загрязненной водой.
- Употребление в пищу немытых ягод, овощей, фруктов.
- Употребление сырых морепродуктов (моллюсков, мидий).
- Совместное проживание и контакт с больным гепатитом А (инфицирование происходит через общие бытовые предметы).
- Пребывание в полевых условиях, где нет чистой воды и канализации.
- Пребывание в людных местах.
- Несоблюдение элементарных норм личной гигиены.
- Использование одного шприца с больным человеком для введения препаратов (обычно наркотических средств).
- Сексуальные контакты с заразившимися.
- Поездка без прививок в регионы с высоким уровнем активности инфекции.
Как избежать инфицирования
Как и при других кишечных инфекциях, она строится с учетом звеньев эпидемического процесса: источник вируса, пути его передачи и человек, восприимчивый к инфекции.
В первую очередь – необходимо обнаружить источник инфекции и нейтрализовать его, то есть выявить всех заразившихся и изолировать их. Но при гепатите А данные мероприятия недостаточно эффективны, поскольку без лабораторных анализов выявить носителей инфекции сложно из-за отсутствия у них клинических проявлений. Человек наиболее заразен в конце инкубационного периода инфекции, когда симптомы еще отсутствуют. Таким образом, на первое звено цепи повлиять эффективно невозможно.
Следующий этап – пресечь все пути передачи вируса. В первую очередь это строгий контроль соблюдения гигиены, качества питьевой воды, общественного питания, своевременного вывоза мусора. Поскольку заразившихся всегда больше среди организованных детей, требуется внимательно относиться к соблюдению санитарных норм в детских коллективах: интернатах, школах и дошкольных учреждениях. При выявлении инфекции, необходима дезинфекция помещения и предметов со строгим соблюдением всех норм ее проведения. О каждом случае заражения медики обязаны в течение 2 часов с момента выявления сообщать по телефону в организацию, осуществляющую санитарно-эпидемиологический надзор (ЦСЭН), и в течение 12 часов предоставить полный отчет в письменном виде. Необходимо сообщать обо всех случаях изменения или уточнения диагноза не позднее чем через 12 часов.
И третий этап – повышение невосприимчивости населения к вирусу гепатита А. Иммунопрофилактика может быть плановой и проводимой в период эпидемии. В настоящее время обязательная плановая, или предсезонная, иммунизация в России не проводится. Введение иммуноглобулина в очагах инфекции во время эпидемии – временная мера, применяемая строго по показаниям (как правило, направлена на детей до 14 лет, имевших контакт с больным).
Профилактика гепатита А складывается из серии мероприятий.
Иммунизация направлена на снижение восприимчивости человека к вирусу, вызывающему заболевание, и считается наиболее эффективной профилактической мерой. Она бывает активной и пассивной. В первом случае вводится вакцина с антигенами, которая защищает человека от заражения на протяжении нескольких лет (от 6 до 10). При пассивной вводятся препараты кратковременного действия, содержащие готовые антитела против вируса. Прививка не является обязательной.
Для создания искусственного иммунитета используются:
- Вакцина для внутривенного введения против гепатита А. Она состоит из инактивированных вирусных частиц или живых ослабленных вирусов. После того как она поступит в организм, в нем начинается выработка антител, которые, в случае заражения, обезвреживают возбудителя и гепатит не развивается.
- Иммуноглобулин человека для внутривенного капельного введения. Снижает риск инфицирования в несколько раз. В нем находятся антитела донора против инфекций, в том числе против гепатита А. Такую прививку обычно делают членам семьи или людям, проживающим с заболевшим на одной жилплощади.
Для профилактики гепатита А разработано несколько видов вакцин. Их вводят в руку (в дельтовидную мышцу) или в ногу (в верхнюю треть бедра), но не в ягодицу и не под кожу. Иммунитет формируется через 29 суток после вакцинации.
Из отечественных применяется ГЕП-А-ин-ВАК. Российскую вакцину от гепатита A рекомендуется вводить три раза. Первые две прививки с интервалом в месяц, третью – через полгода после второй. Однократное введение ГЕП-А-ин-ВАК дает защиту на пять лет, трехкратное – до 20 лет.
Из импортных вакцин применяют следующие:
Вакцины противопоказаны детям младше одного года. Стандартно вводится одна доза. Через год рекомендуется повторить прививку с тем же препаратом.
В иммунизации нуждаются следующие категории:
- Лица, длительное время находящиеся в полевых условиях, например, военнослужащие.
- Туристы, путешествующие по разным странам, в том числе с невысоким уровнем санитарии.
- Медицинские работники.
- Беженцы, размещенные в специальных лагерях.
- Работники пищевой отрасли.
- Люди с хроническими заболеваниями печени. При заражении вирусом гепатита А у них могут развиться осложнения основной патологии.
В квартире, где проживает инфицированный, необходимо провести дезинфекцию. Обучить этому должен медицинский работник.
- Одежду заразившегося и его постельное белье нужно кипятить 15 минут в двухпроцентном растворе стирального порошка (на литр воды – 20 граммов моющего средства).
- Пол, другие поверхности, ручки дверей, кнопку смывного бачка моют горячим содовым или мыльным раствором (2%).
- Напольные покрытия (ковры) обрабатывают с помощью щетки, смоченной в хлорамине (1%).
- Сразу после еды кипятят посуду с раствором соды (2%) в течение 15 минут.
Важно соблюдать следующие санитарные правила:
- Мыть руки с мылом после прихода с улицы, после посещения туалета, перед приемом пищи.
- Тщательно мыть зелень, ягоды, фрукты, овощи.
- Не покупать продукты питания у сомнительных продавцов и в местах, неразрешенных для торговли.
- Обязательно кипятить воду, предназначенную для питья.
- Соблюдать правила хранения продуктов и использовать их только в том случае, если срок годности не истек. Отдельно хранить скоропортящиеся продукты.
- Проводить тщательную тепловую обработку во время приготовления пищи (как следует прожаривать, проваривать и т. д.).
- Использовать отдельные ножи и доски для сырых продуктов.
- Хранить скоропортящуюся и готовую еду только в холодильнике.
- Не купаться в водоемах, в которые могли попасть сточные воды.
За лицами, которые находились в контакте с больными, ведется наблюдение с целью предотвращения распространения вирусной инфекции.
Для этого проводятся следующие мероприятия:
- Забор крови для анализа на присутствие специфических антител к возбудителю гепатита А.
- Проверка вступавших в контакт с больным на желтушность склер, слизистых оболочек и кожных покровов, увеличение печени, наличие симптоматики, напоминающей грипп.
- Если в детском коллективе заболел ребенок, высок риск заражения всех остальных. В детских садах, школах вводится карантин сроком на 35 дней с того момента, как был изолирован последний инфицированный.
Если в детском учреждении введен карантин, в коллектив не принимают новых детей и не переводят из него в другие (это касается и персонала). Если все-таки необходимо принять нового ребенка, требуется предварительное введение иммуноглобулина и заключение эпидемиолога. Все контактировавшие с больными находятся под наблюдением весь срок карантина: их осматривают на обнаружение симптоматики инфекции, с целью выявления нетипичных форм берут кровь на анализ 1 раз в 10 суток. Если во время карантина в коллективе заболевает ребенок, 35 дней начинают отсчитывать от времени выявления этого больного.
Всемирная организация здравоохранения ведет активную работу в плане профилактики вирусного гепатита. Мероприятия направлены на повышение осведомленности людей о заболевании и предотвращении его передачи. Ведется сбор данных и разрабатывается политика для принятия мер. Проводятся скрининговые обследования, лечение и уход за больными. 28 июля объявлен Всемирным днем борьбы с гепатитом.
Памятку по профилактике желтухи можно бесплатно скачать в интернете.
Несмотря на то что гепатит А имеет относительно доброкачественное течение и благоприятный прогноз, ко всем профилактическим и лечебным мероприятиям необходимо подходить очень ответственно. В противном случае возможны осложнения, последствия которых будут напоминать о себе длительное время.
Читайте также:


