Какие последствия когда вирус герпеса в крови
Человек может не знать о наличие герпеса в крови по причине того, что вирус способен долгое время находиться в организме и никак себя не проявлять. В латентном состоянии патологическую микрофлору удерживает естественная защитная функция организма, т. е. иммунитет. Если у человека содержится герпес в крови, он является его носителем. Отсутствие симптомов заболевания не влияет на распространение вируса, т. е. носитель заразен.

Симптомы герпеса в крови
Симптомы присутствия герпеса в крови начинают проявлять себя, когда вирус находится в активной фазе. Патологические клетки в организме размножаются и приводят к появлению таких признаков заболевания:
- Чувство зуда и жжения в той области, где через некоторое время появятся папулы. Место локализации герпесвирусной сыпи будет зависеть от штамма вируса.
- Увеличение прыщиков герпеса в размере. Изнутри папулы заполнены жидкостью, в которой содержатся клетки вируса. Прыщики могут сливаться между собой.
- Разрыв пузырьков герпеса. После нарушения целостности прыщей образуются мокнущие язвочки.
- Подсыхание и регенерация ран. Когда язвочки заживают, на их месте формируется сухая корочка. Она самостоятельно сойдет, и на кожном покрове или слизистой оболочке не останется никаких следов (шрамов).

Общее самочувствие пациента после первичного заражения неудовлетворительное. Для него характерно:
- повышение температуры тела;
- общая слабость;
- головная боль;
- увеличение лимфатических узлов и пр.
В отличие от острой формы, хронический герпес проявляет себя менее выражено.
Причины
Когда иммунная система ослабевает, человек становится уязвимым перед многими болезнетворными микроорганизмами. Герпесвирус может проникнуть в кровь при таких обстоятельствах:
- тактильный контакт с носителем;
- переливание крови;
- незащищенный половой акт с инфицированным;
- нарушение правил гигиены.

Вирус герпеса может передаваться воздушно-капельным путем.
Рецидивом инфекции, которая уже присутствует в организме в латентном состоянии, может послужить:
- переохлаждение;
- эмоциональное потрясение;
- обострение хронического заболевания;
- беременность и пр.
Как лечить герпес в крови
Полностью избавиться от вируса, который проник в организм, нельзя. Но это не значит, что заболевание не нужно лечить. Отсутствие соответствующих терапевтических мероприятий может спровоцировать осложнения.
Лечение следует начинать при первых проявлениях заболевания. Все лекарственные препараты должен назначать врач после предварительной диагностики.
Вирус герпеса в крови можно обнаружить с помощью лабораторного исследования. Для этого на анализ необходимо сдать биологический материал (кровь, слюну или мазок). Визуальная диагностика становится доступной только во время рецидива заболевания, когда на кожных покровах или слизистой появляется характерная сыпь. Но из-за того, что некоторые заболевания имеют одинаковую симптоматику, пациенту назначают лабораторное исследование вирусной жидкости, взятой из папулы.

Если анализ на антитела к вирусу положительный, то это свидетельствует о том, что организм был инфицирован.
Лечение герпеса осуществляется с помощью противовирусных и иммуностимулирующих препаратов. Для скорейшего выздоровления рекомендуется комплексная терапия. Она подразумевает пероральный прием противовирусных таблеток и местное лечение герпетической сыпи (мазями, гелями, свечами). Некоторым пациентам может быть назначено инъекционное введение лекарственных средств.
Для подавления вируса рекомендуют:
Для повышения иммунитета назначают:
- Иммунал;
- Иммуномакс;
- настойка эхинацеи и пр.






Очищение крови от вируса и подавление его активности возможно с помощью рецептов народной медицины. Перед тем как воспользоваться нетрадиционным методом лечения, рекомендуется проконсультироваться с врачом.
Настой из травы арники применяют местно в виде компрессов. Для приготовления потребуется 1 ст. л. цветочных корзинок растения. Их заливают стаканом кипятка и настаивают в течение 2 часов.
Для повышения иммунитета и скорейшего заживления папул рекомендуется алоэ. Сок растения употребляют внутрь, по 1 ч. л. перед едой. Также им обрабатывают герпетическую сыпь.

На воспаленные участки, пораженные вирусом, можно делать компресс из отвара листьев эвкалипта, который предварительно смешивают с медом. В 500 мл отвара растения необходимо растворить продукт пчеловодства – 2 ст. л.
Профилактика первичного инфицирования и рецидивов заболевания заключается в предотвращении ситуаций, которые являются причинами развития болезни.
Если человек уже знает, что в его крови герпес, то ему рекомендуется 2 раза в год проходить профилактическое медикаментозное лечение, которое назначается врачом.
Особенности
Инфицирование может произойти в любом возрасте. Для некоторых групп пациентов заболевание может стать причиной осложнений, которые могут быть опасными для жизни.
Герпес у новорожденного ребенка является опасной и тяжелой вирусной инфекцией. Первичное заражение чаще происходит в процессе родов или после них. Случаи внутриутробного инфицирования регистрируются редко.

Из-за большого риска осложнений лечение герпеса у детей проводится в стационаре.
Чтобы снизить риск патологий развития плода, женщине еще до зачатия рекомендуется определить наличие герпеса в крови. Из-за высокой контагиозности заболевания анализ на присутствие патологической микрофлоры в организме назначается и при беременности, если ранее результаты исследования показали отсутствие антител к вирусу или диагностика не проводилась.

Если у женщины будет обнаружен герпес в крови, то это не значит, что обязательно произойдет инфицирование плода. При выявлении патологической микрофлоры женщине необходимо следить за тем, чтобы вирус находился в неактивной фазе. Для этого следует повышать иммунитет и выполнять все врачебные рекомендации.
В случае прохождения вируса через плацентарный барьер может начаться воспалительный процесс и разрушение сосудов пуповины или ее уплотнение с утолщением стенок. К другим опасным патологиям, которые могут возникнуть в результате внутриутробного инфицирования, относят:
- выкидыш;
- шизофрения;
- дисплазия сетчатки;
- патологии репродуктивной системы;
- поражение внутренних органов и пр.
У будущей матери герпес вызывает те симптомы и осложнения, которые характерны и для небеременной женщины.
Что скрывается за пузырьками герпеса?
Инфекция характерна пузырьковыми высыпаниями с последующими их изменениями. На этом этапе заболевания человек становится заразным и для окружения, и для себя.
При лопании пузырька выделившаяся из него жидкость содержит миллиарды вирусов. Они попадают на другие участки тела и возникают новые очаги заражения. Помимо того, аутоинвазия возможна и при расчесах зудящих участков, прикосновений к ним, а потом и к другим участкам тела. Страдает от вируса не только кожа, но и весь организм: ЖКТ, печень, почки, половые органы, легкие, лимфоузлы и пр.
Причины развития герпеса на коже
При любом типе вируса герпеса основная причина заражения – проникновение его в организм. Инфицирование возможно при непосредственном контакте с больным, через предметы обихода, аэрогенным путем, а также от матери к плоду (вертикальный путь).
Орально-генитальные контакты расширяют границы обитания ВПГ-1 и ВПГ-2, и они могут встречаться и на гениталиях и на губах, слизистой рта. Вне организма вирус жизнеспособен еще в течение суток. Наиболее опасным всегда является первый контакт с вирусом (первичное инфицирование), потому что в этом случае у заразившегося еще нет антител.
Источником заражения служит больной и носитель. Вирус проникает в клетки и существует в неактивном состоянии годами. Человек может ничего и не знать, но как только снижается иммунитет, герпес моментально активируется. Для его проявления нужны факторы-провокаторы. К таким относятся:
- беременность и лактация;
- менструация;
- стресс или усталость;
- перегрев или переохлаждение организма;
- курение и спиртное;
- недавно перенесенные инфекции;
- прим АГП на фоне аллергии.
Риск проявления заболевания повышается в следующих случаях:
- больные ВИЧ, СПИДом, с врожденными иммунодефицитами;
- прием цитостатиков, ГКС, антибиотики, лучевая и химиотерапия;
- рак;
- пожилой возраст;
- тяжелая соматика.
Типы герпеса
Сегодня известно более 100 видов вируса герпеса, но чаще всего человек подвергается нападению 8 типов, которые лучше и изучены. Из них наиболее известны первые 3 типа, 7 и 8 – в стадии исследований. Смертельного исхода при герпесе не бывает, но поселяется он в организме после проникновения навсегда.
Никакие противовирусные средства излечить патологию не могут. Ее развитие можно только притормозить.
- Простой герпес 1 типа (ВПГ-1) или лабиальный тип – народ называет его простудой на губах или проявлением испуга. Им можно заразиться через общие предметы пользования, поцелуи и общение с больным.
- Простой герпес 2 типа (ВПГ-2) – генитальный. Путь заражения – половой.
- Вирус 3 типа – у детей он называется ветрянкой, после чего вырабатывается пожизненный иммунитет. Заражение аэрогенное. У взрослых этот вирус имеет вид опоясывающего лишая.
- Вирус 4 типа (вирус Эпштейна-Барра) – вызывает инфекционный мононуклеоз, при котором, в первую очередь, атакуется лимфосистема, а также миндалины, гепато-лиенальная система, также возникает сыпь на теле. Увеличивается риск рака.
- Герпес 5 типа (цитомегаловирус) – симптомов не дает. Поражение напоминает мононуклеозоподобный синдром, также поражается лимфоидная ткань и внутренние органы. Способствует онкологии.
- Вирусы 6, 7, и 8 типов – открыты в последние десятилетия. Основные принципы их действия уже известны: 6 тип способствует возникновению рассеянного склероза, синдрома хронической усталости, у детей вызывает внезапную экзантему. 7-й тип провоцирует лейкозы и онкологические поражения лимфатической системы. 8-й – приводит к развитию саркомы Капоши (рака кожи) и первичной лимфоме.
Механизм развития вируса в организме
Период инкубации занимает от 1 до 26 дней. Для проникновения вируса всегда нужны входные ворота – микротравмы кожи или слизистых.
Источником становится больной в активной фазе или носитель. Внешние проявление инфекции – сыпь в виде целой россыпи прозрачных пузырьков на коже, заполненных лимфатической жидкостью. Сопровождается это зудом, температурой, болезненными ощущениями.
Самая яркая картина при первичном заражении. Но даже если клиника отсутствует, опасность вируса от этого не уменьшается.
В ответ на проникновение вируса сразу реагирует иммунная система: начинается выработка специфических иммуноглобулинов М и G – это антитела IgM и IgG.
IgM появляются сразу в начале процесса инфекции и указывают на острую стадию. IgG вырабатываются позже и становятся маркером иммунологической памяти.
В крови они имеются уже постоянно. Иммуноглобулины сдерживают вирус, заставляя его находиться в дремлющем состоянии, чтобы не было его активных негативных проявлений.
При обострении герпеса иммуноглобулины класса G сразу реагируют, и клиника рецидива смягчается. После выздоровления возбудитель продолжает оставаться в тканях организма пожизненно.
Симптомы простого герпеса
ВПГ-1 может поражать любой участок кожи, но чаще возникает на губах и крыльях носа. За 2 дня до высыпаний вдруг возникает зуд в этих местах, общая слабость и недомогание. Затем появляются прозрачные пузырьки размером до 3 мм. Эти места краснеют, болят и покалывают. Пузырьки могут сливаться, повышается температура. Позже они мутнеют, кожа отекает и краснеет. Через 3-5 дней везикулы лопаются с образованием язвочек. Кожа покрывается коркой (струпом), которая на 7-9 день она отторгается. Следов не остается.
Последствия герпеса на губах: у трети женщин и у каждого десятого мужчины ВПГ-1 может приводить к асептическим менингитам.
Симптомы генитального герпеса

Весь процесс может длиться 3 недели, при этом увеличиваются регионарные лимфоузлы. При рецидивах высыпаний бывает меньше.
Симптомы опоясывающего герпеса
Начинается с того, что по ходу нервов (чаще межреберных) появляется боль и жжение, дополняется это цефалгиями и недомоганием. Через несколько дней на этих участках кожа становится отечной, слегка краснеет и появляется группа прозрачных пузырьков.
Потом они становятся гнойными или кровянистыми. Сыпь похожа на ветрянку, но расположена в виде ленты, кольца.
Последующая картина – типичная. У ослабленных лиц высыпания занимают большие участки и сливаются (буллезная форма). Опоясывающим лишаем может заболеть ребенок только старше 10 лет и взрослый.
Опасность для плода и новорожденного
Во время беременности в организме происходят резкие изменения, которые касаются и иммунитета (он ослабляется), поэтому восприимчивость к инфекциям резко увеличивается, так же как более вероятными становятся последствия герпеса при беременности. Даже если это рецидив вируса, опасность для матери и плода большая.
Внутриутробно ребенок может заразиться при активности вируса у матери. Особенно опасно это в 1 триместре беременности, во время родов и в период новорожденности.
Последствия герпеса могут быть в виде:
- мертворождения;
- выкидышей;
- пороков развития у плода (пороки сердца, печени и почек, гидро- и микроцефалия, нарушения скелета);
- ранние роды;
- гипотрофия и гипоксия плода;
- тяжелое поражение ЦНС плода, зрения его и слуха.
Опасность для беременных

В первом триместре происходит закладка будущих органов и систем. Для ребенка последствия герпеса на губах при беременности незначительны: если он рецидивирует раз в несколько месяцев (это нечастая его форма), материнские антитела не дадут вирусу проникнуть к плоду и навредить ему. Но если имеет место первичное инфицирование, то возможны выкидыши. В этом периоде последствия герпеса для будущего ребенка будут очень тяжелые даже при вынашивании плода. На ранних сроках лучше от такой беременности избавиться. В противном случае рожденные дети будут иметь патологии, которые могут сделать из них пожизненных инвалидов.
Последствия герпеса во время беременности, если это был вирус 3 типа, опасны тем, что велика вероятность внешних и внутренних уродств у ребенка.
Во втором триместре все внутренние органы уже активно растут и развиваются. На 8 неделе формируется плацента. Она полностью проницаема для вируса, поэтому заражение будет иметь самые пагубные последствия.
При наличии антител риск заражения падает до 5-7 %. Последствия герпеса во время беременности для ребенка в этот период в том, что он может не может родиться здоровым, уровень выживаемости меньше 10%. При первичном заражении вероятность здорового малыша нулевая.
В третьем триместре риск появления уродств также высок, и касается это головного мозга плода. Развивается энцефалит, поражаются все отделы мозга.
Нередко происходит внутриутробная гибель плода. Если же ребенок родился живым, он погибает в первую неделю. Также малыш может инфицироваться при родах.
Последствия для детей
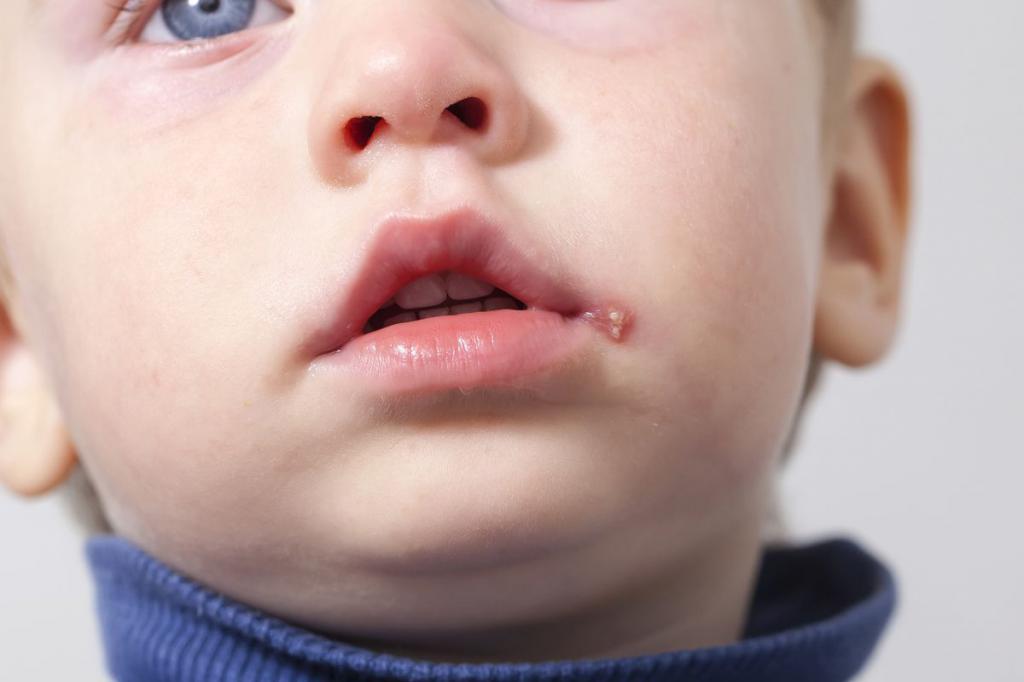
Малыши переносят герпес значительно тяжелее, чем взрослые, и последствия герпеса у детей выражены всегда ярко. Для новорожденных вирус вообще смертелен – возникают воспалительные процессы органов дыхания, зрения, может развиться слепота и глухота. Во взрослом периоде такие мужчины и женщины бесплодны.
Самое опасное – поражение головного мозга в виде энцефалита. Даже раннее интенсивное лечение не восстановит его функции, и ребенок остается инвалидом.
У детей до 1 года наблюдаются еще такие последствия герпеса:
- утрата обоняния;
- миокардиты;
- менингиты;
- энцефалопатия.
Осложнения и последствия у женщин и мужчин
Заболевание хотя и проявляется очагово, но поражает весь организм, из-за чего и последствия герпеса разнообразны. Можно разбить их по группам и рассмотреть отдельно.
- Болезнь Альцгеймера – виновником становится ВПГ-1. Известно, что 90% пациентов с болезнью Альцгеймера являются носителями герпеса, а при вскрытиях у 70% больных в мозге был обнаружен активный вирус 1 типа.
- Асептический менингит возникает при первичном заражении ВПГ-2.
- Энцефалит и менингоэнцефалит – могут также стать последствиями герпеса на губах и генитального герпеса. При этом наблюдаются параличи и невропатии.
- Эпилепсия.
- Также вирус может вызывать необратимое прогрессирующее разрушение клеток головного мозга. Такое возможно при отсутствии лечения.
Радикулит вызывается, помимо других факторов, ВПГ-2. Некроз и расслоение сетчатки, воспаления глаз – последствия опоясывающего герпеса, а также ВПГ-1 и 2.
Последствия для других органов:
- гнойные воспаления глотки и поражения лимфатических узлов;
- пневмония – быстро развивается и очень плохо лечится;
- стойкое снижение иммунитета и частые простуды.
Последствиями генитального герпеса становятся:
- воспаления МПС;
- воспаления и разрушения костной ткани таза;
- рост риска опухолей, поскольку вирус вызывает перерождение клеток, особенно страдают от этого шейка матки у женщин и простата у мужчин;
- бесплодие и импотенция.
Со стороны ЖКТ наблюдаются панкреатиты. Суставы поражают артриты, со стороны кровеносной системы – множественные тромбозы.
Методы лечения

Лечить тяжелое течение герпеса необходимо в стационаре противовирусными, иммуномодулирующими, симптоматическими препаратами. В других случаях допускается проведение домашней терапии под контролем врача. Нередко, на начальной стадии, применяют только местное лечение противовирусными препаратами.
Стандартная схема лечения
Схема включает прием следующих препаратов:
Местное лечение

Мази нужно наносить точечно, специальной аптечной стеклянной лопаточкой. Что это дает? Происходит угнетение вируса, на месте внедрения вируса образуется изолирующая оболочка, она не дает вирусу ползти дальше.
Самыми эффективными считаются:
Способ применения у каждого препарата свой, поэтому следуйте инструкции. Перед нанесением необходимо принимать душ. После нанесения мазей руки нужно снова вымыть.
Отзывы лечившихся
Что делать нельзя?

Избежать полностью контакта с вирусом при такой его распространенности не удастся, но меры предосторожности уменьшат такую возможность.
- Раннее обращение к врачу.
- Использование противовирусных средств, а не антибиотиков.
- Места высыпаний не расчесывать.
- Не прикасаться к сыпи и мыть руки после каждого контакта с пораженным участком.
- Поддерживать иммунитет.
- Не касаться руками глаз! Это актуально для женщин, которые пользуются макияжем.
- Не брать чужую помаду и не давать свою. Это же касается и другой косметики.
- Не увлажнять контактные линзы слюной.
- Не делиться сигаретой с другими, не позволять прикуривать другим.
Чтобы избежать дальнейшего инфицирования, не выдавливайте пузырьки и не срывайте корочки – это еще никому не помогало выздороветь; исключите оральный секс из круга своих предпочтений.
Имейте только свое отдельное полотенце, не пользуйтесь чужой посудой и не пейте из чужих чашек.
Профилактика
Профилактика заключается в ведении здорового образа жизни и любых способах укрепления иммунитета. В сезон обострения вируса следует принимать витаминные комплексы. Необходимо регулярно проветривать помещение с большим количеством людей.
Обнаружить герпес в крови не так-то и сложно, потому что им заражено 60–90 % людей (зависит от страны). Но положительная реакция на герпес в крови больного простудой, новорожденного, ВИЧ-инфицированного и беременной женщины будет указывать на разные возможные последствия: от небольших кожных высыпаний до угрозы жизни пациента. В чем разница? Попробуем разобраться, как распознать и как лечить герпес в крови.
Герпес в крови: причины
Герпес – это вирусная болезнь, которая вызывается одним из 8 типов вируса Herpes. Типы:

Инфицирование происходит следующим образом: вирус попадает на кожу или слизистые, продвигается вглубь тела и ищет нервные клетки, в которые впоследствии встраивается. С этого момента человек навсегда становится носителем вируса. Пути распространения:
- 1 тип: контакт с зараженным человеком (поцелуй, реже – прикосновение), контакт с предметами его обихода (сиденье унитаза, общая посуда, дверные ручки), переливание крови или плазмы;
- 2 тип: все вышеперечисленное + секс;
- 3–5 типы: все вышеперечисленное + воздушно-капельный путь.
Самым распространенным является вирус 1-го типа, им заражено в среднем 70 % населения планеты. Второй по распространенности – вирус 2-го типа, на его долю приходится 10–15 %. 3–8 типы встречаются редко.
Внимание! Некоторые люди обладают врожденным иммунитетом к патогену. Исключение – вирус ветряной оспы, абсолютно любой человек может им заразиться.
Герпес в крови: симптомы
Симптомы зависят от того, каким типом вируса болен человек:
- Простой герпес (1 тип). На слизистых (глаза, рот) или коже (часто – на губах) появляются водянистые шарики желтоватого цвета. Они зудят, кожа вокруг них становится красной. Иногда появляется озноб, больной чувствует усталость и общую интоксикацию.
- Генитальный герпес (2 тип). Водянистые шарики появляются на гениталиях, вокруг анального отверстия или на ягодицах. Зуд, усталость и общее недомогание тоже присутствуют.
- Ветряная оспа (3 тип). Краткосрочная лихорадка, красные высыпания по всему телу.
- Опоясывающий лишай (3 тип). Высыпания по ходу зараженного нерва (чаще всего – на туловище), недомогание, повышенная температура, зуд (слабый), увеличение лимфатических узлов.
- Инфекционный мононуклеоз (4 тип). Слабость, бронхит, головокружение, повышение температуры, увеличение печени / селезенки / лимфатических узлов.
- Цитомегалия (5 тип). Слабость, температура, бронхит, поражения внутренних органов, боль в мышцах.
Диагностика
В первую очередь врачи ориентируются на анамнез (сбор жалоб) и внешние проявления. Если есть сомнения или если пациент хочет пройти профилактическую диагностику (при планировании беременности например), то назначают анализ крови. 
Основные лабораторные методы:
Что такое ПЦР-диагностика, насколько он точен и как сдавать кровь на герпес для более точных результатов, вы узнаете в этой статье.
На герпес откуда кровь берут? Кровь во всех случаях берут из вены. Сдавать ее нужно натощак. Исследования можно проводить как в фазе обострения, так и во время ремиссии.
Лечение герпеса в крови
Полностью вывести вирус из организма невозможно. Основная цель лечения – устранить симптомы при первом появлении болезни или рецидиве.
Вирусы 1 и 2 типа лечатся противовирусными мазями и таблетками. Наиболее эффективны:
- валацикловир;
- фамцикловир;
- тромантадин;
- пенцикловир.
Внимание! Ацикловир, несмотря на свою распространенность, довольно слаб при лечении болезни.
Кроме противовирусных препаратов пациенту назначают тепло, покой и постельный режим.
Герпес 1 типа и опоясывающий лишай не влияют на беременность, поэтому лечение проводится в штатном режиме.
При генитальном герпесе во время родов может возникнуть опасность инфицирования новорожденного, поэтому врач должен принять решение об ускоренном лечении / противовирусной терапии младенца.
Жизнь с герпесом
Плохая новость: вирус остается со своим носителем на всю жизнь. Хорошая новость: каждый последующий рецидив проходит мягче предыдущего, через несколько лет после первичного инфицирования болезнь начинает проходить бессимптомно.
Тем, кто является носителем (и распространителем) герпеса, нужно больше внимания уделять своему здоровью, потому что болезнь часто рецидивирует на фоне ослабленного другими патологиями иммунитета. Нужно правильно питаться, одеваться по погоде, хотя бы 2 часа в неделю уделять спорту, ограничивать употребление алкоголя.
Отдельно нужно упомянуть про генитальный герпес. Даже если у человека нет проявлений болезни, он все равно может заразить своего партнера. Поэтому нужно обязательно пользоваться презервативами, отказаться от них можно только с постоянным партнером и только если с момента последнего рецидива прошел как минимум год.
Герпес – хроническое заболевание (герпес в крови хронический), вызываемое 8 родственными типами вирусов (3 из них еще не исследованы). Диагностика – по жалобам, осмотру и анализу крови. Лечить хронический герпес в крови в основном противовирусными препаратами. Чтобы уменьшить частоту рецидивов, нужно заботиться о своем здоровье.
Сдача крови при герпесе
Можно ли сдавать кровь с герпесом? Людям с герпесом в крови можно быть донорами как крови, так и плазмы.
Можно ли при герпесе быть донором крови — да, о есть ограничения для тех, кто недавно перенес первичное заражение или обострение:
- Простой герпес – сдавать можно через неделю после рецидива.
- Опоясывающий лишай – сдавать можно через 2 недели после рецидива.
- Генитальный герпес – сдавать можно через 4 месяца после первичного заражения, через 2 недели после рецидива.
- Остальные герпесы – сдавать можно через 4 месяца после первичного заражения или рецидива.
Видео
Видео в этой статье расскажет вам о том, что такое герпес в крови: признаки, опасности и методе лечения.
Согласно данным организации ВОЗ, вирус герпеса по заболеваемости среди инфекций занимает второе место после гриппа. Возбудитель вызывает возникновение пузырьковой сыпи на коже и слизистых, поражение внутренних органов, зрения, нервной системы. Тяжесть течения болезни зависит от состояния иммунной системы. При высоком уровне защитных сил организма герпесвирус не оказывает негативного влияния на здоровье. В противном случае, последствия герпеса могут вызвать серьезное нарушение функций органов и систем, пороки внутриутробного развития плода и замирание беременности, злокачественные новообразования и даже смертельный исход.
Типы герпеса
В настоящее время известно 8 типов герпеса, которые инфицируют человека и вызывают патологические изменения в организме. Наиболее изучены и часто встречаются первые 3 типа патогена, 7 и 8 тип возбудителя инфекции до сих пор находится в стадии изучения. По статистике, носителями герпесвирусов являются до 98% населения мира. Широкая распространенность патогена связана с его высокой вирулентностью и приспособляемостью к жизнедеятельности в организме человека. Вирус редко приводит к смертельному исходу, но не может быть излечен современными противовирусными препаратами.

Без адекватной терапии вирус герпеса может поразить одну или сразу несколько систем органов.
Типы герпетической инфекции.
- Тип 1 – вирус простого лабиального герпеса, приводит к появлению везикулярной сыпи на губах, коже лица, на слизистой ротовой полости (чаще у детей при первичном заражении).
- Тип 2 – вирус простого генитального герпеса, вызывает появление везикулярной сыпи на коже промежности, анальной области, слизистой уретры, влагалища, шейки матки.
- Тип 3 – вирус ветряной оспы (развивается при первичном заражении у детей) и опоясывающего лишая (развивается при рецидиве инфекции у взрослых), приводит к везикулярной сыпи по всему телу в случае ветрянки и высыпаниям в области иннервации пораженного нерва в случае опоясывающего герпеса.
- Тип 4 – вирус Эпштейн-Барра, приводит к развитию инфекционного мононуклеоза с поражением миндалин, лимфатических узлов, печени, селезенки, сопровождается везикулярной сыпью на теле.
- Тип 5 – цитомегаловирус, вызывает мононуклеозоподобный синдром, инфекция протекает с поражением лимфоидной ткани внутренних органов, способствует появлению злокачественных новообразований.
- Тип 6 – у детей вызывает развитие внезапной экзантемы, у взрослых становится причиной синдрома хронической усталости.
- Тип 7 – мало изучен, предположительно способствует появлению лимфомы и лейкоза.
- Тип 8 – мало изучен, предположительно приводит к формированию саркомы Капоши.
Жизнедеятельность герпесвируса в организме человека
Вирус герпеса проникает в организм через микротравмы кожных покровов и слизистых оболочек. Заражение происходит от человека в активной фазе заболевания или носителя, который выделяет патоген в окружающую среду. При первичном инфицировании клиническая картина заболевания обычно более яркая, чем при обострении болезни. После выздоровления возбудитель полностью не элиминируется из организма и персистирует в тканях в течение всей жизни человека.
На внедрение патогена иммунная система вырабатывает специфические антитела – иммуноглобулины М (IgM) и иммуноглобулины G(IgG). IgM синтезируются в начале развития инфекционного процесса и свидетельствуют об острой фазе болезни. IgG вырабатываются по мере развития заболевания и являются маркером иммунологической памяти, в небольшом количестве циркулируют в крови в течение всей жизни человека.
При обострении герпеса иммуноглобулины класса G немедленно реагируют на активацию патогена, что смягчает клинические проявления рецидива. Кроме этого, IgG постоянно поддерживают вирус в дремлющем состоянии, при котором возбудитель не оказывает негативного влияния на организм. Обострение заболевания происходит вследствие снижения иммунитета при простудных заболеваниях, стрессе, переохлаждении, перегревании, приеме иммуносупрессивных лекарственных препаратов.
Последствия герпеса
При нормальной работе иммунной системы осложнения герпеса возникают крайне редко. Здоровый иммунитет держит вирус под контролем. По статистике, более 50% носителей даже не догадываются о персистировании патогена в организме или обострение инфекции переносили не более 1-2 раз в течение жизни. Осложнения развиваются у людей с угнетением защитных сил организма – иммунодефицитами. Вследствие патологии в организме вырабатывается недостаточное количестве антител, что позволяет возбудителю активно размножаться и поражать новые клетки и ткани. Слабый иммунитет способствует генерализации инфекционного процесса с поражением внутренних органов и функциональных систем.
Тяжесть течения болезни зависит от состояния иммунной системы. При высоком уровне защитных сил организма герпесвирус не оказывает негативного влияния на здоровье.
Группы риска по возникновению последствий герпеса:
- врожденные иммунодефициты;
- приобретенные иммунодефициты (чаще ВИЧ/СПИД);
- искусственные иммунодефициты (прием цитостатиков, глюкокортикоидов, лучевая и химиотерапия);
- онкологические заболевания;
- тяжелые соматические болезни;
- травмы;
- хронический стресс;
- пожилой и старческий возраст.
Что будет, если не лечить герпес в условиях недостаточной функции иммунитета? При отсутствии адекватной противовирусной и иммуностимулирующей терапии, патоген поражает внутренние органы, нервную систему, орган зрения, обширные участки кожных покровов. Это может привести к смертельному исходу.
Последствия герпетической инфекции:
- герпетический стоматит – острая форма заболевания возникает в детском возрасте, хроническая форма развивается у взрослых, часто рецидивирует, приводит к снижению качества жизни;
- постгерпетическая невралгия – развивается вследствие тяжелого течения и неправильного лечения опоясывающего лишая, приводит к болевому синдрому различной интенсивности в области иннервации пораженных нервов, который длится от нескольких месяцев до нескольких лет, иногда в течение всей жизни;
- герпетическая пневмония – характеризуется тяжелым течением, устойчивостью возбудителя к проводимой терапии, развитием осложнений;
- герпетический уретрит и простатит – развивается при генитальном герпесе у мужчин, трудно поддается лечению;
- герпетическое поражение половых органов (матки, яичников, влагалища) – приводит к бесплодию, привычному невынашиванию плода;
- менингоэнцефалит – тяжелое вирусное поражение головного мозга и его оболочек, которое приводит к неврологической симптоматике, судорогам, коматозному состоянию, летальному исходу;
- поражение органов пищеварительного тракта (пищевода, печени, поджелудочной железы) – приводит к ухудшению усвоения пищи и внутренним кровотечениям;
- высыпания на большой площади кожных покровов – способствует слиянию пузырьковой сыпи с образованием крупных конгломератов и некроза тканей.
Лечить герпес при тяжелом течении необходимо в условиях стационара противовирусными, иммуномодулирующими, симптоматическими препаратами.

Наиболее опасно первичное заражение вирусом герпеса ввиду отсутствия в организме антител.
Последствия герпеса для плода и новорожденного
Внутриутробное заражение плода происходит в случае активной стадии инфекции у женщины во время беременности. Особенно опасно первичное инфицирование или рецидив на фоне значительного угнетения работы иммунной системы в первом триместре, во время родов и в первый месяц жизни ребенка.
- выкидыш;
- мертворождение;
- появление пороков внутриутробного развития (пороки сердца, недоразвитие печени и почек, гидроцефалия, микроцефалия, нарушение формирования скелета);
- недоношенность;
- гипотрофия;
- гипоксия;
- тяжелое поражение нервной системы, органа зрения и слуха после рождения (вертикальный путь заражения инфекцией).
В большинстве клинических случаев герпес протекает в легкой степени и редко приводит к обострениям. Лечить герпес необходимо только под медицинским контролем. Если рецидив возникает более 3 раз в год, необходимо обратиться к врачу для диагностики нарушений в работе иммунной системы. Он проведет ряд обследований, назначит профилактические и лечебные мероприятия для предупреждения развития осложнений герпетической инфекции.
Читайте также:


