Кандилома вирус лечение у детей

В последнее время наблюдается рост иммунодефицита человечества, из-за этого появляются новые различные вирусные заболевания, о которых население не имеет абсолютно никакого представления. На сегодняшний день одними из таких заболеваний являются кондиломы и папилломы, вследствие инфицирования папилломавирусом (вирус папилломы человека или ВПЧ).
Этот вирус провоцирует развитие нескольких инфекционных болезней, что поражают кожные покровы и слизистые оболочки человека. Ученые уже открыли более 100 подтипов папилломавируса. Каждый подтип определяет проявление вирусной инфекции, то есть будет это бородавка или папиллома либо кондилома. Чтобы избавится от таких заболеваний, потребуется длительное и усердное комплексное лечение.
В медицине считаются менее опасными папилломы и бородавки. А вот кондиломы у детей, особенно остроконечные, требуют пристального внимания, так как могут разрастаться и в скором времени превратиться в злокачественные образования.
Что такое кондиломы?

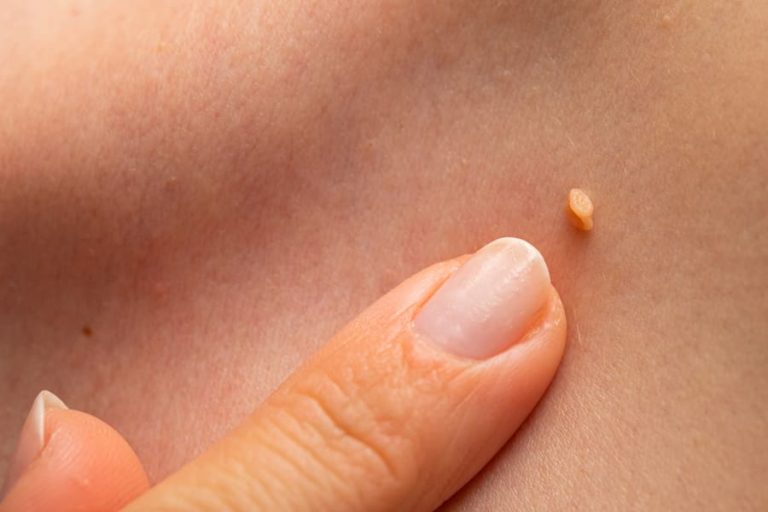
Кондиломы – это небольшие сосочковые выросты на коже и слизистых оболочках, которые могут появляться на разных частях тела. Если инфицируется кожа вирусом папилломы, то развивается бородавка, если слизистая – остроконечные кондиломы. Зачастую они телесного цвета или серо-розового оттенка, похожи на маленькую капельку с дольками. Размер одного сосочка составляет 1-2 мм в диаметре.
Кондиломы могут быть одиночными образованиями или располагаться группами. Довольно часто выросты срастаются, и образовывается большая кондилома. По виду она напоминает цветную капусту. Поверхность образования может покрыться корочкой, а ее ножка способна прорости в глубокие ткани кожи и переродиться в плоскоклеточный рак.
Заболевание часто протекает бессимптомно. Однако с ним нужно быть максимально осторожным. Запущенный кондиломатоз является предраковым состоянием. По этимологии синонимами к названию кондилома считаются нарост и опухоль. Это объясняется тем, что кондилома имеет схожие процессы образования с опухолью. Необходимо периодически обследоваться, потому что от таких новообразований не застрахован никто.
Врачи классифицируют типы ВПЧ по уровню онкогенности и видам заболеваний, что они вызывают. Наиболее опасными считаются типы 16, 18, 31, 33, 35 – это выросты, которые имеют высокий уровень развития рака.

Кроме того, кондиломы могут приносить больному множество неудобств:
- могут легко травмироваться и начать кровоточить;
- мешать полноценной половой жизни;
- затруднять нормальные роды;
- кондиломы являются косметическим изъяном, который может обусловить психологический дискомфорт.
Чаще всего кондиломы можно обнаружить в области половых органов и перианальной зоне, а также иногда в подмышечных впадинах и уголках рта.
Место локализации образований у девочек — это, в первую очередь, половые губы, мочеиспускательный канал, вход во влагалище и его стенки, шейка матки и ее канал, область заднего прохода.
У мальчиков встречаются кондиломы на крайней плоти, головке полового члена, уздечке, мочеиспускательном канале, а также анусе.
Кондиломы встречаются не только у взрослых людей, но и у совсем маленьких детей. Медицине известны случаи заражения гортани, трахеи, бронхов. Довольно часто встречается разрастание образований на область ягодиц, бедер и паха.
Основным путем заражения ВПЧ считается половой. У детей инфицирование вирусом и образование кондилом происходит вследствие:
![]()
прямого контакта с больным человеком во время ухода за ребенком (например, совместное купание в ванной);- использования одного и того же полотенца, постельного белья и т.д., что использовал зараженный;
- контакта с предметами, на которых имеется выделения, что содержат ВПЧ;
- во время беременности вирус папилломы человека через кровоток передается от матери к ребенку;
- во время естественных родов, когда новорожденный проходит через инфицированные родовые пути;
- при кесаревом сечении;
- также возможным вариантом является половой контакт или сексуальное насилие инфицированным ВПЧ.
В зависимости от формы кондилом, различают следующие виды:
![]()
Остроконечные кондиломы.Это самый распространенный вид данных образований. По виду напоминают маленькие сосочки серо-розового оттенка. Имеют тело и ножку, на которой крепятся к коже человека. Появиться такие кондиломы могут из-за имеющихся хронических неспецифических воспалительных заболеваний или болезней передающихся половым путем, что сопровождаются слизисто-гнойным выделением. А не соблюдение правил личной гигиены способствует внедрению возбудителя – папилломатозного вируса из группы Papova. Остроконечные кондиломы очень быстро размножаются и имеют свойство сливаться и формировать одну большую кондилому Бушке-Левенштейна.- Кондилома Бушке-Левенштейна. Первая стадия развития огромной кондиломы Бушке-Левенштейна внешне абсолютно не отличается от обычных остроконечных. Но уже через некоторое время образований становится больше, и они начинают образовывать один огромный участок поражения. Такая кондилома имеет ороговевшее широкое основание, которое разделяют глубокие борозды. В них образовываются выделения неприятного запаха, что раздражают само новообразование. Оно становится похоже на цветную капусту. Очень важно вовремя остановить его развитие, пока оно не переродилось в рак.
- Плоская кондилома. Она располагается в основном у женщин на шейке матки или на слизистой оболочке мочеиспускательного канала. Ее трудно различить при осмотре. Плоская кондилома часто провоцирует развитие рака шейки матки, поэтому требует немедленного лечения.
- Широкие кондиломы.С этими образованиями вирус папилломы человека не связан, так как это симптомы проявления сифилиса.
У детей не так часто встречаются остроконечные кондиломы, которые размещаются на аногенитальном участке. Иногда проявляются на носощечной или носогубной складке, у отверстий рта и носа там, где кожа переходит в слизистую оболочку.

Если кондиломы у детей находятся в типичных местах их локализации, симптомы наблюдаются такие же, как и у взрослых.
При наличии остроконечных кондилом в области ануса ребенок испытывает зуд, жжение, дискомфорт, он жалуется, что ему что-то мешает. Возникает чувство постоянной влажности. Малыш может испытывать боль при дефекации, потому как каловые массы могут травмировать большие кондиломы.
Подгузники и нижнее белье способны раздражать образования и способствовать воспалению и даже кровотечению. Если у ребенка наблюдаются плоские кондиломы, то их симптомы менее заметно, так как они меньше вызывают дискомфорта и раздражаются.
Когда малыш еще совсем маленький, то он не сможет выразить свои жалобы. Родители должны постоянно ухаживать, следить за чистотой своего чада, осматривать все участки тела, чтобы вовремя диагностировать заболевание и немедленно приступить к лечению.
Бывает так, что кондиломы исчезают сами по себе – самоизлечение. Но необходимо понимать, что без лечения они могут непредвиденно появиться снова и возможно даже в худшей форме.
От момента попадания вируса папилломы человека в организм ребенка до проявления первых симптомов может пройти от 2-х до 5-и лет. У малышей очень часто причиной возникновения кондилом является передача ВПЧ от инфицированной матери к ребенку во время беременности или родов (вертикальный путь заражения). Это предположение нельзя отвергать даже в том случае если клинически у матери не выявлено инфекции.

Если мама обнаружила у ребенка небольшие выросты на удлиненной ножке тестоватой консистенции на аногенитальном участке или в области складочек необходимо обратится к врачу. Наличие таких выростов не представит трудностей для доктора определить диагноз. Врач, который может помочь решить проблему это дерматолог, проктолог, уролог (для мужчин), гинеколог (для женщин).
Отличить кондиломы от других образований (например, сифилитических гипертрофических папул) поможет их специфический внешний вид. Кондиломы мягкие, имеют дольчатое строение, тонкую ножку.
Установить диагноз бывает сложно, если кондиломы расположены в прямой кишке, мочеиспускательном канале, влагалище или на шейке матки. Для этого требуются дополнительные исследования.
После обнаружений выростов серо-розоватого цвета на теле ребенка необходимо, чтобы его обследовал детский гинеколог. Кроме того, потребуются такие мероприятия:
![]()
осмотр половых органов малыша и определение возможных повреждений;- полный анамнез;
- наружный осмотр кожных покровов (в том числе и половых органов, заднего прохода) обоих родителей;
- полное обследование родителей на наличие вируса папилломы;
- исследование мазков на тест Папаниколау;
- сдать все анализы на наличие различных половых инфекций (гонорея, хламидиоз, ВИЧ, сифилис, гепатит В и т.д.);
- беседа с родителями о возможных путях заражения, включая возможность сексуального насилия, а также определение их психосоциального статуса.
Кондиломы практически всегда требуют специального лечения, лишь в единичных случаях они проходят самостоятельно. Рациональный выбор способа и средства лечения может сделать только квалифицированный специалист.

Избавление от кондилом представляет комплекс лечебных мероприятий. Это сочетание местной терапии, противовирусного и иммуностимулирующего лечения и удаление самих образований.
Вне зависимости от названия препарата, каждое лекарственное средство должно приниматься под наблюдением врача, чтобы избежать возможных побочных реакций.
Одним из способов лечения кондилом является их удаление. Они приносят много неудобств и при активном образе жизни могут часто травмироваться, что в будущем грозит развитием злокачественных образований.
Так как детский организм восприимчив к действию химический препаратов, лучшим решением проблемы будет удаление кондилом. Для этого проводятся такие современные процедуры:
![]()
Криодеструкция.Удаление происходит за счет применения жидкого азота. Способ малоболезненный, но имеет недостаток. При проведении криодеструкции невозможно задать определенную глубину действия. Кондиломы нередко полностью не удаляются.- Электрокоагуляция.Кондиломы иссекаются электроножом и одновременно коагулируются сосуды. Способ удаления считается более деликатным, чем обычное хирургическое вмешательство. Но от возможных появлений рубцовых изменений тканей никто не застрахован.
- Удаление с помощью химических активнодействующих препаратов.Рационально применять при одиночных образованиях или небольшой площади поражения. Для прижигания выбирают растворы солкодерма, кондилина или подофиллина. Первых два химических препарата выжигают кондиломы, а последний – образованиям не позволяет разрастаться дальше. При применении этого средства удаления кондилом существует риск повреждения здоровых тканей.
- Лазер.Лучи специального лазера проникают под ткани, и действует на микро-сосуды, которые питают новообразования.
После любой из процедур необходимо придерживаться особых рекомендаций:
- темную корочку, что возникает на месте воздействия, нельзя отдирать, мочить 4-5 суток;
- не использовать различные косметические средства;
- после процедуры необходимо наносить специальные защитные средства от ультрафиолетового излучения на кондиломы, которые находятся на открытых участках тела;
- стараться не повредить ранку.
Необходимо учесть следующие возможные побочные эффекты:
- ожоги;
- покраснение кожи;
- пигментация;
- аллергические реакции;
- отечность.
Такие реакции проходят без медицинской помощи через несколько дней. Если этого не случилось, стоит показать ребенка доктору.
Основная причина, по которой появляются кондиломы у детей — присутствие в организме ВПЧ – вируса папилломы человека. В подавляющем большинстве случаев инфицирование ребенка происходит от матери в период внутриутробного развития или при родах. При обнаружении на теле малыша даже одной кондиломы следует безотлагательно обратиться к врачу, поскольку эти образования имеют склонность к перерождению в злокачественные.
Что такое кондилома
Кондиломы представляют собой бородавчатые наросты в виде сосочков телесного или серо-розового цвета. Они могут располагаться поодиночке, а также соединяться в образования, напоминающие по виду ягоду малины или соцветие цветной капусты.
Места локализации кондилом чаще всего находятся на границе кожных покровов и слизистой оболочки. У детей они обычно располагаются на таких участках тела:
- внутренняя поверхность бедер;
- паховая зона;
- область вокруг заднего прохода;
- подмышечные впадины;
- ротовая полость;
- носогубные складки.
У девочек кондиломы появляются на наружных половых органах, стенках влагалища, шейке матки. У мальчиков – на головке полового члена, уздечке и крайней плоти.
Известны случаи, когда кондиломы обнаруживались у новорожденных на слизистой гортани, трахеи, бронхов. По мнению специалистов, заражение происходило, потому что первый вдох младенец делал, находясь в родовых путях у матери, инфицированной ВПЧ.

Причины появления кондилом
По данным медицинской статистики вирусом папилломы человека инфицировано около 85% населения земного шара. Основной путь передачи инфекции у взрослых людей – через половой контакт.
Ребенок чаще всего заражается, находясь в утробе матери-носителя ВПЧ через кровоток или непосредственно при рождении, если возбудитель находится на шейке матки.
- при купании вместе с инфицированными лицами;
- при пользовании общими постельными принадлежностями, полотенцами, мочалками и другими предметами личной гигиены;
- в общественных местах и транспорте – через поручни, дверные ручки и т п.
Не исключается также возможность передачи вируса ребенку половым путем при сексуальном насилии.
Провоцирующими факторами для снижения иммунитета являются:
- острые респираторные вирусные инфекции;
- чрезмерный перегрев или переохлаждение организма;
- нервный стресс;
- неправильный рацион питания;
- гиповитаминоз;
- прием антибиотиков;
- пренебрежение правилами личной гигиены.
Косвенной причиной кондиломатоза может стать проживание ребенка в экологически неблагополучной местности с повышенным уровнем радиации, вблизи промышленных предприятий, крупных автомобильных трасс и других подобных объектов.
Разновидности кондилом
Для кондиломатоза характерно появление наростов нескольких типов. Самыми распространенными являются такие:
- остроконечные кондиломы. Небольшие по размеру светло-розовые или розово-серые сосочки на тонкой ножке. Обладают способностью быстро распространяться по поверхности, соединяясь в большие образования;
- кондиломы Бушке-Левенштейна. По внешнему виду напоминают петушиный гребешок, расположенный на широком ороговевшем основании. На поверхности образования заметны борозды, через которые просачивается экссудат с неприятным запахом. При отсутствии лечения эти кондиломы прорастают глубоко в ткани и с высокой степенью вероятности перерождаются в плоскоклеточный рак;
- плоские кондиломы. Чаще встречаются у девочек на половых органах. Образования темно-розового или бордового цвета, практически не выделяющиеся над поверхностью кожи, поэтому заметить их при визуальном осмотре трудно.
Любые кондиломы, появившиеся на теле ребенка, несут в себе угрозу перерождения в злокачественное новообразование. Поэтому важно, как можно раньше обратиться к врачу, чтобы диагностировать заболевание и начать лечение.

Симптомы
Чтобы обнаружить у ребенка кондиломатоз на самой ранней стадии и не допустить развитие осложнений, родителям нужно знать основные признаки этого заболевания. К ним относятся:
- болезненные ощущения при дефекации и мочеиспускании;
- зуд и жжение в анальной и генитальной зоне;
- появление раздражения и воспаления в паховой зоне, вызванные натиранием при ходьбе или тесной одеждой;
- появление наростов различной формы и размеров.
Следует помнить, что маленькие дети не всегда могут четко сформулировать причину испытываемого дискомфорта. Поэтому нужно периодически тщательно осматривать тело ребенка, чтобы не пропустить симптомы болезни.
Диагностика
Любой из признаков, обнаруженный родителями, должен стать поводом для посещения вместе с ребенком квалифицированного специалиста. Это может быть проктолог, если кондиломы находятся в анальной зоне, а также гинеколог для девочек или уролог для мальчиков, если образования возникли на половых органах. Можно обратиться к детскому дерматологу, который принимает в кожно-венерологическом диспансере или специализированной клинике.
Назначить лечение врач сможет только на основании точного диагноза. Для этого осуществляются такие мероприятия:
- визуальный осмотр мест локализации кондилом у ребенка;
- опрос родителей для выявления причин, вызвавших заболевание и составления анамнеза;
- осмотр каждого из родителей проктологом, гинекологом или урологом;
- лабораторные анализы на наличие инфекций, передающихся половым путем, в том числе сифилиса, ВИЧ, гепатита, хламидиоза;
- цитологический мазок Папаниколау (у девочек и женщин) для определения предракового состояния шейки матки;
- полное обследование родителей на ВПЧ.
Широко используемый в последнее время, лабораторный метод ПЦР (полимеразных цепных реакций) позволяет выявлять возбудителей заболеваний на основании молекул ДНК, получаемых из крови пациента. С его помощью удается обнаружить вирус папилломы человека даже в латентном состоянии.
Лечение
Современная медицина не располагает фармакологическими средствами, способными полностью уничтожить ВПЧ. Даже при полном исчезновении кондилом нет 100% гарантии, что образования через время не появятся вновь.
Поэтому лечение кондиломатоза у детей преследует следующие цели:
- удаление новообразований;
- прекращение распространения ВПЧ в организме ребенка;
- укрепление иммунной системы.
Наиболее эффективной является комплексная терапия, сочетающая в себе наружную обработку мест поражения, пероральный прием системных препаратов и удаление образований различными методами.
Традиционное лечение

Для лечения кондиломатоза в детском возрасте чаще всего назначаются такие препараты:
- Генферон – суппозитории для вагинального и ректального введения. Основное действующее вещество – интерферон, оказывающий противовирусное, противомикробное и иммуномоделирующее действие.
- Панавир – противовирусный препарат растительного происхождения. Выпускается в виде вагинальных и ректальных свечей, а также геля и спрея для наружной обработки.
- Солкодерм – раствор, в составе которого концентрированные азотная, уксусная и другие кислоты. Используется для удаления кожных наростов, в том числе кондилом.
- Циклоферон – таблетки широкого спектра действия, обладающие не только противовирусным свойством, но и снижающим риск перерождения кондилом в злокачественные образования.
- Иммунал – иммуностимулирующее средство на основе экстракта эхинацеи. Усиливает защитные силы организма, препятствует распространению вируса папилломы.
Важно помнить, что каждый из медикаментозных препаратов имеет перечень противопоказаний и побочных явлений. Поэтому принимать их нужно только по назначению врача. Любое превышение дозировки или кратности применения может привести к появлению осложнений и ухудшению состояния ребенка.
Доктор Комаровский о кондиломах у детей
Известный педиатр Евгений Комаровский считает, что заразиться вирусом папилломы человека ребенок может не только от матери при внутриутробном развитии и родах, но и бытовым путем.
Доктор отмечает, что мелкие царапины, ссадины и порезы, на которые ни малыш, ни родители обычно не придают значение, способствуют стремительному проникновению вируса внутрь эпидермиса. Особое внимание Комаровский советует обратить на привычку многих детей грызть ногти, что также является источником инфицирования.
Комаровский: Если на теле ребенка появились кондиломы, нужно немедленно идти к врачу. Однако, если состояние не критично, спешить с удалением образований не стоит. Известны случаи, когда после устранения причины, вызвавший появление наростов или после приема иммуностимулирующих препаратов, кондиломы исчезали сами по себе.
Тем не менее, доктор Комаровский предостерегает родителей от самостоятельного лечения и удаления кондилом у детей в домашних условиях. Это может только усугубить ситуацию и привести к появлению серьезных осложнений.
Удаление кондилом у детей
К сожалению, далеко не всегда удается избавиться от кондилом при помощи медикаментов. К тому же, часто кондиломы у детей располагаются в местах, где существует постоянная угроза их повреждения, что в несколько раз повышает риск перерождения.
Для удаления кондилом в детском возрасте применяются такие методы:
Все перечисленные методы применяются только в том случае, когда существует 100% уверенность, что образование имеет доброкачественную природу.

Лазерный метод удаления кондилом
Если кондилома начала перерождаться, то единственный способ избавиться от нее – хирургический.
Иссечение скальпелем проводится под местным наркозом, на рану накладываются швы. После их удаления на коже остаются шрамы и рубцы.
Профилактика
Чтобы максимально снизить риск инфицирования ребенка вирусом папилломы и предотвратить образование на его теле кондилом нужно заботиться о повышении защитных сил и укреплении иммунитета малыша. Для этого необходимо выполнять следующие профилактические мероприятия:
- обеспечить ребенку полноценное питание, включающее продукты, богатые витаминами и другими полезными веществами;
- исключить из детского рациона фаст-фуд, сладкие газированные напитки и другие продукты с большим содержанием красителей и консервантов;
- следить, чтобы ребенок больше времени проводил на свежем воздухе;
- заниматься физическим оздоровлением малыша: приучить к спорту, проводить закаливающие процедуры;
- заботиться о соблюдении личной гигиены ребенка;
- избавить малыша от стрессовых ситуаций, нервных перегрузок;
- поддерживать нормальный режим бодрствования и сна.
Кроме того, нужно регулярно проходить с малышом медицинское обследование, сдавать все необходимые анализы. Только своевременное выявление проблем со здоровьем поможет быстро принять меры и избавить ребенка от многих неприятных заболеваний.
Что такое папилломовирус, как ребенок может им заразиться?
Папилломы, бородавки и кондиломы – это новообразования кожи и слизистых оболочек, которые возникают при инфицировании вирусом папилломы человека (ВПЧ). Вирус может поразить внешний слой кожи и гладкие влажные слизистые оболочки рта, прямой кишки, заднего прохода и половых органов у мужчин и женщин. Существует более 100 различных видов вируса. Многие из этих типов вируса вызывают бородавки и папилломы, которые появляются на руках и ногах. ВПЧ 6-го и 11-го типа вызывают генитальные бородавки, а ВПЧ 16-го и 18-го типа могут привести к развитию рака шейки матки и реже к раку влагалища, полового члена, мошонки или прямой кишки.
У новорожденных и маленьких детей папилломатоз (или ВПЧ) проявляется как кожные бородавки, генитальные бородавки и ювенильный рецидивирующий респираторный папилломатоз. У девочек-подростков могут наблюдаться плоскоклеточные внутриэпителиальные поражения шейки матки.
У детей в возрасте от 5 до 15 лет в кожных бородавках преобладают ВПЧ 1,2 и 3-го типа, а у подростков – ВПЧ 4-го типа. Рецидивирующий респираторный папилломатоз вызывается ВПЧ 13, 39, 40 и 56 типов.
Как вирус предается детям?
ВПЧ распространяется при контакте кожа-к-коже или через кровь:
- Беременная мать может передать инфекцию своему ребенку через кровоток перед родами или через влагалищный канал во время родов. Это называется перинатальной передачей.
- Дети с бородавками на руках могут передавать вирус при кожном контакте. Распространение вируса в область гениталий происходит при прикосновении к ним руками. Этот путь заражения называется автоинокуляцией.
- Воспитатель с бородавками может передать вирус при контакте кожи с кожей рук или гениталиями ребенка. Это называется гетероинокуляцией.
- ВПЧ может передаваться от кожи человека к области гениталий ребенка при половом контакте – в случае насилия.
- Редко ВПЧ может передаваться при контакте с неодушевленными предметами или поверхностями. Если взрослый, имеющий бородавки, использует полотенце, а затем ребенок использует это же полотенце, вирус может быть передан ребенку. Это называется фомитной передачей.
ВПЧ передается при кожном контакте, даже в том случае если на коже нет бородавок и папиллом. После заражения вирус остается в организме. Человек может являться носителем
Прививка от папиллома вируса
Для создания иммунитета требуется 2-3 прививки. Эффективность вакцины составляет в вариациях от 97,9 % до 100 %.
Более подробно можно ознакомиться на странице: Прививки от вируса папилломы
Профилактика инфекции ВПЧ
Как и многие другие вирусы, ВПЧ активизируется и вызывает заболевание у лиц со сниженным иммунитетом. Именно поэтому развитию папилломатоза подвержены именно дети. У некоторых людей ВПЧ может пройти без лечения, в случае если организм даст вирусу иммунный ответ.
Особенно важно прививать девочек, т.к. для них заражение ВПЧ чревато развитием онкологии. Лучшее и самое современное средство для защиты от папилломовируса — вакцинация. Девочки должны получить вакцину (Гардасил, Церварикс) до того, как они станут сексуально активными
Наиболее распространена вакцина под названием Гардасил, которая в настоящее время используется для иммунизации девочек школьного возраста – от девяти лет и старше. Вакцина обеспечивает иммунитет к двум штаммам ВПЧ, вызывающим рак шейки матки, и двум штаммам, связанным с генитальными бородавками. Вакцинация проводится тремя введениями вакцины в течение полугода. Рекомендуется пройти вакцинацию до начала половой жизни. Вакцина эффективна для защиты от ВПЧ типов 6, 11, 16 и 18. Вакцинация возможна и после начала половой жизни в возрасте до 26 лет. Мальчиков вакцинация защищает от рака прямой кишки, вызываемого ВПЧ.
Редко вирус вызывает рецидивирующий респираторный папилломатоз, при котором наблюдается рост вирусных бородавок в гортани, вызывая доброкачественную опухоль гортани у детей. Эти новообразования поддаются лечению, но, к сожалению, полностью неизлечимы. В большом количестве новообразования, вызванные ВПЧ, могут вызвать обструкцию дыхательных путей.
Диагностика ВПЧ
Любой ребенок с генитальными бородавками нуждается в полном медицинском обследовании, которое включает в себя следующее:
- Осмотр ануса и области половых органов ребенка.
- Опрос родителей на предмет наличия у них ВПЧ-инфекции, генитальных или обычных бородавок.
- Опрос матери на предмет наличия аномального результата мазка Папаниколау, который может указывать на инфекцию ВПЧ.
- Опрос родителей на предмет любых признаков возможных сексуальных контактов ребенка и возможного насилия над ребенком.
У половозрелых девочек возможно проведение кольпоскопии и взятие мазка Папаниколау для выявления признаков проблем, которые могут привести к раку шейки матки. Раннее обнаружение проблемы позволяет провести лечение.
Возможна иммунологическая проверка на типа ВПЧ, чтобы выявить штаммы высокого риска, которые могут вызвать рак.
Лечение
Без лечения генитальные бородавки и папилломы могут исчезнуть сами по себе или могут существовать годами. Проведенное лечение к сожалению не гарантирует, что бородавки не рецидивируют.
Обычно генитальные бородавки лечат гелями или кремами, которые наносят на бородавки:
- Имиквимод (Альдара), крем для бородавок, наносимый пациентом.
- Podofilox, гель или крем, который наносится на бородавки пациентом
- Трихлоруксусная кислота (TCA) или дихлоруксусная кислота (BCA), которую врач наносит на бородавки.
Реже применяют криотерапию жидким азотом или хирургическое вмешательство.
Рецидивирующий респираторный папилломатоз лечится хирургическим путем для удаления доброкачественных новообразований может использоваться традиционная или лазерная хирургия. Процедура не болезненна и занимает около 30 минут, но из-за рецидивирующего характера опухоли может требоваться ее регулярное проведение до нескольких раз в год. Используемые лекарственные средства включают цидофовир, интерферон альфа и другие экспериментальные химиотерапевтические схемы.
Записаться можно по тел.: +7(812)331-88-94
Читайте также:






