Криоглобулинемический васкулит при гепатите с лечением

Криоглобулинемический васкулит при гепатите С является распространенным осложнением. Наличие в организме вируса (HCV) сопровождается развитием криоглобулинемии примерно у 50% больных. Обычно такая патология протекает без каких-либо явных симптомов. Данное заболевание поражает мелкие кровеносные сосуды, что впоследствии приводит к воспалительным процессам в организме больного.
В качестве диагностики специалисты назначают комплексное обследование всех органов, центральной нервной системы, суставов; проводят общие анализы крови и мочи, УЗИ, КТ. Для лечения пациенту прописывают лекарственные препараты, процедуры очистки плазмы и в редких случаях народные методы для уменьшения симптомов. Такое заболевание нельзя вылечить полностью, но можно добиться ремиссии. Человек получит шанс вернуться к нормальной жизни.

Криоглобулинемический васкулит
Антигеном при таком осложнении является гепатит С и вещества, входящие в его ядро. Криоглобулинемический васкулит приводит к тяжелому поражению тканей почек и развитию лимфомы. В основном заболевание распространяется на:
- Кожные покровы (ангиит).
- Центральную и периферическую нервные системы (полиневропатия).
- Легкие (фиброзирующий альвеолит).
Причины возникновения
Антитела в организме человека играют особую роль. Они выводят любые чужеродные вещества вместе с антигенами из крови. У здорового человека этот процесс проходит быстро и не вызывает серьезных осложнений. Если же организм ослаблен в результате перенесенного заболевания, то чужеродные объекты так и остаются в капиллярах в виде осадка. В качестве антигенов васкулита выступают возбудители гепатита С.
Сравнительно небольшое количество криоглобулинов можно обнаружить в теле каждого человека. Примерно 40% населения планеты имеет это вещество в сыворотке крови (концентрация до 0,8 мг/л). Поэтому врачи так и не смогли полностью исследовать васкулит. Признаки развития заболевания не всегда проявляются. Кроме того, симптомы васкулита могут возникать и при отсутствии поражающих веществ в крови.
Исследования показывают, что причинами роста криоглобулинов в крови и, как следствие, прогрессирования заболевания, могут быть наследственный фактор и аутоиммунные нарушения. Другими провокаторами развития патологии являются:

Красная волчанка
- Аллергические реакции.
- Заболевания щитовидной железы (гормональный дисбаланс).
- Системная красная волчанка.
- Лимфопролиферативные заболевания.
- Грибковые и паразитарные поражения (в том числе сифилис).
- Вакцинация.
- Солнечные ожоги.
- Переохлаждение организма.
- Травмы.
- Отравление химическими веществами (в том числе химические ожоги).
Клинические проявления
Криоглобулинемический васкулит проявляется по-разному у каждого пациента. Основным симптомом заболевания выступает значительное поражение кожных покровов. У больного наблюдаются:
- геморрагическая сыпь;
- синдром Рейно;
- гломерулонефрит (заболевание почек иммуновоспалительного характера);
- синдром суставных болей (полиартралгия);
- периферическая полинейропатия (нарушение структуры тонких нервных волокон).

Геморрагическая сыпь
При криоглобулинемии кожа страдает больше всего. На ней развивается пальпируемая геморрагическая сыпь (пурпура). Обычно заболевание затрагивает области голеней и бедер и распространяется симметрично по всему телу. Для такого высыпания не характерен зуд, что незначительно облегчает страдания больного васкулитом. На местах возникновения сыпи образуется гиперпигментация. Также при заболевании может появиться холодовая крапивница (волдыри на поверхности кожи и слизистых оболочках). Синдром Рейно диагностируют у 50% больных. Он характеризуется акроцианозом, чувством холода в конечностях, парестезией. В результате у 15% пациентов с синдромом Рейно можно наблюдать язвы на ногах, некроз кожи и даже гангрену пальцев.
Кроме перечисленных проявлений заболевания у людей с криоглобулинемией может возникнуть развитие разносторонних, перемещающихся полиартралгий конечностей: межфаланговых, пястно-фаланговых, коленей и тазобедренных суставов, голеностопов. Следствием этого являются жалобы больных на ломоту и миалгию, артрит и миозит (поражения в области скелетных мышц), тяжелое состояние которых только ухудшается в холодную погоду. В результате развития криоглобулинемии страдают и нервные окончания. Специалисты проводят анализ биоэлектрической активности мышц и нервно-мышечной передачи. С помощью электромиографии они получают сведения о мышечных волокнах, которые показывают состояние периферической нервной системы. В некоторых случаях в виде осложнения может развиться церебральный васкулит (воспалительный процесс стенок сосудов мозга). Это редкое, но очень опасное заболевание. При таком виде васкулита повреждаются кровеносные сосуды головного мозга, что ведет к ухудшению кровообращения. У больного могут развиться транзиторные ишемические атаки и инсульт. Окончательно поставить диагноз по такому заболеванию можно с помощью биопсии. Такую процедуру не проводят, так как может повредиться структура головного мозга больного. Церебральный васкулит практически не возникает как самостоятельное заболевание, а является осложнением другой патологии.

Гепатит C может негативно влиять на почки
Влиянием гепатита C поражаются почки, что приводит к протеинурии, микрогематурии и нефротическому синдрому (нарушению белково-липидного обмена) и другим заболеваниям. Появляется почечная недостаточность. В результате возникают сильные отеки, артериальная гипертензия, нарушения в работе желудочно-кишечного тракта. Реже при заболевании можно наблюдать воспалительное поражение лимфатических узлов (лимфаденит), секретной и выделительной функций слюнных желез. Также страдают легкие, могут появиться одышка, кашель, а иногда — кровотечение.
Диагностические процедуры
Только при обнаружении явных симптомов заболевания врач может поставить диагноз криоглобулинемия. Подтверждающими факторами является наличие лабораторных маркеров лимфопролиферативного и инфекционного заболеваний. Кроме того, криоглобулинемию определяют по признакам из триады Мельтцера: вялости и быстрого утомления, сыпи в виде пурпуры и артралгии.
Первым пунктом диагностики врач назначает иммунологический и биохимический анализы крови, чтобы подтвердить или опровергнуть наличие заболевания. Для этого у больного делают забор 10 мл венозной крови, которую помещают в пробирку, нагретую до 37 °С. При обнаружении криоглобулинов уровень криокритов составляет более 1%. Проверка на РФ (ревматоидный фактор) и СРБ (определение С-реактивного белка) дает положительный результат. Также проводятся исследования на наличие антинуклеарных антител (находятся в плазме) и процента снижения Clq и С4-компонентов комплемента, анти-HCV и анти-HBs, HCV-PHK. Окончательно подтвердить заболевание также можно с помощью биопсии тканей почек и кожи.

Подтвердить заболевание можно с помощью биопсии тканей почек и кожи
Многочисленные исследования, в число которых входят ультразвуковой анализ работы печени, почек, КТ грудной клетки и рентген, назначаются для определения характера повреждений внутренних органов. Для получения заключения и подтверждения наличия заболевания следует обратиться к ревматологу, дерматологу, неврологу. Также следует обратиться к инфекционисту, гастроэнтерологу, нефрологу и пульмонологу. Это даст наиболее объективную картину и определит план дальнейших действий.
Лечение криоглобулинемии
Основные направления лечения заболевания:
- Предотвращение осложнений.
- Неотложная помощь при обострениях.
- Проведение казуальной терапии.
Для устранения данного недуга пациенту назначают ряд процедур, направленных на исключение всех симптомов заболевания и осложнений. В их число входят гломерулонефрит, почечная недостаточность, артериальная гипертензия, васкулит центральной нервной системы и мезентериальных сосудов.
Стандартное лечение заболевания препаратами подразумевает прохождение курса глюкокортикоидов (пульс-терапия за счет приема высоких доз стероидных лекарств) и циклофосфамида. Если у пациента наступает ремиссия, то врач назначает ему вспомогательную терапию интерфероном альфа-2 и рибавирином. Для резистентных форм криоглобулинемии используют моноклональные антитела к CD20-рецепторам (ритуксимаб).

Плазмаферез
Плазмаферез — это способ очищения плазмы, применяющийся для значительного снижения концентрации иммунных комплексов, антител, антигенов, токсических веществ и восстановления баланса гормонов, липидов и белков. Процедура проводится через день, курс длится 2—3 недели. Криоаферез — это лечебная терапия, базирующаяся на особенности составных веществ в крови полимеризоваться под влиянием внешних факторов. Для этой процедуры у больного делают забор плазмы и помещают ее в среду с низкой температурой или воздействуют с помощью химических веществ. В процессе таких манипуляций выделяется криопреципитат. Его убирают, а чистую плазму возвращают обратно больному. Специалисты утверждают, что данная терапия при этом заболевании даёт положительные результаты. Каскадное очищение плазмы позволяет удалять аутоантитела, чтобы уменьшить клинические признаки болезни. Данная терапия приводит к наступлению длительной ремиссии.
Кроме медикаментозного лечения многие специалисты при этом заболевании в комплексе назначают употребление отваров:
- Растения с антиоксидантными свойствами (женьшень, земляника лесная, кориандр, тмин обыкновенный, укроп, чеснок).
- Растения, в составе которых содержатся флавоноиды (бархат амурский, песчаный бессмертник, боярышник, цветы черной бузины, горец змеиный, молодые листья перечной мяты, плоды моркови, конский каштан, зверобой, почечный чай, семена пятнистой расторопши).
- Листья подорожника.
- Плоды софоры японской.
Процент пациентов, получивших лечение и устранивших недуг, высокий. Это говорит об эффективности всех перечисленных методов при лечении заболевания. Быстрое наступление улучшений и ремиссии зависит от уровня повреждений внутренних органов и успеха в лечении гепатита C. Только своевременное обращение к врачу повысит шансы на положительный прогноз при этом заболевании. Важно не запускать патологию, которая потом приведет к еще большим осложнениям и своевременно лечить недуг. Ведь из-за криоглобулинемии могут возникнуть инфекционные и сердечно-сосудистые заболевания, которые приводят к летальному исходу.
Профилактические меры
Любые профилактические меры начинаются с регулярной диспансеризации и вакцинации против вируса гепатита C. На сегодняшний день это пока единственный верный способ борьбы с криоглобулинемическим васкулитом. Необходимо следить за состоянием организма, обращать внимание на появляющиеся симптомы, обращаться за консультацией к врачу. Специалисты рекомендуют каждый год сдавать анализ крови на наличие гепатита C. Также для профилактики заболевания следует соблюдать общие правила гигиены, особенно в общественных местах.
В случае заражения васкулитом нужно немедленно принимать предписанные меры. На сегодняшний день медицина имеет все необходимые средства для борьбы с заболеванием. Успех также зависит от отношения больного к собственному организму и желания выздороветь. Своевременная терапия может обеспечить десятилетнюю ремиссию заболевания 70% людей. Лечение имеет комплексный характер. При соблюдении всех условий наблюдается положительный результат на первых этапах терапии.
Криоглобулинемический васкулит — тяжелое осложнение гепатита C. Инфицирование возможно в любом возрасте. Ослабленный инфекцией организм не может полноценно бороться с вирусом, что приводит к более серьезным проблемам со здоровьем. Благодаря терапии увеличивается продолжительность жизни больного, снижается риск обострений и предотвращаются серьезные повреждения органов. Обязательным условием выздоровления является своевременное обращение человека к специалистам. Современная медицина может вылечить заболевание и с каждым днем достигает эффективных результатов.
В результате воспаления стенки сосудов дермы и их пропитывания иммунными клетками формируются васкулиты кожи. Их клинические проявления связаны с поражением мелких и/или средних кожных сосудов. В половине случаев причины заболевания остаются неизвестными, лечение зависит от тяжести воспалительного процесса.
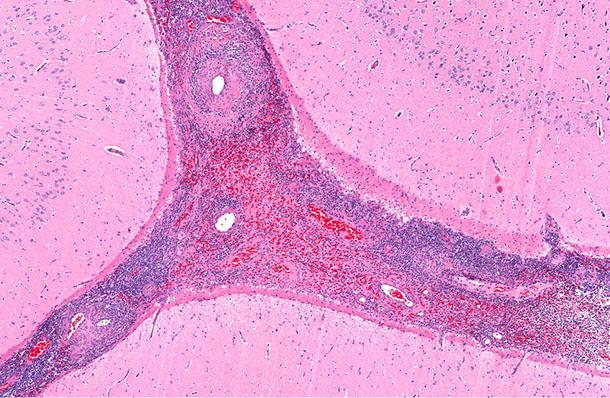
Характеристика заболевания
Васкулит – это воспаление кровеносных сосудов, что вызывает различные симптомы поражения кожи, а в некоторых случаях – и внутренних органов. Стенки артерий пропитываются иммунными клетками – нейтрофильными лейкоцитами, подвергаются некрозу (отмиранию). При этом повышается проницаемость сосудистой стенки, вокруг нее возникают кровоизлияния.
Патологический процесс нередко связан с осаждением на внутренней поверхности артерий циркулирующих иммунных комплексов, состоящих из чужеродных веществ, попавших в организм (антигенов) и защитных антител. Такие иммунные комплексы, оседая на эндотелии сосуда, приводят к его повреждению и воспалению. Этот механизм развития характеризует наиболее частую форму патологии – аллергический кожный васкулит.
Заболевание может иметь разную степень тяжести – от незначительного повреждения кожных сосудов до вовлечения артерий во всех внутренних органах с нарушением их функции. Поэтому основное значение в лечении пациентов имеет оценка системных проявлений болезни.
Причины и виды патологии
Схемы классификации разнообразны. Они основаны на разных критериях, включая размер пораженных сосудов, микроскопическую картину, внешние проявления болезни и ее причины.
Различают следующие основные типы кожных васкулитов:
Узелковый полиартериит
Это воспалительное повреждение артерий среднего и мелкого калибра, сопровождающееся их некрозом, без поражения почек, вовлечения артериол, мельчайших венозных сосудов, капилляров и формирования гломерулонефрита.
Гранулематоз Вегенера
Воспалительный процесс органов дыхания с образованием специфических воспалительных узелков – гранулем, и васкулит с некрозом сосудистой стенки, затрагивающий капилляры, мельчайшие и средние артерии и вены; нередко развивается поражение клубочков почек – нефрит.
Синдром Чарджа-Стросса
Воспалительный процесс с преобладанием аллергического компонента, затрагивающий органы дыхания, сопровождающийся поражением артерий небольшого и среднего размера, нередко ассоциирующийся с бронхиальной астмой.
Микроскопический полиангиит
Воспаление некротизирующего характера с незначительным иммунозависимым компонентом, повреждающее чаще капилляры, реже более крупные сосуды; при этом заболевании очень часто наблюдается некротизирующий гломерулонефрит и поражение легких.
Пурпура Шенлейн-Геноха
Патология с отложением иммунных комплексов, содержащих антитела класса IgA. Заболевание поражает мелкие сосуды, включая кожные, почечные, кишечные, вызывает боли или воспаление в суставах (кожно-суставной васкулит).
Криоглобулинемический васкулит
Процесс поражает небольшие сосуды и связан с образованием в крови особых белков – криоглобулинов; при этом патологическом процессе страдают кожа и почечная ткань.
Кожный лейкоцитокластический васкулит (ангиит)
Ограниченное воспаление только дермальных сосудов, без вовлечения почек и остальных органов.
В зависимости от предполагаемой причины заболевания различают первичный и вторичный васкулит кожи.
У 50% больных причину патологии установить не удается. Вторичная форма наиболее часто связана с такими состояниями:
- инфекционные болезни, вызванные бактериями, вирусами гепатитов В, С, ВИЧ, грибками, паразитами (15-20%);
- воспалительные процессы – ревматоидный артрит, системная красная волчанка, синдром Шегрена (15-20%);
- побочные эффекты лекарственных препаратов – пенициллина, сульфаниламидов, гипотиазида, оральных контрацептивов, вредное действие пестицидов, инсектицидов, пищевая аллергия на молоко или глютен (10%);
- злокачественные опухоли – лимфопролиферативные заболевания, парапротеинемия (5%).
Так как этиологические факторы разнообразны, в клинической практике наибольшее значение имеет классификация, основанная на размере пораженных сосудов. Признаки кожной патологии появляются при вовлечении мельчайших капилляров и сосудов среднего размера. Поэтому все формы васкулитов ученые делят по этому признаку:
- преобладающее поражение капиллярных и мельчайших сосудов: кожный лейкокластический, уртикарный васкулит и пурпура Шенлейн-Геноха;
- вовлечение артерий среднего размера: узелковый полиартериит;
- повреждение и мелких, и более крупных сосудов: криоглобулинемический вариант, поражения при болезнях соединительной ткани.
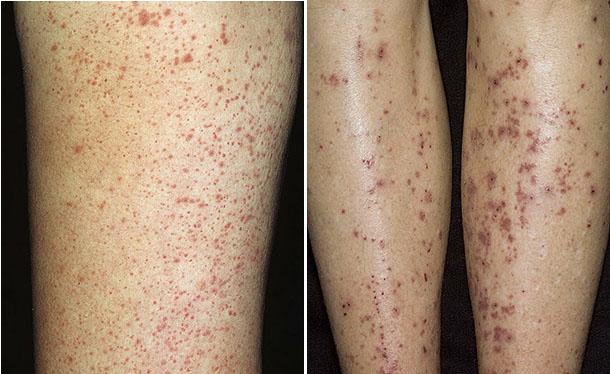
Проявления кожного васкулита
Внешние проявления
Симптомы кожного васкулита преимущественно определяются тем, сосуды какого диаметра вовлечены в процесс. При вовлечении мелких сосудов на поверхности кожи наблюдается пурпура. Реже формируется папулезная сыпь, крапивница, пузырьки, мелкоточечные петехии, эритема.
При воспалении сосудов среднего размера наблюдаются такие кожные признаки:
- сетчатое ливедо;
- язвенно-некротическая форма патологии;
- подкожные узлы;
- некроз ногтевых фаланг пальцев.
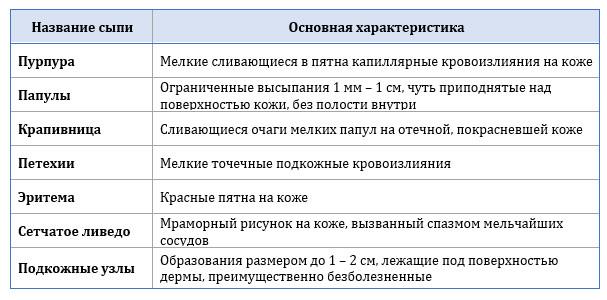
Васкулиты с преимущественным повреждением мелких сосудов
Это диагноз, ставящийся путем исключения иных причин патологии, сопровождающийся воспалением исключительно сосудов кожи. Начало болезни часто связано с острым инфекционным заболеванием или употреблением нового для больного лекарственного препарата.
Типичный признак – ограниченный очаг поражения, который самостоятельно проходит через несколько недель или месяцев. У 10% развивается хроническая или рецидивирующая форма болезни. Повреждение выглядит как пурпура, папулы, везикулы, крапивница, располагается на участках кожи, подвергающихся трению.
Эта форма возникает у 10% больных с хронической крапивницей. Отличия патологии от крапивницы:
- поражение сохраняется более суток;
- в клинике преобладает не зуд, а жжение кожи;
- наличие в месте поражения пурпуры и потемнения (гиперпигментации) кожи.
Большинство случаев уртикарного варианта возникает по неизвестной причине, но другая часть из них вызвана синдромом Шегрена, волчанкой, сывороточной болезнью, гепатитом С или злокачественной опухолью. Также имеет значение длительное действие вредных физических факторов – солнечного излучения или холодного воздуха.
Уртикарный вариант делится на 2 формы: с нормальным и низким содержанием комплемента. Комплемент – это система сывороточных белков, участвующая в реакциях иммунитета. Форма с низким содержанием комплемента встречается редко. Она сопровождается развитием артрита, желудочно-кишечного тракта, обструктивной болезни легких.
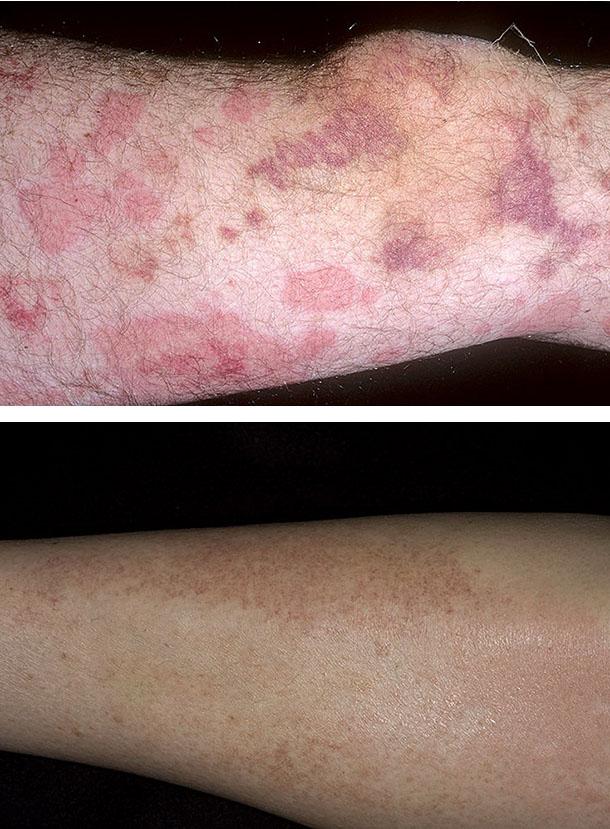
Уртикарная форма ангиита
Заболевание (его синоним – геморрагический васкулит) чаще формируется в детстве, нередко у мальчиков 4-8 лет. Оно сопровождается появлением пурпуры, заметной на ощупь, на ногах и ягодицах, одновременно с артритом (кожно-суставная форма геморрагического васкулита), нефритом, приступообразной болью в брюшной полости. Болезнь часто возникает остро после инфекций носоглотки. Гистологически в тканях при этом обнаруживаются иммунные комплексы, содержащие IgA, внутри и вокруг мельчайших сосудов.
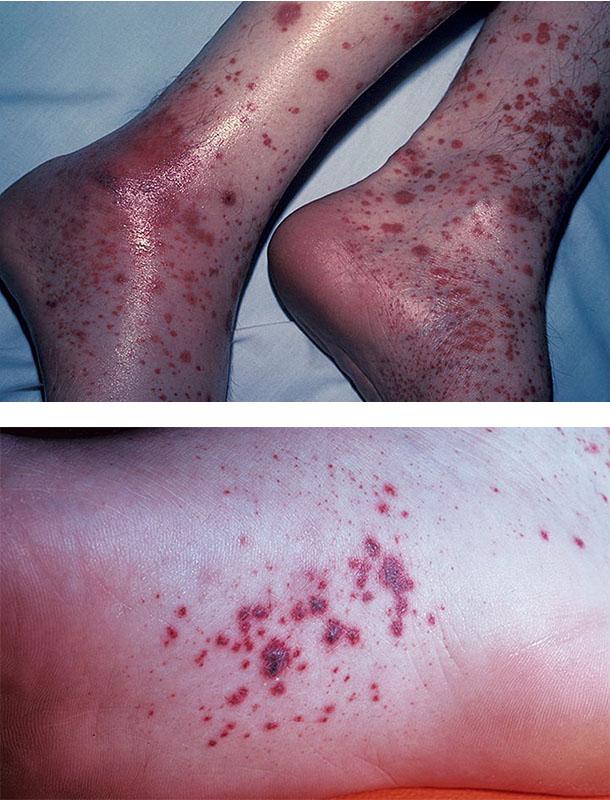
У большинства больных заболевание протекает благоприятно, однако у 20% пациентов формируется поражение почек (кожно-висцеральная форма геморрагического васкулита); это чаще случается при возникновении патологии во взрослом возрасте.
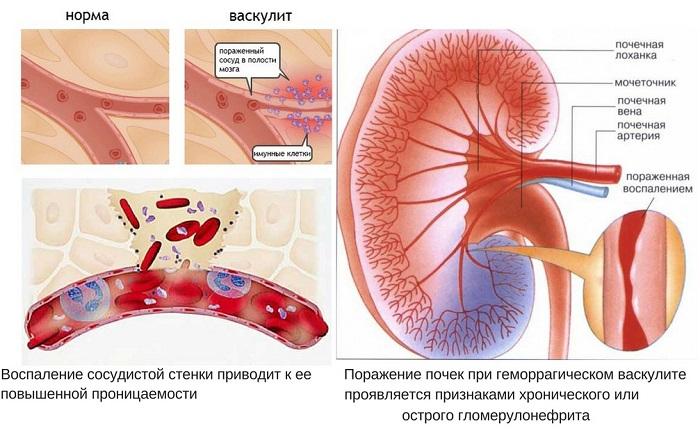
Поражения сосудов и почек при геморрагическом васкулите
Васкулиты с преимущественным повреждением средних сосудов
К этому типу относят узелковый полиартериит. Он имеет классическую и кожную разновидности. Классический вариант – некротизирующая патология артерий среднего размера, не сопровождающаяся гломерулонефритом. Заболевание сопровождается мышечными и суставными болями, поражает кожу, периферические нервы, органы пищеварения, вызывает орхит и застойную сердечную недостаточность. Почки тоже страдают, но вследствие поражения артерий среднего размера возникает почечная гипертензия и почечная недостаточность, но не гломерулонефрит.
- пурпура;
- ливедо;
- язвенные дефекты;
- подкожные узелки;
- в редких случаях – гангрена кожи на кончиках пальцев.
В 5-7% случаев узелковый полиартериит связан с вирусным гепатитом В.
Кожная форма узелкового полиартериита встречается в 10% случаев этого заболевания, и характеризуется только поражением наружного покрова тела. Это самая распространенная форма болезни у детей, тогда она нередко сопровождается лихорадкой, болью в мышцах и суставах. У 20% пациентов развивается мононеврит нижних конечностей.
Кожные поражения представлены болезненными узелками, реже наблюдается сетчатое ливедо и гангрена ногтевых фаланг. Эта форма патологии нередко связана со стафилококковой инфекцией, ВИЧ, парвовирусом, гепатитом В. Заболевание может спонтанно прекратиться или перейти в хроническую рецидивирующую форму.
Васкулиты с поражением мелких и средних сосудов кожи
Криоглобулины – белки, осаждаемые при воздействии холода. Они делятся на 3 подвида. 1-й тип состоит из антител IgM, они вызывают закупорку сосудов и сопровождаются посинением конечностей или феноменом Рейно. 2-й и 3-й типы состоят из антител, направленных против IgG. Криоглобулинемический васкулит развивается примерно у 15% пациентов с наличием этих белков в крови. Как полагают, это связано с их осаждением и активацией их разрушения с помощью системы комплемента.
До 75% случаев связано с вирусным гепатитом С. Реже причиной становятся аутоиммунные и лимфопролиферативные процессы.
Кожные проявления – пурпура, реже феномен Рейно, кровоподтеки, кожные узелки. Системные признаки – артралгии, нефрит и периферическая нейропатия. Она сопровождается нарушением чувствительности и болями в конечностях.
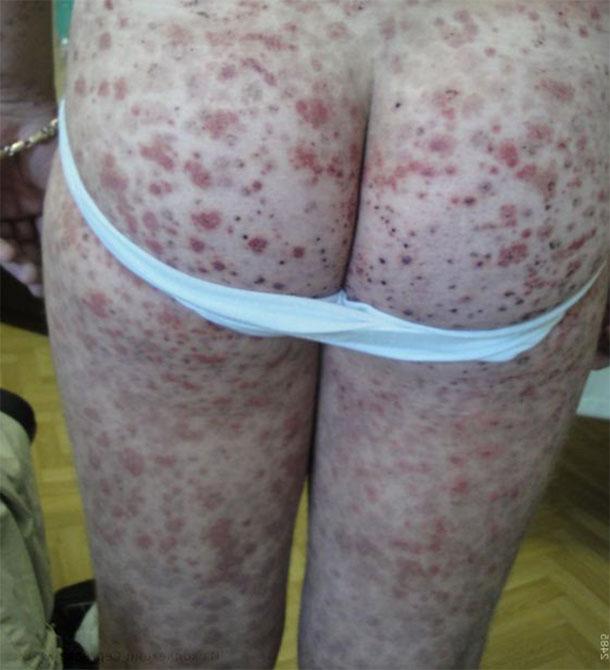
Васкулиты при болезнях соединительной ткани
Патология может возникнуть у пациентов с различными аутоиммунными заболеваниями, включая ревматоидный артрит, системную красную волчанку, синдром Шегрена. Ревматоидный вариант развивается у 5-15% больных с ревматоидным артритом, как правило, к конечной стадии заболевания и при высоком содержании (титре) ревматоидного фактора.
Поражается кожа и периферические нервы. Возникает хорошо выраженная пурпура, а также инфаркты и омертвение мягких тканей на кончиках пальцев.
Поражение сосудов при волчанке может повлиять на любой орган, и обычно проявляется при обострении заболевания. Заболевание сопровождается кровоизлияниями, сетчатым ливедо, омертвением кожи и поверхностными язвами на ней.
Патология при синдроме Шегрена наблюдается у 9-32% больных, поражает кожу и центральную нервную систему. Тяжелые системные поражения коррелируют с наличием у таких больных криоглобулинемии.
АНЦА-ассоциированные васкулиты
Антинейтрофильные цитоплазматические антитела (АНЦА) направлены против собственных иммунных клеток и выявляются при многих заболеваниях. Они часто связаны с тремя кожными формами:
- гранулематозом Вегенера;
- синдромом Чарджа-Стросса;
- микроскопическим полиангиитом.
Обнаружение АНЦА помогает диагностировать данные заболевания. Эти антитела участвуют в развитии болезни и имеют важное значение в прогнозировании рецидива патологии. АНЦА-ассоциированные состояния могут повлиять на любую систему органов, все они имеют хроническое течение с частыми рецидивами.
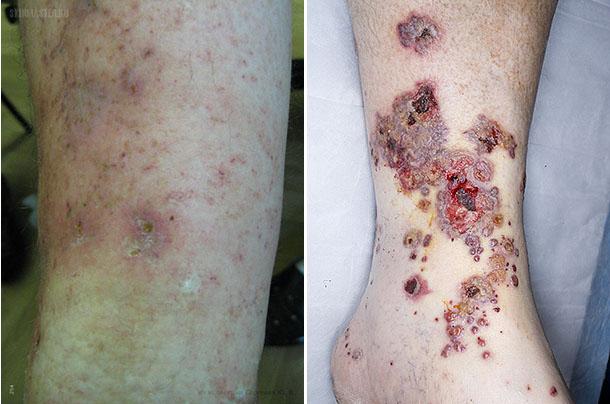
Диагностика
Распознавание болезни происходит в несколько этапов
Подтверждение васкулита кожи
При вовлечении в патологический процесс кожных покровов нужно провести биопсию кожи в местах поражения, которые возникли за 12-24 часа до исследования. Это помогает обнаружить нейтрофильную инфильтрацию сосудов и поставить диагноз.
Если предполагается поражение артерий среднего размера, возможно, понадобится более глубокая (клиновидная) кожная биопсия. Можно брать материал из узелков, обычно это дает больше информации, чем образцы из краев кожной язвы или сетчатого ливедо.
Диагностика системных заболеваний
После подтверждения диагноза кожного воспаления врач должен определить его степень тяжести и поражение других органов. При внешнем исследовании выявляются признаки поражения внутренних органов, например:
- заложенность носа;
- кровохарканье;
- одышка;
- примесь крови в моче;
- боль в животе;
- нарушение чувствительности конечностей;
- лихорадка;
- потеря веса;
- повышение артериального давления.
При подозрении на вовлечение внутренних органов или при сохранении симптомов патологии более 6 недель назначаются дополнительные исследования:
- развернутый анализ крови;
- биохимический анализ с определением уровня мочевины, остаточного азота, креатинина, печеночных проб;
- диагностика ВИЧ-инфекции, гепатитов В и С;
- определение уровня комплемента, ревматоидного фактора, антинуклеарных антител;
- электрофорез белков сыворотки и мочи.
При выраженном поражении легких или почек назначаются такие исследования:
- антинейтрофильные цитоплазматические антитела (АНЦА);
- рентгенография легких и придаточных носовых пазух.
При подозрении на узелковый полиартериит проводится ангиография для оценки микроаневризм сосудов внутренних органов.
При углубленном исследовании могут стать очевидными и другие причины патологии, такие как действие лекарств, инфекционных возбудителей, наличие злокачественной опухоли. Для подтверждения диагноза нередко необходима биопсия легких или почек.
Статьи по теме: Пигментная пурпура
Похожие заболевания
Дифференциальная диагностика кожного ангиита проводится с сосудистыми заболеваниями, дерматозами и некоторыми другими состояниями.
- лимфоцитарные ангииты (отрубевидный лишай, ознобление);
- васкулопатия;
- ливедоподобный вариант;
- другие болезни с окклюзией (нарушением проходимости) сосудов (гомоцистеинемия, ДВС-синдром, тромбоцитемия, криофибриногенемия);
- эмболические состояния (атеросклероз периферических артерий, миксома левого предсердия, синдром Снеддона);
- пурпура (актиническая, медикаментозно-ассоциированная, вызванная патологией тромбоцитов или коагулопатиями).
Из группы дерматозов требуется прежде всего дифференциальная диагностика с типичными проявлениями волчанки.
Наконец, патологию следует дифференцировать с кожной лимфомой (грибовидным микозом), амилоидозом и травматическими повреждениями.
Осложнения
Воспаление затрагивает сосуды не только кожи, но часто вредит внутренним органам. Это может привести к осложнениям, от относительно небольших кожных язв до тяжелой полиорганной недостаточности. Так, пурпура Шенлейн-Геноха нередко осложняется нефритом.
Кроме того, при этой патологии назначается активная терапия, направленная на подавление иммунитета и воспаления. В результате повышается восприимчивость организма к инфекциям.
Терапия
Примерно у половины пациентов кожное воспаление связано с инфекцией, воспалительным или злокачественным заболеванием. В таких случаях назначается лечение основной патологии. При вирусном гепатите В и С назначаются противовирусные средства.
Лечение кожного васкулита включает такие общие меры:
- покой и тепло для пораженной конечности;
- возвышенное положение;
- устранение трения об одежду и других механических воздействий.
При ограниченных кожных поражениях назначается колхицин. При его неэффективности используются иммунодепрессанты, пульс-терапия глюкокортикоидами. В тяжелых случаях применяется метотрексат, азатиоприн, циклоспорин.
При неэффективности такого лечения или противопоказаниях к нему используется внутривенное введение иммуноглобулинов и плазмаферез.
Любые препараты должен назначить врач. Это серьезное заболевание, и при неправильном лечении оно поражает внутренние органы, приводя к необратимым изменениям их функции.
Рецепты народной медицины можно использовать только как дополнение к основному лечению после консультации с дерматологом и ревматологом. Могут применяться такие средства:
- прием внутрь настоя из смеси мяты, хвоща и тысячелистника с добавлением тополиных почек, цветков календулы и бузины; сырье берут в равных долях, настаивают, как чай, пьют по столовой ложке 5-6 раз в день;
- если приготовить отвар из этих же растений и оставить его на 12 часов, с полученной жидкостью хорошо делать компрессы на 20 минут 1-2 раза в день.
Прогноз
Долгосрочная перспектива зависит от вида заболевания. Многие виды васкулитов проходят даже самостоятельно, а тем более с ними эффективно справляются лекарства.
Однако у части больных формируется хроническое течение патологии, и при отмене лекарств развивается обострение.
При ранней диагностике и своевременном лечении подавляющее большинство пациентов добиваются ремиссии и ведут нормальную жизнь.
Профилактика
Васкулит – не заразная и не инфекционная болезнь, а физические упражнения и диета также не имеют значения в ее профилактике.
Причины болезни окончательно неизвестны. Ученые работают над выявлением генов, которые могли бы указывать на повышенный риск развития заболевания, чтобы вовремя распознавать его.
Современная медицина еще не способна предотвратить развитие васкулита. Однако ранняя диагностика и соответствующее лечение дают больному все шансы добиться ремиссии и избежать осложнений.
Читайте также:


