Кровянистые выделения при вирусе
Первым признаком наличия простудных заболеваний является насморк. Он приносит незначительный дискомфорт человеку ровно до того момента, пока в соплях не обнаруживается кровь. Это явления заставляет человека паниковать. И не зря, ведь кровянистые вкрапления могут сигнализировать о наличии различных патологий, в том числе и о тех, которые при отсутствии грамотного лечения могут нанести непоправимый вред здоровью.
Причины появления крови в насморке
Стоит отметить, что появление кровяных примесей в носу связано с поврежденными сосудами. Чаще всего причинами являются:
- Недостаток полезных микроэлементов, которые способствуют укреплению сосудов. В данном случае больному необходимо пересмотреть свой рацион питания или пропить курс витаминного комплекса.
- Частое и интенсивное высмаркивание. При обильном выделении соплей из носа человек пытается высморкаться как можно сильнее. Из-за этого сосуды не выдерживают нагрузку, и человек наблюдает на своем носовом платке кровь.
- Травмы носа, искривление носовой перегородки также являются частыми причинами кровоизлияния из носа. Обычное ковыряние в носу не является исключением.
- Наличие вирусных и инфекционных заболеваний. Гайморит, который всем знаком, также может быть причиной появления кровянистых примесей в выделениях из носа. Заболевание нельзя пускать на самотек, необходима консультация врача.
- Сухость воздуха. Он способствует высыханию слизистой оболочки носа, и из-за этого капилляры становятся менее эластичными и хрупкими. Также это может случиться из-за длительного нахождения на улице в морозную погоду.
- Частое использование спреев от насморка негативно влияет не только на сосуды, но и на состояние организма в целом. Такие препараты нельзя принимать более одной недели, так как возрастает риск привыкания организма к составляющим лекарства. Из-за этого больной начинает пользоваться большими дозами спрея, отравляя свой организм химикатами.
Причиной наличия в соплях кровянистых вкраплений может быть недавно перенесенная операция на органах дыхания. После них сосуды приходят в норму в течение месяца.
Некоторые причины человек может устранить самостоятельно. А некоторые ‒ только при помощи доктора. В любом случае больному рекомендуется обратиться к отоларингологу, который поможет в дальнейшем лечении.
Типы насморка с кровью
Для того чтобы выявить причину появления крови при насморке, следует обратить внимание на их консистенцию. Также особое внимание нужно уделить тому, какой цветовой оттенок приобретают выделения из носа.
Насморк такого характера может стать следствием серьезного заболевания, которое требует грамотного лечения. При его отсутствии болезнь может нанести непоправимый вред здоровью человека.
Гайморит возникает в результате попадания бактерий и вирусов в организм через орган дыхания. Там они начинают размножаться. Как правило, при гайморите у человека болит голова и области под глазами. Сопли начинают течь тогда, когда пазухи уже заполнены. Выделения из носа зеленого или желтого оттенка свидетельствуют о запущенной стадии заболевания.

Часто в соплях можно заметить небольшие сгустки крови. Причиной этому может быть:
- механическое воздействие (ковыряние в носу);
- патологии слизистой;
- деформированная переносица;
- чрезмерное использование капель от насморка.
Гайморит необходимо лечить. Этот процесс недолгий и несложный. Следует обратиться к врачу и сделать рентген, с помощью которого можно выявить, на какой стадии находится заболевание. Это поможет специалисту назначить грамотное лечение, которое в кратчайшие сроки поможет выздороветь больному.
Если не заниматься лечением, то в будущем могут появиться осложнения со здоровьем. При этом иммунная защита организма будет сильно ослаблена, и человек будет уязвим к инфекциям любого рода.
Начало простуды у каждого человека протекает одинаково. Из носа начинают литься прозрачные выделения. Однако спустя несколько дней, сопли могут поменять свой цвет и консистенцию. Важно помнить, что такое явление – это ненормально.
Зеленый цвет соплей говорит о том, что в организме человека поселилась какая-нибудь бактерия или вирус. В данной ситуации неудивительно появление сгустков крови в выделениях из носа, так как иммунная защита и организм в целом ослаблены.
Если больной вовремя заметил ненормальную консистенцию соплей, то необходимо заняться лечением. В данном случае, как и при любом насморке, рекомендуется промывать нос солевыми растворами. Их можно готовить самостоятельно или приобрести в аптеке.
Если самостоятельное лечение не дало никаких результатов, то необходимо обратиться за помощью к отоларингологу. Он проведет тщательное обследование и направит больного на дополнительные исследования, которые помогут выявить причину данной патологии.
Выделения из носа не должны быть какого-то определенного цвета. Как правило, они прозрачные. Если цвет соплей приобрел желтоватый оттенок, то это является одним из первых сигналов, и больному необходимо посетить врача.
Желтые выделения из носа являются признаком воспалительных процессов в органах дыхания, которые оказывают негативное воздействие на капилляры, находящиеся на слизистой носа.
Сразу после того, как человек обнаружил эту патологию, ему рекомендуется проводить промывания носоглотки травяными настоями. Их можно приготовить из:
Если сопли приобретают гнойный характер, то это является верным признаком наличия у больного такого заболевания, как синусит. Отсутствие правильного лечения может негативно сказаться на здоровье человека. Поэтому следует незамедлительно обратиться к ЛОРу для установления точного диагноза и назначения грамотной терапии.
Часто, просыпаясь утром, человек замечает легкую заложенность носа. В этом нет ничего необычного, особенно в холодное время года. После высмаркивания можно заметить небольшие кровяные вкрапления. Это может быть связано с множеством факторов.

Основной причиной наличия в соплях крови является ослабленный иммунитет. Человеку необходимо улучшить качество своей жизни. Для этого следует:
- заняться спортом;
- откорректировать рацион питания;
- при необходимости пропить курс иммуномодуляторов.
Также на строение сосудов негативно влияет сухой воздух. В течение всего дня, а особенно перед сном, следует регулярно проветривать помещение. Если есть возможность, то рекомендуется приобрести увлажнитель воздуха.
Если это не помогло, и насморк появляется и в теплое время года, следует посетить отоларинголога. Он проведет обследование органов дыхания и назначит больному сдать дополнительные анализы. Благодаря этому врач сможет поставить точный диагноз
Насколько это опасно?
Как говорилось ранее, насморк с красными вкраплениями крови – это признак какого-либо нарушения в работе организма.
Это может говорить как о хрупкости сосудов, так и о наличии вирусных заболеваний у человека. Если не оказать своевременного лечения, то болезнь приобретает более серьезный характер, так как возрастает риск появления осложнений.
При обнаружении крови в соплях следует обратиться к врачу в поликлинике. В разговоре с ним необходимо говорить откровенно и ничего не скрывать, так как это влияет на установление точного диагноза.
Первая помощь
Появление незначительного количества крови в выделениях из органов дыхания не должно вызывать паники у больного. Иногда это случается, когда человек сильно сморкается и у него слабые тонкие сосуды слизистой носа.
Если же кровяные выделения выходят в большом количестве, то больной должен принять горизонтальное положение на спине. В ноздрю, из которой идет кровь, нужно вставить небольшой кусочек ваты, смоченный в перекиси водорода.
Если кровь не перестает идти, то требуется незамедлительно вызвать скорую медицинскую помощь. При необходимости больного могут госпитализировать.
Методы лечения
Наличие крови в соплях – это знак, говорящий о том, что нужно обратиться к отоларингологу. Своевременное лечение необходимо для того, чтобы предотвратить развитие заболевания.

Для лечения насморка врач может выписать несколько препаратов, среди которых могут быть:
- Витамины. Органические соединения необходимы для укрепления всего организма в целом и сосудов, в частности. Особенно они необходимы, если человек неправильно питается, так как в такой еде не хватает витаминов и полезных микроэлементов.
- Антибиотики. Практически при всех видах заболеваний врачи назначают к приему эти препараты. Они выпускаются в форме мазей, растворов, порошков и таблеток.
- Противовирусные лекарства. Используются только в том случае, если болезнь имеет инфекционный или вирусный характер. Такие средства подавляют жизнедеятельность патогенных микроорганизмов и усиливают сопротивляемость им организма.
- Сосудосуживающие препараты. Данные лекарства помогают снять отеки слизистой носа. Но стоит отметить, что использовать их нельзя более 7 дней, так как организм привыкает, и они становятся менее действенными.
Любое медикаментозное лечение рекомендуется проводить с промываниями. Это можно делать при помощи соляного раствора. Если нет возможности приготовить его самому, то можно приобрести в аптеке. Также это можно делать, используя травяные отвары. Сухие травы также можно купить в аптеке.
Следует помнить, что если кровотечения из носа связаны с искривлением хрящевой перегородки, то, помимо медикаментозного лечения, потребуется еще и хирургическое вмешательство. При отказе от операции больной должен быть готов, что выделение крови из носа будет преследовать его на протяжении всей жизни.
Если приема различных лекарств будет недостаточно, то врач может выписать направление на различные физиопроцедуры.
Сопли с кровью при беременности: опасно ли?
Когда в организме зарождается новая жизнь, ему требуется в 2 раза больше сил и энергии. Однако не всегда получается это реализовать. Зачастую организм женщины во время беременности ослаблен, и любое воздействие извне может нанести вред здоровью.
Так при попадании вируса у женщины начинается вся симптоматика простудных заболеваний, в том числе и насморк. Иногда сморкаясь, она может заметить наличие кровяных вкраплений в выделениях из носа. Если при этом сопли прозрачного цвета, то сильно пугаться не стоит. Появление крови можно объяснить ослабленностью сосудов. Причиной этому является недостаток полезных микроэлементов в организме беременной. При высмаркивании она прикладывает некоторую силу и давление, которое не могут выдержать капилляры на слизистой оболочки носа.
Если выделения из органов дыхания приобретают цветной характер, то чаще всего это говорит о том, что внутри беременной поселилась какая-либо инфекция или вирус. Требуется незамедлительное обращение к врачу. Он проведет тщательный осмотр и назначит больной сдать некоторые анализы, которые помогут ему в дальнейшем поставить верный диагноз и назначить грамотное лечение.
Если беременная откажется от терапии, то она может нанести колоссальный вред не только своему здоровью, но и здоровью плода. В результате ребенок может родиться с некоторыми патологиями, которые могут не подвергаться лечению.
Вагинальная секреция – естественное проявление функционирования женской репродуктивной системы. В норме бели имеют прозрачный или мутно-белый цвет и тянущуюся слизистую консистенцию. Они в зависимости от фазы цикла, становится более густыми и кремообразными. Выделения с кровью, не связанные с месячными, настораживают и пугают представительниц прекрасного пола. Имеет ли появление крови в белях опасное значение или беспокоиться не стоит?

Норма или патология
Подобное явление может сопровождать гормональные процессы в женском организме и являться вариацией нормы. Чтобы понять, почему идут кровавые бели и предвещают ли они потенциальную угрозу здоровью, имеет смысл подробно разобраться в естественных случаях их возникновения.
Кровянистая вагинальная секреция у девочек до 10 лет всегда является патологией. Причиной такого явления могут оказаться заболевания мочеполовой системы, воспалительные процессы пищеварительных органов, нарушения полового созревания.
Важно! Половая секреция у девочек начинается примерно за год до начала первой менструации. До этого каких-либо выделений в норме быть не должно.
В период полового созревания девушек могут беспокоить нежеланные бели с кровяными примесями. Изменения гормонального фона приводят к колебаниям цикла. Небольшие кровянистые мажущие выделения, обычно связаны с менструацией, которая может наступать нерегулярно – раз в несколько месяцев или же чаще одного раза в месяц. Такой процесс находится в пределах нормы, однако требует постоянного наблюдения у врача. Обильная секреция или кровотечение вместо месячных говорят о наличии патологических процессов в организме, которые нужно незамедлительно диагностировать и лечить.
Слизистые выделения у женщин, тянущиеся как сопли с кровью, появляются при овуляции. В середине менструального цикла, перед тем как выйти, созревшая яйцеклетка провоцирует гормональный скачок. Он сопровождается ослаблением эндометрия и разрывом фолликула, содержащего кровяные капилляры. В результате чего, кровь смешивается с влагалищной секрецией и выходит наружу. При овуляции подобное явление является вариацией нормы и не повод для беспокойства, если кровянистые незначительные выделения появляются без боли.
Справка: Наличие алых примесей в этот период у одних женщин, и их отсутствие у других, объясняется объемом крови, выделяемой из фолликула. У кого-то её меньше из-за меньшего количества сосудов и капилляров. Таким образом, объем выделяемой крови настолько мизерный, что остается незамеченным и выходит наружу с мочой. Секреция с содержанием выделений коричневого цвета говорит, что кровь уже успела окислиться.
Поводом для беспокойств может стать наличие неприятного запаха у выделений, боли в животе и боку, повышение температуры тела, головная боль, быстрая утомляемость. А также необходимо обратиться к врачу, если выделения, выглядящие как слизь – прозрачная и тянущаяся с кровью, слишком обильные и длятся больше двух дней.
Отдельного внимания требуют кровянистая секреция у беременных женщин. Подобный признак необязательно говорит о наличии патологии или угрозы жизни плода. С наступлением оплодотворения, появление кровянистых не обильных выделений из влагалища, может свидетельствовать о гормональной перестройке организма и закреплением зародыша.
Важно! Кровомазание на любых сроках беременности требует немедленной консультации с врачом.
Помимо естественных причин, наличие таких выделений может предупреждать о таких состояниях:
- Воспалительное заболевание или инфекция.
- Отслойка плаценты.
- Вероятность преждевременных родов.
- Угроза выкидыша.
Кровянистая вагинальная секреция характерна для послеродового периода. В первые часы после родов они обильные, бордового цвета. Затем их количество становится более скудным. Такая секреция наблюдается около 2 месяцев, пока не урегулируется менструальный цикл. Мажущие кровяные скудные выделения могут наблюдаться во время грудного вскармливания и сразу после него.
Для послеродовой кровянистой секреции актуально постепенное уменьшение объема. Отклонение от нормы — повод для обращения за врачебной помощью.
С наступлением климакса до полного прекращения менструации проходит примерно год. За это время, женщины могут наблюдать у себя мажущие бели коричневого цвета. Они связаны с нерегулярным циклом, когда менструация наступает раз в 2–4 месяца, в самое неожиданное время.
Бели с кровянистыми примесями могут появиться вследствие снижения уровня эстрогена во время климакса. Стенки влагалища теряют эластичность, слизистая пересыхает, что приводит к микротрещинам и повреждениям.
После окончания этого периода и с наступлением менопаузы, кровянистых белей наблюдаться не должно.
Сразу после искусственного прерывания беременности, неизбежно наблюдаются выделения обильного характера у женщин с кровью коричневого оттенка. Затем они приобретают вид обычной менструации со сгустками крови.
Сигналом патологии может стать длительность кровавых выделений более двух недель или их резкое прекращение раньше срока.
Влагалищная секреция с примесями крови, далеко не всегда признак заболевания гинекологического характера. Среди дополнительных причин отметим следующие:
- Аллергия на ткань белья, интимное мыло, лубриканты или же на средства для стирки. Цвет выделений приобретает алый оттенок, без прожилок. Исключением является период овуляции, когда такая консистенция в пределах нормы. А также характерно для аллергической реакции то, что если выходят кроваво-алые выделения, они сопровождаются небольшой припухлостью.
- Травмы слизистой оболочки вагины после грубого полового акта, недостаток естественной смазки, использование интимных игрушек.
- Послеоперационное восстановление.
- Механическое повреждение слизистой после гинекологического осмотра или сдачи мазка из шейки матки. В норме, необильные кровянистые и мажущие выделения, проходят спустя сутки.
- Установка внутриматочной спирали.
- Нарушение графика приема гормональных контрацептивов.
- Сбой гормонального фона после приема средств экстренной контрацепции.
- Заболевания эндокринной системы. Нестабильный гормональный фон ослабляет клетки эндометрия.
- Прием лекарственных препаратов, влияющих на свертываемость крови.
Признаки отклонения от нормы
Вышеперечисленные обстоятельства являются вариацией нормы для здоровой женщины. Однако при их проявлении не следует пренебрегать консультацией с врачом.
Кровянистые бели являются тревожным звоночком и свидетельствует о развитии гинекологических заболеваниях или мочеполовых инфекциях, когда присутствуют такие симптомы:
- Незначительные мажущие бели с кровянистыми примесями, которые не заканчиваются спустя неделю после менструации. Они дополняются общей слабостью, головокружением, тошнотой.
- Наблюдаются постоянные кровяные мажущие выделения у женщин после секса.
- Межменструальные кровотечения, сопровождаются болью и общим недомоганием.
- Белые выделения с прожилками крови, не связаны с периодом адаптации к приему оральных контрацептивов или ВМС.
- Кровянистая секреция у женщин с наступлением менопаузы.
Впервые обнаружив кровавые выделения, необходимо обратить внимание на следующие характеристики:
Цвет выделений. Может варьироваться от кроваво-красного до бордового и даже коричневого, а примеси белей – от прозрачного до мутно-белого и желтого.
Консистенция: тянущиеся как слизь с прожилками крови, густые мажущие, кровавые хлопья или обильные сгустки.
Объем: в пределах нормы, больше, чем обычно, или же наоборот – скудная секреция.
Продолжительность и фаза менструального цикла: за несколько дней до месячных, более недели после их окончания, больше двух дней в середине цикла.
Недомогания: боль в животе и спине, повышенная температура тела, тошнота, головокружение.
Дополнительные симптомы: запах, зуд, жжение, высыпания на слизистой и в лобковой зоне. Даже если появился хоть один из них.
Гинекологические патологии и воспалительные процессы
Наличие выделений с кровью, может предупреждать о серьезных заболеваниях и наличии воспаления в органах малого таза.
- Мочеполовые инфекции: гонорея, трихомониаз, кандидоз, уреаплазмоз и другие. Симптоматика инфекционных заболеваний сопровождается высокой температурой, жжением, зудом и кровянистыми прожилками в выделениях у женщин, высыпаниями на слизистой и в зоне лобка.
- Воспалительные процессы: вагинит и цервицит. Провоцируют их возникновение наличие инфекций и грибковые заболевания. Кровянистые примеси в секреции сопровождаются зудом, дискомфортом в V-зоне и болью.
- Эрозия шейки матки. Заболевание может протекать почти бессимптомно из-за отсутствия болевых рецепторов в этой области. При воспалительных процессах наблюдаются постоянные кровянистые выделения после секса, боли во время полового акта.
- Эндометриоз – разрастание слоя эндометрия вне матки. Для этой патологии характерна секреция с примесями крови перед месячными, часто беспокоят тянущие боли внизу живота и пояснице, болезненные менструации.
- Эндометрит – воспаление внутренней оболочки матки. Сопровождается болями в животе, повышенной температурой, секрецией с кровяными прожилками и сукровицей.
- Синдром поликистоза яичников. Эндокринное заболевание может стать причиной сбоя менструального цикла и препятствует образованию и выходу яйцеклетки. Определить можно по таким симптомам как: скудные нерегулярные месячные, андрогенные кровянистые выделения в середине цикла, угревая сыпь, лишний вес.
- Миома. Среди симптомов болезни: дискомфортные ощущения во время полового акта, слабость, быстрая утомляемость, постоянно выделяется смазка с кровянистыми вкраплениями после секса.
- Полипы и опухоли. Симптомы заболеваний похожи с другими воспалительными процессами: болезненные половые акты, боли в животе, общая слабость. Признаком раковых образований могут быть как межменструальные кровотечения, так и кровяные выделения у женщин в период менопаузы.
- Внематочная беременность. Вагинальные кровотечения могут сопровождаться слабостью, тошнотой, головокружениями, болью в пояснице и животе. Требует немедленной госпитализации.
Многие заболевания на ранних стадиях протекают почти бессимптомно. Поэтому, впервые заметив межменструальное кровотечение, которое нельзя объяснить естественными факторами, стоит обратиться за медицинской помощью.
Диагностика и лечение
Неожиданное появление кровяных примесей в белях значит, что важно не пренебрегать обращением к специалисту. Особенно если они сопровождаются болезненной симптоматикой.
Внимание! Установить причину появления крови в вагинальной секреции возможно только при тщательной диагностике и сдаче необходимых анализов. Правильно определить наличие какой-либо патологии самостоятельно – практически невозможно.
Симптоматика многих болезней очень похожа. К тому же, не редкость когда на фоне одного заболевания, начинает развиваться другое, усложняя клиническую картину.
Чтобы определить наличие заболевания или воспалительного процесса, гинекологу потребуется подробный сбор анамнеза – симптомы, история недомогания и описание начала проблемы. А также необходим полный гинекологический осмотр, сдача анализов для лабораторных исследований и УЗИ органов малого таза.
Обнаружив кровянистые следы в выделениях не нужно тревожиться. Если подобное случилось впервые, стоит обратиться к доктору. В дальнейшем наблюдайте за процессом и ответственно относитесь к беспокоящим вас симптомам. Помните, своевременное обнаружение заболевания – ключ к успешному выздоровлению.
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений - это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
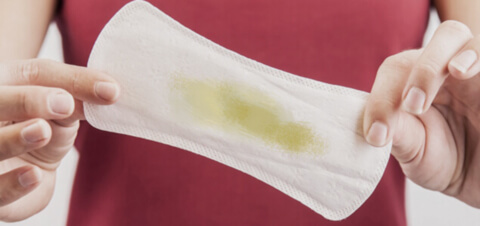
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции. Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза.
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы). В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.
По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
Причины появления
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы.
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.
Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.
Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы. УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови, цитологическое исследование и/или кольпоскопию.
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога. При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр.
Как лечить патологические выделения из влагалища

Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.
Читайте также:


