Куда кладут с гепатитом
Лечение гепатита C – одна из наиболее сложных задач, стоящих перед современной медициной. С момента открытия вируса и до теперешнего времени схема терапии заболевания претерпела серьезные изменения. Изначально для борьбы с вирусом использовался интерферон. В 2013 году появилось первое по-настоящему эффективное противовирусное средство софосбувир, гарантирующее высокие показатели и позволившее отказаться от лечения гепатита C в больнице. В течение последующих нескольких лет производители представили еще несколько препаратов, которые успешно используются для комплексной терапии HCV в больницах и при амбулаторном лечении.
Как лечат гепатит C: в больнице или амбулаторно, и к кому обратиться за помощью?
Для прохождения диагностики, получения консультации и прохождения терапии необходимо обратиться к узкопрофильному специалисту – гепатологу. К задачам, выполняемым врачом, относится диагностика и лечение печени и желчевыводящих путей. Основными направлениями работы гепатолога является борьба с тяжелыми патологиями, а также профилактика печеночных заболеваний.
К данной категории относится несколько категорий заболеваний, среди которых присутствуют инфекционные и токсические гепатиты, а также лучевая и аутоиммунная патология. Самым обширным классом являются заболевания инфекционного происхождения. Широкое распространение получил гепатит А, В, С, при этом наиболее опасным, по мнению специалистов, остается ВГС. Как правило, диагностика инфекции носит случайный характер, так как HCV не имеет выраженной симптоматики. Пациент может узнать о наличии инфекции во время прохождения плановых медицинских осмотров, а также при проведении диагностики других заболеваний.
Когда и как лечат гепатит в больнице?
В настоящее время лечение HCV проводится амбулаторно. Однако в некоторых случаях обойтись без госпитализации не удастся из-за риска возникновения осложнений.
Лечение гепатита C может понадобиться при наличии у пациента коинфекции. Наиболее опасными комбинациями остается сочетание HCV с циррозом и ВИЧ-инфекцией. Кроме этого, сложности могут возникнуть при почечной и печеночной недостаточности. Во всех указанных случаях пациентам требуется дополнительное наблюдение с постоянным мониторингом состояния, обеспечить которое можно только в условиях стационара.
Во время амбулаторного лечения пациенту не нужно менять привычный образ жизни – достаточно придерживаться диеты и исключить серьезные физические нагрузки. Кроме этого, специалисты рекомендуют отказаться от длительного пребывания на солнце, визитов в солярии, в также употребления спиртных напитков. Посещать гепатолога следует в установленные врачом сроки.
Чем лечат гепатит C в больницах и при амбулаторной терапии?
Для лечения HCV как в стационаре, так и амбулаторно используется комплекс противовирусных средств прямого действия: софосбувира, велпатасвира, даклатасвира и ледипасвира. На фармацевтическом рынке присутствует несколько категорий продукции, к которым относятся оригинальные препараты и сертифицированные дженерики.
Производством оригинальных лекарственных средств данной группы занимаются несколько биофармацевтических компаний: Gilead Sciences и Bristol-Myers Squibb. Свою продукцию производители выпускают под торговыми марками Sovaldi, Daklinza, Epclusa и Harvoni. ПППД, предназначенные для лечения гепатита C, представляют собой мощные ингибиторы РНК-полимеразы и белка NS5A, которые необходимы вирусу для процесса репликации. Под действием препаратов процессы размножения клеток и распространение инфекции в организме полностью прекращаются. Новые блокираторы обладают широким спектром преимуществ. К ним относятся высокие показатели УВО, минимальное количество побочных эффектов и безопасность. Главным недостатком оригинальных ПППД является высокая стоимость, которая достигает $100 000 за курс лечения.
Наряду с дорогостоящими препаратами американского производства для терапии гепатита C используются дженерики. Лекарственные средства этой группы представляют собой высокоэффективные аналоги, выпускаемые индийскими производителями согласно лицензии. Препараты имеют идентичный оригиналу состав, гарантирующий эффективность противовирусной терапии. Изготовление дженериков этой группы разрешено нескольким фармацевтическим компаниям из Индии. К ним относятся Hetero Drugs, Natco Pharma, Natco/Aprazer и др. Спектр препаратов для борьбы с HCV достаточно обширен. В линейке компаний представлены ПППД Velpaclear, Ledikast, Sofocure и Daclacure.
Профилактика гепатита C
Помимо диагностики и лечения заболевания в сферу деятельности гепатолога входит предоставление консультаций по вопросам профилактики HCV. Актуальной эта информация является для пациентов, перенесших гепатит, а также тех, кто подвержен риску заражения. В период реабилитации для снижения нагрузки на печень и исключения возможности повторного заражения рекомендуется избежать посещения сомнительных косметологических салонов и медицинских клиник. Кроме этого, необходимо придерживаться схем здорового питания, полностью отказавшись от употребления спиртных напитков. Не менее важный фактор – отказ от приема лекарственных средств без консультации с врачом.

В больницу с гепатитом С кладут в том случае, если человек ослаблен, болезнь протекает тяжело, с яркими клиническими признаками – тошнота, желтушность кожных покровов, изменение цвета кала и мочи, утомляемость. Если состояние больного удовлетворительно, а результаты анализов незначительно выходят за пределы нормы, то доктор рекомендует амбулаторное лечение.
Кладут ли в стационар при гепатите С
Вирусный гепатит С – тяжелое инфекционное заболевание печени. На острой стадии больных могут положить в больницу, где они находятся под постоянным наблюдением медицинского персонала. Это дает возможность проконтролировать ход лечения, оценить его динамику.
Болезнь зачастую характеризуется малосимптомным течением, но при отсутствии медицинской помощи может перейти в хроническую форму, опасную развитием цирроза или рака. Чтобы не допустить таких тяжелых осложнений, важно вовремя назначить качественное лечение. Современной противовирусной терапией в большинстве случаев удается купировать развитие инфекции и достигнуть стойкой ремиссии. Препараты нового поколения Софосбувир, Даклатасвир, Асунапревир способны излечить от болезни с вероятностью 97-99%.
Больных с подозрением на гепатит С кладут в инфекционное отделение больницы и проводят лечебно-диагностические мероприятия:
- ряд анализов крови для определения типа инфекции и концентрации вируса в крови;
- инструментальное обследование печени;
- постановка диагноза по результатам диагностики;
- назначение противовирусной терапии, мониторинг состояния пациента.
Больным при тяжелой форме гепатита показано комбинированное лечение. В этом случае они одновременно принимают несколько сильнодействующих препаратов. Такая терапия может давать побочные эффекты. Гепатолог, наблюдая за состоянием пациента в больнице, при необходимости корректирует лечение, чтобы не допустить ухудшения состояния.
Как лечат гепатит в больнице
Многих интересует, сколько лежат в больнице с гепатитом С. В зависимости от тяжести течения, лечение гепатита в стационаре может продолжаться от 4 до 12 недель. Длительность терапии зависит также от состояния больного, объема фиброзных изменений печени (перерождения печеночной ткани), наличия сопутствующих инфекций. Определяя динамику, доктор периодически направляет больного на повторное обследование.
Врач-гепатолог, после того как пройден основной курс лечения, составляет для больного схему дальнейшей терапии. После выписки из больницы человек становится на учет в поликлинике по месту жительства и продолжает лечить печень до достижения состояния ремиссии.
Человек, перенесший гепатит, является вирусоносителем. Раз в полгода его приглашают в больницу на повторные анализы для контроля показателей вирусной нагрузки.
Можно ли подхватить вирус в клинике
Статистика показывает, что в России довольно высок процент внутрибольничных заражений вирусным гепатитом С. От общего числа больных доля заразившихся при получении медицинской помощи составляет 11,7%
Из всех случаев инфицирования гепатитом С в сфере медицины большая часть приходится на стоматологические больницы (76%). При проведении медицинских манипуляций в больницах заражаются 16% пациентов, а при переливании крови – 7%. Каждый человек, обратившийся за помощью в медицинское учреждение, попадает в группу риска и с определенной долей вероятности может быть заражен вирусным гепатитом С.
Не так давно в прессе обсуждался случай, произошедший в онкологическом отделении Амурской городской клинической больницы. В конце декабря 2018 года дети, проходившие там лечение, были заражены гепатитом С по причине многократного использования персоналом одноразовых перчаток и катетеров.
Все виды инвазивных (основанных на введении в организм медицинских инструментов) вмешательств являются потенциально опасными и могут стать причиной заражения пациента. Наиболее часто передача вируса гепатита С происходит в следующих случаях:
- при многократном использовании шприцев и скарификаторов для забора крови;
- при гастро- и бронхоскопии при использовании эндоскопического оборудования с некачественно простерилизованными загубниками и гибкими шлангами;
- при проведении процедуры иглоукалывания грязными иглами;
- во время хирургической операции плохо обработанными инструментами;
- при гинекологическом, урологическом, проктологическом инструментальном обследовании.
Вирус гепатита С очень стоек, для защиты от него нужна качественная стерилизационная обработка. Известны случаи выживания инфекции даже после автоклавирования. Чтобы заразить человека, достаточно одного микрона инфицированной крови – микроскопической капли.
Современная медицинская аппаратура очень сложна, поэтому требует применения передовых методов стерилизации. Термическая стерилизация встречает все больше ограничений. На сегодняшний день оснащенность медицинских учреждений современными аппаратами для стерилизации составляет всего 60%, а имеющееся оборудование часто изношено и не соответствует существующим нормативом.
На число внутрибольничных заражений влияет не только качество обработки медицинских инструментов, но и количество пациентов, у которых гепатит С выявляется как сопутствующая инфекция при поступлении в больницу. Эти больные – еще один потенциальный источник заражения для других пациентов и медицинского персонала.
Что делать, если в больнице заразили гепатитом С
Если пациент уверен, что заражение гепатитом С произошло в больнице, то ему предстоит собрать доказательную базу, включая выписки из истории болезни и медкарты, свидетельствующие, что результаты анализов на наличие вируса в крови перед поступлением в медицинское учреждение были отрицательными. Стоит попытаться найти других пациентов, заболевших гепатитом С после пребывания в этой больнице (особенно, если речь идет о заражении детей). Легче действовать, объединив усилия.
Затем, пострадавший должен обратиться в вышестоящую организацию (Департамент здравоохранения при Государственной администрации) с жалобой, которая будет рассмотрена в месячный срок. Кроме того, больной имеет право обратиться в суд с иском на виновную организацию и требованием возместить причиненный моральный ущерб и расходы на лечение.
Главное доказательство правоты пациента – заключение судебно-медицинской экспертизы, подтверждающее, что в данной ситуации было возможно заражение.
Если суд признает правоту пациента, то медицинское учреждение должно будет компенсировать нанесенный вред в размере, определенном судом, в зависимости от характера физических и нравственных страданий потерпевшего, с учетом требований разумности и справедливости (статья 1101 Гражданского Кодекса РФ).
Можно ли работать в медицине человеку с ВГС

Вирусный гепатит С является сложным заболеванием, поражающим печень и влияющим на работу других жизненно важных органов человека. Если не лечить болезнь, ее закономерным итогом может стать фиброз, цирроз или рак печени. Для успешного лечения важно вовремя диагностировать ВГС и своевременно начать терапию.
Но куда обращаться при гепатите С? Какой врач может прописать необходимое лечение? Существует ли определенный специалист, занимающийся изучением и лечением вирусных заболеваний печени? Ответы на эти вопросы вы сможете найти в нашей статье.
К кому обращаться для постановки диагноза?
Но чаще всего выбор врача зависит от того, насколько укомплектован штат медработников в доступном медицинском учреждении. Ведь основной специалист, гепатолог, есть далеко не в каждой клинике. Но куда обращаться при гепатите С при отсутствии данного врача? Ниже приведен список специалистов, в компетенцию которых также входит лечение вирусного поражения печени:
- Гастроэнетеролог
- Инфекционист
- Хирург
- Терапевт
Рассмотрим роль каждого из перечисленных выше медиков по отдельности.
Врачом, который лечит гепатит С, можно назвать гастроэнтеролога. В обязанности этого доктора входит диагностирование, лечение и профилактика болезней печени и других органов пищеварительного тракта. Следует уточнить, что при терапии вирусных заболеваний методы данного специалиста достаточно консервативны.
В результате консультирования у гастроэнтеролога, пациент может:
- Собрать полный анамнез для обращения к другим врачам.
- Дополнить историю болезни, если больной уже посещал других врачей или сдал анализы.
- Получить направления на лабораторные тестирования и аппаратную диагностику.
- Получить рекомендации по дальнейшей терапии гепатита С.

Врач-инфекционист лечит не только гепатит, но и другие инфекционные и вирусные заболевания. Подобные специалисты есть во многих поликлиниках Российской Федерации, даже в самых провинциальных. Опытный медик может дать оценку состоянию пациента на основании симптоматики, составить или изучить историю болезни, принять решение о методах терапии.
Немаловажно и то, что в сферу деятельности инфекциониста входит не только борьба с фактической, но и профилактика вирусных заболеваний. Если дальнейшая диагностика опровергает диагноз ВГС, доктор может посоветовать эффективные способы защиты от инфекции.
В отличие от двух представленных выше специалистов, хирург не относится к тем, кто определяет медикаментозную терапию для гепатита С. К специалисту данного профиля пациенту следует обращаться при подтвержденном ВГС в тяжелой форме и с осложнениями, требующими оперативного вмешательства. Необходимо обратиться к хирургу при следующих симптомах:
- Острые боли в области печени.
- Повышенная температура тела, которую непросто сбить.
- Сильная слабость и апатия.
- Появление на теле гематом неясного происхождения.
- Усиливающиеся приступы тошноты и рвоты, сопряженные с растущим отвращением к еде.
При гепатите С к семейному врачу или терапевту следует обращаться только в том случае, если в ближайших доступных медицинских учреждениях нет профильного специалиста. Этот медик отличается от других наличием общих познаний в разных областях медицины.
Однако профильного специалиста терапевт заменить не может. Этот врач будет слишком консервативен при подборе лекарств и терапевтических методов, однако может дать направление на консультации у докторов другой направленности и необходимые для диагностики ВГС анализы.
Гепатолог — врач, который лечит гепатит
Итак, проблемой ВГС занимается сразу несколько специалистов. Но куда обращаться при гепатите С в первую очередь?
Ведущим специалистом, лечащим вирусное воспаление печени, является гепатолог. Это — медицинский работник узкой направленности. Деятельность гепатолога заключается в выявлении, изучении, терапии и профилактике любых заболеваний, патологий и инфекций печени. Обращаться к данному специалисту целесообразно не только при подозрении на ВГС, но и при:
- Наличии подтвержденного соответствующего диагноза.
- Фибротических изменениях в печеночных тканях.
- Декомпенсированном или компенсированном циррозе печени.
- Заболеваниях печение невирусного характера.
Клиенты компании Zydus Heptiza получают право на консультацию гепатолога в режиме онлайн без доплаты.
Специалисты рассматриваемого профиля также занимаются изучением современных методов терапии ВГС. Это означает, что только гепатолог может порекомендовать лучшую терапию, которая позволит в кратчайшие сроки избавиться от опасной болезни без угрозы рецидива.
Когда нужно обращаться к врачу?
- Острые или тянущие болевые ощущения в области печени, особенно если они сопровождаются недомоганием, похожим на гриппозное.
- Обесцвечивание фекальных масс и существенное потемнение мочи.
- Желтушность глазных яблок и кожи пациентов, покраснение ладоней.
- Частный прямой контакт с биологическими выделениями других людей (например, при уходе за больными).
- Инъекционная наркомания с пренебрежением личной гигиеной.
Чтобы консультация у гепатолога была максимально эффективной, следует заранее подготовить вопросы, которые будут заданы специалисту. Изучить основные вопросы, которые следует задавать на приеме у врача, можно по ссылке.
Сколько лежат в больнице с гепатитом С — это один из главных вопросов, который волнует человека, услышавшего такой неутешительный диагноз от врачей.
Обязателен ли стационар?
Лечение гепатита в стационаре — это сложный вопрос, который чаще решается врачами индивидуально и во многом зависит от степени сложности течения болезни.
Инкубационный период, как правило, длится от 4 дней до нескольких недель. В этот период времени врачи рекомендуют лежать и не подниматься, строго соблюдая их предписания и инструкции.

Гепатит С — это серьезное заболевание, которое отличается сложным течением и сопровождается непростым лечением. Благодаря современным высокотехнологичным препаратам сегодня эта болезнь не является приговором. Однако только лишь своевременное лечение купирует воздействие вируса на печень человека — этот орган при гепатите затрагивается первым.
Грамотное и своевременное лечение гепатита назначает врач-гепатолог, который, прежде всего:
- обследует состояние этого жизненно важного органа;
- берет все необходимы анализы;
- дает заключение.

Чаще на первоначальном этапе специалист отправляет пациента в стационар больницы, где лечение гепатита осуществляется под строгим контролем специалистов и более-менее купируется.
Только при грамотной терапии, когда болезнь лечит специалист своего дела, удается поддерживать стабильное состояние пациентов в течение длительного времени — наступившая ремиссия несет существенное облегчение состояния больного человека.
При назначении пациенту интерфероновой терапии, его нахождение в стационаре чаще всего необходимо, так как врачи должны постоянно контролировать показатели вирусной нагрузки. Также за нахождение в больнице говорит тот факт, что данный метод имеет множество побочных эффектов, которые можно устранить быстрее под присмотром докторов. Но бывают и исключения на усмотрение специалиста — он может назначить амбулаторное лечение.
Во время лечения важно комбинировать противовирусные препараты. Считается, что применение только 1 средства недостаточно для уничтожения такого серьезного вируса, попавшего в организм человека, как гепатит С.
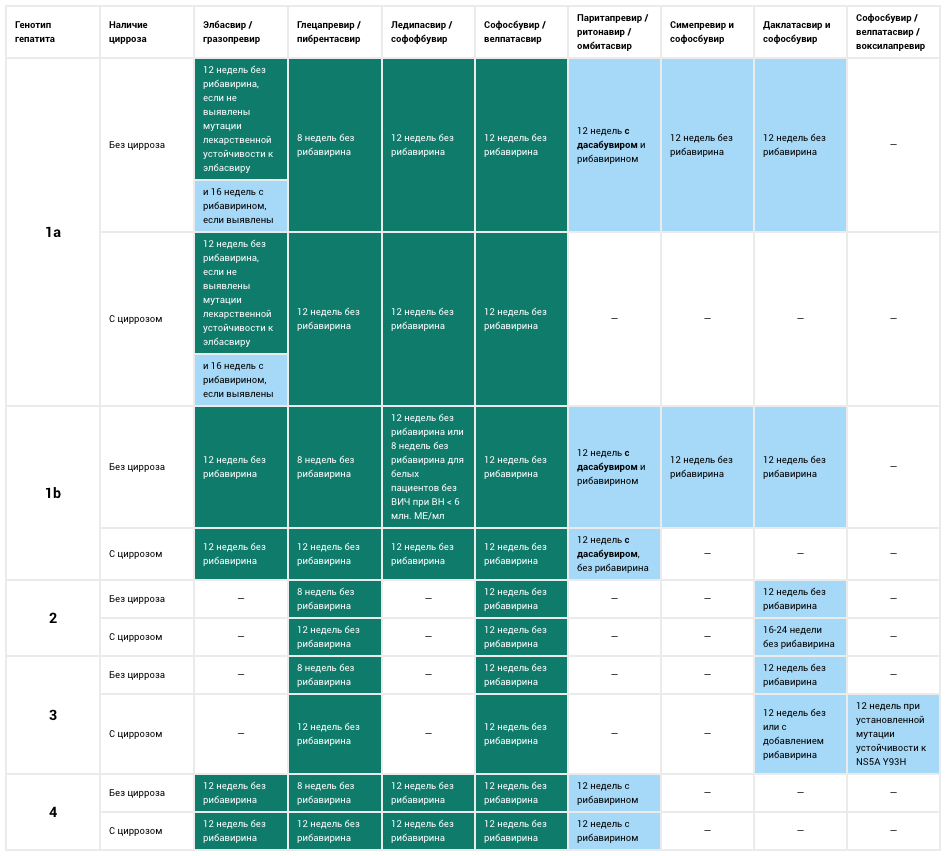
Сколько по времени длится лечение?
Если говорить о средней продолжительности лечения, то оно зависит от генотипа вируса и может составлять до 48 недель.

В процессе курса врач обязательно направляет пациента на анализы, по результатам которых дает заключение, насколько улучшилось состояние больного за это время. Если вирус по-прежнему активен в крови, то курс продолжают. Возможно, гепатолог решит, что стоит в корне поменять лечение.

Таким образом, ответа на вопрос, сколько дней лежат в стационаре при гепатите, однозначного нет, так как все проходит в индивидуальном порядке. Продолжительность курса зависит от:
- генотипа вируса;
- степени фиброза;
- применяемых препаратов:
- общего состояния больного;
- наличия других инфекций.
Помните, что это опасная болезнь, которая может привести к существенному урону состояния здоровья человека, вот почему больного кладут в стационар.
Фото: Александр Подгорчук/Коммерсантъ
Гепатит C — это вирусное заболевание, поражающее печень. Оно приводит к фиброзу — уплотнению тканей печени на фоне хронического воспаления, а в самых тяжелых случаях — к циррозу — хроническому поражению печени, при котором ткани органа гибнут и постепенно замещаются фиброзными (соединительными) волокнами печени.
Гепатит C полностью излечим. Наиболее эффективны препараты прямого противовирусного действия (ПППД), они позволяют излечить инфекцию в 95% случаев. В России зарегистрированы пангенотипные ПППД, действенные против всех генотипов вируса гепатита C.
До 2011 года для лечения гепатита C в мире использовались интерфероны — белки, активизирующие защитные механизмы клеток. Такая терапия почти в два раза менее действенна, чем ПППД, и имеет серьезные побочные эффекты. Лечение гепатита С включено в ОМС.
Недостаток препаратов и устаревшая схема терапии
Долгий путь к лечению
Согласно информации эксперта, даже после прохождения необходимой диагностики в 83% случаев пациент не получает терапию сразу — по клиническим рекомендациям незамедлительное лечение показано только пациентам с выраженным фиброзом печени (стадия F3) и циррозом печени (F4).
Бюрократические сложности
Чтобы на лечение гепатита выделялись деньги из территориальных фондов ОМС, стоимость медицинских услуг должна быть зафиксирована в региональном тарифном соглашении. Однако в некоторых регионах лечение гепатитов не включено в тарифное соглашение, рассказывает Коваленко. Например, в Подмосковье по этой причине до сих пор не лечат гепатит С 3-го генотипа.
Эксперт указывает на то, что в тарифных соглашениях должны быть прописаны четкие, незаниженные тарифы на лечение гепатитов. Гепатит также часто отсутствует в территориальных программах госгарантий — там записаны виды и объемы медицинских услуг, которые в регионе предоставляют бесплатно. Еще одна проблема, связанная с программами госгарантий, — регионы не всегда включают в список для закупок нужные лекарства, даже если они входят в перечень жизненно необходимых и важнейших лекарственных препаратов.
Стоимость препаратов
Головин рассказывает , что стоимость схем ПППД на 2018 год в РФ варьировалась от 388 до 800 тысяч — это два-три месяца лечения одного пациента. Средневзвешенные цены схем ПППД для лечения всех генотипов гепатита в России сейчас превышают 600 тысяч рублей за курс. Это значительно дороже, чем в некоторых странах с высоким уровнем дохода (например, в Италии, Испании, Великобритании), и в несколько десятков раз выше, чем в соседних странах, где доступны дженерики (например, в Беларуси и Казахстане).
Головин считает, что необходимо снижать цены на ПППД, и помочь в этом может выдача принудительной лицензии на производство дженериков. По словам эксперта, властям Малайзии по такой схеме удалось снизить стоимость одного курса терапии с 11 тысяч до 300 долларов.
Каждый день мы пишем о самых важных проблемах в нашей стране. Мы уверены, что их можно преодолеть, только рассказывая о том, что происходит на самом деле. Поэтому мы посылаем корреспондентов в командировки, публикуем репортажи и интервью, фотоистории и экспертные мнения. Мы собираем деньги для множества фондов — и не берем из них никакого процента на свою работу.
Пожалуйста, подпишитесь на любое пожертвование в нашу пользу. Спасибо.

На Ваш почтовый ящик отправлено сообщение, содержащее ссылку для подтверждения правильности адреса. Пожалуйста, перейдите по ссылке для завершения подписки.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
По всем вопросам обращайтесь на mne@nuzhnapomosh.ru
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
- ВКонтакте
- Telegram
- Youtube
- Дзен
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
(Протокол № 1 от 20.01.2020 г.)
Благотворительный фонд помощи социально-незащищенным гражданам "Нужна помощь"
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
Номер счета получателя платежа: 40703810238000002575
Номер корр. счета банка получателя платежа: 30101810400000000225
Наименование банка получателя платежа: ПАО СБЕРБАНК РОССИИ г. Москва
БИК: 044525225
Персональные данные обрабатываются Фондом для целей исполнения договора пожертвования, заключенного между Вами и Фондом, для целей направления Вам информационных сообщений в виде рассылки по электронной почте, СМС-сообщений. В том числе (но не ограничиваясь) Фонд может направлять Вам уведомления о пожертвованиях, новости и отчеты о работе Фонда. Также Персональные данные могут обрабатываться для целей корректной работы Личного кабинета пользователя Сайта по адресу my.nuzhnapomosh.ru.
Персональные данные будут обрабатываться Фондом путем сбора Персональных данных, их записи, систематизации, накопления, хранения, уточнения (обновления, изменения), извлечения, использования, удаления и уничтожения (как с использованием средств автоматизации, так и без их использования).
Передача Персональных данных третьим лицам может быть осуществлена исключительно по основаниям, предусмотренным законодательством Российской Федерации.
Персональные данные будут обрабатываться Фондом до достижения цели обработки, указанной выше, а после будут обезличены или уничтожены, как того требует применимое законодательство Российской Федерации.
Многие люди знают, что такое гепатит В. Но обрывочная информация не дает полной картины происходящего. Бессимптомное течение, в большинстве случаев, только усугубляет ситуацию. Чтобы правильно защититься от болезни, следует четко уяснить, что представляет из себя вирус, как и от кого можно заразиться гепатитом Б и какие способы профилактики существуют.

Заражение гепатитом В происходит через биологические жидкости
О чем я узнаю? Содержание статьи.
Возбудитель гепатита В
Вирус гепатита В хорошо переносит высокие температуры, холодовые перепады, и может долго сохраняться в биологических жидкостях. В группе риска находятся люди от 20 до 50 лет. Именно в этот возрастной период ослабляется действие сделанной ранее вакцины. По данным ВОЗ для заражения достаточно всего-навсего 0,0005 мл крови зараженного.
Особенности данного штамма в том, что он не воспроизводится лабораторными методами, сохраняет свою способность заражать при температуре кипения и его заразность превышает ВИЧ в 100 раз.
Признаки, которые могут сигнализировать о заболевании: неприятные ощущения в области печени, тошнота, быстрая утомляемость, потеря аппетита, паренхиматозная желтуха и потемнение мочи. При данных симптомах следует немедленно обратиться к участковому врачу, чтобы тот определил, откуда взялся тот или иной симптом.
Пути заражения вирусом
Основной путь передачи всех парентеральных вирусов, в том числе и гепатита В, является кровь. Также вирус передается через биологические жидкости, например слюну, сперму, влагалищные выделения и т.д. Заразиться вирусом не составляет труда и после высыхания крови на предмете или одежде в течение нескольких дней.
Заразиться гепатитом В можно в бассейне, при посещении салонов красоты, процедурах маникюра и педикюра. Если инструменты не проходят стерильную обработку, есть шанс подхватить вирус при нанесении татуировки, пирсинга или при украшении тела декоративными шрамами.
К сожалению, бывают случаи заражения в больницах при процедуре переливания крови. Хотя вся донорская кровь проходит тщательную проверку, в 3-4% случаях наблюдается заражение пациента вирусом гепатита В. Медицинские походы к стоматологу, гинекологу также чреваты инфицированием.
Наряду с предыдущими способами, выделяют вертикальный путь заражения от матери к ребенку. Он не так распространен и составляет около 5%.
Необходимо помнить, что любой процесс, который сопровождается нарушением кожных покровов и слизистых оболочек, потенциально является угрозой для инфицирования.
Группы риска
К группе риска инфицирования относятся следующие лица:
- Инъекционные наркоманы.
- Люди, имеющие половые акты с HBsAg-позитивными партнерами, и не находящиеся в долговременных отношениях.
- Грудные дети.
- Люди, у которых были (есть) половые инфекции.
- Носители вирусного гепатита С.
- Люди, работающие в сфере медицины.
- Работники лабораторий, ежедневно контактирующие с биологическим материалом.
- Граждане с хроническими заболеваниями печени и почек, находящиеся на диализе.
- Дети, рожденные от больных матерей.
- ВИЧ-инфицированные граждане, и люди, в семьях которых есть больной человек.
- Сексуальные меньшинства (например, гомосексуалисты).
- Путешественники или люди, вынужденные по работе часто посещать страны, где отмечается неблагоприятная обстановка по гепатиту Б.
Что делать, если заразился гепатитом В?
При подтверждении диагноза на гепатит В стоит начать незамедлительное лечение в стационаре. Исход лечения зависит от формы заболевания, ее своевременном обнаружении и иммунитета заразившегося человека.
Для восстановления организма используют следующую схему:
- нельзя физически переутомляться и поднимать тяжести;
- необходимо придерживаться строгой диеты. Не рекомендуется перченая, острая, соленая, жирная еда, консервы, алкогольные и сильногазированные напитки. Стоит отказаться от грибов, бобовых, чеснока, лука, редиса и перца;
- рекомендуется больше гулять на свежем воздухе, находить время для физиопроцедур, исключить работу на вредных предприятиях и эмоционально не перегружаться;
- из лекарственных препаратов выписывают витамины группы В, аскорбинку, энтеросорбенты, инфузионные растворы, и вещества восстанавливающие функцию печени;
- при тяжелом течение болезни показаны антибиотики и гормональные препараты;
- для поддержания других жизненно важных систем применяют мочегонные препараты, антиоксиданты. Хорошо зарекомендовал себя интерферон;
- если наблюдается развитие осложнений, больного необходимо поместить в отделение реанимации.
Профилактика заражения
Для максимальной защиты своего организма следует проводить следующие профилактические мероприятия, не допускающие попадание в организм вируса гепатита В:
- Своевременно прививать детей и взрослых по схеме, разработанной ВОЗ.
- Отказаться от вредных привычек (алкоголь, курение, наркотики).
- Соблюдать элементарные правила личной гигиены (чистить зубы только своей щеткой, бриться своим станком и т.д.).
- Отказаться от посещения сомнительных заведений, в перечень которых входят маникюр, педикюр, и прочее.
- Сбалансированно питаться, принимая ежедневную дозу микроэлементов и витаминов.
- Не нагружать печень лишним приемом лекарственных средств. В качестве аналога можно перейти на гомеопатические средства.
- Рожать малыша следует в родильных домах под присмотром врачей.
Прогноз
При хронической форме болезни людям предписана диета на всю жизнь, которая исключает прием алкоголя и курение. Частой причиной летального исхода служат цирроз печени и раковые образования.
Переболев, человек приобретает пожизненный иммунитет к данной болезни. Существует мнение, что вирус до конца не выводится из организма, а лишь пребывает в стадии ремиссии. Но доказательств, как и опровержений этому нет.
Интересно, что существует много легенд и неправдоподобных слухов о том, как заражаются данной болезнью, с кем можно контактировать, а с кем нет и прочее. Например:
- С носителем вируса можно общаться, иметь тактильный контакт, так как он передается через биологические жидкости. Условие одно: должна быть целостность кожных покровов. Воздушно-капельным путем возбудитель не передается.
- Контактные виды спорта допускаются при условии разрешения лечащего врача и отсутствия травмоопасности.
- Заразиться можно в любое время, даже если соблюдены все нормы здорового образа жизни.
- Гепатит В излечим. Чем раньше начнется лечение, тем больше шансов на выздоровление пациента.
Читайте также:


