Лечение при гриппозном отите
Острое воспаление среднего уха является довольно частым осложнением гриппозной инфекции. Указать, в каком проценте случаев среднее ухо поражается при гриппе, не представляется возможным, ибо частота отита вариирует в зависимости от характера эпидемии. С бактериологической и эпидемиологической точки зрения к гриппозным отитам следует относить только те, которые возникают во время эпидемического распространения вирусного гриппа.
В этиологии гриппозного отита главную роль играет гриппозный фильтрующийся вирус, попадающий в ухо, невидимому, гематогенным путем. В пользу гематогенного пути инфекции говорит одновременное появление характерных для гриппа кровоизлияний и пузырьков на коже слухового прохода, барабанной перепонке и в слизистой среднего уха. Нередко одновременно также имеет место и заболевание внутреннего уха. К гриппозной инфекции может присоединяться вторичное инфицирование обычными патогенными микробами из носоглотки через евстахиеву трубу. При таком симбиозе токсические свойства патогенных микробов повышаются. Наряду с тяжелой формой воспаления среднего уха, при гриппе наблюдаются и более легкие формы — типа обычных отитов, Тяжесть отита далеко не всегда соответствует тяжести гриппозного заболевания. Нередко при сравнительно легком течении гриппа у больного развивается очень тяжелая форма отита; бывают и обратные соотношения.
Наиболее типичной, даже специфической клинической формой заболевания среднего уха является геморрагическая. Геморрагический характер воспаления сказывается в резком расширении кровеносных сосудов, в образовании экстравазатов в наружном ухе, в барабанной перепонке и в полостях среднего уха. Под эпидермисом барабанной перепонки или наружного слухового прохода образуются пузырьки с кровянистым содержимым (myringitis bullosa haemorrhagica, otitis externa haemorrhagica). После прободения барабанной перепонки появляется сукровичный (геморрагический) экссудат в небольшом количестве. По мере развития процесса в среднем ухе отделяемое приобретает все более гнойный характер и становится обильным, а иногда и профузным, как при отитах другой этиологии.
В начале гриппозного отита больные испытывают сильные боли в ухе, головные боли, нередко невралгические боли по ходу ветвей тройничного нерва и большого затылочного нерва. Одновременно отмечается резкое понижение слуха, шум в ухе; иногда больные жалуются на головокружение и тошноту. Все эти явления Сопровождаются общим недомоганием, высокой температурой, а иногда и ознобом. Реже в течение заболевания появляется парез лицевого нерва.
Наряду с бурным началом, при гриппе бывают отиты со слабо выраженными субъективными симптомами.
В редких случаях после острого начала отита в течение 3—5 дней заболевание принимает абортивный характер и наблюдается быстрое обратное развитие процесса. Чаще всего отит принимает сразу бурный характер, с общими тяжелыми явлениями. Односторонний, а иногда и двусторонний отит чаще является осложнением гриппа в разгаре его течения, реже в начале или в конце заболевания.
При отоскопии видны либо указанные выше кровянистые пузыри на стенках слухового прохода и барабанной перепонки, либо очень выпяченная темно-красная барабанная перепонка с синеватым оттенком.
Другой характерной особенностью гриппозного отита является частая локализация процесса преимущественно в надбарабанном пространстве. При этом отоскопические изменения обнаруживаются только в pars Shrapnelli и в прилегающей части кожи слухового прохода. Pars tensa перепонки может быть почти нормальной. Как показывает опыт, последнее обстоятельство часто вводит в заблуждение 'врача и отит своевременно не распознается. Поэтому нужно обращать при отоскопии особенное внимание на pars Shrapnelli и на кожу слухового прохода.
Прободение барабанной перепонки часто локализуется в задне-верхнем квадранте.
Сравнительно часто наблюдается выпячивание слизистой оболочки через перфорационное отверстие в виде сосочка. Зачастую с первых дней заболевания развиваются реактивные явления со стороны покровов сосцевидного отростка. После спонтанного прободения барабанной перепонки невралгические боли (головная боль, а также оталгия) могут еще долго держаться. В таких случаях заболевание принимает иногда тяжелое течение вследствие вовлечения в процесс (особенно при локализации воспаления в аттике) сосцевидного отростка. В относительно ранних стадиях гриппозного отита имеется болезненность и припухлость в области сосцевидного отростка, а при отоскопии наблюдается симптом нависания задне-верхней стенки в костной части наружного слухового прохода.
Симптомы и течение отита в различные эпидемии гриппа отличаются рядом характерных особенностей; это относится также к мастоидиту. По данным Д. М. Рутенбурга, в эпидемию 1927—1928 гг., когда не было еще ни сульфаниламидов, ни пенициллина, из наблюдавшихся им 193 больных оперативное вмешательство было предпринято у 40%, причем у 70% оперированных имели место внутричерепные осложнения.
С. М. Компанеец описал особенно злокачественную форму гриппозного отита, при которой смертельные внутричерепные осложнения (синустромбоз с септико-пиемией, менингит, абсцесс мозга, энцефалит) иногда развивались уже в первые дни заболевания. Следовательно, в этих случаях инфекция проникла в полость черепа без переходного этапа — эмпиемы сосцевидного отростка — через мало нарушенную кость, по преформированным путям.

Острый средний отит — воспалительное заболевание среднего уха, которое характеризуется болевым симптомом, раздражительностью, лихорадкой и наличием серозного или гнойного выпота. Заболевание, как правило, является следствием дисфункции евстахиевой трубы при вирусной инфекции верхних дыхательных путей. По статистике, постгриппозный отит поражает 80% лиц, страдающих ОРВИ.
Причины
Основная причина развития — воспаление носоглотки, вызванное вирусной инфекцией. Вирусы создают благоприятные условия для активизации патогенных бактерий. Чаще это пневмококк и гемофильная палочка. Воспаление может быть вызвано катаральными бактериями, которые при обычных обстоятельствах не являются патогенными.
Факторы риска
В группе повышенного риска находятся младенцы и дети дошкольного возраста. У новорожденных в возрасте до двух недель заболевание может вызываться стрептококком, энтеробактериями и хламидиями. В таком возрасте отит протекает с выраженной лихорадкой и осложняется септическими явлениями. Взрослые с рецидивирующим средним отитом, болеющие чаще двух раз в год, должны наблюдаться отоларингологом. В этом случае нужно пройти тщательное обследование, чтобы исключить серьезные заболевания, вызывающие механическую обструкцию евстахиевой трубы. Это могут быть доброкачественные или злокачественные опухолевые процессы.
По версии всемирной врачебной организации, выделяют следующие группы предрасполагающих обстоятельств:
- дети младшего возраста;
- лица, склонные к аллергическим заболеваниям;
- негативное воздействие окружающей среды (дым и другие раздражители дыхательных путей);
- острая пища, приправы, соусы, перец, а также некоторые средства по уходу за ротовой полостью;
- гастроэзофагальная рефлюксная болезнь (отрыжка кислым желудочным содержимым);
- иммунодефицитные состояния;
- искусственное вскармливание;
- пользование соской;
- частые катаральные процессы носоглотки.
Диагностика
Диагностический план обследования состоит из учета характерных клинических симптомов, отоскопических данных и лабораторных анализов. Это позволяет назначить обоснованное лечение, включающее антибиотики. Характерным клиническим признаком является острая, распирающая боль в ухе. Обычно она носит локализованный характер и не имеет иррадиации. Болевой симптом сопровождается температурой 39 градусов и выше.
Строгие диагностические критерии имеют инструментальные исследование. При отоскопии выявляются признаки покраснения и выпячивания барабанной перепонки, а также серозные или гнойные выделения из среднего уха. В крови определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево. Только учитывая все диагностические критерии, можно поставить диагноз острого среднего постгриппозного отита.
Ограничения антибактериальной терапии
Антибактериальное лечение назначается взрослым и детям старше шести месяцев с выраженным болевым симптомом, высокой температурой тела и гнойными выделениями из среднего уха. Антибиотики назначаются в таблетированной форме. Продолжительность лечения составляет 10 дней. Препаратом выбора является аугментин.
При неэффективности лечения назначается внутримышечное введение медикаментозных препаратов. Применяют лекарственные средства, хорошо проникающие в ткани среднего уха. К ним относится цефтриаксон, клиндамицин. В тяжелых случаях приходится прибегать к вскрытию барабанной перепонки хирургическим методом.
Если течение протекает без серьезной клинической симптоматики, можно ограничиться назначением антибиотиков в течение 5-7 дней. Лица, болеющие отитом без повышения температуры тела, подлежат наблюдению без приема антибиотиков.
Осложнения постгриппозного отита
Существует два достаточно редких осложнения: временная потеря слуха и нарушение анатомической целостности барабанной перепонки. У детей это приводит к задержке речевого развития. Поэтому такие дети подлежат тщательному отоларингологическому обследованию. При повреждениях барабанной перепонки проводится тимпанопластика хирургическим методом. Консервативные мероприятия неэффективны.
Профилактические мероприятия
Профилактикой заболевания является своевременное и правильное лечение острых вирусных заболеваний носоглотки, повышение иммунитета, закаливание организма и сезонная вакцинация.
Рутинные профилактические мероприятия, такие как беруши, повязки, отказ от купания, не являются необходимыми для детей и взрослых в любом возрасте.
Простуды или грипп могут вызвать осложнения на уши. Это происходит из-за нарушения функционирования иммунной системы и появления воспалительных процессов. Негативные ощущения, как правило, проявляются как боль (резкая или, напротив, тянущая), иррадиирущая в височную область. В ушах появляется шум, происходит явное снижение слуха. В случае, когда у человека заложило ухо при гриппе либо уши болят, то основная опасность заключена в том, что заболевание может привести к серьезным последствиям, вплоть до потери слуха. Именно поэтому при проблемах с ушами во время гриппозной инфекции нужно обязательно сказать об этом лечащему врачу.
Причины
Боль в ушах при простуде или инфекции связана с развитием процесса воспаления плюс присоединяется бактериальная флоры.
Врачи отмечают, что слизь, скапливающаяся в носоглотке, является излюбленной средой для активного размножения бактерий. Причиной сильных болей в ухе может являться развитие следующих патологий:
- отит (острый катаральный или гнойный);
- гайморит;
- синусит.
Чаще всего эти патологии проходят с выделениями жидкости из ушей, понижением слуха, мигренью. Лечение нужно начинать безотлагательно. Если затянуть, то процесс может развиться дальше и вызвать осложнения не только слуха, но и головного мозга.
Как грипп провоцирует воспаление уха

Отит может быть диагностирован на фоне огромного количества респираторных заболеваний, но грипп – это лидер. Вирусная инфекция поражает организм, серьезно понижая защиту организма, и иммунная система не справляется с болезнетворными бактериями, которые всё время зарождаются в ушах.
Эти бактериальные организмы блокируют отток жидкости в ушах, и в результате ликвор скапливается. Внутри ушных раковин возникает прекрасная среда для размножения опасных организмов, так как там становится тепло, грязно и влажно. Именно таким образом и развивается отит при гриппе.
Врачи называют следующие категории людей, которые больше всего могут пострадать от отита при гриппе:
- Люди возраста 60 лет и выше.
- Беременные и кормящие женщины.
- Астматики.
- Маленькие дети.
- Пациенты, страдающих от заболеваний в хронической форме.
- Злоупотребляющие курением и алкоголем.
- Категории граждан с пониженным иммунитетом.
Лечение

Что же делать, если присутствует заложенность в ушах? Врач подбирает курс терапии индивидуально под пациента, с учетом его возраста, стадии и формы заболевания. Также квалифицированный врач должен обязательно считаться с наличием сопутствующих заболеваний у пациента.
Традиционная медикаментозная терапия предусматривает назначение следующих медикаментов:
- Антибиотики. Они должны использоваться обязательно в борьбе с болезнетворными бактериями. Одним из наиболее эффективных препаратов при ушных проблемах является Амоксиклав. Лечение им должно быть не менее недели. Но очень важно помнить, что нельзя применять антибиотики самостоятельно без назначения врача!
- Витамины назначаются для поддержки ослабленного организма и наполнения его полезными элементами.
- Сосудосуживающие капли в нос необходимы для расширения слуховой трубки. Они помогут процессу оттока гноя.
- Жаропонижающие лекарства при наличии высокой температуры, вызванной отитом.
- Назначение обезболивающих препаратов при сильной ушной боли, которую невозможно терпеть.
- Ушные капли. Важно, чтобы они были на спиртовой основе. Капать такое средство нужно не реже, чем дважды в день.
Народные средства

В домашних условиях ушную боль можно лечить методами традиционной медицины.
Наиболее эффективными народными рецептами для лечения отита являются:
При отите запрещено закапывать в ушную раковину спирт в чистом виде, так как боль только и может сделать ожог ушной полости и делать теплые компрессы при нарыве с гноем.
Возможные осложнения

Если после гриппа болит ухо, нужно без промедления начинать лечение. В противном случае отит перейдет в гнойную форму, что грозит большой интоксикацией организма, болями и обильным оттоком гноя из ушей.
В случае, если больной потерял слух из-за прогрессирующего гнойный отит, то больному понадобится прокалывать барабанную перепонку, чтобы не допустить проникновения гноя во внутричерепные оболочки.
Еще одно серьезное последствие отита, развившегося на фоне гриппа – это переход болезни в форму хронической. Это может вызвать постоянные воспаления ушей и даже привести к потере возможности слышать.
Еще более серьезные осложнения после отита связаны с развитием внутривисочных и внутричерепных болезней:
- паралич лицевого нерва;
- менингит;
- внутричерепной абсцесс;
- мастоидит;
- энцефалит;
- гидроцефалия.
Таким образом, ушные осложнения после перенесенного гриппа могут быть очень серьезными. Лечить их нужно сразу и только по протоколу, составленному специалистом.

Органы чувств помогают человеку ориентироваться в пространстве, воспринимать мир во всем его разнообразии и обеспечивают безопасность существования. Слух относится к важнейшим из ощущений, и если он резко снижается или теряется хотя бы на одно ухо – это всегда серьезная проблема, социальная и медицинская. Наиболее распространенными причинами потери слуха являются возрастные изменения, связанные с воздействием звука и шума, а также инфекционно-воспалительные поражения слухового анализатора, начиная с наружной, звукопроводящей его части, завершая воспринимающими зонами, где расположен вестибулярный аппарат.
Без полноценной диагностики и своевременной терапии данная патология может затянуться на многие месяцы, принимая хроническое и рецидивирующее течение, приводит к развитию осложнений и снижению слуха, вплоть до полной глухоты и инвалидности. Но если острые симптомы отита еще заставляют пациентов идти к врачу, то хронический отит лечат далеко не все. Для того чтобы разработать полноценное и правильное лечение отита (воспаление уха), необходима многоэтапная профессиональная диагностика, основывающаяся не только на анализе всех жалоб и осмотре, но и на данных различных исследований.
Содержание статьи
Методы диагностики отита
Необходимо провести целый ряд диагностических процедур и обследований, выполняемых при обращении к ЛОР-врачу. Диагностика начинается с выявления жалоб и проведения осмотра невооруженным глазом и при помощи приборов – рефлектора, отоскопа, а также изучения видимых структур уха с использованием отоскопа. При помощи приборов оценивают состояние ушной раковины, кожи наружного уха, хряща и слухового прохода, а также видимой части барабанной перепонки, определяют количество серы и ее цвет, наличие пробок.
Применяют методики оценки слуха и состояния барабанной перепонки (тимпанометрия с рефлектометрией), при наличии гнойного или иного отделяемого проводят его посев и анализ с выявлением возбудителей, определением чувствительности их к антибиотикам. Если обнаружен отит, лечение и симптомы его оценивает и разрабатывает исключительно врач, самолечение недопустимо.
В процессе диагностики важно не только выявить воспаление, но и определить его форму и локализацию, какие структуры уха затронуты, имеются ли осложнения и сопутствующие патологии, которые могут повлиять на терапию.

Как лечить отит наружного уха
Чем лечится отит в подобных случаях? Традиционно применяется местная терапия в виде капель, турунд с лекарствами или физиотерапевтические процедуры (стимулирующие, прогревающие, регенерирующие методики). Только при неэффективности перечисленных мер прибегают к системной терапии – назначению лекарственных препаратов внутрь или в виде инъекций. Вопрос о том, как вылечить отит данной формы решает ЛОР-врач, он назначает капли или мази при патологии кожи в области ушной раковины (с антибиотиками, противовоспалительными и гормональными компонентами). Если проявления наружного отита сопровождает повышение температуры, показан прием жаропонижающих в возрастных дозировках, при бактериальном процессе используются пероральные антибиотики.
При грибковой природе инфекции (установленной данными посевов и клинической картиной) врач определяет как лечится отит — при помощи наружных или внутренних препаратов с противогрибковыми компонентами.
Не стоит практиковать различные народные и домашние способы устранения воспаления, особенно если причинами стали абсцесс или фурункул. Запрещено их выдавливать или обрабатывать настойками, делать примочки. Самолечение грозит опасными осложнениями с распространением гноя на внутреннее ухо и даже в полость черепа. Любые рецепты народной медицины стоит обсуждать с врачом, в некоторых случаях они могут быть противопоказаны, особенно при наличии аллергической природы воспаления.

Как лечить отит среднего уха
Острый средний отит наиболее типичен для детей, хотя от него могут страдать и взрослые, у которых заболевание может протекать в хронической форме с периодами обострений. Его возникновение связывают с развитием ОРВИ, гриппа или обострения инфекционных и воспалительных процессов носоглотки. Заболевание имеет характер осложнения, вторичного процесса на фоне ослабления общей иммунной защиты или снижения местной резистентности слизистых оболочек. Способствуют формированию симптомов отита переохлаждение, ненадлежащий уход за ушами, хронический насморк, злоупотребление спреями и каплями с сосудосуживающими веществами.
Распространенной причиной отита является проникновение в полость уха инфекции восходящим путем — из носоглотки при ОРВИ или аденоидите, синусите. Редко занос микробов происходит с током крови или лимфы из отдаленных очагов. В подобной ситуации лечить отит можно как консервативными методами, за счет использования местных и системных лекарственных препаратов, так и оперативно, при риске прорыва гноя в полость черепа и нестерпимой боли.
Часто острый средний отит проявляется повышением температуры и общим недомоганием на фоне резкой и сильной боли в области уха, с одной стороны или сразу с двух. В процессе скопления жидкости и отека в полости уха понижается слух, особенно сильно на пике процесса, при перфорации перепонки и оттоке гноя при адекватном лечении постепенно этот симптом исчезает. В отсутствие каких-либо лекарственных мер при использовании народных методов возможно развитие осложнений и стойкой потери слуха. Только врач может назначить лечение при среднем отите (воспалении среднего уха).
В первую очередь назначают антибиотики широкого спектра действия. В дополнение к ним применяют ушные капли с противовоспалительным, обезболивающим и антисептическим эффектами.
При угрозе распространения процесса, прорыве гноя в полость черепа или наличии особых показаний лор-врач может прибегать к хирургическому лечению – проколу перепонки (парацентезу) для оттока гноя из барабанной полости, на фоне продолжения всех необходимых лечебных мероприятий.

Чем лечить отит внутреннего уха (лабиринтит)?
Поражение внутреннего уха не возникает внезапно, обычно это осложнения воспалительного процесса в области барабанной полости, чаще вирусного характера. Основными симптомами являются общее тяжелое состояние, приступы головокружений или постоянное их наличие, боли и снижение слуха, проблемы с равновесием и координацией. Основное условие терапии – это госпитализация в стационар и педантичное соблюдение всех назначений врача. Чем лечить ушной отит в данном случае:
- препараты для устранения головокружений;
- противовоспалительные средства нестероидного ряда;
- средства для улучшения кровотока в области улитки и нерва;
- антибиотики для подавления инфекции внутрь или инъекционно.
Запрещены какие-либо попытки коррекции данной патологии народными методами, это опасно!
Физиотерапия при отите: чем лечить воспаление уха
В стадии стихания заболевания и на этапе реабилитации важным моментом в лечении является физиотерапия.
Возможно как посещение поликлиники с использованием стационарных профессиональных аппаратов для физиотерапии, так и применение некоторых портативных аппаратов и методик в домашних условиях. Целью является подавление воспаления и устранение отека, активизация тканевого кровотока и процессов восстановления пораженных тканей, нормализация или возвращение слуха.
Наиболее часто применяют следующие методики.
Электрофорез – местное введение лекарственных препаратов с помощью постоянного тока. При этом лекарственные эффекты сочетаются с лечебным эффектом постоянного тока (активизация обмена веществ, противовоспалительное действие).
Пневмомассаж проводится особыми аппаратами, воздействующими на область уха; за счет колебаний давления в допустимых безопасных пределах улучшается кровоток и восстановительные процессы, активнее осуществляется отток жидкости из барабанной полости.
Магнитотерапия обладает хорошим противоотёчным, обезболивающим и противовоспалительным эффектом, стимулирует процессы регенерации.
Облучение гелий-неоновым лазером способствует расширению кровеносных сосудов, ускорению кровотока, повышению местного иммунитета.
Ультрафиолетовое облучение (УФО) обладает выраженным бактерицидным эффектом за счёт действия на клеточную стенку микроорганизмов, умеренно расширяет кровеносные сосуды, ускоряя кровоток.
УВЧ-терапия – воздействие на ткани электромагнитного поля с определенной частотой магнитных колебаний. Оказывает разогревающий эффект, улучшает циркуляцию крови и лимфы, стимуляцию заживления поврежденных участков, регенерацию слизистых, способствует рассасыванию воспалительных инфильтратов.
В каждом конкретном случае, когда выявлен отит, как лечить его при помощи физиотерапии решает только специалист-физиотерапевт, совместно с ЛОР-врачом.

Как быстро вылечить уши у детей
Отит относят к числу распространенных детских заболеваний, до 80% детей в разной возрастной категории хотя бы раз в жизни переносили острый отит. Пик заболеваемости приходится на ранний детский возраст до 3 лет, когда анатомические особенности органа слуха предрасполагают к распространению воспаления из носоглотки на полость среднего уха.
Наиболее тяжело переносят дети острое воспаление в области среднего уха в раннем возрасте. Нередко отиты имеют рецидивирующий характер на фоне снижения иммунитета, проблем с носоглоткой, увеличения аденоидов, в результате частых контактов с инфекциями. Подсказать ответ на вопрос, как избавиться от отита навсегда у малышей, поможет опытный лор-врач или иммунолог. Необходимы и другие меры: санация носоглотки, устранение аденоидных разрастаний, лечение аллергических и других заболеваний.
Нередко в комплексной терапии отита у детей комбинируют как местные, так системные препараты, в том числе иммуностимулирующие, используют в период ремиссии физиотерапию и различные методики санаторно-курортного лечения. Нередко помогает в избавлении от рецидивирующих отитов и хронического воспаления исключение аллергенных продуктов и внешних раздражающих воздействий на орган слуха детей, закаливающие и оздоровительные мероприятия, строгий режим дня и питания. После 6-7 лет вопрос от том, как вылечить отит уха у малышей уже не поднимается, проблема постепенно исчезает по мере созревания лимфатического носоглоточного кольца, постепенного регрессирования аденоидных разрастаний и формирования иммунитета к перенесенным детским инфекциям и повышения устойчивости к ОРВИ.
Задать вопрос врачу

Грибковый отит в официальной медицине называется отомикоз, что с латинского переводится как грибок в ухе. Сразу становится понятно, что болезнь поражает непосредственно ткани ушной раковины, включая слуховой проход, а также кожные покровы за ухом.
В большинстве регистрируемых случаев задействованными оказываются органы наружного уха, реже заболевание захватывает средние и внутренние области. Поэтому, разбирая заболевание, в основном рассматривается наружный грибковый отит.
Грибковый средний и послеоперационный отит, а также менингит – дело профессионалов и лечится только стационарно. Болячка может захватить сразу оба органа слуха или только один.
Возбудитель и пути передачи
Микроорганизмы проникают внутрь из-за систематического повреждения эпидермиса уха при удалении скопившейся ушной серы.
Как и любая инфекции, грибковый отит не возникает сам по себе. Чаще всего причиной всему становятся:
- микотическая атака плесневелых грибов рода аспергилла;
- разросшиеся дрожжевые кандидозные колонии;
- проникновение других редких штаммов.
Aspergillus — аэробный плесневелый гриб, который насчитывает более 200 разновидностей. Представляет собой мохнатые колонии, меняющие цвет в ходе развития. Они быстро растут на благоприятной среде и размножаются спорами. В результате жизнедеятельности выделяют много токсических веществ. Стойки к неблагоприятным внешним воздействиям.
Candida – дрожжеподобный представитель грибного царства. Характеризуется стремительной контагиозностью. В отличие от плесени не образует мицелий (корней), размножается клеточным делением высокотоксичен.
В организме человека с пониженным иммунитетом любые грибки способны паразитировать в кровотоке и внутренних органах, вызывая необратимые состояния.
Чрезвычайно вкусной для них является питательный секрет, образующийся вместо недостающей серы, от которой почему-то все основательно пытаются избавиться. Но не только этот факт провоцирует размножение. Близость кровеносных сосудов, теплое и постоянно увлажненное состояние ушей в какой-то степени тоже способствуют возникновение недуга.
Патогенные микроорганизмы при отомикозе передаются при:
- несоблюдении правил личной гигиены: купании в метах несанкционированных пляжей с неисследованной санитарной службой водой, недостаточности гигиенических процедур после купания;
- длительной антибиотикотерапии с употреблением ушных капель;
- облучении больных, лечащихся от злокачественных новообразований.
Заразен или нет микотический отит? Однозначно сказать нельзя. Место локализации довольно специфично. Едва ли кто-то умудриться ковыряться в ухе всей семьёй одной ватной палочкой или использовать предметы ухода непосредственно от заболевшего. Вывод: грибковый отит мало контагиозен, но очень опасен.
Почему возникает
Виды грибковой микрофлоры в рядовых условиях находятся на поверхности кожи и слизистых, прекрасно уживаясь с нами и не причиняя никакого вреда. Однако, как только обстановка усложняется, попавшие извне грибки переходят в наступление. Для того, что бы расцвел грибковый отит, необходимы способствующие факторы.
- Во–первых, к ним относится всё, что связано с ослаблением защитных сил организма (иммунитета): частые простудные и хронические заболевания с участием носоглотки, травмирование, падание инородных тел, аллергические проявления, послеоперационный период на органах слуха.
- Во–вторых, дисбаланс в обменных процессах и избыток содержания глюкозы в крови (сахарный диабет независимо от типа).
Как проявляется
Клиника грибкового поражения уха, не зависимо от типа возбудителя, примерно одинакова.
- Характерно острое начало:
- при поражении кандидами – жидкое течение из уха (беловато-желтых, тёмно-коричневых, почти черных тонов); при аспергиллезе – образование корочек-чешуек и ушных пробок
- постепенно усиливающийся зуд;
- пульсирующая боль;
- ощущение односторонней (двусторонней) заложенности.
- Довольно быстро медики констатируют:
- присоединение гиперемии ушной раковины, слизистой слухового прохода;
- головокружение и отечность;
- сужение слухового канала;
- уплотнение выделяемого экссудата;
- чувство распирания и нахождения внутри уха инородного тела;
- снижение слуха;
- повышение температуры тела до субфебрильных значений;
- болезненность за ухом;
- ухудшение общего состояния: вялость, головная боль, отсутствие аппетита.
Если не проявить должного внимания и не проконсультироваться у врача, а ещё того хуже заниматься самолечением, грибки оккупируют барабанную перепонку, заполняя её нагноениями и уплотнениями, которые формируют отверстия (перфорациею) и эрозии.
Болезнь часто носит хронический характер с чередованием улучшения и ухудшения состояния (рецидивами). При неблагоприятном течении опасность подхватить осложнения велика.
Важно! Не упустите время первых симптомов и постарайтесь как можно быстрее обратиться к доктору. На прием к отоларингологу попасть легче, чем в последствие справиться с инфекцией.
Диагностика
Достоверные данные о разновидности грибков, их количестве и чувствительности к препаратам получают с помощью грамотно проведенных комплексных диагностических мероприятий в условиях поликлиники.
Кроме визуального осмотра, абсолютно необходимы лабораторные исследования: специфические — микроскопические (посев отделяемого экссудата), экспресс-диагностика гриба снаружи, обследование на наличие бактерий, а также общие – анализы крови и мочи.
Хотим предупредить, что специальной подготовки для визита к врачу не нужно. Достаточно самостоятельно не проводить никаких процедур в полости уха и не принимать таблеток.
Лечение грибкового отита
Терапия отомикоза — это комплекс мер, направленных на уничтожение паразитирующей флоры, восстановление функций органа и полное выздоровление. К каждому подвиду инфекции нужно подобать эффективное лекарство, как правило, наружного применения.
Медикаменты этой группы требуют предварительной обработки ушной полости. Манипуляцию проводит медицинский работник, очищая её антимикотиками от разросшегося грибка специнструментами. В ходе лечения предполагается периодическая сдача контрольных анализов через месяц.
Наиболее популярные и действенные препараты перечислим в таблице ниже. Они, кстати, отпускаются без рецепта.
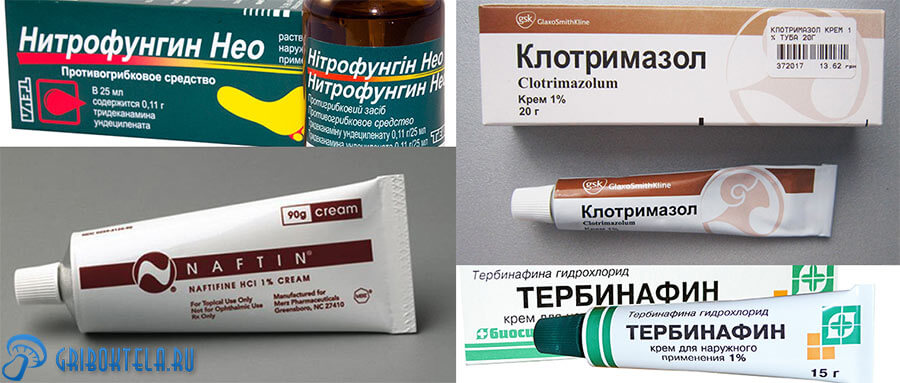
| Наименование, торговое название | Действие, способ применения и хранения | Дозы | Противопоказания |
| Хлорнитрофенол – активное вещество препаратов: нитрофунгина, нитрофунгина-тева, нихлофена. Флакон 25 мл. | Спиртовой 1%-ный раствор лимонного цвета — обладатель ярко выраженных противогрибковых и антибактериальных свойств. Жидкостью хорошенько сдабривают ватную или марлевую турунду (скрученную полоску), помещают её в ухо на 5-10 минут. Если степень поражения значительна, то раствор необходимо развести пополам с водой. Храниться в холодильнике, в недоступном для детей месте. Вскрытый флакон – в соответствии с инструкцией. | Дважды-трижды в сутки до снятия всех симптомов. Затем 1-2 раза в неделю не менее 1 месяца. Чтобы грибок не вернулся с целью профилактики с кратностью до 2-х раз в 7 дней дополнительно до 1,5 месяцев. | Индивидуальная непереносимость, беременность, кормление грудью |
| Клотримазол (кандид) в форме 1% раствора, мази и крема. Упаковка содержит 15-25 миллилитровый флакон и пипетку, туба – 20-40 гр. | Антимикотическое лекарственное средство. Закапывают или размещают в ушное отверстие, затем закладывая ватным шариком на 5-7 минут. После употребления нужно вымыть руки и поставить лекарство в прохладное, темное и недоступное для света место. | По 3-5 капель утром и вечером курсом от 2 до 4-х недель. | Уменьшает действие нистатина и тербинафина. Не желателен в начале беременности и при грудном вскармливании. Противопоказан при аллергической реакции на составляющие препарата. |
| Нафтифин в креме и растворе (экзодерил, мизол, микодерил ) | Оказывает не только фунгицидное и антибактериальное, но и противовоспалительное действие. Показывает отличные результаты в борьбе с плесневелой микрофлорой, а при кандидозе активен только для некоторых штаммов. Закладывают в уши на ватной турунде. | На 5-8 минут дважды в день, в течение 14 дн. Когда признаки заболевания исчезнут продолжают использовать следующие пару недель для закрепления результата. | Нельзя применять на открытую рану. С особой осторожностью показан кормящим и беременным женщинам. |
| Тербинафин (тербикс, бинафин, ЭКО-тербин),мазь, крем, гель, спрей). | На обработанную и подсушенную поверхность кожных покровов накладывают так, чтобы они достаточно увлажнились. Возможно употребление под повязку на более длительный промежуток времени. | 1-2 раза в сутки в течение 2-4 недели. Для излечения от кандидоза – 1-2 недели. | Детям до 12 лет, декретницам. |
Грибковое поражение ушей можно устранить, применяя per os (через рот) в виде капсулированных форм:
- При кандидозной атаке – 2-4/ сутки флуконазол по 50-200 мг/14 дней;
- При плесневелой – итраконазол дозой 200 мг единожды в день курсом 2 недели, затем дополнительно 2-4 недели; тербинафин – 250 мг.в сутки в течение не менее 16 дней с перерывом (по необходимости) в недельный срок.
Эффективность лечения подтверждается анализами.
Читайте также:


