Ложат ли в больницу детей с гепатитом в
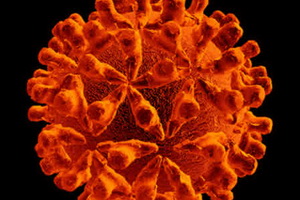
Инфекционное поражение печени вирусным гепатитом В протекает достаточно тяжело и может давать многочисленные осложнения, среди которых можно отметить цирроз печени и стеноз желчных протоков. Опасность заражения присутствует при прямом контакте с кровью. С водой и пищевыми продуктами вирус этого типа не передается. Риск заражения гепатитом В возникает при использовании нестерильного медицинского инструментария, например, в стоматологии. Часто болеют лица, зависимые от наркотиков.
Желтуха — один из важнейших симптомов воспаления печени. Чаще всего она проявляется при гепатите В.
Причины гепатита В и пути заражения
Основная и единственная причина гепатита В — это заражение вирусом. Он устойчив во внешней среде: например, в пятне крови на бритве он может прожить больше 4 суток. А при замораживании остается жизнеспособным до 10—15 лет. Погибает вирус гепатита В только при специальной обработке, например, длительном кипячении.
Доказано, что через грязные руки, зараженную воду, инфицированные продукты подхватить гепатитом В и С невозможно. Инфицирование может произойти только через кровь. Пути передачи могут быть естественными и искусственными.
К искусственным относятся чаще всего медицинские пути: переливание крови, недостаточно стерильный инструмент, используемый, например, для забора крови. Но это сейчас маловероятно, поскольку используются одноразовые инструменты.
Также может произойти инфицирование при инвазивных методах исследования, например при проведении ФГДС (обследовании желудка с помощью зонда), осмотре на зеркалах при посещении гинеколога. Все врачи знают об этих рисках, так что обработка инструментария проводится очень тщательно, ведется постоянное наблюдение со стороны Роспотребнадзора. Искусственные пути передачи гепатита тщательно контролируются.
Более вероятны естественные пути передачи вируса. Когда речь идет о гепатите В, это половой путь передачи. К гепатиту С это относится в меньшей степени.
Гепатитом С заразиться в быту вряд ли реально, поскольку должна быть очень высокая доза инфекта, проще говоря, большое количество крови инфицированного человека должно попасть на открытую рану другого человека.
Заражение вирусом гепатита В в быту более реально. Маникюрные наборы, зубные щетки, ножницы для стрижки, даже посуда могут стать источником инфицирования.
Как еще передается гепатит В?
Многие пациенты не знают о том, как передается гепатит В. Пути заражения — любые раневые поверхности. Вирус передается точно так же, как и гепатит С, — через кровь. Например, при использовании необработанных многоразовых медицинских и парикмахерских инструментов. Вот только если для заражения гепатитом С необходимо, чтобы в организм проникло много возбудителей, то заболеть гепатитом В можно, даже если в кровь попала микроскопическая доза вирусов. Например, достаточно просто уколоться шприцем, которым пользовался больной. Также при гепатите В риск заражения половым путем гораздо выше. Стать носителем вируса рискует даже ребенок. Больная мать может передать инфекцию младенцу при родах.
Можно ли заразиться гепатитом В даже при комарином укусе? Нет, это миф. Ответ на вопрос о том, можно ли заразиться гепатитом В при укусе кровососущего насекомого, возможен только один. Отрицательный. Ни одно насекомое не является носителем и переносчиком данной инфекции.
Заражение гепатитом В

После того, как произошло заражение гепатитом В, инфекция с током крови проникает в печень и поселяется в ее клетках. Собственные иммунные клетки организма распознают зараженные участки печени и начинают их уничтожать.
С током крови вирус гепатита В может попасть в другие органы, вызывая внепеченочные проявления с поражениями щитовидной железы, суставов, сосудов (при этом появляется характерная геморрагическая сыпь). Иногда человек просто является носителем вируса, а сам не болеет. Но чаще недуг проявляется очень тяжело, сильно поражает печень и даже пищеварительный тракт.
Симптомы гепатита В
Инкубационный период длится до полугода. Бывают случаи, когда симптомы гепатита В появляются только через год после заражения, так как доза попавших в кровь вирусов была небольшой.
Болезнь развивается постепенно: все чаще и чаще беспокоит утомляемость, снижается аппетит, повышается температура. Затем пациенты замечают, что моча стала темной, стул обесцветился, появились неприятные ощущения в верхних отделах живота или в правом боку. Потом проявляется желтуха.
Как протекает гепатит В? Пациенты переносят заболевание гораздо тяжелее, чем гепатит С. У большинства развивается яркая желтуха, увеличивается печень, появляются боли в суставах, мышцах, кожная сыпь с сильным зудом по типу крапивницы, интоксикация, высокая температура тела, тошнота, рвота, снижается аппетит.
Длительность заболевания зависит от степени тяжести, а также состояния иммунной системы больного.
Последствия гепатита В
При возникновении подозрительных симптомов гепатита В нужно немедленно обратиться к врачу. Дело в том, что последствия гепатита В могут быть абсолютно непредсказуемыми. У зараженного может развиться так называемый молниеносный фульминантный гепатит — редкая, но очень тяжелая форма заболевания с выраженной желтухой, геморрагической сыпью, интоксикацией, печеночной недостаточностью.
Если больному вовремя не оказать помощь, возможно возникновение геморрагического синдрома — множественных внутренних кровотечений. Они появляются, когда из-за поражения печени вирусами ухудшается свертываемость крови.
При фульминантном гепатите также возможна печеночная кома (печень не может, как следует очистить кровь от токсинов, из-за чего пациент становится заторможенным, а потом впадает в кому). При данной форме гепатита прогноз крайне неблагоприятный и возможен летальный исход.
При каких условиях развивается тяжелая форма недуга? Зависит от состояния иммунитета пациента на момент заражения и дозы вирусов, попавших в организм.
А бывает, что пациент не замечает своей болезни? Недуги зачастую проявляются только слабостью и утомляемостью. А такие ощущения испытывает любой работающий гражданин. О своей болезни пациенты узнают совершенно случайно. Например, перед плановыми операциями больных всегда просят сдать анализы на гепатиты.
Какие последствия могут возникнуть, если гепатит В не лечить? Недуг очень опасен, так как может спровоцировать развитие цирроза и злокачественных опухолей печени. Однако стоит сказать, что осложнения возникают только при тяжелых формах заболевания, выраженной желтухе, печеночной недостаточности или длительном хроническом гепатите. Острый гепатит, если он протекает безжелтушно, не может спровоцировать быстрых грозных последствий.
Как скоро появляются осложнения гепатита В? Сложно сказать, в какие сроки формируются осложнения гепатита В. Тут все очень индивидуально: одни страдают циррозом печени уже в молодости, а другие до старости живут с хроническим гепатитом и никаких осложнений у них не проявилось. Могу только сказать, что чем раньше вы начнете лечиться, и чем строже будете следовать рекомендациям врача, тем больше у вас шансов никогда не столкнуться с осложнениями. Даже если болезнь уже перешла в хроническую форму, ее можно держать под контролем.
Гепатит В: какие анализы сдавать?
Разберемся с вопросом о том, какие анализы сдавать при гепатите В. Врачи выясняют возможные причины заражения, берут анализ мочи и кала. Но самое главное, конечно — выявление маркеров вируса гепатита В в крови.
Каковы особенности лечения заболевания?
При гепатите В врачи в течение полугода внимательно наблюдают за изменениями в анализах крови больного. Есть особые признаки, по которым профессионалы определяют, сможет ли человек поправиться самостоятельно или же болезнь грозит перейти в хроническую стадию. Если форма безжелтушная и пациент сам справляется с недугом, ему назначают гепатопротекторы, поливитамины, диету № 5, запрещают физические нагрузки.
Излечение у всех наступает по-разному, одним требуется больше полугода, а у других вирус в крови не обнаруживают уже через 2—3 месяца.
Если острый гепатит В проходит в легкой или среднетяжелой форме, то пациенты успешно выздоравливают самостоятельно. При желтухе, тяжелых формах или выраженных изменениях в крови пациента определяют в стационар.
Если болезнь перейдет в хроническую стадию? Назначают больному противовирусные препараты. Их принимают амбулаторно в течение полугода.
Как часто заболевание становится хроническим? Примерно 80% зараженных гепатитом В поправляется, а у 20% пациентов болезнь переходит в хроническую форму.
Можно ли повторно заболеть гепатитом В? После излечения у человека формируется пожизненный иммунитет.
Профилактика вирусного гепатита В
Существует специфическая профилактика гепатита В. Самый лучший способ защититься от вируса гепатита В — сделать прививку. В нашей стране всех малышей прививают от данного вируса в первый же день жизни. Так как детский иммунитет формируется постепенно, вакцинацию с целью профилактики вирусного гепатита В проводят в несколько этапов (сразу после рождения, в 1 месяц и в 6 месяцев). Детям, чьи матери больны гепатитом В, прививают в более сжатые сроки (в первый день, 1 месяц, 2 месяц и в годик).
Это крайне необходимая процедура, так как ребенку с рождения приходится контактировать с медицинскими инструментами. Прививку малыши переносят легко. Благодаря тому, что вакцина от гепатита В включена в Национальный календарь профилактических прививок, заболеваемость этим вирусом за последние годы снизилась в разы.
Диагностика гепатита В
Если проведена вакцинация от гепатита В, соблюдены сроки и кратность вакцинации, заболевания опасаться не стоит как минимум в течение 7—10 лет. По истечении указанного срока рекомендуется ревакцинация (повторное проведение прививок от гепатита В).
Если диагностика показала, что уже сформировался хронический гепатит В, то сам по себе в организме человека вирус погибнуть не может. Во внешней среде кипячение убивает вирус в течение получаса, автоклавирование при температуре 120 °С — в течение 45 минут. Также вирус подвержен воздействию перекиси водорода, хлорамина и других антисептических средств.
Заражение гепатитом через клопов, комаров и других насекомых невозможно, поскольку вирус в их организме нежизнеспособен.
Через посуду подцепить гепатит В теоретически возможно, так как для инфицирования требуется небольшая доза инфекта. Если слюна больного попадает на посуду, которой затем воспользуется другой человек, не помыв ее предварительно, есть риск заразиться. Особенно если беспокоит пародонтоз, трещинки, ранки на слизистых ротовой полости.
Вакцины от гепатита В
Вакцины от гепатита В делаются по схеме, которая расписана ниже.
0—1—6. То есть первая прививка сейчас; вторая — через месяц от первой; третья — через полгода от первой.
Но бывают экстренные ситуации, когда угроза инфицирования очень большая, тогда возможно изменение схемы прививок, а соответственно и их кратность. Например, прививка делается не 3 раза, а 4. Так, 3 раза вакцина вводится в течение месяца с определенной кратностью, а четвертая — через 1 год от первой прививки.
После прививки гепатита В
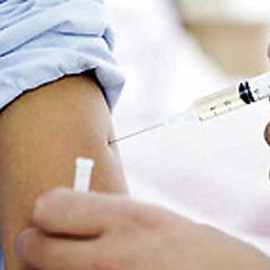
Прививка защищает примерно на 10 лет, по истечении которых необходимо провести ревакцинацию. Через полгода после процедуры, рекомендуется сдавать кровь на анализ, чтобы проверить, дала ли она эффект. Ведь может случиться так, что после прививки гепатита В по какой-то причине иммунитет не формируется. Например, если вакцину хранили неправильно. Поэтому необходимо еще раз сдать анализы. Если иммунный ответ к вирусу гепатита В ослабел, значит, нужно сделать еще одну прививку.
Питание при гепатите В
Необходимо соблюдать диету, принимать витамины, избегать физических нагрузок и полностью исключить алкоголь. назначается специальное питание при гепатите В
Хочу отметить, что хронические гепатиты особенно часто обостряются после праздников: люди переедают жирного и острого, а также позволяют себе спиртное. При несоблюдении рекомендаций врача может произойти рецидив заболевания.
Какая диета 5 при гепатите В
Какая диета при гепатите В наиболее подходящая. Как правило при гепатите В назначается диета №5. Примерная диета при гепатите В расписана далее.
Стол № 5 назначают при заболеваниях печени и желчных путей. Пищу принимают теплой, в отварном и запеченном виде по 5—6 раз в день.
Солят блюда умеренно.
Разрешенные продукты
Супы — различные супы из овощей, круп, макаронных изделий на овощном отваре или молочные, фруктовые супы.
Блюда из мяса и птицы — изделия из нежирной говядины и птицы в отварном виде или запеченные после отваривания, приготовленные куском или рубленые. Сосиски молочные.
Блюда из рыбы — различные нежирные сорта рыбы (треска, судак, навага, щука, сазан, серебристый хек) в отварном или паровом виде.
Овощи — различные виды овощей и зелени, некислая квашеная капуста, консервированный зеленый горошек, спелые томаты.
Блюда из муки, крупы, бобовых и макаронных изделий — рассыпчатые полувязкие каши, пудинги, запеканки, особенно полезны блюда из овсянки, гречневой каши.
Яйца— 1 яйцо в день (добавляют в блюда), белковый омлет.
Фрукты, ягоды, сладкие блюда — различные фрукты и ягоды, кроме очень кислых; фруктовые консервы, компоты, кисели, лимон с чаем, сахар, варенье, мед.
Жиры — сливочное и растительное масла (до 50 г в день).
Закуски — вымоченная сельдь, паюсная икра, салаты, винегреты, заливная рыба.
Молоко, молочные продукты — молоко с чаем, сгущенное, сухое, творог обезжиренный, сметана в небольшом количестве, сыры не острые (например, голландский). Особенно полезны творог и творожные изделия.
Напитки — чай и некрепкий кофе с молоком, некислые фруктово-ягодные соки, томатный сок, отвар шиповника.
Запрещенные продукты

Все алкогольные напитки.
Свежие хлебобулочные изделия, изделия из сдобного теста (торты, блины, оладьи, жареные пирожки).
Супы на мясных, рыбных, грибных бульонах.
Жирные сорта говядины, баранины, свинины, гусятины, курятины, утки.
Жирные сорта рыбы (севрюга, осетрина, белуга, сом), икра.
Шпинат, щавель, редис, редька, лук зеленый, бобовые, горчица, перец, хрен; маринованные овощи, консервы, копчености; грибы.
Клюква, кислые фрукты и ягоды.
Мороженое, изделия с кремом, шоколад.
Холодные напитки, черный кофе, какао.
Кулинарные жиры, сало; яйца вкрутую и жареные.
Примерное меню
8—9 часов: винегрет со сметаной; чай с молоком; сливочное масло; хлеб; творог; 20 г вымоченной сельди.
12—13 часов: отварное и запеченное мясо; рассыпчатая гречневая каша; соки.
16—17 часов: овощной вегетарианский суп со сметаной; отварная рыба с отварным картофелем и морковью; квашеная капуста; компот из свежих фруктов.
19—20 часов: макаронная запеканка с творогом; запеченные капустные котлеты; фруктово-ягодный компот.
22 часа: фруктово-ягодный кисель; булочка.
Как укротить болезнь при остром гепатите

Завтрак: омлет белковый паровой; гречневая молочная протертая каша; чай с молоком; хлеб с маслом.
Обед: вегетарианский протертый суп с перловой крупой и овощами; фрикадельки мясные паровые с молочным соусом; пюре картофельное с растительным маслом; кисель из фруктового сока.
Полдник: печеные яблоки
Ужин: сырное паровое суфле; чай; хлеб с маслом.
Перед сном: кисель из фруктового сока.
На весь день: 200 г ржаного хлеба; 60 г сливочного масла; 25 г сахара.
После улучшения самочувствия

Вариант № 1. Завтрак: суфле сырное, запеченное в сметане; молочная рисовая каша; чай с молоком; хлеб с маслом.
Обед: суп молочный; голубцы, фаршированные отварным мясом с растительным маслом; желе из яблочного сока; ржаной хлеб.
Полдник: чай; хлеб с маслом.
Вариант № 2. Первый завтрак: омлет белковый; каша овсяная молочная; чай с молоком.
Второй завтрак: яблоко.
Обед: суп из разных овощей; паровые мясные биточки, запеченные в сметане; морковь тушеная; кисель из виноградного сока.
Ужин: гречневая каша; чай; хлеб с маслом.
На ночь: стакан кефира.
На весь день: 200 г пшеничного черствого хлеба; 200 г ржаного черствого хлеба; 80 г сливочного масла; 50 г сахара.
— Мне 36. У меня двое детей, прекрасное образование, я сама руководитель отдела в одной минской компании, муж — директор предприятия. По белорусским меркам все достаточно успешно. У нас есть загородный дом, машина, лужайка, собака — все красиво, — в начале разговора Юлия (имя изменено. — Прим. TUT.BY), подробно рассказывая о себе, дает понять, что от серьезной болезни никто не застрахован.
18 апреля 2014 года ей сделали кесарево сечение в Минском областном роддоме. Операцию провели хорошо, все быстро заживало.
— В палате реанимации нас было пять человек, с нами лежала девушка, больная гепатитом С. На соседних кроватях мы лежали менее суток, 17−18 часов, — вспоминает Юлия.
Из роддома ее с малышом выписали на пятые сутки, самочувствие у обоих было хорошее.
— Где-то в середине мая меня начало постоянно клонить в сон. Я не понимала, почему я выхожу на улицу с коляской — и засыпаю… Списывала на послеродовую депрессию, на недосып, на питание. Порой я не могла ничего делать: не потому что болит, а просто потому что не было сил встать.
В начале июня появилась тошнота. В семье подумали, что старший сын принес из детского садика какую-то инфекцию.
— Все оказалось просто: через два дня я сильно пожелтела, но почувствовала себя лучше. Мы позвонили врачам. Они сказали: у вас желтуха, вероятнее всего что-то из гепатитов. Приехали на минскую квартиру, вызвали скорую помощь. Младшему ребенку тогда был месяц и пару недель, старшему — 3,5 года, а меня кладут в больницу…
Врачи решились сказать молодой маме, что у нее гепатит С, лишь спустя четыре дня после того, как был поставлен диагноз.
— Сразу подумала, на кого оставлю детей… Моя мама живет в Подмосковье с моими сестрой и племянником. Свекрови уже 80 лет… У мужа тяжелая степень сахарного диабета. Он сидит на препаратах, пьет по семь-восемь таблеток в день. Держится, но сказать, что он очень здоровый человек, я не могу. Ему больше пятидесяти. Я тогда поняла, что у меня шансов поднять детей немного и велика вероятность, что они попадут в детский дом — не в этом году, так в следующем…

Девушка с гепатитом лежала в дальнем конце палаты. Рядом — Юлина кровать. Собеседница рассуждает, как болезнь могла передаться от соседки по больничной койке:
— Медсестра, которая делала заборы крови, начинала обход с самой дальней точки палаты. Медсестры нас перевязывали, брали кровь, врачи нас пальпировали… Мне написали в ответах, что все они меняли перчатки, но это неправда. Шприцы были, ничего не скажу, одноразовые, системы капельниц — одноразовые, но перчатки — очень и очень многоразовые… В лучшем случае их смазывали для дезинфекции раствором. И санитарка, которая нас подмывала (а крови после кесарева сечения очень много) перчатки не меняла, ей просто было не до этого…
Юля уверена: заразили гепатитом С ее именно в роддоме. В первом триместре беременности женщина сдавала анализ на этот вирус, результаты были отрицательными. Еще один анализ на гепатит брали прямо в Минском областном роддоме, 16 или 17 мая — результаты, говорит Юлия, тоже были отрицательными.
Как передается гепатит С
Типы вирусов В и С приводят к развитию хронической болезни, это самая распространенная причина цирроза и рака печени.
Парентеральных вирусных гепатитов В, С и D (ПВГ) в Беларуси впервые выявляют в среднем 5−6,5 тысячи случаев в год. Заболеваний, вызванных вирусом гепатита В, становится меньше, а к 2015 году 76% вновь выявленных случаев ПВГ были вызваны вирусом гепатита С.
Передаются вирусы ПВГ от человека к человеку при попадании инфицированных биологических жидкостей в кровь здорового. Заражающая доза очень мала — для попадания вирусных частиц внутрь кровотока достаточно ссадины, царапины, укола или пореза.
Предметы и инструменты, на которых находится вирус, могут выглядеть чистыми, без остатков крови. На необработанной дезинфекционными средствами поверхности предметов вирусы могут сохраняться от нескольких часов до нескольких недель.
Вирусы не передаются при разговоре, чихании, со слюной, при рукопожатии, объятиях, пользовании общей посудой, едой или напитками. Опасность представляют только те предметы, на которых может содержаться кровь: бритвенные принадлежности, маникюрные принадлежности, зубная щетка, расческа, мочалка, полотенце.
Информация с сайта Минздрава РБ
— В больнице, где мне поставили диагноз, врачи сняли вирусную нагрузку на организм. Ничем больше они помочь мне не могли, поэтому я под расписку попросилась домой. Лечение от гепатита С у нас в стране — это очень дорогие лекарства, которые нужно покупать за свой счет. Стоимость укола пегИнтрона - от 150 до 200 долларов. Ты его колешь раз в неделю в живот, на протяжении года. Знаете, это ощущение очень неприятное — колоть себе укол в живот. И для семьи это все тяжело психологически.
Задумавшись, Юля листает фотографии на телефоне и показывает себя до болезни и во время терапии, которую по тяжести можно сравнить с терапией при онкологических заболеваниях.
— Я сильно похудела, на голове у меня оставались, как говорят, две волосины и какой-то пушок… Еще у нас, больных гепатитом С, есть шутка: у нас есть два препарата — пегасис и пегИнтрон. Первый вызывает склонность к самоубийству, а второй — к убийству. Ты каким больше хочешь пользоваться? — грустно смеется женщина. — Интерферон, который мне назначили, вызывает страшную депрессию. Во время лечения я не могла смотреть за своими детьми, муж бросил фактически работу и стал ими заниматься…
На лекарства и на услуги городской инфекционной больницы в общей сложности уже потрачено больше 81,5 миллиона рублей. Юлия говорит, что даже для их материально крепкой семьи это очень большая сумма. Часть денег на лечение собрали в семье, часть прислала крестная мама сына, которая живет в Швейцарии.
Юлия вспоминает: врачи, поставив диагноз, сказали, что сами сообщат эпидемиологам.
— Мне кажется, никто не ожидал, что я приду узнать, какое эпидемиологическое расследование проведено и что сделано, чтобы такое не повторилось, — рассказывает Юля.
Собеседница написала заявление в прокуратуру и отправилась к эпидемиологам Партизанского района Минска.
Одна из немногих организаций, где к словам Юлии отнеслись всерьез — Следственный комитет.
— Следователи провели огромную работу, опрошены более двадцати человек. В итоге мне на руки дали уведомление, в котором отказывают в возбуждении уголовного дела, но там же есть экспертиза. Заключение из РНПЦ эпидемиологии и микробиологии доказывает, что мой вирус произошел от вируса этой женщины.

Следственный комитет отказал в возбуждении уголовного дела, однако в том же постановлении привел мнения разных сторон. Там же — заключение РНПЦ эпидемиологии и микробиологии о том, что вероятность заражения Юлии не от соседки по палате исключена.


Сейчас Юлия судится с Минским областным роддомом.
— Мой иск не против одного какого-то человека, а против роддома, потому что один человек не может отвечать за систему, которая не работает. Мне очень хочется привлечь внимание к моей ситуации. Я пошла в суд уже не для себя, а для своих детей, для других детей. У нас никто сегодня не застрахован от того, что его заразят гепатитом в медучреждении. Вы же ходите к врачам, к стоматологам… Для меня важно, чтобы это больше не повторилось. Если один раз организация понесет ответственность — может быть, задумаются. Может быть, этим судом я кого-то спасу.
В иске Юлия ссылается на особый пункт санитарных норм, утвержденный Минздравом, по которому роженица, инфицированная вирусом гепатита С, вообще не могла находиться в одной палате со здоровыми женщинами.
Женщина требует от роддома компенсации денег, потраченных на дорогостоящее лечение. Кроме того, в один миллиард рублей оценен моральный вред.
Из суммы моральной компенсации Юлия хочет помочь девушке, от которой ей передался гепатит С.
— Я видела ее в суде. Она обижена на весь мир, у нее нет денег на лечение, и она не понимает, почему ее два года дергают следователи, почему ее заставляют сдавать кровь на анализы… Она не выглядит пьющей, гулящей, она такая же пострадавшая, как и я. Не держу на нее зла и хотела бы компенсировать расходы на ее лечение или хотя бы их часть. Она хронический носитель гепатита, ей надо будет покупать более дорогое лекарство, чем мне — около 4,5 тысячи долларов за упаковку. Курс лечения — это до восьми таких упаковок… У нее денег таких нет. А я хочу, чтобы ее ребенок жил с мамой и чтобы у его мамы была возможность его вырастить, по крайней мере пока за него станет не страшно.
Юлия добавляет, что жизнь с гепатитом в нашей стране — это большое испытание для больных. Помимо отсутствия оплаченной помощи они сталкиваются с тем, что раскрывается медицинская тайна по их диагнозам.
— Если кто-то огласил, что человек — ВИЧ-инфицированный, без его согласия, то за это есть даже уголовное преследование. А на наших медицинских карточках на каждом углу пишут, что ты болен. Ты стоишь с карточкой в поликлинике, а на ней здоровая красная полоса — у тебя гепатит. Недавно я восстанавливалась на учебу в аспирантуре, там мне в справке медики прямым текстом написали: гепатит С. Пришлось идти к заведующей отделением, чтобы убрать эту запись и хотя бы перейти на код.
Несмотря на то, что гепатит С не передается бытовым путем, в народе сильны предубеждения, которые вынуждают больных оставаться один на один со своей проблемой.
— Чтобы побороть депрессию, я вернулась на работу, так легче переносить лечение. Мне повезло: так как я руководитель, у меня никто не спрашивал, почему я подкладываю волосы, или зачесываю их как-то особенно. А я так делала, чтобы не было видно залысин — волосы сыпались во время терапии. На работе про мою болезнь я никому так и не решилась сказать… Многие знакомые перестали общаться, когда узнали, что у меня гепатит. Соседи по дому, образованные люди, как только узнали, что есть подозрение на такой диагноз, даже к калитке нашей боялись подойти.
Впереди у Юлии — непростое время.
— После основной терапии каждый квартал в течение шести лет берут анализы. Если вирус не обнаруживается за это время, то дальнейшее наблюдение нецелесообразно и считается, что ты выздоровел. Но после терапии вирус может на год-два затаиться, а потом снова проявиться.
На вопрос о мечтах Юлия улыбается и несмело говорит, что хотела бы родить дочку, потому что большая семья — это очень хорошо. Еще хотела бы защитить диссертацию и преподавать в университете.
— Преподаватель ведь не тот человек, который несет предмет, а тот, кто дает жизненную позицию. Мне кажется, мне есть что дать, — говорит Юля. — Благодаря возможностям, которые мне дало образование, я смогла если не победить систему, то хотя бы напугать ее.
В Клиническом родильном доме Минской области в комментариях TUT.BY отказали.
— Пока вопрос не завершен. Идет разбирательство, причем очень серьезное, с привлечением экспертов. Но окончательного заключения нет. Поэтому комментарии какие-то давать сейчас будет просто некорректно с моей стороны, — отметила и.о. заместителя главного врача по медицинской части Жанна Болтрушко.

В больницу с гепатитом С кладут в том случае, если человек ослаблен, болезнь протекает тяжело, с яркими клиническими признаками – тошнота, желтушность кожных покровов, изменение цвета кала и мочи, утомляемость. Если состояние больного удовлетворительно, а результаты анализов незначительно выходят за пределы нормы, то доктор рекомендует амбулаторное лечение.
Кладут ли в стационар при гепатите С
Вирусный гепатит С – тяжелое инфекционное заболевание печени. На острой стадии больных могут положить в больницу, где они находятся под постоянным наблюдением медицинского персонала. Это дает возможность проконтролировать ход лечения, оценить его динамику.
Болезнь зачастую характеризуется малосимптомным течением, но при отсутствии медицинской помощи может перейти в хроническую форму, опасную развитием цирроза или рака. Чтобы не допустить таких тяжелых осложнений, важно вовремя назначить качественное лечение. Современной противовирусной терапией в большинстве случаев удается купировать развитие инфекции и достигнуть стойкой ремиссии. Препараты нового поколения Софосбувир, Даклатасвир, Асунапревир способны излечить от болезни с вероятностью 97-99%.
Больных с подозрением на гепатит С кладут в инфекционное отделение больницы и проводят лечебно-диагностические мероприятия:
- ряд анализов крови для определения типа инфекции и концентрации вируса в крови;
- инструментальное обследование печени;
- постановка диагноза по результатам диагностики;
- назначение противовирусной терапии, мониторинг состояния пациента.
Больным при тяжелой форме гепатита показано комбинированное лечение. В этом случае они одновременно принимают несколько сильнодействующих препаратов. Такая терапия может давать побочные эффекты. Гепатолог, наблюдая за состоянием пациента в больнице, при необходимости корректирует лечение, чтобы не допустить ухудшения состояния.
Как лечат гепатит в больнице
Многих интересует, сколько лежат в больнице с гепатитом С. В зависимости от тяжести течения, лечение гепатита в стационаре может продолжаться от 4 до 12 недель. Длительность терапии зависит также от состояния больного, объема фиброзных изменений печени (перерождения печеночной ткани), наличия сопутствующих инфекций. Определяя динамику, доктор периодически направляет больного на повторное обследование.
Врач-гепатолог, после того как пройден основной курс лечения, составляет для больного схему дальнейшей терапии. После выписки из больницы человек становится на учет в поликлинике по месту жительства и продолжает лечить печень до достижения состояния ремиссии.
Человек, перенесший гепатит, является вирусоносителем. Раз в полгода его приглашают в больницу на повторные анализы для контроля показателей вирусной нагрузки.
Можно ли подхватить вирус в клинике
Статистика показывает, что в России довольно высок процент внутрибольничных заражений вирусным гепатитом С. От общего числа больных доля заразившихся при получении медицинской помощи составляет 11,7%
Из всех случаев инфицирования гепатитом С в сфере медицины большая часть приходится на стоматологические больницы (76%). При проведении медицинских манипуляций в больницах заражаются 16% пациентов, а при переливании крови – 7%. Каждый человек, обратившийся за помощью в медицинское учреждение, попадает в группу риска и с определенной долей вероятности может быть заражен вирусным гепатитом С.
Не так давно в прессе обсуждался случай, произошедший в онкологическом отделении Амурской городской клинической больницы. В конце декабря 2018 года дети, проходившие там лечение, были заражены гепатитом С по причине многократного использования персоналом одноразовых перчаток и катетеров.
Все виды инвазивных (основанных на введении в организм медицинских инструментов) вмешательств являются потенциально опасными и могут стать причиной заражения пациента. Наиболее часто передача вируса гепатита С происходит в следующих случаях:
- при многократном использовании шприцев и скарификаторов для забора крови;
- при гастро- и бронхоскопии при использовании эндоскопического оборудования с некачественно простерилизованными загубниками и гибкими шлангами;
- при проведении процедуры иглоукалывания грязными иглами;
- во время хирургической операции плохо обработанными инструментами;
- при гинекологическом, урологическом, проктологическом инструментальном обследовании.
Вирус гепатита С очень стоек, для защиты от него нужна качественная стерилизационная обработка. Известны случаи выживания инфекции даже после автоклавирования. Чтобы заразить человека, достаточно одного микрона инфицированной крови – микроскопической капли.
Современная медицинская аппаратура очень сложна, поэтому требует применения передовых методов стерилизации. Термическая стерилизация встречает все больше ограничений. На сегодняшний день оснащенность медицинских учреждений современными аппаратами для стерилизации составляет всего 60%, а имеющееся оборудование часто изношено и не соответствует существующим нормативом.
На число внутрибольничных заражений влияет не только качество обработки медицинских инструментов, но и количество пациентов, у которых гепатит С выявляется как сопутствующая инфекция при поступлении в больницу. Эти больные – еще один потенциальный источник заражения для других пациентов и медицинского персонала.
Что делать, если в больнице заразили гепатитом С
Если пациент уверен, что заражение гепатитом С произошло в больнице, то ему предстоит собрать доказательную базу, включая выписки из истории болезни и медкарты, свидетельствующие, что результаты анализов на наличие вируса в крови перед поступлением в медицинское учреждение были отрицательными. Стоит попытаться найти других пациентов, заболевших гепатитом С после пребывания в этой больнице (особенно, если речь идет о заражении детей). Легче действовать, объединив усилия.
Затем, пострадавший должен обратиться в вышестоящую организацию (Департамент здравоохранения при Государственной администрации) с жалобой, которая будет рассмотрена в месячный срок. Кроме того, больной имеет право обратиться в суд с иском на виновную организацию и требованием возместить причиненный моральный ущерб и расходы на лечение.
Главное доказательство правоты пациента – заключение судебно-медицинской экспертизы, подтверждающее, что в данной ситуации было возможно заражение.
Если суд признает правоту пациента, то медицинское учреждение должно будет компенсировать нанесенный вред в размере, определенном судом, в зависимости от характера физических и нравственных страданий потерпевшего, с учетом требований разумности и справедливости (статья 1101 Гражданского Кодекса РФ).
Можно ли работать в медицине человеку с ВГС
Читайте также:


