Может ли быть жидкий стул при гепатитах в и с
Содержание статьи:
Понос у больных гепатитом
Печень – это самая большая пищеварительная железа человека, одновременно являющаяся паренхиматозным органом. Место ее расположения – правое подреберье. Одна из важных функций органа – обезвреживание вредоносных клеток, попадающих в организм извне или зараженных областей внутри организма. Наиболее распространенные болезни печени – гепатиты различных типов и цирроз.
Науке известно шесть разновидностей гепатита, обозначенных латинскими буквами: А, В, С, D, Е, G. Вирус проникает в человеческий организм парентеральным или энтеральным способом (через кровь и пищу соответственно). Гепатит группы В, С, D и G заносится в кровь нестерильными медицинскими инструментами, а также через слизистые оболочки и биоматериал при сексуальных контактах.
Заболевания печени, при которых появляется понос
Возникновение жидкого стула, поноса при нарушении работы печени можно наблюдать в случае застоя желчи (холестаза), вызванного нарушением синтеза желчных кислот и их попадания в кишечник. При этом испражнения переполнены избыточно выделенным жиром, из-за чего обретают жирный блеск. В таких условиях кишечник, перерабатывая пищу, всасывает недостаточное количество витаминов и кальция, что ведет к поносу, переломам геморрагическим высыпаниям.
Для холестаза характерны также такие симптомы как желтуха, потемнение мочи, повышение уровня некоторых гормонов. Установить причины возникновения холестаза и сопровождающей его диареи позволяют вирусные маркеры, ультразвуковое исследование, иммунологические индикаторы, результаты компьютерной томографии и биопсии печени. Для начала лечения жидкого стула, поноса, необходимо определить устранить причины его появления. При развитии внепочечного холестаза, дополненного папилломами и опухолями, больному необходимо оперативное или эндоскопическое лечение. При первичном циррозе может возникнуть необходимость пересадки печени. Преодолеть, диарею, избавиться от поноса, в данных случаях помогает, прежде всего, диета, исключающая из рациона больного жирную пищу. Также врач назначает прием лекарственных препаратов: холеретиков или урсодезокссихолевой кислоты.
Почему возникает понос, причины поноса при диарее?
Диарея, или понос, – один из наиболее распространенных симптомов, проявляющийся в очень широком ряде различных заболеваний. Как правило, он проходит тогда, когда преодолевается источник его появления. Жидкий стул часто возникает вследствие нарушений перистальтики кишечника, вызванных инфекционными заражениями. Такая ситуация возможна при пищевых отравлениях, энтеровирусной инфекции, сальмонеллезе и холере. Отклонения от нормы в работе вегетативной нервной системы, дополненные поносом, а в тяжелых случаях раздраженным кишечником, происходят под воздействием серьезных стрессов и нервных срывов.
Также понос вызывается дисбактериозом, в ходе которого изменяется состав и количество естественной микрофлоры кишечника. Подобные ситуации возникают при лечении антибиотиками и противоопухолевыми средствами, после радиооблучения и при снижении иммунитета. Дефицит в человеческом организме некоторых ферментов вызывает развитие печеночной и поджелудочной недостаточности. Он, в свою очередь, появляется при ряде заболеваний, а также гормональных изменениях в подростковом возрасте. Диарею вызывают аутоиммунные болезни, которым свойственны ослабление иммунитета и повреждение тканей толстого отдела кишечника.
Виды и типы поноса, диареи
Бактериальные инфекции, воспалительные процессы, ишемическая болезнь и глистные инвазии одновременно или по отдельности являются источниками экссудативной диареи. Она дополняется другими дискомфортными симптомами – тошнотой и рвотой, ознобом, лихорадкой, болью в животе. Испражнения при этом содержат примеси крови и гноя. Для ее устранения используют энтеросорбенты и антибиотики. При наличии сопроводительных симптомов применяются меры по их удалению.
При употреблении слабительных средств возникает вероятность выделения секреторного вида, поражающего тонкий кишечник. У пациента наблюдается частая рвота, реже лихорадка, происходит быстрое обезвоживание организма. Поэтому для поддержания на должном уровне водного баланса, следует пить как можно больше жидкости и принять энтеросорбент. Осмолярная диарея может начаться после операции по удалению части тонкого кишечника. К недомоганию приводит неправильная выработка пищеварительных ферментов.
Симптомы и признаки диареи, поноса
Понос имеет множество симптомов, зависящих от сложности и стадии заболевания. При жидком стуле больно страдает от боли в нижней части живота или в левом боку. Колика может возникнуть как от интенсивной перистальтики, так и от усиленного образования и скопления газов, растягивающих кишечные петли. Метеоризм начинается, в частности, при активном размножении патогенных бактерий при инфекционных заражениях. Воспалительные процессы, протекающие при поносе, вызывают рост температуры тела, рвоту и обезвоживание, которое сопровождается болью в животе, подташниванием и слабостью. У больного пропадает аппетит и начинает уменьшаться масса тела. Жидкий стул также дополняет пожелтение кожных покровов, на коже появляются высыпания.
Способы лечения поноса в домашних условиях. Условиями, позволяющими начать лечение диареи дома, являются отсутствие боли в брюшине и других болезненных симптомов. Для нормализации состояния кишечника необходимо соблюдать правила здорового питания, убрать из рациона продукты, раздражающие слизистые оболочки пищевой системы, пить больше воды без газа или травяных отваров, уделять достаточно времени сну и отдыху. Нормализовать водно-солевой баланс помогут растворы оросана, рингера и регидрона. Восполняя запасы жидкости при диарее, следует помнить, что питье не должно содержать сахара, поэтому нельзя добавлять его в чай или пить сладкие соки. После каждого испражнения больному следует выпивать стакан воды или раствора. Если часто питье приводит к появлению боли, тошнотворных ощущений или рвоте, необходимо обратиться за помощью к специалисту.
Рацион больного переводится в диетический режим, обязательно содержащий крепящую пищу, например, сухари, бананы, вареный рис. Медикаменты, необходимые для терапии основного заболевания, следует принимать после согласования с врачом. Бактериальные заражения требуют приема антибиотиков. Умерить перистальтику позволяет лоперамид, а удалить токсины – энтеросорбенты. Также для преодоления поноса при самостоятельном лечении применяют пробиотики. Для купирования жидкого стула широко используют и средства народной медицины, наиболее действенным среди которых является отвар черемухи, имеющий сильное вяжущее свойство.
Вирусный гепатит
Заражение вирусом, возбуждающим гепатит, происходит из-за несоблюдения правил личной гигиены или неосведомленности об источниках возникновения заболевания. Болезнь на начальных стадиях можно принять за простуду, поскольку она проявляется через головную боль, ломоту в теле, озноб, повышение температуры. У пациента появляются высыпания на теле и зуд, открывается носовое кровотечение, неуравновешенность и раздражительность. Пальпация печени и селезенки показывают увеличение этих органов, с прогрессированием болезни показатели могут быть даже меньше нормы.
Со стороны пищеварительной системы возникают сбои в виде снижения аппетита, тошноты и рвоты, боли в правом подреберье, диареи. Кал теряет цвет, а моча становится темной. С наступлением этих признаков дает о себе знать и явный признак гепатита – приобретение кожей и белками глаз желтого оттенка. Это изменение объясняется попаданием желчи в кровь. При хроническом гепатите указанные ранее симптомы выражены слабо или частично отсутствуют. Заболевание на хронической стадии обнаруживается, как правило, случайно, во время медицинского обследования или при диагностировании цирроза.
Диагностика гепатита, анализы, как определить гепатит
Гепатит А выявляется с помощью характерных симптомов, среди которых боль в животе, резкое возрастание температуры, сбои в процессах пищеварения, а через несколько дней – приобретение кожей и слизистыми покровами желтого цвета. При сборе анамнеза врач уточняет у пациента, контактировал ли он в последнее время с больными, употреблял ли воду из непроверенных источников или ел не вымытые овощи и фрукты.
Гепатит В является хроническим заболеванием, распространяющимся через кровь. Для его диагностирования врачу необходимо знать, были ли у пациента мимолетные половые связи, переливание крови, трансплантация органов, происходил ли тесный контакт с людьми, зараженными гепатитом. На основании клинических проявлений и ряда анализов врач назначает больному лечение, в том числе – направленное на устранение жидкого стула.
Лечение диареи при гепатите
Подозрение на гепатит требует особого режима содержания больного. Его направляют в инфекционное отделение, назначают специальную жесткую диету, минимизирующую употребление жиров и богатую углеводами. Обязательным является постельный режим. Лечение легкой и средней стадии поноса не проводится, поскольку в этих случаях организм должен бороться с нарушениями стула самостоятельно. Предпринимаются меры по дезинтоксикации и витаминотерапия, прописывается прием гепатопротекторов и глюкозы.
При гепатите А требуется назначение препаратов, выводящих из организма токсины, прекращающие понос. При гепатите В следует использовать противовирусные препараты, подавляющие активность вируса, а также иммуномодуляторы. Лечение длительное и занимает срок от пары месяцев до нескольких лет. В случае ненадлежащего или запоздалого лечения возникают осложнения: цирроз и кома печени. Кома опасна практически стопроцентной смертностью пациентов, а цирроз – деструктивными преобразованиями органа, которые приводят к затруднению его кровоснабжения.
Профилактика, как предотвратить появление
Основные требования, которых следует придерживаться человеку, заболевшему гепатитом или перенесшему его – обязательное и неуклонное соблюдение диеты и здоровое питание. Это позволит поспособствовать восстановлению полноценного функционирования печени, нормализации метаболизма и оттока желчи. Продукты, входящие в рацион больного, должны быть богаты белками, клетчаткой, витаминами и минералами, и при этом легко усваиваться. Количество жиров сводится к допустимому минимуму.
Больному назначают диету No 5 по Певзнеру. Она предусматривает пятиразовое питание через равные промежутки времени. Рекомендованы к употреблению вареная и тушеная говядина или курятина, вареная нежирная рыба, молочные продукты, супы, овощи и фрукты, мед. В ограниченном количестве допускается включение в состав питания сливочного масла, сыра, яиц, колбасы и помидор. Во время диеты запрещено есть копченую, жирную и маринованную пищу, шоколад, кофе, мороженое, бобовые и орехи, жирные рыбу и мясо, приправы и специи.
Что делать, чтобы понос снова не появился?
Главное правило для профилактики гепатита – это соблюдение правил личной гигиены, мытье овощей и фруктов перед едой, употребление питьевой воды только из известных источников, а лучше всего – в кипяченом виде. Также важно перед каждым приемом пищи и после посещения общественных мест мыть руки с мылом. Следует избегать контакта с больными и их личными вещами, на которых может оставаться зараженный биоматериал (особенно пользования чужими вещами).
Для нанесения татуировок или пирсинга нужно пользоваться услугами только у мастеров, известных своей чистоплотностью. Вирус гепатита выживает во внешней среде в течение недели. Поэтому даже при тщательном соблюдении всех мер предосторожности все же существует вероятность заражения. Поэтому для дополнительной гарантии рекомендуется проведение вакцинации в специализированных кабинетах.

Печень – это паренхиматозный орган, который является самой большой пищеварительной железой. Она располагается в правом подреберье и обезвреживает все вещества, которые попадают в организм из окружающей среды или образуются в самом организме. Самые часто встречающиеся заболевания печени –гепатиты и цирроз.
Гепатит – это острый или хронический процесс воспаления печени и ее структур. Причин для развития заболевания много, к ним относят: желтая лихорадка, цитомегаловирус, инфекционный мононуклеоз, который вызывает вирус Эпштейна-Барра, СПИД, герпес, бактериальный возбудитель, лучевая и аутоиммунные болезни, после долгого злоупотребления алкогольных напитков возникает так называемый алкогольный гепатит, а при отравлении медикаментами возникает токсический. В данное время обнаружено шесть видов гепатита (А, В, С, D, Е, G). Выделяют два основных вида попадания вируса в организм: парентеральный (с кровью) и энтеральный (через рот). С кровью или через нестерильные шприцы, во время полового контакта передаются гепатиты группы В, С, D, G. Употребляя зараженную воду вирусом или непромытые фрукты и немытыми руками может возникнуть тип А и Е.
Жидкий стул при поражении пищеварительной железы бывает тогда, когда желчные кислоты не попадают в кишечник из-за нарушения их синтеза, то есть происходит застой желчи (холестаз). Стул имеет жирный блеск, так как происходит избыточное выделение количества жира (стеаторея). Происходит нарушение всасываемости витаминов А, К, Е и D, кальция, после чего ухудшается зрение, могут быть переломы костей, геморрагические высыпания, понос. При холестазе вместе с диареей появляется зуд, желтуха, моча темнеет, происходит повышение прямого билирубина, триглицеридов, щелочной фосфатазы. Для выявления причин холестаза и жидкого стула используют спектр вирусных маркеров, определяют иммунологические показатели, делают УЗИ, компьютерную томографию и биопсию печени. Лечение диареи начинается с устранения причин, которые возникают из-за основного заболевания. Если холестаз внепеченочный (имеется опухоль или папилломы), то необходимо хирургическое или эндоскопическое вмешательство. При возникновении первичного цирроза возможна трансплантация печени. Для устранения симптомов, в том числе поноса назначаются холеретики, препараты урсодезоксихолевой кислоты и обязательное ограничение или даже исключение из питания жиров.
Понос (диарея) – это самый распространенный симптом, исчезающий после устранения основной болезни. Одной из причин жидкого стула часто бывает неправильная работа перистальтики из-за инфекционного процесса, благодаря которому в кишечник попадает много токсинов. К таким болезням относятся: холера, сальмонеллез, энтеровирусная инфекция и отравления едой. Вегетативная нервная система начинает неправильно работать из-за нервно-психических срывов, что приводит к изменению работы пищеварения, поносу и может развиваться синдром раздраженного кишечника. Еще одной из причин поноса является дисбактериоз, в результате чего происходит изменение количественного и качественного состава микрофлоры, так бывает во время употребления антибиотиков, противоопухолевых препаратов, при сниженном иммунитете, после радиооблучения. Когда недостаточно ферментов в организме человека, то развивается печеночная и поджелудочная недостаточность. Это бывает при гепатите, циррозе печени, панкреатите в остром или подостром периоде, лактазной недостаточности. Так же к причинам диареи можно отнести аутоиммунные заболевания, при которых происходит повреждение ткани толстой кишки из-за ослабленной иммунной системы (болезнь Крона и неспецифический язвенный колит).
- Экссудативная возникает во время воспаления и ишемической болезни кишечника, при инвазивных бактериальных инфекциях, сопровождается она тошнотой, рвотой, лихорадкой, ознобом, дискомфортом в кишечнике, диарея бывает с примесями гноя и крови. Остановить применение энтеросорбентов и антибиотиков, а также устранение сопутствующих симптомов.
- Слабительные средства и некоторые виды бактерий могут вызывать секреторный вид, при котором страдает тонкий кишечник. Отмечается незначительная лихорадка, частая рвота, которая быстро приводит к обезвоживанию. Нужно пить больше жидкости и принимать энтеросорбенты.
- Осмолярный вид диареи бывает после частичного удаления тонкого кишечника, при нарушении образования пищеварительных ферментов и от слабительных средств.
Жидкий стул обычно сопровождается большим разнообразием проявлений, все зависит от заболевания и от того в какой оно стадии. При поносе болит внизу живота, а именно по ходу толстого кишечника, болеть может в области сигмовидной кишки, то есть слева. В животе может болеть не только в результате усиленной перистальтики, но еще и при повышенном газообразовании, так как большое скопление газов растягивает петли кишечника. Еще одним часто встречающимся симптомом при поносе является метеоризм, то есть вздутие живота, в кишечники усиливается процесс газообразования, происходит это по разным причинам (например, при инфекциях, когда увеличиваются патогенные бактерии). Во время воспалительного процесса вместе с жидким стулом происходит повышение температуры, которое может доходить до 38-39 градусов. Очень часто диарею сопровождает рвота, особенно так бывает при отравлениях и инфекционных заболеваниях. Обезвоживание – это возможное последствие при поносе, в результате чего у больного появляется слабость, недомогание, могут быть незначительные боли в животе. Из-за тошноты и рвоты аппетит отсутствует, что приводит к снижению массы тела. Также для жидкого стула характерны высыпания на коже, желтуха (при гепатите и других заболеваниях печени).
Лечение диареи у взрослого человека в домашних условиях можно только при отсутствии сопутствующих симптомов и когда не болит в животе. Для этого нужно соблюдать щадящий режим дня, питаться правильно, не есть вредные и раздражающие продукты, пить больше жидкости, чтобы восполнить потери, только вода должна быть без газов. Так как из организма выходят все необходимые вещества и микроэлементы, нужно пить жидкость, в которой содержатся минералы, для этого подойдут такие растворы как: оросан, регидрон, рингер и другие, но нельзя пить соки, сладкие напитки. После каждого акта дефекации необходимо выпивать около 300 мл жидкости, если частый прием солевых растворов является причиной к появлению тошноты, постоянной рвоты и схваткообразной боли в животе, то сразу надо идти в стационар. В свой рацион питания нужно включить продукты, которые крепят (отварной рис, сухари, бананы). Для лечения основного заболевания назначаются медикаменты, которые можно принимать в домашних условиях. При бактериальной инфекции назначаются антибиотики, для замедления перистальтики можно использовать лоперамид, энтеросорбенты применяют для удаления токсинов из организма, еще для лечения жидкого стула в домашних условиях используют пробиотики, которые быстро устраняют причины инфекции. Из народной медицины можно сделать отвар из черемухи, которая обладает вяжущими свойствами и поможет быстро справиться с недугом.
Людей, болеющих гепатитом очень много по всему миру, заражение обычно бывает при нарушении личной гигиены, из-за незнания о путях передачи вируса. Хоть и существует шесть видов заболевания, но проявляются они одним и тем же – поражают печень. Появляются головные боли, озноб, повышается температура, отмечается слабость, общее недомогание, боли в суставах, на коже появляется сыпь, больной становится раздражительным и психически неуравновешенным, может быть носовое кровотечение, зуд кожных покровов, больной не может уснуть. При пальпации печени и селезенки, их размеры больше нормы, но она бывает меньше нормы, если болезнь прогрессирует. Нарушается работа желудочно-кишечного тракта, у пациента появляется тошнота, рвота, понос, пропадает аппетит, тяжесть в правом подреберье, стул становится светлым, а моча темной и пенящейся. После этих симптомов происходит окрашивание кожи, слизистых и белков глаз в желтый цвет, так бывает потому, что желчь из печени попадает в кровь. Если болезнь протекает хронически, то все проявления мало выраженны или вообще отсутствуют и основными симптомами будут слабость и быстрая утомляемость. Хронический гепатит обычно выявляют случайно при обследовании или он обнаруживается на стадии цирроза.
Выявить гепатит А можно по проявлению заболевания, у которого отмечается острое начало, стремительное повышение температуры, боли в животе, нарушается работа желудочно-кишечного тракта и через пару дней появляется желтый цвет кожи и слизистых. В крови будет повышаться билирубин, печеночные ферменты, для этого в первые дни заболевания делают иммуноферментный анализ в сыворотке крови. Собирается анамнез, у больного выясняют когда он последний раз общался с больными желтухой, узнают не пил ли он воду из случайных источников и про употребление немытых фруктов или овощей.
Гепатит В – это хроническое заболевание передающееся через кровь, оно ведет к тяжелым осложнениям и к смерти больного. Врач выясняет у больного про внутривенные введения наркотических средств, про случайные половы связи, переливание крови, операции, о пересадке донорских органов, о тесном контакте с людьми, у которых острый или хронический тип заболевания. Проводят исследование сыворотки крови на вирусоносительство, обычно HBs-антиген в крови становится положительным через месяц, но может и через неделю, в редких случаях после двух месяцев. Судя по результатам анализов и клиническим проявлениям, назначается адекватное лечение диареи у взрослых.
При подозрении на заболевание нужно обратиться в больницу, больного помещают в инфекционное отделение, ему полагается постельный режим, диета с ограничением жиров и повышением в рационе углеводов. Если выясняется что это легкая степень или средняя, то особого лечения не назначают, так как организм сам справляется с вирусом. Проводится дезинтоксикационная терапия, вводят растворы для устранения токсинов, а для обеспечения клеток печени энергией вводят глюкозу, витамины и гепатопротекторы. Если у больного гепатит А, то назначают препараты, которые способствуют выведению токсинов из организма, в результате чего общее состояние больного заметно улучшается и это помогает остановить диарею. Когда у больного тип В, то ему нужно принимать противовирусные средства из группы альфа-интерфероновые, они уменьшают активность вируса и иммуномодуляторы, такое лечение продолжается от полугода и до нескольких лет. Если не проводить адекватной медикаментозной терапии, то появляются такие осложнения, как печеночная кома и цирроз. После комы в 90% случаев больные погибают, она развивается стремительно, происходит некроз печеночных клеток. Цирроз разрушает и перестраивает структуру печени, что является препятствием для кровотока в печени.
Самым главным является соблюдение правильного питания, которое будет помогать восстановлению работы печени и улучшать отток желчи, в результате чего нормализуется обмен веществ в организме. Когда аппетит отсутствует необходимо готовить не только полезные блюда, но и вкусные. В продуктах должно быть много легкоусвояемой клетчатки, белка, минеральных веществ, витаминов, но необходимо снизить количество жиров животного происхождения и продукты, которые повышают выделение пищеварительных соков. Назначается диета №5 по Певзнеру, основным ее требованием является пяти разовое питание через каждые три, четыре часа.
Понос при гепатите является одним из самых ярких симптомов заболевания, указывающих на воспалительный процесс в печени и ее структурах. Устранить этот признак удастся с помощью лекарственных препаратов, которые подбираются с учетом стадии и типа патологии.

Причины возникновения поноса
Диарея развивается на фоне основной болезни. Навсегда избавиться от этого неприятного симптома можно, только вылечив главную патологию. К появлению поноса ведут следующие причины:
- инфекционные болезни (сальмонеллез, холера, энтеровирусные инфекции);
- нервно-психические расстройства, приводящие к синдрому раздраженного кишечника (СРК) и к нарушениям в работе пищеварения;
- дисбактериоз – изменение количества и качества микрофлоры;
- длительное применение некоторых лекарств (антибиотики, противоопухолевые препараты);
- снижение иммунитета;
- состояние после лучевой терапии;
- поджелудочная и печеночная недостаточность при нехватке ферментов в организме (панкреатит, признаки гепатита, цирроз);
- аутоиммунные патологии (неспецифический язвенный колит, болезнь Крона).
Виды поноса и сопутствующие симптомы
Диарею классифицируют учитывая механизм ее появления. Понос бывает:
- Экссудативным. Возникает в результате ишемии и воспаления кишечника, бактериальных инфекций. В каловых массах могут присутствовать примеси гноя и крови.
- Секреторным. К такому виду поноса могут привести бактериальные инфекции и прием слабительных лекарств. Характеризуется обильными и водянистыми каловыми выделениями.
- Осмолярным. Появляется из-за нарушения всасывания стенками кишечника воды и солей. Опорожнения при этом жирные с примесями непереваренной пищи.

Для жидкого стула характерны некоторые сопутствующие симптомы. Все клинические проявления зависят от течения и стадии заболевания. При поносе наблюдаются:
- боли внизу живота;
- недержание каловых масс;
- повышенный метеоризм;
- повышение температуры тела;
- тошнота, рвота;
- обезвоживание;
- слабость, общее недомогание;
- отсутствие аппетита;
- снижение массы тела;
- высыпания на коже;
- желтуха (при заболеваниях печени).
Диарея при гепатите С сопровождается практически всеми перечисленными симптомами.
Как лечить диарею

При первых признаках диареи необходимо обратиться за врачебной помощью. Если гепатит протекает в легкой или средней форме, то лечение проводится в домашних условиях. Тяжелое течение заболевания требует терапии в условиях стационара. Назначает препараты и подбирает режим дозировки только специалист.
При реактивном гепатите и расстройствах желудка широко применяются энтеросорбенты. Принимать их следует осторожно, т. к. многие препараты имеют возрастные ограничения. К числу самых эффективных медикаментов этой группы относятся:
- Смекта. Обладает адсорбирующим действием, стимулирует выработку кишечником естественной слизи. Применяется для лечения поноса любой этиологии.
- Полисорб. Принадлежит к мощным препаратам-адсорбентам. Мягко воздействуя на кишечник, Полисорб при алкогольном гепатите выводит из организма токсины, аллергены, патогенные микроорганизмы и лекарственные средства.
- Активированный уголь. Распространенное антидиарейное средство, обладающее энтеросорбирующим и дезинтоксикационным свойствами. Препарат хорошо помогает при поносе, возникшем из-за отравления.
- Полифепан. Является универсальным сорбентом, который обладает способностью нейтрализовать любые токсичные вещества и патогенные микроорганизмы.
- Гастролит. Противодиарейное средство с вяжущим эффектом. В основном назначают для терапии острой диареи.
- Фильтрум. Является сорбентом природного происхождения. Помогает при поносе, развивающемся на фоне пищевого отравления, кишечной инфекции и гепатита.
Группа медикаментов, которые оказывают влияние на перистальтику кишечника. К их числу относятся следующие препараты:
- Имодиум. Действующее вещество препарата угнетает перистальтику кишечника, увеличивая время всасывания. В результате позывы к дефекации проходят, повышается тонус анального сфинктера. Терапевтическое действие длится 24 часа. Побочные эффекты возникают только при длительном приеме.
- Узара. Лекарственное средство природного происхождения, которое обладает спазмолитическим и вяжущим действием. Препарат хорошо справляется с любым видом поноса. В редких случаях на фоне приема могут возникнуть аллергические реакции. Не рекомендуется принимать беременным и кормящим женщинам.
- Лофлатил. Комбинированный медикамент с симетиконом и лоперамидом в составе. Обладает способностью связывать пузырьки газа в кишечнике и выводить их из организма.
- Диара. Жевательные таблетки на основе гидрохлорида лоперамида. После приема происходит устранение всех признаков диареи за счет замедления моторики кишечника.
Препараты этой группы показаны для терапии диареи у пациентов любого возраста. Отпускаются они без рецепта. Но, несмотря на это, пробиотик для детей должен подбирать педиатр.
В аптеках представлен большой ассортимент подобных лекарств, например:
- Максилак;
- Лактобактерин;
- Бифидумбактерин;
- Бификол;
- Линекс;
- Бифиформ;
- Аципол;
- Хилак Форте;
- Ацилакт;
- Биобактон и др.
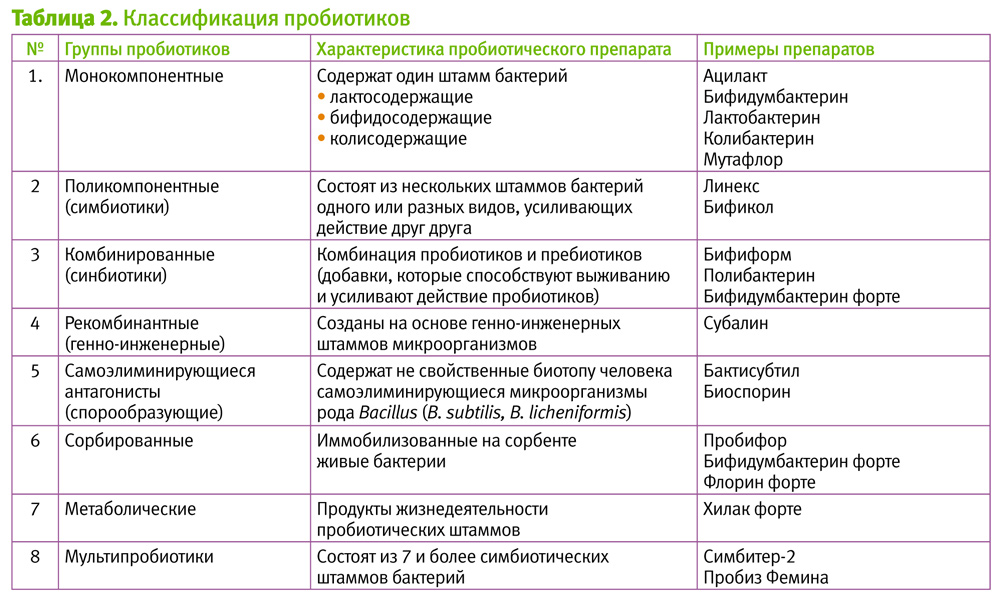
В состав всех пробиотиков входят штаммы живых бактерий. Препараты могут быть как однокомпонентными, так и многокомпонентными. Показаны при диарее, дисбактериозе и кишечных инфекциях.
Лечебные свойства таких медикаментов позволяют добиться следующих результатов:
- укрепление иммунитета;
- восстановление слизистой и микрофлоры после приема антибактериальных средств;
- вывод из организма токсинов и ядовитых веществ;
- понижение уровня холестерина в крови;
- восстановление нормального уровня рН-баланса в толстой кишке;
- улучшение освоения витаминов и микроэлементов.
Антибактериальные лекарственные средства назначать должен только врач, для самостоятельного лечения их применять нельзя. Ведь неправильно подобранный препарат способен уничтожить не только патогенные бактерии, но и полезные. Таким образом, антибиотики не обладают избирательным действием. Поэтому рекомендуется их принимать только при выявлении бактериальной диареи.
Специалист может назначить следующие препараты:
- Амоксициллин;
- Ципрофлоксацин;
- Левомицетин;
- Метронидазол.
На фоне терапии антибиотиками симптомы заболевания могут быстро исчезнуть, но бросать прием медикамента нельзя. Если курс терапии не до конца пройден, то велик риск развития рецидива, т. к. уничтожены не все вредные бактерии.
Особенности питания
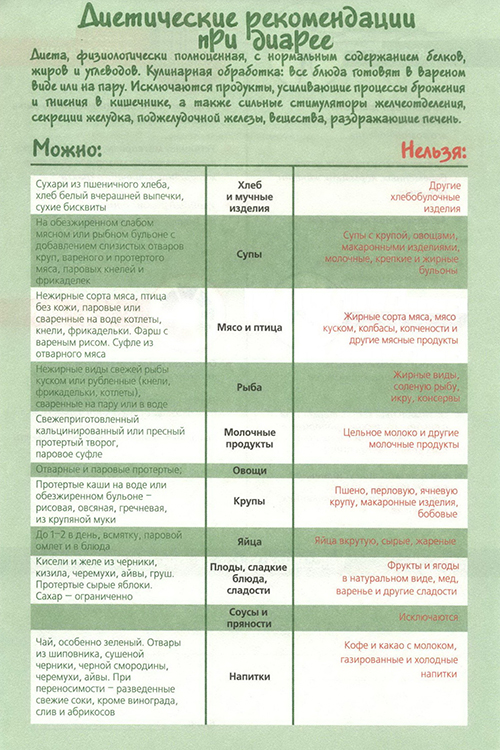
Важная часть терапии гепатита – соблюдение диеты. При этом заболевании показан диетический стол под номером 5. Цель такого питания – восстановление функций печени. Поэтому рацион должен состоять из продуктов, которые не способны навредить клеткам органа и спровоцировать нарушение метаболического процесса.
Питание при гепатите должно быть полноценным и регулярным. В рацион должны входить легкоусвояемые продукты с витаминами в полном объеме. Присутствие жиров и холестерина необходимо минимизировать.
В меню обязательно входят свежие овощи и фрукты, а также сухофрукты. Если больной любит каши, то их следует варить из отрубей и на воде. При этом желательно отказаться от сахара и соли.
В день необходимо выпивать не меньше 8-9 стаканов чистой воды. Черный чай предпочтительно заменить зеленым. Пища должна быть теплой, а не горячей. Жарить продукты нельзя, их следует отваривать или готовить на пару. Голодать при гепатите противопоказано.
Таким образом, при гепатите окажутся полезными следующие продукты и блюда:
- овощные супы с крупами;
- несвежий пшеничный хлеб;
- отварные нежирные рыба и мясо;
- каши на воде;
- макароны из твердых сортов пшеницы;
- нежирные молочные и кисломолочные продукты;
- белковые омлеты;
- оливковое масло;
- отварные или перетертые овощи;
- растительные отвары ромашки, шиповника.
При обострении гепатита из рациона исключают:
- любые жирные бульоны;
- бобовые, орехи, семечки, грибы;
- чеснок, редьку, редис, зеленый лук;
- спиртные и сладкие газированные напитки;
- кондитерские изделия, свежий хлеб;
- жирные сорта рыбы и мяса;
- консервированные продукты;
- жареные яйца;
- колбасы, сыры;
- соусы, майонезы;
- мороженое, кофе;
- шоколад;
- кислые фрукты и ягоды в свежем виде.
При хроническом гепатите сокращают количество жиров, исключают молочные и послабляющие продукты. Чтобы избежать опасных осложнений, необходимо строго соблюдать правила питания при гепатите.
Читайте также:


