Низкая степень вирусемии гепатит в
В связи с этим считается, что HBEAg-негативный хронический ВГВ — это фаза естественного течения хронической HBV-инфекции, а не отдельная нозологическая форма. Предлагается также различать хронический гепатит В с высокой и низкой репликативной активностью. Использование ПЦР позволило выявить больных с низким уровнем виремии и установить взаимосвязь между постоянно высоким уровнем вирусной нагрузки и неблагоприятными исходами заболевания — циррозом печени и гепатоцеллюлярной карциномой. Постоянно высокий уровень вирусной нагрузки в настоящее время предлагается рассматривать в качестве одного из критериев назначения пациенту с хронической HBV-инфекцией противовирусной терапии.
Однако только по результатам морфологического исследования печени можно диагностировать гепатит той или иной активности и стадии на основании оценки таких показателей, как выраженность воспаления и фиброза. Таким образом, каждый пациент с определяемым уровнем HBV должен рассматриваться как больной хроническим гепатитом В, а диагностированная морфологически степень активности гепатита и стадия фиброза в сочетании с динамикой активности АЛТ уровня вирусной нагрузки позволяет клиницисту поставить точный диагноз и принять решение о целесообразности или нецелесообразности начала противовирусной терапии в настоящий момент времени.
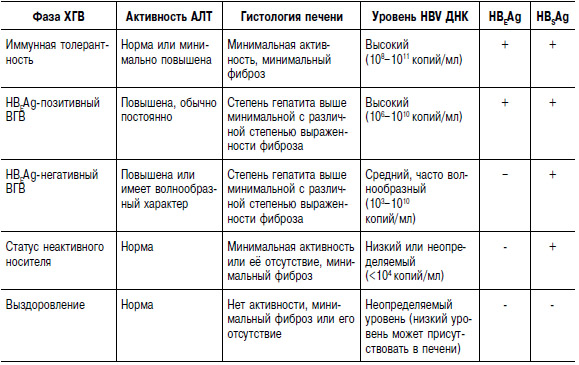
Критериями бессимптомного носительства HBV служит сочетание ряда признаков: персистенция HBSAg в течение 6 месяцев и более при отсутствии серологических маркёров репликации HBV (HBEAg, анти-НВС IgM), нормальные показатели печёночных трансаминаз, отсутствие гистологических изменений в печени или картина хронического гепатита с минимальной некрозо-воспалительной активностью [индекс гистологической активности (ИГА) 0–4] и уровень ДНК HBV менее 105 копий/мл.
Хроническая HBV-инфекция характеризуется широким спектром клинических вариантов течения и исходов заболевания. Выделяют 4 фазы естественного течения хронической HBV-инфекции в зависимости от присутствия в крови больного HBEAg, степени повышения АЛТ и уровня виремии: фазу иммунной толерантности, фазу иммунного клиренса, фазу иммунного контроля и фазу реактивации.
Таблица Фазы течения хронического гепатита В
Независимые факторы риска развития гепатоцеллюлярной карциномы — мужской пол пациента, курение, злоупотребление алкоголем, повышенный уровень АЛТ, присутствие HBEAg, постоянно высокий уровень ДНК HBV (более 105 копий/мл, или 20 000 МЕ).
Если инфицирование происходит в детском возрасте, то большинство HBEAg-позитивных детей имеют повышенный уровень АЛТ в сыворотке крови, а сероконверсия HBEAg в анти-НВЕ обычно происходит в возрасте 13–16 лет. У пациентов, инфицированных в зрелом возрасте (характерно для Европы и Северной Америки), заболевание характеризуется наличием клинической симптоматики, стойко повышенной активностью АЛТ, наличием HBEAg и ДНК HBV в крови, гистологической картиной хронического гепатита. Среди пациентов всех возрастных групп с HBV-инфекцией, приобретённой в детском возрасте или во взрослом состоянии, частота спонтанной элиминации HBEAg из организма составляет от 8 до 12% в год. Частота спонтанного клиренса HBSAg составляет 0,5–2% в год. В целом из числа больных хронической HBV-инфекцией 70–80% становятся с течением времени бессимптомными носителями, а у 20–30% больных хронической HBV-инфекцией развивается прогрессирующее заболевание печени и в течение 10–50 лет может сформироваться цирроз печени и гепатоцеллюлярная карцинома.
Хронический гепатит, вызванный мутантным вариантом HBV, характеризуется наличием в крови анти-НВЕ, отсутствием HBEAg и более низкой концентраций HBV по сравнению с HBEAg-позитивным вигусным гепатитом В. Хронический HBEAg-негативный гепатит В — наиболее частая форма в Южной Европе и Азии, в Северной Европе и США он встречается у 10–40% лиц с хронической HBV-инфекцией. В средиземноморском регионе заражение этим вариантом гепатита В, как правило, происходит в детстве, протекает бессимптомно в течение 3–4 десятилетий, приводя к циррозу печени в среднем к 45-летнему возрасту. Течение HBEAg-негативного хронического гепатита В характеризуется или стойко повышенной активностью АСТ и АЛТ (3–4-кратное превышение нормы), что наблюдают у 3–40% пациентов, или флюктуирующей активностью АСТ и АЛТ (45–65%) и редко встречающимися длительными спонтанными ремиссиями (6–15%) случаев. Переход HBEAg-негативного хронического гепатита В в неактивную нерепликативную фазу вирусоносительства или самопроизвольное выздоровление почти не встречают.
Лечение хронического гепатита В
• Биохимический ответ (подразумевается, что до лечения у больного был повышенный уровень АЛТ) — нормализация показателей АЛТ на фоне терапии.
• Гистологический ответ — улучшение показателей гистологической активности на 2 балла (по шкале ИГА — индекс гистологической активности — 0–18 баллов) без ухудшения показателей фиброза или с улучшением по этому показателю при сравнении результатов биопсии печени до и после окончания лечения.
• Вирусологический ответ — снижение уровня вирусной нагрузки в крови до неопределяемого уровня (зависит от чувствительности применяемого метода и тест-системы) и исчезновение HBEAg у больного с наличием HBEAG в крови до начала лечения.
• Полный ответ — наличие критериев биохимического и вирусологического ответа и исчезновение HBSAg.
Также выделяют следующие понятия: ответ на лечение на фоне терапии, постоянный ответ на фоне терапии (на протяжении всего курса), ответ по окончании терапии (в конце запланированного курса лечения), устойчивый ответ после окончания терапии на шестом месяце и устойчивый ответ после окончания терапии на 12-м месяце.
Используются также следующие термины при характеристике обострений:
- вирусологическое обострение (breakthrough) — появление или увеличение вирусной нагрузки HBV ДНК более чем на 1×lg10 (десятикратное увеличение) после достижения вирусологического ответа на фоне противовирусной терапии; - вирусологический прорыв (rebound) — увеличение уровня вирусной нагрузки HBV ДНК больше 20 000 МЕ/мл или увеличение уровня вирусной нагрузки HBV ДНК больше, чем было зарегистрировано до лечения на фоне продолжающейся противовирусной терапии.
Длительность лечения, в том числе и после достижения конечной цели лечения (закрепление результата, консолидирующая терапия), зависит от варианта хронического гепатита В и типа препарата, которым проводят лечение.
Лечение хронического гепатита В проводят препаратами интерферона или аналогами нуклеозидов. В России для лечения хронического гепатита В зарегистрированы 2 типа препаратов интерферона (стандартный интерферон альфа, пегилированный интерферон альфа-2) и 3 аналога нуклеозидов: ламивудин, энтекавир и телбивудин.
Лечение стандартным интерфероном рекомендуют для больных хроническим гепатитом В с невысокой вирусной нагрузкой и повышенным уровнем аминотрансфераз в сыворотке крови (более 2 норм), так как при высоком уровне вирусной нагрузки и нормальных показателях АЛТ лечение малоэффективно. Лечение стандартным интерфероном больных НВЕ-позитивным хроническим гепатитом В позволяет достичь сероконверсии HBEAg/анти-НВЕ у 18–20% больных, стойкий биохимический ответ регистрируют у 23–25% больных, а вирусологический ответ на лечение — у 37% больных. У 8% пациентов, ответивших на лечение, удаётся достичь полного ответа на терапию (исчезновение HBSAg). При HBEAg-негативном хроническом гепатите В, несмотря на больший процент отвечающих на терапию, в процессе лечения (60–70% вирусологического и биохимического ответа) стойкий ответ регистрируют только у 20% больных, а в большинстве случаев регистрируют обострение после отмены терапии. Лечение проводят в течение 16 нед в дозе 5 млн МЕ ежедневно или 10 млн МЕ три раза в неделю подкожно.
Пегилированный интерферон альфа-2 имеет такие же показания, как стандарт- ный интерферон, однако эффективность лечения выше по показателю сероконверсии (27–32%). Лечение проводят в течение 48 нед в дозе 180 мкг 1 раз в неделю подкожно.
У больных НВЕ-позитивным хроническим гепатитом В удаётся достичь сероконверсии HBEAg/анти-НВЕ в 16–18% случаев при применении 100 мг препарата перорально один раз в сутки в течение года и в 27% случаев при применении этого препарата в течение 2 лет. Улучшение гистологической картины печени зафиксировано независимо от сероконверсии приблизительно у 50% больных. У больных HBEAg-негативным хроническим гепатитом В на фоне лечения ламивудином в течение 48–52 нед вирусологический и биохимический ответ отмечают у 70% пациентов, но после отмены терапии у 90% больных регистрируют возврат к виремии и повышение активности АЛТ. Улучшение гистологической картины печени также регистрируют более чем у половины пациентов после годового курса терапии. Полный вирусологический ответ, как правило, не регистрируют. Комбинированная терапия интерфероном и ламивудином не показала преимуществ перед монотерапией пегилированными интерферонами.
Существенный недостаток терапии ламивудином — высокая вероятность развития резистентности к препарату (17–30% через 2 года) вследствие мутации вируса.
Лечение может быть закончено через 6 месяцев после достижения сероконверсии (6 месяцев консолидированной терапии). Лечение проводят в дозе 100 мг ежедневно per os. Ламивудин характеризуется хорошим профилем безопасности.
Энтекавир наиболее эффективно и быстро подавляет репликацию HBV в течение 48 нед лечения (67 и 90% эффективности при НВЕ-позитивном и НВЕ-негативном хроническом гепатите В соответственно) и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического гепатита В. Эффект быстрого снижения уровня вирусной нагрузки регистрируют в том числе у пациентов с исходно высокой репликативной активностью. Гистологический ответ регистрируют у 70–72% пациентов при НВЕ-позитивном и НВЕ-негативном ХГВ через 48 недель терапии. Частота сероконверсии НВЕ/анти-НВЕ через год терапии не превышает 21%, но повышается при увеличении длительности лечения (у 11% пациентов продолживших лечение ещё на год). Существенным преимуществом энтекавира служит низкая вероятность развития резистентности к лечению (менее 1% через 5 лет терапии). Оптимальная длительность лечения не определена. Лечение энтекавиром проводят в дозе 0,5 мг ежедневно per os. Длительность консолидирующей терапии при HBЕ-позитивном гепатите В рекомендуют в течение не менее 6 мес. Для пациентов с развившейся резистентностью или рефрактерностью к ламивудину лечение проводят в дозе 1,0 мг ежедневно не менее 6 мес. Энтекавир характеризуется хорошим профилем безопасности.
Телбивудин характеризуется эффективным подавлением репликации HBV в течение 48 нед лечения (60 и 88% эффективности при НВЕ-позитивном и НВЕ-негативном ХГВ соответственно и с более чем 70% эффективностью формирования биохимической ремиссии при той и другой форме хронического гепатита В). Гистологический ответ регистрируют у 65–67% пациентов при НВЕ-позитивном и НВЕ-негативном хроническом гепатите В.
Частота сероконверсии НВЕ/анти-НВЕ через год терапии не превышает 23%. Риск развития резистентности к телбивудину существенно меньший, чем к ламивудину, но выше, чем при лечении энтекавиром (8–17% через 2 года терапии). Телбивудин характеризуется хорошим профилем безопасности. Лечение телбивудином проводят в дозе 600 мг ежедневно per os. Длительность консолидирующей терапии при НВЕ-позитивном гепатите В рекомендуют в течение не менее 6 мес.
Больные хроническим гепатитом В трудоспособны. Рекомендовано наблюдение инфекциониста поликлиники, специалиста гепатологического центра. В случае ферментативного обострения заболевания рекомендуют освобождение от работы, при повышении активности АЛТ более 10 норм рекомендована госпитализация. Больные циррозом печени ограниченно трудоспособны в отсутствие декомпенсации и нетрудоспособны при наличии симптомов декомпенсации заболевания.
Хроническое (>6 мес.) заболевание печени, характеризующееся некротически-воспалительными изменениями, вызванное персистирующей инфекцией HBV →разд. 7.1.2. ДНК HBV интегрируется в геном гепатоцитов и других клеток; присутствует также в виде сссДНК HBV, который является матрицей репликации HBV. Хроническое инфицирование приводит к гепатоцеллюлярной карциноме.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ
1. Симптомы : первоначально обычно без симптомов, большинство больных долго не предъявляют жалоб. Субъективные симптомы: наиболее распространенным является чувство усталости, довольно часто — подавленное настроение. Объективные симптомы: наверх
1) часто незначительное увеличение печени, в тяжелых случаях желтуха средней тяжести (постоянно или периодически);
2) у некоторых пациентов первые симптомы связаны с:
а) уже развитым циррозом печени →разд. 7.12 и портальной гипертензией (в частности увеличение селезенки);
б) внепеченочными осложнениями, вызванными наличием иммунных комплексов: узелковый периартериит, лейкоцитокластический васкулит, гломерулонефрит.
2. Естественное течение : зависит от динамики фиброза, который приводит к циррозу печени. В случае персистирующей активной инфекции могут возникать периодические обострения, напоминающие острый вирусный гепатит (увеличение активности АЛТ >10 × ВГН, ≥2-кратно выше обычно регистрированного уровня). После фазы интенсивной репликации с положительным HBeAg — HBsAg(+), HBeAg(+), повышенная виремия HBV (ДНК >10 6 копий МЕ/мл) — наступает фаза иммунореактивности (меньшая концентрация ДНК HBV, периодически повышенная активность АЛТ, некротически-воспалительные изменения и фиброз разной степени интенсивности); это состояние может длиться многие недели или месяцы и окончиться исчезновением HBeAg с сероконверсией (у 2–15 % больных; у ≈4 % больных снова появляется HBeAg). Чем чаще происходят периоды обострений, тем более усиливается фиброз печени. При неактивном носительстве HBV гистопатологические изменения зависят от частоты и тяжести предыдущих повреждений. Редко (1–3 %/год) происходит исчезновение HBsAg с образованием антител анти-HBs. У 25 % пациентов происходит реактивация инфекции ( HBeAg-негативный хронический гепатит) с наличием анти-HBe и, повышением количества копий ДНК HBV, увеличением активности АЛТ и тяжести гистопатологических изменений в печени. Периоды обострений чередуются с периодами ремиссий. При латентной инфекции ( HBsAg отрицательной) — ДНК HBV не обнаруживается. либо присутствует в крови в очень небольшом количестве; присутствуют антитела анти‑HBc, также может определяться анти‑HBs. Исчезновение HBsAg снижает риск цирроза печени и печеночной недостаточности, но не снижает риск гепатоцеллюлярного рака. Состояние иммуносупрессии может привести к реактивации вируса.
Диагностические критерии разных фаз хронической HBV инфекции →табл. 7.2-1.
| Диагноз при выявлении ХГС в зависимости от степени воспалительной активности | Риск развития цирроза печени (%) через | ||
| 5 лет | 10 лет | 20 лет | |
| ХГС с минимальной или слабо выраженной активностью | 7 | 7 | 30 |
| ХГС с умеренной активностью | 25 | 44 | 95 |
| Тяжелый ХГС | 68 | 100 | 100 |
| Выраженный фиброз | 58 | 100 | 100 |
ГЦК является достоверным осложнением HCV-инфекции, хотя очень редко встречается в отсутствие цирроза печени. В США и большинстве стран Европы для больных с ЦП ежегодный риск развития ГЦК составляет 1.4% . В Италии и Японии он выше и колеблется от 2.6% до 6.9%. Средняя продолжительность развития ГЦК для больных с HCV-инфекцией составляет 28 – 29 лет.
Другие факторы, способствующие прогрессированию HCV-инфекции.
Алкоголь. Ассоциация между алкогольным повреждением печени и HCV-инфекцией впервые была отмечена в эпидемиологических исследованиях по изучению выживаемости носителей anti-HCV. В настоящее время четко определено, что регулярный прием алкоголя увеличивает повреждение печени у лиц с HCV-инфекцией. Механизм этого процесса остается не вполне ясным: усиливает алкоголь репликацию HCV, или является дополнительным фактором повреждения печени. Однако, прием алкоголя лицами, инфицированными HCV, запрещается.
Роль таких факторов окружающей среды, как токсины, курение и т.д. четко не доказана в прогрессировании HCV.
Возраст может играть роль в прогрессировании заболевания, если инфицирование произошло до 50-55 лет.
Предварительные данные свидетельствуют о том, что фенотип HLA DRB1 может отвечать за восприимчивость к инфекции, а другие фенотипы играют роль в регуляции репликации HCV.
Такие факторы, как этническая принадлежность требуют дальнейших исследований, так как прогрессирование заболевания и развитие ГЦК чаще всего встречается в Японии и Италии.
Есть предположения, что женщины реже болеют тяжелыми формами HCV-инфекции, но этот факт требует дальнейших исследований.
Роль генотипа вируса в прогрессии заболевания обсуждается.
Морфологические признаки ХГС. Для этой формы довольно характерны участки крупнокапельной жировой дистрофии гепатоцитов (рис. 4.9), плотное расположение, агрегация лимфоидных клеток в портальных трактах с образованием в части случаев лимфоидных узелков ( с или без центров размножения) (рис. 4.10), негнойный холангит с лимфоидной и плазмоклеточной инфильтрацией стенок протоков. Клеточная инфильтрация перипортальной зоны наблюдается часто (рис. 4.11), но ступенчатые некрозы выражены обычно довольно слабо. Мостовидные некрозы наблюдаются нечасто. Несмотря на относительно слабую выраженность некротических и воспалительных изменений, отмечается тенденция к прогрессированию фиброза, нередко приводящая к циррозу (рис. 4.12, 4.13). Этому, возможно, способствуют быстро протекающие очаговые некротически-воспалительные изменения в дольках. Для идентификации антигенов вируса гепатита С используют полимеразную цепную реакцию.

Рис. 4.9. Хронический вирусный гепатит B (биоптат печени, окраска г/э, х200). Расширение, деформация, фибриоз портального тракта, выраженная лимфоидная инфильтрация с распространением инфильтрата на периферию дольки. Рядом — небольшой участок крупнокапельной жировой дистрофии гепатоцитов

Рис. 4.10. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные септы окружают формирующуюся ложную дольку. В одной из септ виден лимфоидный узелок

Рис. 4.11. Хронический вирусный гепатит C (биоптат печени, окраска г/э, х200). Портальный тракт со слабой лимфо-гистиоцитарной инфильтрацией, без фиброзных изменений. Минимальная активность гепатита

Рис. 4.12. Хронический вирусный гепатит C (биоптат печени,). Фиброзная порто-портальная септа. В портальном тракте — выраженная лимфо-гистиоцитарная инфильтрация с аггрегацией лимфоидных элементов

Рис. 4.13. Хронический вирусный гепатит C (биоптат печени, окраска по Ван Гизону, х200). Фиброзные изменения и выраженная клеточная инфильтрация портального тракта и периферии дольки с развитием ступенчатого некроза. Ложная долька слева. Гидропическая дистрофия гепатоцитов.
Внепеченочные проявления HCV. Внепеченочные проявления HCV-инфекции перечислены в табл. 4.9, истинный патогенез их развития не известен. Предполагается, что большинство из них иммуноопосредованы и проявляют себя через следующие события: индукция моноклональных или поликлональных лимфоцитов, отложение в тканях иммунных комплексов, образование аутоантител или активация специфических лимфоцитов, эффекты вирусиндуцированых цитокинов или высвобождение медиаторов воспаления и.д.
| Механизм развития | Клинические проявления |
|---|---|
| Продукция или отложение иммуноглобулинов |
|
| Аутоиммунный |
|
| Неизвестный механизм |
|
У пациентов с ХГС часто обнаруживают различные аутоантитела. Антиядерный фактор (ANF), антитела к гладкой мускулатуре (SMA), антитела к щитовидной железе встречаются в 40-65% случаев. Однако, их присутствие не влияет ни на клинические проявления, ни на течение заболевания и ответ на противовирусную терапию. Антитела к печеночно-почечным микросомам-1(anti-LKM-1) заслуживают особого внимания, т.к. считаются маркером аутоиммунного гепатита 2 типа. Однако, при исследовании европейских пациентов с anti-LKM-1 в 48% — 88% случаев у них были обнаружены anti-HCV. Более того, выявлено несколько очень важных различий между пациентами позитивными к anti-LKM-1 и anti-HCV и позитивными только к anti-LKM-1 (аутоиммунный гепатит тип 2). У пациентов с аутоиммунным гепатитом 2 типа anti-LKM-1 реагируют с сегментом 33АА цитохрома Р450 IID6, в то время как у anti-HCV-позитивных пациентов anti-LKM-1 связываются с клеточным протеином GOR 47-1.Iia. Это предполагает молекулярную мимкрию между Р450 IID6 и HCV, хотя гомологичных эпитопов не обнаружено. В заключение необходимо отметить, что иногда у пациентов с аутоиммунным гепатитом 1 типа и высоким уровнем гаммаглобулинов встречается ложно позитивный тест на анти-HCV.
Смешанная криоглобулинемия относится к лимфопролиферативным расстройствам. В ее основе лежит отложение иммунных комплексов в сосудах мелкого и среднего калибра. Наиболее часто она проявляется триадой симптомов: пальпируемой пурпурой, артралгиями и слабостью. Однако, в патологической процесс могут быть вовлечены различные органы и нервная система. В последние годы отмечена четкая связь смешанной криоглобулинемии с HCV-инфекцией. Anti-HCV и HCV RNA выявляют в 42-54% и 84% соответственно у больных со смешанной криоглобулинемией II типа. Криоглобулины обнаруживают у 19 – 54% больных с гепатитом С, особенно, на стадии цирроза. Однако, клиническая симптоматика имеется только в 25% случаев. Более часто криоглобулины встречаются у пациентов с высокой вирусной нагрузкой, генотип не имеет клинического значения. Лечение ИФ приводит к уменьшению или исчезновению криоглобулинов, кожных и других симптомов. Клиническое улучшение не всегда сочетается с вирусологическим ответом и наоборот. Однако, положительный вирусологический ответ и нормализация АЛТ сочетаются с исчезновением криоглобулинов, и, в свою очередь рецидив виремии часто сочетается с рецидивом криоглобулинемии.
Мембранозный гломерулонефрит. HCV четко ассоциируется с развитием мембранопролиферативного гломерулонефрита и нефротического синдрома. Anti-HCV и HCV RNA у таких пациентов обнаруживаются в циркулирующих иммунных комплексах; их депозиты, криоглобулиноподобные структуры и сердцевинный протеин HCV локализуются в гломерулах. ИФ-терапия часто приводит к уменьшению протеинурии, однако, рецидив виремии сочетается с обострением гломерулонефрита. Есть предположения о том, что в таких ситуациях высокие дозы ИФ более эффективны.
Лимфома. Получены данные о широком распространении HCV у больных с В-клеточной не-Ходжкинской лимфомой (20 – 40%). Также описана ассоциация HCV с MALT-лимфомами. Есть результаты об эффективности лечения ИФ HCV-ассоциированных лимфом, однако, этот опыт ограничен.
Аутоиммунные расстройства встречаются в среднем у 23% больных с HCV, ассоциации с генотипом вируса не отмечается.
Наиболее часто наблюдаются расстройства со стороны щитовидной железы. Антитела к щитовидной железе встречаются в 5.2-12.5% случаев. Среди расстройств функции преобладает гипотироидизм (3.1 – 5.5%), преимущественно — у пожилых женщин и пациентов с высоким титром антител к пероксидазе. Лечение ИФ, в свою очередь, может индуцировать заболевание щитовидной железы и выработку к ней антител. Однако, прекращение лечения останавливает этот процесс.
Синдром Съегрена (сухой синдром) связан с прогрессирующей деструкцией экзокринных желез (слюнных и слезных) в связи с их хронической лимфоцитарной инфильтрацией активированными Т- и иногда – В-клетками. HCV-инфекция не связана с первичным синдромом Съегрена, однако, в одном из исследований у 57% больных с ХГС был обнаружен лимфоцитарный сиалоденит, подобный таковому при синдроме Съегрена.
Аутоиммунная идиопатическая тромбоцитопеническая пурпура. У 10-19% больных с аутоиммунной идиопатической тромбоцитопенической пурпурой обнаруживаются anti-HCV. Причинно-следственные связи этих состояний находятся в процессе исследований.
Плоский лишай (Lichen planus). Anti-HCV присутствуют у 10-38% с этой патологией. Механизм ассоциации HCV с Lichen planus не ясен. В процессе ИФ-терапии часто наблюдается обострение Lichen planus.
Поздняя кожная порфирия. Причиной поздней кожной порфирии является снижение активности уропорфириноген декарбоксилазы. Прием алкоголя, эстрогенов и перегрузка железом приводят к клиническим проявлениям этого патологического состояния. Поздняя кожная порфирия ассоциируется с алкогольной болезнью печени и гемосидерозом. Сообщается о выявлении anti-HCV у 62-91% больных с поздней кожной порфирией, что заставляет рассматривать anti-HCV как важнейший фактор развития этого заболевания, хотя конкретная роль HCV в его патогенезе в настоящее время не ясна.
Читайте также:
- Сдать анализ на вирус папилломы человека в дмитрове
- Краснуха это вирус герпеса
- Китай пустые города вирус
- Информация для родителей внимание грипп
- Спанч боб с бешенством


