Обострение хобл при вирусной инфекции
Практические аспекты антибактериальной терапии Проблема хронической обструктивной болезни легких (ХОБЛ) не только продолжает оставаться одной из важных в клинической медицине, но и приобретает все более серьезные медицинские и социальные аспекты.
Проблема хронической обструктивной болезни легких (ХОБЛ) не только продолжает оставаться одной из важных в клинической медицине, но и приобретает все более серьезные медицинские и социальные аспекты.
Для ХОБЛ характерно хроническое неуклонно прогрессирующее течение с постепенным развитием дыхательной недостаточности и различной степени инвалидизации, что существенно нарушает качество жизни больного. Особенностью течения ХОБЛ, как и любой другой хронической патологии, являются обострения, каждое из которых усугубляет прогрессирование ХОБЛ, тем самым ускоряя и утяжеляя развитие дыхательной недостаточности. Тяжелые обострения представляют угрозу для жизни пациента и являются причиной летальных исходов. Кроме того, у большинства больных ХОБЛ имеется сочетанная внелегочная патология, чаще всего сердечно-сосудистые заболевания, которые нередко декомпенсируются на фоне обострений ХОБЛ, что, в свою очередь, ухудшает прогноз и затрудняет ведение данной категории пациентов.
Очевидно, что своевременная диагностика, купирование и профилактика обострений ХОБЛ выходят на первый план при ведении больного с ХОБЛ. Среди основных причин обострений ХОБЛ удельный вес инфекционных обострений заболевания достигает 80%, из них 50% бактериальной этиологии.
Инфекционное обострение ХОБЛ можно определить как декомпенсацию респираторного статуса больного вследствие превышения порога бактериальной нагрузки бронхиальной слизистой, что проявляется усугублением клинической симптоматики, усилением бронхиальной обструкции и ухудшением качества жизни.
Понимание сущности и этиологии наряду с умением своевременно диагностировать инфекционное обострение ХОБЛ чрезвычайно важно для практического врача, занимающегося выработкой рациональной стратегии и тактики ведения больного.
На рисунке 1 представлен алгоритм ведения больного с инфекционным обострением ХОБЛ.
Предложенные в свое время критерии диагностики обострений хронического бронхита [1] остаются на сегодняшний день незыблемыми и для диагностики инфекционных обострений ХОБЛ, поскольку не требуют от врача каких-либо дополнительных исследований и основаны лишь на тщательном анализе клинического течения заболевания, данных объективного исследования по сравнению с исходным (предшествующим) статусом. Более того, с помощью этих критериев представляется возможность не только клинически верифицировать инфекционное обострение, но и ориентировочно определить его тяжесть (табл. 1).
Поставленный выше вопрос до недавнего времени был отнюдь не риторическим. Дело в том, что многие обострения ХОБЛ могут стихать и без назначения антибактериальной терапии (АТ). Особенно это касается нетяжелых обострений, не требующих госпитализации и назначения дополнительной (неантибактериальной) терапии с целью купирования обострения ХОБЛ. Однако в дальнейшем результаты исследований, отвечающих принципам доказательной медицины, свидетельствовали о преимуществах АТ инфекционных обострений ХОБЛ по сравнению с плацебо [2, 3]. Следует подчеркнуть, что наибольшая эффективность АТ отмечалась у больных с типом I обострений хронического бронхита по N. Anthonisen, т. е. в клинических ситуациях, наиболее соответствующих инфекционным обострениям заболевания.
Оправданность АТ обострений ХОБЛ подчеркивается в Глобальной инициативе по обструктивной болезни легких (GOLD) — документе, подготовленном экспертами ВОЗ. Эти положения изложены в следующей редакции:
Обоснование АТ инфекционных обострений ХОБЛ логически вытекает из понимания сущности данного патологического процесса, в развитии которого основная роль принадлежит превышению порога бактериальной нагрузки бронхиальных слизистых, т. е. накоплению большого количества этиологически значимых микроорганизмов, что в конечном итоге приводит к клинической манифестации обострения ХОБЛ.
Таким образом, с современных позиций основной целью лечения инфекционных обострений ХОБЛ является эрадикация этиологически значимых микроорганизмов. Подобный подход позволяет обеспечить максимальный бактериологический и клинический эффект при выборе оптимального антибактериального препарата.
Верификация инфекционного характера обострения ХОБЛ, наряду с определением тяжести обострения (прогностических факторов), является основанием для принятия решения о назначении АТ. После получения убедительных доказательств о преимуществах АТ у больных с обострением ХОБЛ дискуссии о пользе и оправданности АТ у данной категории пациентов трансформировались в проблему выбора оптимального препарата среди широкого арсенала современных антимикробных средств, эффективность которых имеет различную степень доказательности. Трудности выбора препарата становятся более очевидными в связи с расширением современного арсенала антибактериальных средств, обладающих различной антимикробной активностью, переносимостью, фармакокинетическими свойствами, стоимостью и т. д. С учетом данного обстоятельства следует придерживаться определенных критериев выбора, которым должен отвечать антибиотик, назначаемый больному с инфекционным обострением ХОБЛ.
При выборе оптимального препарата основными ориентирами для практического врача являются:
- спектр антимикробной активности препарата;
- фармакокинетика/фармакодинамика;
- уровень региональной резистентности микроорганизмов;
- тяжесть обострения ХОБЛ;
- данные об эффективности различных антибактериальных препаратов с позиций доказательной медицины и адекватной оценки.
Назначение АТ больным с обострением ХОБЛ осуществляется эмпирически без идентификации возбудителя. Следует иметь в виду, что результаты лечения зависят при прочих равных условиях от своевременности начатой АТ: чем раньше она назначается, тем быстрее купируется обострение, снижается риск госпитализаций [4].
Основными этиологически значимыми микроорганизмами инфекционных обострений ХОБЛ являются Streptococcus (Str.) pneumoniae, Haemophilus (H.) influenzae, Moraxella (M.) catarrhalis, реже — Staphylococcus (S.) aureus, бактерии семейства Enterobacteriаcеae. C учетом этого выбранный препарат должен обладать достаточной активностью против указанных возбудителей. На основании клинической ситуации при обострениях ХОБЛ возможно ориентировочное определение микробного спектра. Так, у больных с выраженной бронхиальной обструкцией (объем форсированного выдоха за 1 с (ОФВ1) ниже 50%) более вероятна этиологическая роль грамотрицательной флоры [5], что позволяет обосновать выбор соответствующего антибактериального препарата.
Поскольку АТ обострений ХОБЛ носит эмпирический характер, при выборе оптимального препарата целесообразна стратификация пациентов в зависимости от тяжести обострения. При легком обострении наиболее распространенными клинически значимыми микроорганизмами являются H. influenzae (нетипируемые и некапсулированные формы), S. pneumoniae, M. catarrhalis. При более тяжелых обострениях и наличии неблагоприятных прогностических факторов (выраженная бронхиальная обструкция, дыхательная недостаточность, декомпенсация сопутствующей патологии и др.), требующих нередко госпитализации в отделения интенсивной терапии, удельный вес вышеназванных микроорганизмов снижается и увеличивается доля H. influenzae, продуцирующих β-лактамазы, грамотрицательных бактерий, в частности различных представителей семейства Enterobacteriacеae.
Рекомендации, которыми следует руководствоваться при выборе антибиотика при обострениях ХОБЛ, в зависимости от прогностических факторов и вероятности того или иного этиологически значимого патогена, следующие.
Если ОФВ1 > 50%, обострений в год менее четырех, нет сопутствующих заболеваний и возбудителями являются H. Influenzae, S. Pneumoniae, M. Catarrhalis, то препараты выбора — это амоксициллин, амоксициллин/клавуланат, а альтернативные препараты — респираторные фторхинолоны, макролиды, цефалоспорины II поколения (И. А. Гучев, С. В. Сидоренко, 2003).
Не менее важна для практического врача длительность АТ. По результатам рандомизированного двойного слепого многоцентрового исследования, клиническая бактериологическая эффективность 5- и 7-дневного курсов лечения левофлоксацином (500 мг в сутки однократно) вне зависимости от возраста пациента, частоты обострений, наличия хронических обструктивных болезней легких и сопутствующей патологии сердечно-сосудистой системы одинакова [7].
Существенное значение при ведении больных с обострением ХОБЛ приобретает методология оценки эффективности терапии. В большинстве клинических исследований эффективность препарата при обострении ХОБЛ оценивается на основании динамики клинических симптомов обострения заболевания, в частности на основании следующих критериев: интенсивности кашля, одышки, объема отделяемой мокроты и ее гнойности.
Однако наиболее важным результатом АТ является не столько наступление ремиссии, которая при обострениях ХОБЛ может, как известно, возникать спонтанно, сколько ее полноценность и продолжительность, обеспечивающие качество жизни пациента. Поэтому истинная эффективность того или иного антибиотика при обострении ХОБЛ в конечном счете должна определяться на основании длительного мониторинга больных после купирования обострения заболевания. При этом основными критериями эффективности АТ следует считать следующие параметры:
- сроки наступления и частота последующих обострений ХОБЛ;
- тяжесть последующих обострений (декомпенсация сопутствующей патологии, дыхательная недостаточность, необходимость госпитализации и т. д.);
- потребность в назначении антибактериального препарата;
- качество жизни больных после купирования обострения ХОБЛ;
- затраты на лечение, связанное с наступившим обострением.
Недавно было проведено многоцентровое, рандомизированное, двойное слепое исследование в двух параллельных группах, посвященное оценке сравнительной эффективности моксифлоксацина (400 мг в сутки в течение 5 дней) и стандартных антибактериальных препаратов (амоксициллин — 500 мг 3 раза в сутки в течение 7 дней, цефуроксим — 250 мг дважды в сутки в течение 7 дней и кларитромицин — 500 мг дважды в день в течение 7 дней) при обострении хронического бронхита (MOSAIC) [8].
В данном исследовании моксифлоксацин оказывал более выраженный непосредственный клинический эффект, в том числе у больных с неблагоприятными прогностическими факторами, а также бактериологическое воздействие (более эффективная микробная эрадикация). Выявлены большая продолжительность и качество ремиссии после лечения моксифлоксацином, меньшая потребность в назначении антибиотиков при последующих обострениях по сравнению с препаратами сравнения.
В другом исследовании, посвященном отдаленным результатам сравнительной эффективности лечения обострений ХОБЛ левофлоксацином и кларитромицином при длительном мониторинге больных (свыше года), была показана одинаковая продолжительность безрецидивного периода — независимо от прогностических факторов [9].
При оценке продолжительности безрецидивного периода у больных с обострением ХОБЛ, прошедших курс лечения различными антибактериальными препаратами (амоксициллин + клавулановая кислота, азитромицин, кларитромицин) было выявлено, что левофлоксацин и амоксициллин + клавулановая кислота улучшают долговременный прогноз при ХОБЛ по сравнению с макролидами и увеличивают длительность безрецидивного периода заболевания. Клиническая эффективность амоксициллин + клавулановая кислота обусловлена более высокой эрадикационной способностью указанных препаратов по сравнении с макролидами [10].
В шести публикациях приведены результаты применения спарфлоксацина при инфекциях дыхательных путей по основной схеме в течение 7–14 дней всего у 1878 больных, в том числе у 752 старше 65 лет, включая группы риска с сопутствующими заболеваниями и госпитализированными в связи с неэффективностью предшествующей терапии (12–17). Клиническая эффективность спарфлоксацина составляла 80–92%, препаратов сравнения — от 70 до 91–92%. Данные бактериологических исследований показывают преимущество спарфлоксацина при инфекции, вызванной H. influenzae, и сопоставимость с препаратами сравнения при пневмококковой инфекции. Преимущества спарфлоксацина — меньшие суточные дозы, удобство назначения — 1 раз в сутки [11].
Можно отметить на фоне препаратов сравнения несколько более высокий или сопоставимый эффект спарфлоксацина с учетом его преимуществ по дозовому режиму, элиминации возбудителя (в том числе микоплазм), сокращению частоты рецидивов. Препарат целесообразно применять как средство эмпирической терапии при внебольничных инфекциях дыхательных путей [11].
В настоящее время спарфлоксацин выпускается в лекарственной форме для применения внутрь, он является одним из трех фторхинолонов наиболее длительного действия (Т1/2 – 20 ч и выше) и применяется в международной клинической практике уже более 10 лет. Другие фторхинолоны с такими же высокими значениями Т1/2 пока не нашли широкого применения в практике [11].
Таким образом, эффективность антибактериального препарата при обострениях ХОБЛ определяется его эрадикационной способностью. Имеется зависимость между степенью микробной эрадикации и длительностью безрецидивного периода заболевания. При полной эрадикации возбудителя период, требующийся для достижения в дальнейшем количества микроорганизмов, которое бы превышало порог клинической манифестации, оказывается более длительным, что обеспечивает более продолжительную ремиссию. В случаях неполной эрадикации микроорганизмов назначение препарата лишь уменьшает микробную нагрузку, которая оказывается ниже порога клинической манифестации, однако ремиссии в этих случаях нестойкие и непродолжительные. С учетом вышеизложенного назначение адекватного препарата следует расценивать не только как способ купирования текущего, но и в качестве профилактики последующих обострений ХОБЛ (рис. 2).
В таблице 3 приведены основные препараты, рекомендованные к использованию при лечении инфекционных обострений ХОБЛ, а также показания к их назначению, режимы дозирования.
- Anthonisen N. R., Manfreda J., Warren C. P., Hershfield E. S., Harding G. K., Nelson N. A. Antibiotic therapy in exacerbations of chronic obstructive pulmonary disease// Ann. Intern. Med. 1987; 106: 196–204.
- Allegra L., Grassi C., Grossi E., Pozzi E. Ruolo degli antidiotici nel trattamento delle riacutizza della bronchite cronica. Ital. J. Chest Dis. 1991; 45: 138–148.
- Saint S., Bent S., Vittinghof E., Grady D. Antibiotics in chronic obstructive pulmonary disease exacerbations. A meta-analisis// JAMA. 1995; 273: 957–960.
- Wilkinson, Tom M. A Donaldson, Gavin C. Hurst, John R. et al. Early Therapy Improves Outcomes of Exacerbations of Chronic Obstructive Pulmonary Disease// Am. J. Resp. Crit. Care Med. 2004; 169: 1298–1303.
- Miravilles M., Espinosa C., Fernandes-Laso E., Martos J. A., Maldonaldo J. A., Galego M. Relationship between bacterial flora in sputum and functional impairtment in patients with acute exacerbations of COPD. Study Group of Bacterial Infection in COPD// Chest. 1999; 116: 40–46.
- Niederman M. S. personal communication. 13th ERS Annual Congress, Vienna, 2003.
- Masterton R. G., Burley C. J. Randomized, Double-Blind Study Comparing 5- and 7-Day Regimens of Oral Levofloxacin in Patients with Acute Exacerbation of Chronic Bronchitis// International Journal of Antimicrobial Agents. 2001; 18: 503–513.
- Wilson R., Allegra L., Huchon G. et al. Short-term and long-term outcomes of moxifloxacin compared to standard antibiotic treatment in acute exacerbations of chronic dronchitis// Chest. 2004; 125: 953–964.
- Lode Н., Eller J., Linnhoff A. et al. Levofloxacin versus clarithromycin in COPD exacerbation: focus on exacerbation-free interval// Eur Respir J. 2004; 24: 947–953.
- Дворецкий Л. И., Дубровская Н. В., Грудинина и др. Клинико-микробиологический мониторинг больных с обострением хронического бронхита, леченных антибактериальными препаратами// Тер. архив. 2006. № 3. С. 25–35.
- Падейская Е. Н. Спарфлоксацин — антибактериальный препарат широкого спектра действия// РМЖ. 2002. Т. 10. № 3. Инфекции. Иммунология. Аллергология.
- Niki Y., Tamada S., Nakabayashi M. et al. Sparfloxacin, a new generation fluoroquinolone against Streptococcus pneumoniae respiratory infections. Drugs. 1995; 49 (Supp. l.2): 420–422.
- Portier H., Masy T., Proust A. et al. Comparative efficacy of sparfloxacin in comparison with amoxycillin plus ofloxacin in the treatment of community-acquired pneumonia// J. Antimicrob. Chemother. 1996; 37 (Suppl. A): 83–91.
- Frassi C., Brumpt I., Matteo I. Efficacy and safety of sparfloxacin in patients with community-acquired pneumonia, who have failed on previous antibiotic treatment. — 20th Intern. Congr. Chemother, Sydney. 1997; Abstracts: 4282.
- Lode H., Auber M., Proust A. et al. Efficacy and safety of sparfloxacin in S.pneumoniae bacteriemic community-acquired pneumonias. Ibid.: 4283.
- Veyssier P., Brumpt I. Efficacy and safety of sparfloxacin in elderly patients with a community-acquired pneumonia. Ibid: 4284.
- Allegra L., Konietzko N., Leophonte P. et al. Comparative safety and efficacy of sparfloxacin in the treatment of acute exacerbation of chronic obstructive pulmonary disease: a double-blind, randomized, parallel, multicentre study. J. Antimicrob. Chemother. 1996; 37 (Suppl. A): 93–104.
- Цой А. Н., Архипов В. В. Выбор фторхинолона для эффективной терапии инфекционных заболеваний// Лечащий Врач. 2006. № 8. С. 74–75.
Л. И. Дворецкий, доктор медицинских наук, профессор
ММА им. И. М. Сеченова, Москва
Трофимов В.И., Марченко В.Н.
В течение многих лет заболевания органов дыхания остаются серьезной проблемой современного здравоохранения, что обусловлено, в первую очередь, значительным увеличением их удельного веса в структуре заболеваний населения не только в РФ, но и во всем мире. Ежегодно болезни органов дыхания поражают до 30% населения Российской Федерации, занимая одно из лидирующих мест в структуре заболеваемости страны.
По данным МЗ РФ в 2007 году в РФ заболеваемость болезнями органов дыхания составила 20035,1 на 100 тыс. взрослого населения, при этом смертность от данной патологии составила 94736 случаев.
Не случайно, что по прогнозам болезни органов дыхания к 2012-2015 году станут лидирующей патологией у населения страны [Чучалин А.Г., 1998].
Ведущее место в структуре болезней органов дыхания занимает хроническая обструктивная болезнь легких (ХОБЛ), на долю которой приходится около 55% случаев болезней органов дыхания [2].
Согласно GOLD (2006) хроническая обструктивная болезнь легких - заболевание, характеризующееся ограничением скорости воздушного потока, (которое является не полностью обратимым), разнообразными патологическими изменениями в легких, существенными внелегочными проявлениями и серьезными сопутствующими заболеваниями [1]. Это заболевание, развитие которого можно предотвратить и которое можно и нужно лечить. При этом ограничение воздушного потока, как правило, прогрессирует, и связано с воспалительным ответом легких на мельчайшие частицы и газы, но в основном вызывается курением. Хотя ХОБЛ поражает легкие, она также имеет значительное системное влияние на весь организм.
Распространенность ХОБЛ в мире составляет - 1% населения, а у лиц старше 40 лет - до 10%. К 2002 г. в мире насчитывалось около 600 млн больных ХОБЛ, но как показали исследования это является вершиной айсберга, так как даже в Европе и США ХОБЛ диагностируется не часто, и выявляется только в 25-30% случаев. Только в РФ на 2005 год было зарегистрировано 2,4 млн больных ХОБЛ, хотя истинное количество составляет около 16 млн. человек. При этом распространенность ХОБЛ неуклонно увеличивается, причем, что самое не отрадное, у женщин гораздо быстрее, чем у мужчин.
И этому есть закономерное объяснение. Среди основных причин роста являются: социальные факторы (увеличение числа курильщиков, экономическая ситуация в стране и мире, конфликты на южных форпостах страны и т.д.), появление новых атипичных возбудителей, нерациональное повсеместное использование антибиотиков, рост вторичных иммунодефицитных состояний и др.
Растущая распространенность ХОБЛ обусловливает высокие показатели смертности: 200-300 тыс. человек в год в Европе и 2,74 млн человек в мире. При этом смертность от ХОБЛ неуклонно увеличивается и, по прогнозам ВОЗ, к 2020 г. ХОБЛ займет третье место среди причин смерти в мире и обусловит 4,7 млн смертей в год.
Как показали исследования в США за период с 1965 по 1998 годы отмечено уменьшение смертности от ИБС на 59%, инсульта на 64%, других ССЗ на 35%, но при этом было выявлено увеличение смертности от ХОБЛ на 168%). Аналогичных данных по ХОБЛ в России не существует. Особенно быстрый рост смертности от ХОБЛ отмечается у женщин. Было показано, что смертность от ХОБЛ среди женщин (в США) увеличилась на 382% (с 1968 по 1999 гг.), среди мужчин - на 27%. В 2000 г. смертность от ХОБЛ среди женщин впервые была выше, чем среди мужчин [3].
Вот почему среди 8 глобальных проблем здравоохранения ВОЗ в 2004 году поставила на лидирующие места антибиотикорезистентность, пандемию гриппа, отказ от курения. И это не случайно, так как именно они являются ведущими факторами способствующими формированию и прогрессированию ХОБЛ.
Среди основных причин прогрессирования ХОБЛ ведущее место занимают повторные тяжелые обострения заболевания. Факторами, способствующими развитию обострения ХОБЛ, служат:
Исходя из того, что основную роль в развитии обострений играют инфекционные агенты, профилактику обострений можно условно разделить на два направления: стратегическое и тактическое. Стратегическое направление решает задачи на длительный период и в основном представлено различными вариантами вакцинаций. Для этой цели имеется достаточный арсенал вакцин, направленных на профилактику гемофильной инфекции (АКТ-ХИБ), пневмококковой инфекции (пневмо-23, превенар), противогриппозных вакцин и иммуномодуляторов с вакцинальными свойствами (рибомунил). Однако, ис-пользование перечисленных вакцин пока не нашло широкого применения в нашей стране. Причиной обострений ХОБЛ в 30-50% случаев служит вирусная инфекция, которая, в свою очередь, может активизировать персистирующую бактериальную флору и приводить к развитию тяжелого вирусно-бактериального воспаления бронхов. "Вирус ставит приговор, а бактерии приводят его в исполнение", в таких случаях наиболее важным является второе направление профилактики, а именно тактическая профилактика обострений. Она заключается в проведении противовирусной и противовоспалительной терапии.
С этой целью на кафедре госпитальной терапии им. акад. М.В. Черноруцкого СПбГМУ им. академика И.П. Павлова проведено исследование по изучению возможности профилактики тяжелого обострения ХОБЛ путем назначения Антигриппина-Максимум. Как известно, он используется для этиотропного и симптоматического лечения взрослых и детей старше 12 лет при гриппе, ОРВИ, лихорадящих состояниях, вызванных вирусной инфекцией. Благодаря входящим в его состав, как действующих веществ, парацетамола, аскорбиновой кислоты, кальция глюконата, римантадина, рутозида и лоратадина, он обладает противовирусным, жаропонижающим, противовоспалительным, анальгезирующим, противоаллергическим и ангиопротекторным действием.
В исследовании приняли участие 54 больных ХОБЛ средней тяжести течения, поступившие в клинику госпитальной терапии с обострением заболевания.
В зависимости от целей исследования все пациенты были разделены на две группы: основная и контрольная группа. Основную группу составили 30 больных ХОБЛ средней степени тяжести и тяжелой, госпитализированных в клинику госпитальной терапии по поводу обострения заболевания, которые получали Антигриппин-Максимум.
В группу сравнения вошли 24 больных ХОБЛ средней степени тяжести и тяжелой, также госпитализированных в клинику в связи с обострением заболевания, не получавших Антигриппин-Максимум. По возрастному и половому составу группы были сопоставимы. В основной группе преобладали мужчины: 26 из 30 пациентов (87%), средней возраст составил 57±4,9 года, в сравнительной группе также большинство составили мужчины: 21 из 24 человек (87,5%), средний возраст их был 59±6,3 года.
Поводом для госпитализации у всех пациентов послужило усиление одышки, нарастание кашля с небольшим количеством желтой или зеленой мокроты, и у 2/3 пациентов был выявлен субфебрилитет. При объективном исследовании у всех пациентов выслушивались сухие свистящие хрипы.
Лечение пациентов включало в себя несколько направлений:
Дополнительно к базисной терапии всем пациентам основной группы назначался Антигриппин-Максимум по 2 капсулы (капсуле П и капсуле Р) 3 раза/сут. на протяжении первых 5 дней пребывания в стационаре. На фоне проводимой терапии было отмечено отчетливое уменьшение одышки, изменение характера мокроты, нормализация температуры. У 26 из 30 больных (>87%) основной группы на 2-3 день приема препарата температура тела стала нормальной, отмечалось значительное улучшение самочувствия.
При этом длительность антибактериальной терапии в основной группе составила 6 дней и была меньше, чем в контрольной группе - 8 дней.
Все пациенты с ХОБЛ были выписаны из клиники с улучшением самочувствия и состояния. Однако, длительность госпитализации пациентов основной группы (в среднем 15,4±1,2 дня) оказалось достоверно (р 1











Инфекционное обострение ХОБЛ: алгоритм лечения
Обострение ХОБЛ является одной из самых частых причин обращения больных за неотложной медицинской помощью. Среди бактерий наибольшую роль при обострении ХОБЛ играют нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. Современные руководства рекомендуют назначать антибиотики пациентам с наиболее тяжелыми обострениями ХОБЛ, также предложены новые подходы к лечению, основанные на фенотипировании обострений ХОБЛ и определении уровней биомаркеров. При неосложненных обострениях ХОБЛ рекомендовано применение современных макролидов, цефалоспоринов, при осложненных – либо амоксициллин/клавуланат, либо респираторные фторхинолоны (моксифлоксацин, левофлоксацин).
Хроническая обструктивная болезнь легких (ХОБЛ) является одной из ведущих причин заболеваемости и смертности современного общества, летальность от ХОБЛ занимает 4-е место среди всех причин смерти в общей популяции [1]. Более того, летальность от ХОБЛ постоянно растет [2]. Согласно прогнозам экспертов ВОЗ, к 2020 г. ХОБЛ выйдет на третье место среди всех причин летальности и на первое – среди всех причин инвалидности у взрослых [2, 3].
Одной из непосредственных причин смерти больных ХОБЛ являются обострения заболевания [4]. По
данным международной статистики, внутригоспитальная летальность больных, госпитализированных по поводу обострения ХОБЛ, составляет 8 %, а через год после обострения – 23 % [5]. Развитие обострений является характерной чертой течения ХОБЛ, частота обострений прогрессивно растет с нарастанием тяжести заболевания [6]. Обострение ХОБЛ является одной из самых частых причин обращения больных за неотложной медицинской помощью. Согласно руководству GOLD (Global Initiative for chronic Obstructive Lung Disease, 2011): “Обострение ХОБЛ – острое состояние, которое характеризуется ухудшением респираторных симптомов у пациента, выходящее за пределы обычных суточных колебаний и требующее коррекции плановой медикаментозной терапии” [7].
Частые обострения у больных ХОБЛ приводят к более быстрому прогрессированию заболевания, значимому снижению качества жизни больных и сопряжены с существенными расходами на лечение [8]. Более того, респираторные инфекции у больных ХОБЛ приводят к декомпенсации сопутствующих хронических заболеваний [9], повышают риск развития острого инфаркта миокарда и инсульта [10].
Значение антибактериальных препаратов при обострении ХОБЛ
Традиционная терапия обострений ХОБЛ включает кислород и респираторную поддержку (при развитии острой дыхательной недостаточности), бронхорасширяющие препараты, глюкокортикостероиды (ГКС) и антибиотики [7].
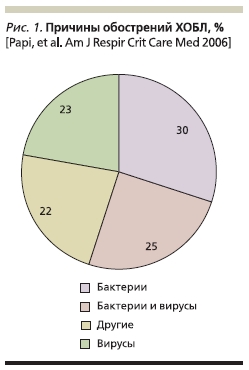
Наиболее частыми причинами обострений ХОБЛ являются бактериальные и вирусные респираторные
инфекции и атмосферные поллютанты [11, 12], однако причины примерно в 20–30 % случаев обострений установить не удается (рис. 1). Среди бактерий при обострении ХОБЛ наибольшую роль играют нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis [12]. Исследования, включившие больных ХОБЛ с тяжелыми обострениями, показали, что у таких больных могут чаще встречаться грамотрицательные энтеробактерии и Pseudomonas aeruginosa. Факторами
риска инфицирования P. aeruginosa являются недавняя госпитализация, частое применение антибиотиков (4 и более курсов за последний год), тяжелые обострения ХОБЛ и выделение P. aeruginosa в период предшествующего обострения или колонизация микроорганизмов в стабильную фазу заболевания [13].
Ведущая роль бактериального фактора в генезе развития обострения ХОБЛ является основанием для назначения антибактериальных препаратов. Рациональность использования антибиотиков при обострении ХОБЛ является предметом дискуссий и в наши дни. Основным аргументом противников антибактериальной терапии (АБТ) при обострении ХОБЛ является возможность спонтанного разрешения обострения: в процесс воспаления вовлекается только слизистая оболочка бронхов, поэтому часто наступает спонтанная ремиссия обострения даже без этиотропной терапии [14].
Однако получены убедительные доказательства необходимости применения АБТ при обострениях ХОБЛ, особенно при развитии тяжелых обострений. В одном из недавно выполненных мета-анализов, включившем 13 рандомизированных контролируемых исследований (РКИ), показано, что АБТ по сравнению с плацебо приводила к меньшему числу неудач терапии (отношение шансов [ОШ] = 0,25) и была ассоциирована с более низкой летальностью (ОШ = 0,20) в группе пациентов с тяжелым обострением ХОБЛ, требовавшим их госпитализации в стационар [15]. Однако АБТ не снижала число неудач терапии амбулаторных больных ХОБЛ с легкими и среднетяжелыми обострениями (ОШ = 1,09).
Показания к назначению антибактериальных препаратов при обострении ХОБЛ
Поскольку бактерии являются причиной далеко не всех обострений ХОБЛ ( 10 мг/л был у всех пациентов с доказанным инфекционным обострением ХОБЛ (средние значения – 103 ± 98 мг/л). Причем значительное повышение уровня CРБ было при обострении пневмококковой этиологии (156 мг/л). Сывороточный уровень CРБ коррелировал с лейкоцитозом периферической крови (r = 0,44; p 80 %), 35 % всех пациентов ХОБЛ во время обострения получали системные ГКС [36]. Число клинических неудач в обеих группах терапии было практически одинаковым, в группе моксифлоксацина оно составило 20,6 %, в группе АМК – 22,0 % (рис. 4). Клинические неудачи терапии чаще наблюдались среди больных, получавших терапию системными ГКС (26,4 против 32,8 % в группах моксифлоксацина и АМК; p = 0,168), по сравнению с пациентами, их не получавшими (17,7 против 15,8 % в группах моксифлоксацина и АМК; p = 0,505). В целом среди пациентов с подтвержденной бактериальной инфекцией клиническое излечение на 8-й неделе после терапии чаще наблюдалось среди пациентов с бактериальной эрадикацией к концу курса антибактериальной терапии (79,7 против 54,7 %, р 65 лет, ОФВ1 0
Читайте также:


