Острый алкогольный гепатит индекс мадрея
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья посвящена проблеме алкогольного гепатита и современным алгоритмам его диагностики и лечения
Для цитирования. Костюкевич О.И. Алкогольный гепатит: современные алгоритмы диагностики и лечения // РМЖ. 2016. № 3. С. 177–182.
Патогенетические аспекты алкогольного повреждения печени
В основе ПП лежат сразу несколько механизмов.
1. Прямое гепатотоксическое воздействие этанола.
Слабо поляризованный растворитель, этанол может растворять фосфолипиды мембран гепатоцитов и митохондрий. Именно повреждение митохондрий лежит в основе жировой дистрофии печени, т. к. последние теряют способность метаболизировать триглицериды.
2. Токсическое действие ацетальдегида.
Ацетальдегид является крайне токсичным субстратом для гепатоцитов. Он накапливается в гепатоцитах и приводит к разрушению плазматических мембран путем деполимеризации белков и активации продуктов перекисного окисления липидов (ПОЛ). Кроме того, ацетальдегид активирует клетки, что приводит к избыточной продукции коллагена. Именно этим объясняется развитие фиброза печени при ХАИ.
3. Задержка белков и воды в гепатоцитах.
Этанол подавляет секрецию из гепатоцитов вновь синтезированных белков, что приводит к накоплению белка, а вслед за этим и воды, – это ведет, наряду с жировой дистрофией, к развитию гепатомегалии.
4. Иммунное ПП.
Именно иммунными механизмами можно объяснить случаи прогрессирования АБП, несмотря на прекращение употребления алкоголя.
Клиническая картина АГ
Различают 4 основные клинические формы АГ: латентную, желтушную, холестатическую и фульминантную.
1. Латентная форма не дает самостоятельной клинической картины и диагностируется по умеренному повышению трансаминаз у злоупотребляющего алкоголем пациента. Могут иметь место такие неспецифические жалобы, как слабость, снижение аппетита, неустойчивый стул, тупая боль в правом подреберье и т. д.
2. Желтушная форма встречается наиболее часто. У пациентов отмечаются выраженная слабость, анорексия, тупая боль в правом подреберье, тошнота, рвота, диарея, похудание, желтуха, у половины больных наблюдается лихорадка.
3. Холестатическая форма характеризуется значительным повышением гамма-глутамилтранспептидазы (ГГТП) и щелочной фосфатазы (ЩФ), сопровождается мучительным кожным зудом. Довольно редко, уже на стадии гепатита могут проявляться признаки транзиторной портальной гипертензии с развитием асцита.
4. Фульминантный (тяжелый) острый АГ характеризуется нарастающей энцефалопатией, выраженной желтухой, отечно-асцитическим и геморрагическим синдромами. Риск развития фульминантного АГ возникает при одновременном приеме гепатотоксичных лекарств (например, парацетамол). Характерен нейтрофильный лейкоцитоз до 15–25×109/л, повышение СОЭ до 30–50 мм/ч. Билирубин повышается преимущественно за счет прямой фракции. Уровень трансаминаз повышается в 5–10 раз. Возрастает активность ГГТП и ЩФ, повышена концентрация иммуноглобулина А (IgA).
Диагностика АГ
Диагностика АГ складывается из 4-х этапов:
1) верификация ПП (факт гепатита);
2) подтверждение факта злоупотребления алкоголем;
3) оценка тяжести гепатита и прогноз;
4) оценка степени фиброза.
Оценка состояния печени включает в себя определение структурных (УЗИ, КТ и МРТ брюшной полости, биопсия печени) и функциональных (лабораторная диагностика, сцинтиграфия печени) изменений. Основными критериями гепатита являются гепатомегалия и повышение сывороточных трансаминаз.
При УЗИ, КТ и МРТ печени выявляется гепатомегалия различной степени выраженности, в случае транзиторной портальной гипертензии может верифицироваться асцит, спленомегалия.
Золотым стандартом диагностики АГ по-прежнему остается биопсия печени. Показаниями к биопсии печени служит необходимость дифференциальной диагностики между алкогольным и иными ПП, определения стадии АПБ, выявления перивенулярного фиброза как прогностически неблагоприятного фактора перехода заболевания в цирроз у лиц, продолжающих злоупотреблять алкоголем.
На сегодняшний день точность диагноза алкогольного стеатогепатита может быть подтверждена только на основании биопсии печени (класс рекомендаций 1A).
Морфологическими признаками острого АГ являются:
• некрозы гепатоцитов;
• воспалительная инфильтрация;
• жировая и балонная дистрофия;
• алкогольный гиалин (тельца Мэллори);
• поражение центролобулярной области.
Для острого АГ характерны признаки острой воспалительной реакции: лейкоцитоз, ускорение скорости оседания эритроцитов (СОЭ) (20–50 мм/ч), повышение С-реактивного белка.
У пациентов с АГ можно выделить следующие клинико-лабораторные синдромы:
1) синдром цитолиза – собственно отражает факт повреждения гепатоцитов. Характеризуется повышением трансаминаз: аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), лактатдегидрогеназы. Степень повышения ферментов, как правило, коррелирует со степенью тяжести гепатита;
2) синдром холестаза – верифицируется как минимум при 3-кратном увеличении ЩФ и ГГТП;
3) желтуха – повышение билирубина преимущественно за счет прямой фракции;
4) синдром печеночно-клеточной недостаточности – прогрессирует параллельно с тяжестью заболевания, его маркерами являются снижение альбумина, протромбина, нарастающая энцефалопатия;
5) портальная гипертензия – также имеет место при остром АГ и, как правило, носит обратимый характер. Наличие стойкой портальной гипертензии свидетельствует о возможном цирротическом поражении печени.
Следующим важнейшим этапом диагностики является определение этиологического фактора гепатита. У всех без исключения пациентов, даже с указанием на злоупотребление алкоголем в анамнезе, обязательным является определение маркеров вирусных гепатитов и тщательный сбор лекарственного анамнеза.
Факт употребления этанола, истинные дозы алкогольных напитков часто скрываются самими пациентами, что порой направляет лечащего врача по ложному пути и приводит к постановке ложного диагноза. Знание объективных критериев ХАИ помогает не только в диагностике АБП, но и многих других соматических заболеваний.
Выявление ХАИ
I. Существуют несколько опросников, позволяющих с высокой достоверностью не только выявить факт злоупотребления алкоголем, но и учесть вклад ХАИ в генез соматической патологии.
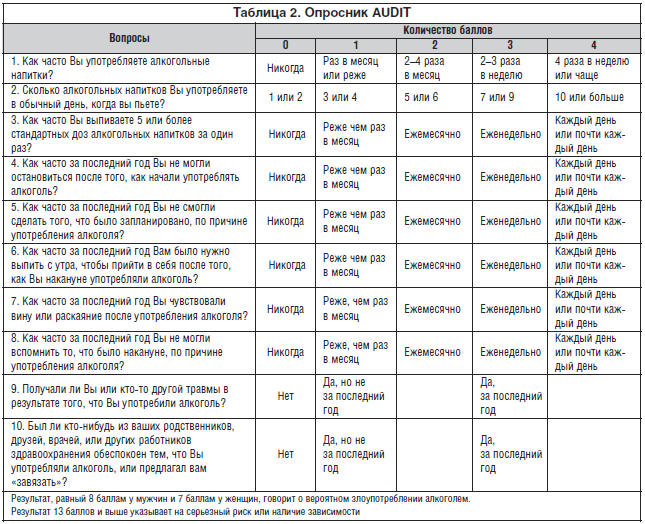
1. Опросник CAGE (Cut down, Annoyed, Guilty, Eye-opener) – состоит всего из 4-х вопросов (табл. 1).

2. Опросник AUDIT (Alcohol Use Disorders Identification Test) – имеет международную стандартизацию, состоит из 10 вопросов (табл. 2).
Оценка степени тяжести и прогностические критерии АГ
Для оценки степени тяжести АГ и прогноза используют различные шкалы. Наибольшей популярностью пользуются следующие (табл. 6):

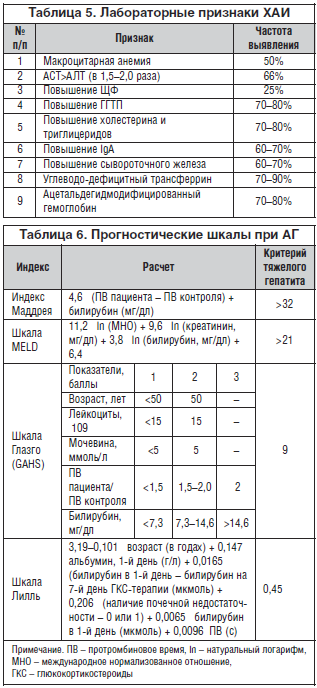
1. Индекс Маддрея, или дискриминантная функция (mDF) [5]. Показатель более 32 свидетельствует о тяжелом течении АГ и характеризуется высоким риском летального исхода в текущую госпитализацию (>50%).
2. Шкала MELD (Model for End-Stage Liver Disease), первоначально разработанная для определения очередности трансплантации печени.
3. Шкала Глазго оценки тяжести АГ (Glasgow alcoholic hepatitis score – GAHS). При значениях более 9 баллов к 28-му дню выживают 46% [6].
4. Шкала Лилль используется, как правило, для оценки целесообразности продолжения лечения кортикостероидами, т. к. при расчете используются лабораторные показатели до начала и через неделю терапии. При значении менее 0,45 выживаемость больных в течение 6 мес. составляет в среднем 25%.
Оценка степени фиброза
Выделяют инвазивные (биопсия печени) и неинвазивные методики: фибротест (определение сывороточных маркеров фиброза) и фиброскан, которые обладают довольно высокой чувствительностью и специфичностью.
Лечение АГ
Выбор лечебной тактики лечения АГ зависит, прежде всего, от степени тяжести заболевания. Поэтому перед началом терапии необходимо провести оценку тяжести и прогноза гепатита (индекс Маддрея).
Рациональные подходы к лечению АГ:
1) отказ от алкоголя;
2) нутритивная поддержка;
3) тщательный подбор кандидатов для короткого курса кортикостероидов;
4) назначение пентоксифиллина при невозможности приема кортикостероидов;
5) назначение поддерживающей терапии при легком и среднетяжелом течении АГ;
5) лечение осложнений АГ (портальная гипертензия, печеночная энцефалопатия, инфекционные осложнения).
Отказ от алкоголя. Обязательным условием лечения любой стадии АБП является абстиненция.
Нутритивная поддержка. Показано, что питательная недостаточность присутствует в той или иной степени у всех пациентов с АБП. В случае выраженных нарушений питательного статуса решается вопрос о нутритивной поддержке специализированными энтеральными питательными смесями.
Всем пациентам рекомендовано питание с суточной калорийностью 2000–3000 ккал, с содержанием белка не менее 1 г на 1 кг массы тела. Ограничение количества белка вводится только при явлениях печеночной энцефалопатии, в этом случае рекомендовано использовать аминокислоты с разветвленной цепью. Увеличение потребления белка с пищей способствует снижению катаболических процессов, нормализации иммунного статуса и непосредственно улучшению функции печени. Диета должна содержать достаточное количество витаминов (особенно группы В, фолиевой и липоевой кислот) и микроэлементов — цинка, селена. Установлено, что дефицит цинка (40% больных с АБП) занчительно усиливает проявления печеночной энцефалопатии. Известно также, что алкогольдегидрогеназа – цинкозависимый фермент, следовательно при дефиците цинка ее активность снижается.
Глюкокортикостероиды
Метаанализ 13 рандомизированных исследований, проведенный Mathurin в 2002 г., показал, что терапия глюкокортикоидными препаратами достоверно улучшает выживаемость пациентов с тяжелым острым АГ.
На сегодняшний день ГКС являются препаратами первой линии терапии тяжелого АГ при индексе Маддрея более 32 (уровень доказательности 1В) [7].
Преднизолон назначается перорально 40 мг/cут сроком до 4-х нед. с последующей быстрой заменой на 5 мг/нед.; обязательное условие – нормальный уровень креатинина.
Если в течение 7 дней снижения билирубина не произошло (оценка по шкале Лилль – 0,45), ГКС отменяют (уровень доказательности 1В).
При наличии противопоказаний к назначению ГКС целесообразно назначение пентоксифиллина (1В) 1200 мг/сут per os или 400–600 мг/сут внутривенно. Терапия пентоксифиллином имеет меньшую доказательную базу и используется только при невозможности терапии ГКС.
Версия: Справочник заболеваний MedElement
Общая информация
Алкогольный гепатит также может сочетается с жировой дистрофией печени, алкогольным фиброзом и циррозом.
Примечание. Острые эпизоды токсического некроза печени алкогольной этиологии наряду с острым алкогольным гепатитом обозначаются как "алкогольный стеатонекроз", "склерозирующий гиалиновый некроз печени", "токсический гепатит", "острая печеночная недостаточность хронических алкоголиков".


Классификация
Большинство клиницистов выделяют острый и хронический алкогольный гепатиты.
Общая классификация алкогольного гепатита (Логинова А.С. и соавт.):
1. Хронический алкогольный гепатит:
- с умеренной активностью;
- с выраженной активностью;
- в сочетании с алкогольным гепатитом.
2. Острый алкогольный гепатит (острый алкогольный некроз печени):
- в сочетании с хронической алкогольной гепатопатией;
- развившийся в интактной печени;
- с внутрипеченочным холестазом;
- легкая (безжелтушная) форма;
- форма средней тяжести;
- тяжелая форма.
Степень тяжести также может быть определена по шкалам (см. раздел "Прогноз"). В соответствии с полученной оценкой (баллы), алкогольный гепатит может быть разделен на тяжелый и нетяжелый.
Этиология и патогенез
1. Острый алкогольный гепатит. Гистологические проявления:
1.1 Обязательные для алкогольного гепатита структурные изменения печени:
- перивенулярное поражение гепатоцитов;
- баллонная дистрофия и некроз;
- наличие телец Маллори (алкогольный гиалин);
- лейкоцитарная инфильтрация;
- перицеллюлярный фиброз.
1.2 Необязательные для диагноза алкогольного гепатита симптомы:
- ожирение печени;
- выявление гигантских митохондрий, ацидофильных телец, оксифильных гепатоцитов;
- фиброз печеночных вен;
- пролиферация желчных протоков;
- холестаз.
Перивенулярное поражение гепатоцитов
Для острого алкогольного гепатита характерно перивенулярное поражение гепатоцитов или третьей зоны (микроциркуляторной периферии) печеночного ацинуса Раппопорта. При метаболизме алкоголя наблюдается более заметное по сравнению с нормой снижение напряжения кислорода в направлении от печеночной артерии и портальной вены к печеночной вене. Перивенулярная гипоксия способствует развитию гепатоцеллюлярного некроза, который обнаруживается преимущественно в центре печеночных гексагональных долек.
Воспалительная инфильтрация полинуклеарными лейкоцитами с небольшой примесью лимфоцитов определяется внутри дольки и в портальных трактах. Внутри дольки лейкоциты выявляются в очагах некроза гепатоцитов и вокруг клеток, которые содержат алкогольный гиалин, что связывают с лейкотоксическим эффектом алкогольного гиалина. При стихании заболевания алкогольный гиалин встречается реже.
Перицеллюлярный фиброз является важным признаком алкогольного гепатита, а распространенность - основной показатель при прогнозировании болезни. Алкоголь и его метаболиты (в особенности ацетальдегид) могут непосредственно давать фиброгенный эффект. Фиброзная ткань откладывается по ходу синусоидов и вокруг гепатоцитов на ранних стадиях алкогольного гепатита. Клетки Ито, фибробласты, миофибробласты и гепатоциты синтезируют различные типы коллагена и неколлагеновых белков.
2. Хронический алкогольный гепатит:
2.1 Хронический персистирующий гепатит: характерные проявления алкогольного гепатита сочетаются с умеренным перицеллюлярным и субсинусоидальным фиброзом в третьей зоне ацинарной печеночной дольки. В ряде случаев расширены портальные тракты и наблюдается портальный фиброз. Такая картина может сохраняться в течение 5-10 лет без прогрессирующего фиброза и перехода в цирроз, даже при продолжающемся употреблении алкоголя.
2.2 Хронический активный гепатит: гистологическая картина алкогольного гепатита в сочетании с активным фиброгенезом. Наряду со значительным фиброзом в третьей зоне дольки отмечается склерозирующий гиалиновый некроз. После 3-5 месяцев абстиненции морфологические изменения напоминают картину хронического агрессивного неалкогольного гепатита.
При хроническом алкогольном гепатите прогрессирование процесса в отдельных случаях наблюдается даже при прекращении употребления спиртных напитков в результате присоединения аутоиммунной деструктивной реакции.
Эпидемиология
Признак распространенности: Распространено
Возраст. Острый алкогольный гепатит чаще развивается в возрасте 25-35 лет после тяжелого запоя на фоне 10 и более лет злоупотребления алкоголем. Возрастной диапазон всех форм алкогольного гепатита может варьировать от 25 до 70 лет. В США средний возраст пациента с алкогольным гепатитом составляет около 50 лет с началом потребления алкоголя в возрасте 17 лет.
Распространенность. По самым минимальным оценкам количество больных в популяции западных стран около 1-2%. В связи с бессимтомным течением легких форм алкогольного гепатита, в популяции пациентов, умеренно употребляющих алкоголь и злоупотребляющих им, распространенностьзаболевания (по данным биопсии) составляет 25-30%.
Соотношение полов в различных странах колеблется. Считается, что скорость развития алкогольного гепатита у женщин в 1,7 раз выше, чем у мужчин. Однако с учетом преобладания мужчин в группе пьющих значение соотношения полов в группе больных остается неизвестным.
Раса. Европеоидная раса имеет меньшую скорость развития алкогольного гепатита, чем негроидная и монголоидная.
Факторы и группы риска
Клиническая картина
Анамнез
Диагностика алкогольного гепатита связана с определенными сложностями, поскольку не всегда удается получить достаточно полную информацию о пациенте.
Критерии алкогольной зависимости (диагностируется на основании трех из вышеперечисленных признаков):
Злоупотребление алкоголем (выявляется при наличии одного или двух признаков):
- повторное использование алкоголя в опасных для жизни ситуациях.
В сомнительных случаях, при диагностике любого заболевания печени или при подозрении на злоупотребление алкоголем рекомендуется использование специального опросника.
Разновидности клинического течения алкогольного гепатита:
1. Острый алкогольный гепатит:
1.3 Желтушный вариант - определяется при наличии желтухи. Наиболее частый вариант острого алкогольного гепатита (35% случаев). Желтуха обычно не сопровождается кожным зудом, часто умеренно выражена.
1.5 Фульминантный острый алкогольный гепатит: может напоминать все клинические варианты острого алкогольного гепатита (кроме латентного), однако отличается быстрым прогрессированием с развитием печеночной и почечной недостаточности и быстрым летальным исходом.
2. Хронический алкогольный гепатит: проявления, схожие с другими этиологическими формами гепатита. Часто наблюдаются диспепсические расстройства.
Диагностика
Критерием диагностики алкогольного гепатита является наличие алкогольного анамнеза и специфических гистологических признаков (см. раздел "Этиология и патогенез"). Существенную роль играют клинико-лабораторные показатели. Визуализация печени играет меньшую роль в диагностике.
Инструментальные исследования
Лабораторная диагностика
- повышение концентрации безуглеводистого трансферрина;
- макроцитоз ( средний эритроцитарный объем > 100 мкм 3 ), связанный с повышенным содержанием алкоголя в крови и токсическим влиянием на костный мозг; специфичность этого признака составляет 85-91%, чувствительность - 27-52%.
Признаки поражения печени:
1. Повышение уровня аминотрансфераз с преобладанием АСТ более чем в 2 раза (в 70% случаев). Повышение АСТ в 2-6 раз. Уровни АСТ более 500 МЕ /л или АЛТ более 200 МЕ/л являются редкостью и предполагают массивный некроз (фульминантная форма алкогольного гепатита), иную или комбинированную этиологию поражения печени (например, вирусный гепатит, прием ацетаминофена и пр.) .
2. Возможны повышение уровня щелочной фосфатазы и гипербилирубинемия.
При остром алкогольном гепатите наблюдается:
- нейтрофильный лейкоцитоз до 15-20 х 10 9 /л, иногда до 40х10 9 /л;
- повышение СОЭ до 40-50 мм/ч;
- гипербилирубинемия за счет прямой фракции;
- повышение уровня аминотрансфераз (соотношение АСТ/АЛТ - более 2);
Дифференциальный диагноз
Проводится дифференциальная диагностика алкогольного гепатита со следующими заболеваниями:
- неалкогольная жировая болезнь печени;
- вирусные и инфекционные гепатиты;
- обструкция желчевыводящих путей;
- неопластические образования;
- холецистопанкреатит;
- хронический панкреатит.
Решающим фактором считается правильно собранный алкогольный анамнез, отрицательные тесты на инфекционные агенты и визуализируемая проходимость желчных путей. Однако в условиях предполагаемого комбинированного поражения печени, очень сложно определить главенствующую этиологическую причину. Наиболее надежным диагностическим тестом в этом случае является лабораторное определение CDT (углевод-дефицитный трансферрин).
Осложнения
Лечение
Физическая активность не рекомендуется в острой фазе. В дальнейшем должна быть направлена на снижение веса (если имеется сопутствующее ожирение). Лицам с хроническим алкогольным гепатитом, протекающим без существенной симптоматики, ограничение физической активности, как правило, не требуется.
Медикаменты
Рекомендованный подход в РФ
Резюме. Общепризнанными являются меры, направленные на отказ от алкоголя, нормализацию питания, дезинтоксикационную коррегирующую инфузионную терапию, а также назначение системных ГКС (в тяжелых случаях). В отсутствие четкой доказательной базы, прочие медикаменты должны назначаться врачом, исходя из возможностей пациента и своего личного опыта и суждений.
Хирургия. Трансплантация печени.
Прогноз
Для прогноза летального исхода используется коэффициент Мэддрей (MDF): 4,6 х (разность между протромбиновым временем у больного и в контроле) + сывороточный билирубин в ммоль/л.
При значении коэффициента более 32 вероятность летального исхода в текущую госпитализацию превышает 50%.
Согласно некоторым исследованиям, MDF может быть неточным предиктором смертности у пациентов с алкогольным гепатитом, особенно у тех, которые получают глюкокортикоиды.
Другие факторы, которые коррелируют с плохим прогнозом, включают в себя пожилой возраст, нарушение функции почек, энцефалопатию и рост числа лейкоцитов в первые 2 недели госпитализации.
Альтернативные шкалы прогноза (не получили широкого распространения):
- The Combined Clinical and Laboratory Index of the University of Toronto;
- Model for end-stage liver disease (MELD);
- Glasgow alcoholic hepatitis score (GAHS);
- Asymmetric dimethylarginine (ADMA).
Последние две шкалы в некоторых исследованиях показали наибольшую точность прогноза.
Госпитализация
Профилактика
Первичная профилактика. Отказ от злоупотребления алкоголем.
Профилактика осложнений
Пациенты, недавно выписавшиеся из больницы после острого приступа алкогольного гепатита, как правило, должны интенсивно наблюдаться в течение 2 недель. Последующие периодические посещения врача необходимы с интервалом от недели до нескольких месяцев.
Целью наблюдения за пациентами является вывод о получении ответа на проводимую терапию (в том числе - наблюдение за уровнем электролитов и результатами печеночных проб), а также контроль отказа от спиртного и поощрение трезвости.
Следует иметь в виду, что полный отказ от алкоголя отмечается не более, чем у 1/3 пациентов, 1/3 пациентов значительно сокращают употребление алкоголя и оставшаяся треть игнорирует рекомендации врача. Последние пациенты нуждаются в совместной работе гепатолога и нарколога.
Алкогольный гепатит является одним из основных вариантов алкогольной болезни печени. Так же, как алкогольный фиброз, алкогольный гепатит считается предвестником или начальной и обязательной стадией цирроза.
Заразен ли алкогольный гепатит
Алкогольный гепатит и сколько с ним живут
Многие считают, что можно употреблять алкоголь в больших количествах без особых последствий до первого приступа болезни.

Патогенез алкогольного гепатита
Существует целый комплекс алкогольных болезней печени (АБП), среди которых алкогольный гепатит занимает центральное место. Вероятность развитие АБП напрямую зависит от объема потребляемых этанолсодержащих напитков и регулярности этого процесса. При этом вид алкоголя неважен: пиво, водка, вино – всё это создает хорошее подспорье для появления АБП.
Алкогольный гепатит развивается не сразу: при регулярном употреблении критических доз этанола сначала у пациента формируется жировая дистрофия печени и только потом алкогольный стеатогепатит. На завершающем этапе болезнь перетекает в цирроз печени .
Причины и диагностика алкогольного гепатита
Алкогольный гепатит чаще всего обнаруживается в хронической форме у лиц, которые 5-7 лет злоупотребляли алкогольными напитками. На скорость развития болезни влияют наследственные факторы и общее состояние здоровья человека.
Однако экспериментально установлено, что даже 50 г алкоголя ежедневно в течение длительного времени способны у здорового мужчины вызвать симптомы алкогольного гепатита, а у женщин этот показатель вдвое меньше.

Персистирующая форма алкогольного гепатита и её признаки
Персистирующая форма алкогольного гепатита печени скудна на симптомы. Поэтому больной долгое время может ничего не подозревать о своей болезни.
Время от времени пациента беспокоят :
- ощущение тяжести в правом подреберье;
- легкая тошнота;
- отрыжка ;
- дискомфорт в желудке.

Данную форму алкогольного гепатита выявляют путем лабораторных исследований. При своевременном обнаружении её возможно вылечить. При соблюдении диеты и полном отказе от спиртного уже в течение полугода можно заметить улучшения в состоянии здоровья. Однако последствия болезни в виде её симптомов могут наблюдаться в течение 5-10 лет.
Прогрессирующая форма алкогольного гепатита и её признаки
Прогрессирующая форма гепатита – предвестник цирроза печени. Наблюдается у 20% всех больных алкогольным гепатитом.
Данная форма заболевания сопровождается заметным ухудшением состояния пациента. В печени начинают образовываться очаги некроза (полной гибели клеток).
Характерные признаки алкогольного прогрессирующего гепатита:
- рвота, диарея как симптомы токсического поражения организма;
- лихорадка ;
- желтуха;
- боли в области правого подреберья.

Острый алкогольный гепатит
По интенсивности развития болезни выделяют острый алкогольный гепатит и хронический.
Приступы острого алкогольного гепатита (ОАГ) характерны для лиц, которые в течение продолжительного времени страдают заболеванием печени (циррозом, хроническим гепатитом), но продолжают злоупотреблять этанолом.
Возможны четыре варианта течения болезни:
- желтушный;
- фульминантный;
- латентный;
- холестатический.
Желтушный алкогольный гепатит – самый распространенный, сопровождается:
- пожелтением кожных покровов и слизистых оболочек;
- слабостью;
- болью в подреберье;
- тошнотой;
- рвотой;
- нарушением стула;
- заметным похудением.
Обострение латентного гепатита печени не сопровождается ярко выраженными симптомами, его можно выявить только путем лабораторных исследований: в крови значительно повышается уровень трансаминаз, результаты биопсии свидетельствуют о наличии прогрессирующего воспаления печени.
Холестатическое течение болезни диагностируется по следующим признакам:
- кожный зуд;
- желтуха;
- обесцвечивание кала;
- потемнение мочи.
Опаснее всего фульминантный ОАГ, в результате которого развивается геморрагический синдром, почечная недостаточность, печеночная энцефалопатия.

Хронический алкогольный гепатит
Это заболевание развивается в результате системного употребления этанола. Симптомы хронического алкогольного гепатита (ХАГ) могут быть слабо выражены или отсутствовать вообще. На наличие алкогольного гепатита могут указывать повышенный уровень трансмиаз в крови и морфологические изменения печени.
Признаки хронического алкогольного гепатита:
- вздутие и урчание в животе;
- снижение аппетита;
- тошнота;
- боль в правом подреберье;
- увеличение печени;
- снижение либидо;
- гипогонадизм (недостаточная секреция андрогенов);
- гинекомастия (увеличение грудных желез у мужчин);
- нарушение ритма сна;
- повышение температуры;
- контрактура Дюпюитрена (укорочение ладонных сухожилий) и т.д.
Симптоматика в каждом случае сугубо индивидуальна. Больной хроническим алкогольным гепатитом может замечать у себя проявление всего одного-двух или нескольких признаков болезни.
Как лечить алкогольный гепатит
Лечить алкогольный гепатит, как и любое другое заболевание печени, можно только при полном отказе от употребления этанолсодержащих напитков. Как раз это условие и труднее всего выполнить пациентам: статистика показывает, что только треть из них действительно на время терапии перестает употреблять алкоголь.

Приблизительно треть больных, у которых диагностирован алкогольный гепатит, уменьшает дозу потребляемого этанола постепенно, а остальные продолжают страдать от алкогольной зависимости. Именно последней категории пациентов советуют посещать одновременно и гепатолога, и нарколога.
Отказ от спиртного решает многие проблемы: у больного исчезает желтуха и ряд других симптомов.
Чтобы достичь максимального эффекта от терапии, врач для лечения также использует:
- диетотерапию;
- консервативные методы;
- оперативные методы.
При длительном приеме алкоголя функции пищеварения нарушаются, и пациент остро нуждается в витаминах, питательных веществах и микроэлементах. Сбалансированное питание – это основа программы по восстановлению печени.

Специалисты советуют при алкогольном гепатите придерживаться диеты №5 (по Певзнеру).
Особенности стола №5:
- Допустимая технология приготовления блюд: варка и запекание. Запрещено жарить продукты.
- Острая, слишком соленая, жирная и холодная пища – это табу.
- Жилистое мясо и овощи, содержащие грубую клетчатку, необходимо протирать.
- Дробное питание равными порциями до 5 раз в день.
- Кофе, какао, газировка, виноградный сок, алкоголь – запрещенные напитки.
- Запрещены мясные, рыбные, грибные бульоны. Приветствуются вегетарианские овощные и фруктовые супы.
При алкогольном гепатите преимущественно назначаются гепатопротекторы. Эту категорию лекарственных средств условно можно разделить на 5 видов:
- препараты на основе расторопши – лекарственного растения, поддерживающего активное функционирование клеток печени.
- препараты на основе адеметионина – вещества, которое защищает клетки органа от повреждения, улучшает отток желчи и обезвреживает токсины.
- препараты, включающие в свой состав медвежью желчь, которая ускоряет регенерационные процессы.
- препараты, включающие в свой состав эссенциальные фосфолипиды – липиды, стимулирующие рост и развитие новых клеток.
- органопрепараты животного происхождения, активирующие процессы внутриклеточного обновления.

При тяжелых формах гепатита также назначается курс антибактериальных препаратов, чтобы избежать присоединения инфекции. Для лечения алкогольного гепатита любой стадии важны дезинтоксикационные мероприятия, которые предполагают курсы инъекций специально подобранных препаратов и этим уменьшают многие симптомы болезни печени.
Оперативное лечение подразумевает трансплантацию печени. Операция такая проводится редко и является дорогостоящей. К подобному вмешательству прибегают, когда у пациента обнаружена последняя стадия печеночной недостаточности.
Сложности данного метода лечения не только в его дороговизне, но ещё и в проблемах поиска донора. Им может стать человек, у которого отменное физическое и психическое здоровье. Лучше, если это будет родственник. Во время операции у донора забирают 60% органа, который затем регенерирует до первоначальных размеров.
Профилактика алкогольного гепатита и клинические рекомендации
Профилактика алкогольного гепатита – единственная возможность избежать длительного периода лечения и связанных с этих сложностей. В первую очередь она подразумевает отказ от регулярного употребления этанолсодержащих напитков.
Какова допустимая суточная доза чистого этанола? У женщин симптомы алкогольной интоксикации, как правило, проявляются после 20 гр, у мужчин порог немного выше – 40 гр., из чего следует, что алкогольный гепатит и его последствия вдвойне опасен для представителей слабого пола.
Разовьется или нет алкогольный гепатит у человека, который периодически потребляет спиртное, зависит от многих факторов: объема выпиваемых напитков, образа жизни, наследственности, характера питания и т.д. В любом случае, рисковать не стоит: если не хватает сил победить алкогольную зависимость, нужно обращаться к специалистам и своевременно начинать комплексное лечение.
Читайте также:


